Se trata de un paciente de sexo masculino, de 60 años de edad, que ingresó en el Servicio de Neurología con un cuadro clínico progresivo de 9 meses de evolución. Había comenzado con parestesias en los 4 miembros, notando posteriormente pérdida de sensibilidad distal en los brazos y piernas, agregando por último inestabilidad en la marcha —con caídas frecuentes— y sensación de progresión del nivel de pérdida de sensibilidad hasta el tronco, sin afectación de la función esfinteriana. Dicho cuadro se asociaba a una pérdida de peso importante, de 30kg en aproximadamente tres meses. Como antecedentes personales el paciente presentaba hipertensión arterial, refiriendo haber padecido un fuerte hábito tabáquico y enólico hasta hace 15 años. No manifestó antecedentes familiares de importancia.
En el momento del examen físico encontramos un paciente globalmente adelgazado, que presentaba como datos positivos problemas en la marcha, siendo la misma taconeante, hiperestesia en guante y en bota corta, con un nivel de hipoestesia táctil desde D6-D7, con sensibilidad vibratoria y propiocepción disminuidas en las extremidades inferiores. La alteración en la prueba talón-rodilla y el signo de Romberg fueron positivos. Los pares craneales, el tono y la fuerza estaban conservados. Tenía reflejos osteotendinosos vivos, con la excepción de normorreflexia aquiliana, no Hoffman, no clonus y reflejos plantares flexores.
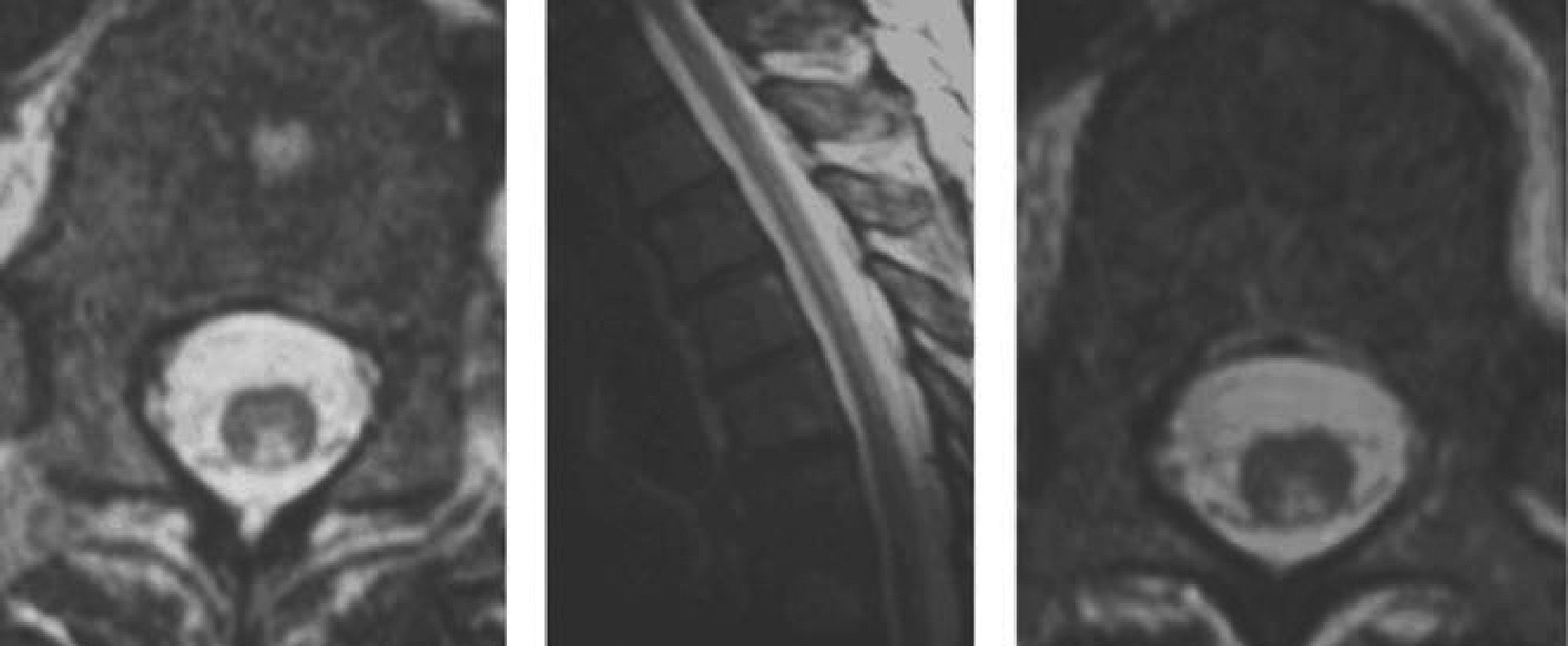
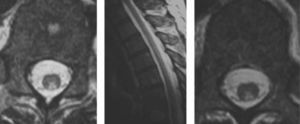
Los resultados de los exámenes complementarios mostraron: 6.780 glóbulos blancos por mm3, hematocrito del 38,9%, hemoglobina: 12,7g/dl, volumen corpuscular medio 105fl y HCM: 34.2pg, plaquetas 124.000/mm3, en la serie roja anisocitosis leve, con algunos macrocitos, no mostrando el resto del frotis particularidades. La prueba para VDRL fue no reactiva y el hepatograma y la bioquímica sanguínea estuvieron dentro de los parámetros normales. Los niveles séricos de vitamina B12 fueron de 60pg/ml (valor de referencia: 180–914pg/ml) y de acido fólico >20ng/ml (valor de referencia: 4,9-17ng/ml). La velocidad de eritrosedimentación fue de 12mm. El virus de la inmunodeficiencia humana (VIH) y HBsAg resultaron no reactivos. El examen del líquido cefalorraquídeo reveló presión de apertura de 12 cmH2O, siendo su aspecto incoloro y límpido, con 0–1 leucocitos por mm3, glucorraquia de 58mg% y proteinorraquia de 53mg%. El estudio de neuroconducción sugirió una neuropatía distal sensitiva y motora predominantemente desmielinizante. La resonancia magnética (RM) de la columna cervicodorsolumbar mostró hiperintensidad de la señal en la secuencia T2, a nivel de las columnas dorsales de la región cervical baja hasta dorsal alta de la médula espinal, interpretada como mielopatía cordonal posterior (fig. 1). Una esofago-gastro-duodenoscopia informó de transparencia de vasos submucosos del techo y el cuerpo gástrico, compatible con “atrofia gástrica”.
En función de los hallazgos clínicos y de métodos complementarios se llegó a un diagnóstico de degeneración combinada subaguda, secundaria a déficit de vitamina B12, iniciando el tratamiento con suplemento, con cianocobalamina intramuscular (500.000 UI/día) durante 5 días, y se continuó con una dosis similar semanal de acuerdo con lo sugerido en la literatura1,2.
Las manifestaciones del déficit de vitamina B12 se presentan básicamente en el sistema nervioso, hematológico y en las mucosas. Los síndromes neurológicos son: encefalopatía con alteraciones cognitivas, neuropatía óptica, mielopatía, neuropatía sensitivo-motora y autonómica y parestesias sin hallazgos neurológicos anormales3. Las mismas ocurren frecuentemente en ausencia de las manifestaciones hematológicas; en una serie de pacientes con déficit de vitamina B12, sólo el 29% padecía anemia y el 64% tenía un VCM > 100 fl4,5.
La necesidad diaria de vitamina B12 (cianocobalamina) es de 5μg en adultos y 0,4-2,4μg en niños y adolescentes, siendo su principal fuente los productos animales de la dieta. En el estómago la cobalamina se une al factor intrínseco (FI), una glucoproteína producida por las células parietales del estómago. El complejo cobalamina-FI es transportado al íleon terminal, donde se une a receptores del enterocito y es absorbida. La cianocobalamina actúa como cofactor en el paso de homocisteína a metionina, la cual produce sadenilcisteína, necesaria para la metilación de proteínas y fosfolípidos de la cubierta de mielina6,7.
El déficit de vitamina B12 puede tener su origen en: a) un inadecuado aporte vitamínico por situaciones socioeconómicas; b) los síndromes de malabsorción asociados a gastritis atrófica o por Helicobacter pylori, resecciones quirúrgicas, tumores, o cualquier condición que comprometa grandes sectores del estómago o del íleon terminal; c) las deficiencias innatas en su transporte o en su metabolismo, y d) en una serie de entidades patológicas y condiciones clínicas en las que la deficiencia de vitamina B12 es secundaria, como el embarazo, la vejez o el cáncer8,9.
La degeneración combinada subaguda suele presentarse de forma insidiosa, con parestesias en manos y pies, agregándose en la evolución debilidad y alteración de la marcha, siendo la anormalidad más consistente en el examen físico la alteración de la sensibilidad vibratoria, debido al compromiso de los cordones posteriores a nivel medular. Nuestro paciente presentaba un cuadro clínico bastante típico, pero muy frecuentemente el síndrome es incompleto, pudiendo hallarse diferentes combinaciones de signos y síntomas, y en los estadios avanzados puede presentarse con paraplejía espástica, ataxia y pérdida de todas las modalidades sensitivas. Los niveles séricos normales de vitamina B12 no excluyen el diagnóstico, especialmente en pacientes que han recibido suplementos vitamínicos, o en aquellos con alteraciones mieloproliferativas y hepatopatías10–13.
Son pocos los informes de cambios de imagen de esta entidad, pero al igual que en nuestro caso, muestran alteraciones de aumento de la señal en las secuencias de T2 en los cordones posteriores de la médula espinal; sin embargo esta no está presente en todos los pacientes con síndrome cordonal posterior por deficiencia de cobalamina, ni se encontró correlación entre las manifestaciones clínicas, electrofisiológicas y las anormalidades en la RM. La lesión afecta inicialmente los cordones posterior y lateral de la región cervical baja y torácica alta de la médula espinal. En estadios avanzados toda la circunferencia de la médula espinal está afectada y pueden evidenciarse cambios atróficos1,14,15.
Como diagnóstico diferencial de imagen hiperintensa en T2 (sin distribución específica) de la médula espinal podemos describir una amplia variedad de procesos medulares, que incluyen dentro de los más importantes la injuria espinal aguda por compresión o traumatismo, las neoplasias primarias y secundarias, la desmielinización primaria como la esclerosis múltiple o secundaria (dentro de lo que está incluido en la degeneración subaguda combinada secundaria a déficit de vitamina B12), las lesiones vasculares como el infarto medular o shunts arteriovenosos de la médula espinal, las lesiones granulomatosas como neurosarcoidosis14–17 y, por último, debemos considerar las infecciones, como la mielitis transversa aguda, la mielitis sifilítica y las lesiones postinfecciosas como la mielopatía vacuolar asociada al síndrome de la inmunodeficiencia adquirida (sida). No hay apenas comunicaciones en la literatura de los hallazgos de RM en la mielitis sifilítica, pero se ha descrito como una lesión hiperintensa en la secuencia T2 que afecta el parénquima de la medula espinal, confinado principalmente a la porción central y posterior y extendiéndose en múltiples niveles, con refuerzo variable y heterogéneo de gadolinio. Un diagnóstico diferencial importante, aunque afecta solamente a pacientes en estadios avan zados de la infección por el VIH, es la mielopatía vacuolar asociada a sida. Estas lesiones típicamente involucran los cordones laterales y posteriores de la médula espinal a nivel cervical y torácico18,19.
El tratamiento de esta entidad es el aporte precoz de vitamina B12; el nivel de recuperación neurológica es inversamente proporcional a la extensión y duración de la enfermedad. En general todas las alteraciones mencionadas pueden ser reversibles en estadios tempranos con la administración de la vitamina, por lo tanto el diagnóstico temprano es fundamental para el tratamiento efectivo5,20.
En conclusión, la descripción anterior reviste especial interés porque reseña un caso característico de degeneración combinada subaguda de la médula espinal, donde el hallazgo de imágenes en la RM permitió la confirmación diagnóstica.