El síndrome de Guillain Barré vio incrementada su incidencia en las Américas tras la llegada del virus Zika en 2014, afectando inicialmente Sudamérica y las Antillas hasta llegar a Norteamérica, en donde se reportaron algunas particularidades regionales.
ObjetivoRealizar una revisión sistemática de las publicaciones relacionadas con la incidencia del síndrome de Guillain Barré durante los brotes de Zika en Latinoamérica.
Material y métodosSe realiza una revisión sistemática de la evidencia publicada sobre el síndrome de Guillain Barré asociado a los brotes de Zika en América desde 2014 a 2019, analizando los reportes de Brasil a México.
ResultadosSe encontraron un total de 32 estudios. El total de casos reportados en la revisión sistemática es de 1.531, resultando positivos a Zika 368 casos (24%). La incidencia regional de casos se reporta en Sudamérica 45%, Centroamérica 15%, Norteamérica 9% y el Caribe 43%.
ConclusiónTras la revisión sistemática de la información se concluye que la relación causal entre el síndrome de Guillain Barré y el virus Zika es del 24%, siendo una incidencia baja que obliga a realizar un protocolo infectológico amplio que abarque agentes bacterianos y virales con propiedades neurotrópicas.
Guillain Barré syndrome increased its incidence in the Americas after the arrival of the Zika virus in 2014, initially affecting South America and the West Indies until reaching North America, where some regional peculiarities were reported.
ObjectiveConduct a systematic review of publications related to the incidence of Guillain Barré syndrome during Zika outbreaks in Latin America.
Material and methodsA systematic review of the published evidence on Guillain Barré syndrome associated with Zika outbreaks in America from 2014 to 2019 is carried out, analyzing reports from Brazil to Mexico.
ResultsA total of 32 studies were found. The total number of cases reported in the systematic review is 1,531, with 368 cases (24%) positive for Zika. The regional incidence of cases is reported in South America 45%, Central America 15%, North America 9% and the Caribbean 43%.
ConclusionAfter the systematic review of the information, it is concluded that the causal relationship between Guillain Barré syndrome and the Zika virus is 24%, being a low incidence that requires a broad infectious protocol that includes bacterial and viral agents with neurotropic properties.
El síndrome de Guillain Barré es una polineuropatía autoinmune severa que se considera la primera causa de parálisis flácida aguda y se caracteriza principalmente por una polineuropatía inflamatoria desmielinizante aguda, aunque puede haber variantes axonales puras o combinadas. Según un reciente metaanálisis latinoamericano, su incidencia global es de 1,1 casos por 100.000 habitantes. Su rango de mortalidad varía del 3 al 7%. Las principales causas son no infecciosas (vacunas, trauma, cirugía) y postinfecciosas, destacando en estas la infección por Campylobacter jejuni. Sin embargo, tras la llegada de Chikungunya y Zika al continente americano, las incidencias se incrementaron notablemente, variando de una región a otra y concluyéndose actualmente que estas aumentaron 1,9 veces durante el brote de Chikungunya y 2,6 veces durante los brotes de Zika. De igual forma, las incidencias durante los brotes variaron en las diversas regiones geográficas, yendo de 0,62 casos/100.000 habitantes en México a 9,35 casos/100.000 habitantes en Martinica1.
Según un estudio bibliométrico realizado con información de los primeros brotes americanos, la incidencia de Zika como causa del síndrome en forma global fue del 42%, y según un metaanálisis, la prevalencia se calculó en el 1,23%.
Actualmente se considera que el síndrome de Guillain Barré asociado a los brotes arbovirales presenta algunas particularidades, como ser de tendencia más benigna por su predominio de la lesión desmielinizante, considerada de mejor pronóstico que la lesión axonal, aunque esto está directamente relacionado con el inicio de la terapia específica temprana (inmunoglobulina intravenosa y/o plasmaféresis). De igual forma se reconocen otros agentes, como enterovirus y dengue, como causales, así como Campylobacter sigue estando patente2.
ObjetivoRealizar una revisión sistemática de la evidencia publicada respecto de la asociación del síndrome de Guillain Barré con la infección por el virus Zika.
Material y métodosSe realiza una revisión sistemática de la evidencia publicada sobre el síndrome de Guillain Barré asociado a los brotes de Zika en América desde 2014 a 2019, desde su llegada a Sudamérica y su ascenso por Centroamérica, hasta culminar en México. Se emplean los comandos: «Guillain-Barré síndrome», «Zika», «Outbreak», y se utilizan diversos buscadores como Web of Science, Pubmed-Medline, Scopus, Science Direct, Scielo, Imbiomed y Google Scholar. Se incluyen aquellos estudios publicados que reportan la incidencia de casos positivos a Zika, así como su protocolo diagnóstico (serologías para Zika y otros agentes). Se reportan la incidencia global de la revisión sistemática y el patrón de neuroconducción más frecuente. Se excluyen reportes de casos aislados, estudios que no tengan evidencia serológica de agentes infecciosos y que no hayan sido realizados en el continente americano en las fechas mencionadas.
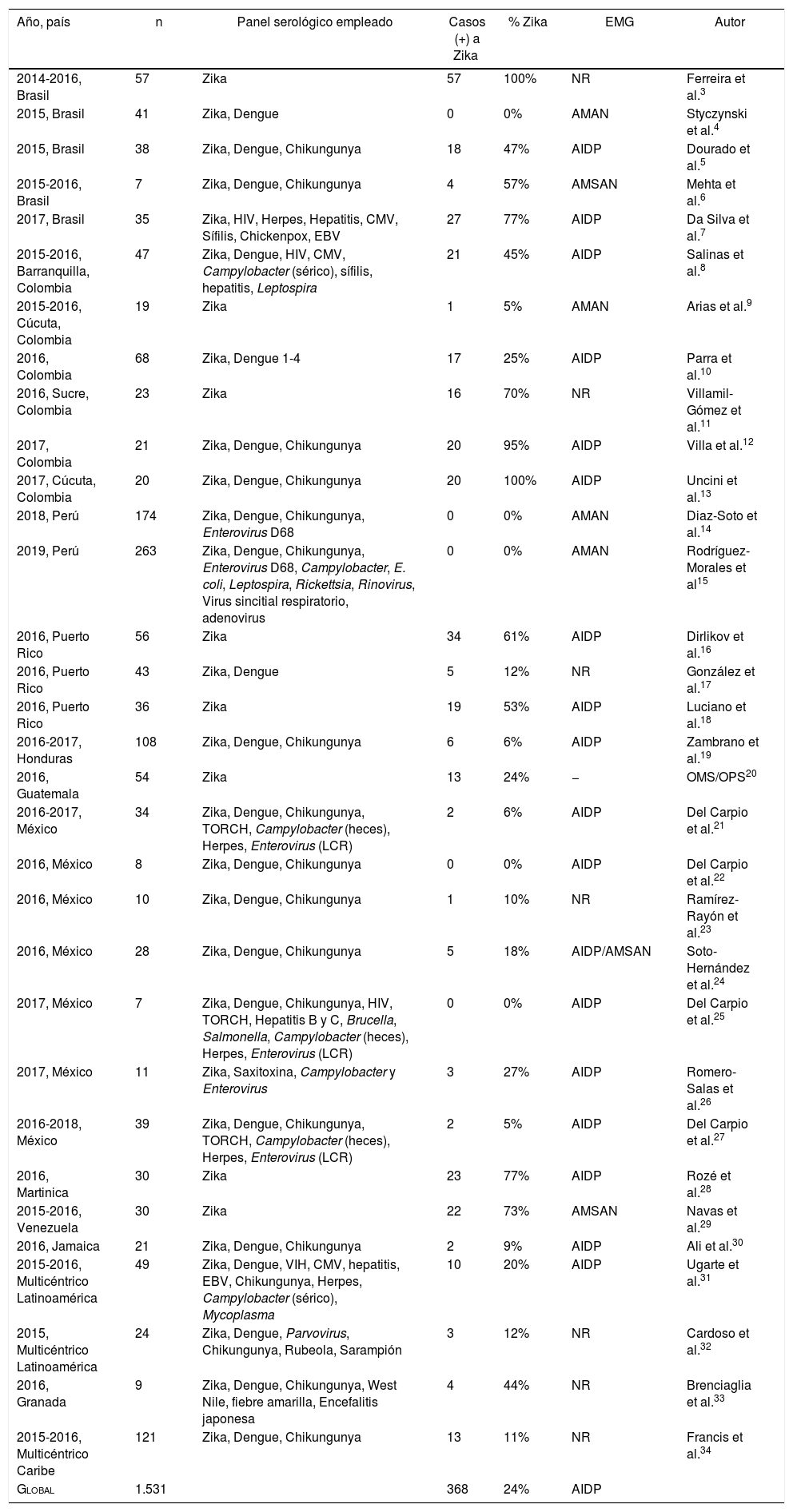
ResultadosSe encontraron un total de 32 estudios con reportes de series de casos del síndrome de Guillain Barré asociado a los brotes de Zika de 2014 a 2019: 14 estudios localizados en Sudamérica, 2 en Centroamérica, 7 en Norteamérica (México), 6 en el Caribe y 3 multicéntricos-multinacionales (tablas 1 y 2).
Principales cohortes de estudio americanas 2014-2018
| Año, país | n | Panel serológico empleado | Casos (+) a Zika | % Zika | EMG | Autor |
|---|---|---|---|---|---|---|
| 2014-2016, Brasil | 57 | Zika | 57 | 100% | NR | Ferreira et al.3 |
| 2015, Brasil | 41 | Zika, Dengue | 0 | 0% | AMAN | Styczynski et al.4 |
| 2015, Brasil | 38 | Zika, Dengue, Chikungunya | 18 | 47% | AIDP | Dourado et al.5 |
| 2015-2016, Brasil | 7 | Zika, Dengue, Chikungunya | 4 | 57% | AMSAN | Mehta et al.6 |
| 2017, Brasil | 35 | Zika, HIV, Herpes, Hepatitis, CMV, Sífilis, Chickenpox, EBV | 27 | 77% | AIDP | Da Silva et al.7 |
| 2015-2016, Barranquilla, Colombia | 47 | Zika, Dengue, HIV, CMV, Campylobacter (sérico), sífilis, hepatitis, Leptospira | 21 | 45% | AIDP | Salinas et al.8 |
| 2015-2016, Cúcuta, Colombia | 19 | Zika | 1 | 5% | AMAN | Arias et al.9 |
| 2016, Colombia | 68 | Zika, Dengue 1-4 | 17 | 25% | AIDP | Parra et al.10 |
| 2016, Sucre, Colombia | 23 | Zika | 16 | 70% | NR | Villamil-Gómez et al.11 |
| 2017, Colombia | 21 | Zika, Dengue, Chikungunya | 20 | 95% | AIDP | Villa et al.12 |
| 2017, Cúcuta, Colombia | 20 | Zika, Dengue, Chikungunya | 20 | 100% | AIDP | Uncini et al.13 |
| 2018, Perú | 174 | Zika, Dengue, Chikungunya, Enterovirus D68 | 0 | 0% | AMAN | Diaz-Soto et al.14 |
| 2019, Perú | 263 | Zika, Dengue, Chikungunya, Enterovirus D68, Campylobacter, E. coli, Leptospira, Rickettsia, Rinovirus, Virus sincitial respiratorio, adenovirus | 0 | 0% | AMAN | Rodríguez-Morales et al15 |
| 2016, Puerto Rico | 56 | Zika | 34 | 61% | AIDP | Dirlikov et al.16 |
| 2016, Puerto Rico | 43 | Zika, Dengue | 5 | 12% | NR | González et al.17 |
| 2016, Puerto Rico | 36 | Zika | 19 | 53% | AIDP | Luciano et al.18 |
| 2016-2017, Honduras | 108 | Zika, Dengue, Chikungunya | 6 | 6% | AIDP | Zambrano et al.19 |
| 2016, Guatemala | 54 | Zika | 13 | 24% | − | OMS/OPS20 |
| 2016-2017, México | 34 | Zika, Dengue, Chikungunya, TORCH, Campylobacter (heces), Herpes, Enterovirus (LCR) | 2 | 6% | AIDP | Del Carpio et al.21 |
| 2016, México | 8 | Zika, Dengue, Chikungunya | 0 | 0% | AIDP | Del Carpio et al.22 |
| 2016, México | 10 | Zika, Dengue, Chikungunya | 1 | 10% | NR | Ramírez-Rayón et al.23 |
| 2016, México | 28 | Zika, Dengue, Chikungunya | 5 | 18% | AIDP/AMSAN | Soto-Hernández et al.24 |
| 2017, México | 7 | Zika, Dengue, Chikungunya, HIV, TORCH, Hepatitis B y C, Brucella, Salmonella, Campylobacter (heces), Herpes, Enterovirus (LCR) | 0 | 0% | AIDP | Del Carpio et al.25 |
| 2017, México | 11 | Zika, Saxitoxina, Campylobacter y Enterovirus | 3 | 27% | AIDP | Romero-Salas et al.26 |
| 2016-2018, México | 39 | Zika, Dengue, Chikungunya, TORCH, Campylobacter (heces), Herpes, Enterovirus (LCR) | 2 | 5% | AIDP | Del Carpio et al.27 |
| 2016, Martinica | 30 | Zika | 23 | 77% | AIDP | Rozé et al.28 |
| 2015-2016, Venezuela | 30 | Zika | 22 | 73% | AMSAN | Navas et al.29 |
| 2016, Jamaica | 21 | Zika, Dengue, Chikungunya | 2 | 9% | AIDP | Ali et al.30 |
| 2015-2016, Multicéntrico Latinoamérica | 49 | Zika, Dengue, VIH, CMV, hepatitis, EBV, Chikungunya, Herpes, Campylobacter (sérico), Mycoplasma | 10 | 20% | AIDP | Ugarte et al.31 |
| 2015, Multicéntrico Latinoamérica | 24 | Zika, Dengue, Parvovirus, Chikungunya, Rubeola, Sarampión | 3 | 12% | NR | Cardoso et al.32 |
| 2016, Granada | 9 | Zika, Dengue, Chikungunya, West Nile, fiebre amarilla, Encefalitis japonesa | 4 | 44% | NR | Brenciaglia et al.33 |
| 2015-2016, Multicéntrico Caribe | 121 | Zika, Dengue, Chikungunya | 13 | 11% | NR | Francis et al.34 |
| Global | 1.531 | 368 | 24% | AIDP |
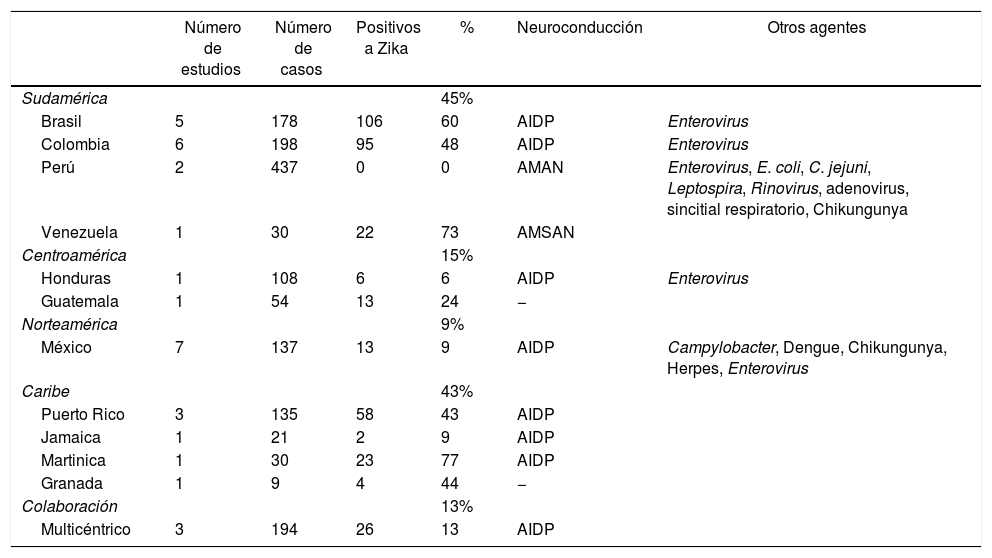
Estudios totales publicados acorde a la región geográfica estudiada
| Número de estudios | Número de casos | Positivos a Zika | % | Neuroconducción | Otros agentes | |
|---|---|---|---|---|---|---|
| Sudamérica | 45% | |||||
| Brasil | 5 | 178 | 106 | 60 | AIDP | Enterovirus |
| Colombia | 6 | 198 | 95 | 48 | AIDP | Enterovirus |
| Perú | 2 | 437 | 0 | 0 | AMAN | Enterovirus, E. coli, C. jejuni, Leptospira, Rinovirus, adenovirus, sincitial respiratorio, Chikungunya |
| Venezuela | 1 | 30 | 22 | 73 | AMSAN | |
| Centroamérica | 15% | |||||
| Honduras | 1 | 108 | 6 | 6 | AIDP | Enterovirus |
| Guatemala | 1 | 54 | 13 | 24 | − | |
| Norteamérica | 9% | |||||
| México | 7 | 137 | 13 | 9 | AIDP | Campylobacter, Dengue, Chikungunya, Herpes, Enterovirus |
| Caribe | 43% | |||||
| Puerto Rico | 3 | 135 | 58 | 43 | AIDP | |
| Jamaica | 1 | 21 | 2 | 9 | AIDP | |
| Martinica | 1 | 30 | 23 | 77 | AIDP | |
| Granada | 1 | 9 | 4 | 44 | − | |
| Colaboración | 13% | |||||
| Multicéntrico | 3 | 194 | 26 | 13 | AIDP |
El total de casos reportados en la revisión sistemática es de 1.531, resultando positivos a Zika 368 casos (24%). La incidencia regional de casos se reporta en Sudamérica 45%, Centroamérica 15%, Norteamérica 9% y el Caribe 43%. La incidencia global de síndrome de Guillain Barré asociado a Zika en los estudios multicéntricos es del 13%.
Las experiencias nacionales se reportan con algunas variantes incluso en la misma región geográfica.
Para la región sudamericana se encontraron:
- •
Brasil: se reportaron 5 estudios que incluyeron un total de 178 casos del síndrome de Guillain Barré, de los cuales el 60% fue positivo a Zika; el patrón de neuroconducción más frecuente fue AIDP.
- •
Colombia: se reportaron 6 estudios que incluyeron 198 casos con una positividad a Zika del 48%. El patrón de neuroconducción más frecuente fue AIDP.
- •
Perú: reporta 2 estudios que incluyen 437 casos del síndrome, de los cuales ninguno fue positivo a Zika. El patrón de neuroconducción más frecuente fue AMAN.
- •
Venezuela: se reportó un estudio, el cual incluyó 30 casos, de los cuales el 73% fue positivo a Zika. El patrón de neuroconducción más frecuente fue AMSAN.
Para la región centroamericana se reportaron:
- •
Honduras: se encontró un estudio que incluyó 108 casos, de los cuales el 6% resultó positivo a Zika. El patrón de neuroconducción más frecuente fue AIDP.
- •
Guatemala: se reportó un estudio, el cual incluyó 54 casos, de los cuales el 24% fue positivo a Zika. No se reportó el patrón de neuroconducción.
- •
Fueron publicados dos estudios; sin embargo, no se habían aplicado serologías básicas, por lo que se descartaron.
Para Norteamérica se reportó:
- •
México: se evidenció la publicación de 7 estudios que incluyen 137 casos del síndrome, resultando positivo a Zika el 9%. El patrón de neuroconducción más frecuente fue AIDP.
Para la región del Caribe se reportó:
- •
Puerto Rico: 3 estudios que incluyeron 135 casos, de los cuales el 43% resultó positivo a Zika. El patrón de neuroconducción más frecuente fue AIDP.
- •
Jamaica: un estudio que incluyó 21 casos, reportándose positivos a Zika el 9%. El patrón de neuroconducción más frecuente fue AIDP.
- •
Martinica: un estudio que incluyó 30 casos, resultando positivos a Zika el 77%. El patrón de neuroconducción más frecuente fue AIDP.
- •
Granada: un estudio que incluyó 9 casos, resultando positivos a Zika el 44%. No se reportaron estudios de neuroconducción.
Tras la revisión sistemática de la información se concluye que la relación causal entre el síndrome de Guillain barré y el virus Zika es del 24%, siendo una incidencia baja comparada con los estudios previos a la colonización americana, que reportaron incidencias de hasta el 98% (Polinesia Francesa)35, lo que obliga a replantearse por qué se produjo el incremento en el número de casos desde la llegada del virus a América. Las variaciones geográficas demuestran que la incidencia fue mayor en Sudamérica y el Caribe (sitios que fueron afectados inicialmente), y que conforme fue ascendiendo y colonizando otros territorios como Centroamérica y México, la incidencia fue decayendo, lo cual pudiera explicarse por disminución en las extensiones territoriales, principalmente en Centroamérica comparándola con Sudamérica, así como probablemente disminución en la virulencia y la patogenicidad del virus conforme avanzó por el territorio americano.
Otro punto interesante y que abordaron algunos trabajos fue el estudio de otros agentes infecciosos, que para México, tanto en el norte como en el sur, sigue siendo Campylobacter por encima de las arbovirosis. En Centroamérica y Sudamérica, otros agentes como Enterovirus tuvieron mayor importancia como agentes causales.
Los reportes de Perú, que son más recientes y ya en la era posterior a la invasión de Zika (2018-2019), demuestran que pueden ser muchos los agentes causales, incluyendo virus y bacterias diversas, y aunque no fueron específicos con los casos de Zika, su participación es menor.
El patrón de neuroconducción principal en forma global fue AIDP. Sin embargo, en algunas regiones destacaron patrones distintos, como AMAN en Perú y AMSAN en Venezuela.
Las limitaciones de la presente revisión sistemática estriban en que no todos los países del continente reportaron sus experiencias, y algunos no reportaron serologías, por lo que fueron excluidos (dos estudios centroamericanos). De igual forma, el patrón infectológico de estudio no es uniforme, y al inicio de la pandemia incluso solo se buscaba a Zika como el responsable; posteriormente algunos incluyeron los 3 principales arbovirus y más recientemente toda una conjunción de virus y bacterias con capacidad neurotrópica, que favoreció la evidencia de que otros agentes pueden condicionar el síndrome durante los brotes arbovirales.
Finalmente hacemos extensa la recomendación de protocolizar cada caso del síndrome de Guillain Barré acorde a los criterios de Asbury & Cornblath y los de Brighton. Asimismo, realizar un protocolo infectológico extenso que incluya virus y bacterias con potencial neurotrópico conocido, ya que algunos gérmenes son susceptibles de tratamiento específico (Campylobacter, herpes, etc.), aunado al tratamiento propio del síndrome como la administración de la inmunoglobulina y/o plasmaféresis. Remitir a rehabilitación de secuelas con el propósito de limitar la disfuncionalidad de los pacientes e integrarlos a su vida diaria y emplear escalas de funcionalidad y pronósticas como Hugues, Erasmus (EGRIS, EGOS), entre otras.
Conflicto de interesesLos autores declaramos que no existen conflictos de intereses.