El síndrome de mutismo cerebeloso (SMC) puede presentarse como una complicación secundaria a procedimientos neuroquirúrgicos de fosa posterior con cambios de volumen ventricular.
Caso clínicoSe comunica el caso de un paciente masculino de 10 años con diagnóstico de meduloblastoma e hidrocefalia obstructiva con clínica de vómitos y cefalea, que como complicación posquirúrgica presenta abolición del habla, hipotonía generalizada e incapacidad motora con limitación total para actividades cotidianas.
ConclusiónEl objetivo es describir esta patología en la edad pediátrica y valorar la importancia del diagnóstico y tratamiento oportuno.
Cerebellar mutism syndrome can present as a complication secondary to posterior fossa neurosurgical procedures with changes in ventricular volume.
Clinical caseThe case of a 10-year-old male patient with a diagnosis of medulloblastoma and obstructive hydrocephalus with symptoms of vomiting and headache is reported, who as a post-surgical complication presents speech abolition, generalized hypotonia and motor disability with total limitation for daily activities.
ConclusionThe objective is to describe this pathology in the pediatric age and to assess the importance of timely diagnosis and treatment.
El síndrome de mutismo cerebeloso (SMC) es una complicación descrita de la cirugía resectiva de tumores cerebrales en los niños, especialmente aquellos localizados en cerebelo y que involucran el cuarto ventrículo. Se denominó a esta entidad originalmente como mutismo acinético (MA) en 1958 y luego desde mediados de la década de 1980 se identifica más comúnmente como síndrome de fosa posterior o SMC1. Se define como un trastorno de la motivación, en el cual el paciente se encuentra en estado de vigilia sin actividad motora voluntaria ni del lenguaje, pudiendo considerarse el caso extremo del trastorno abúlico.
Este síndrome se identifica en la literatura en casos de hidrocefalia con múltiples revisiones valvulares, sin relación con una malfunción valvular. Se postula que los cambios de volumen ventricular repetitivos afectan a las vías monoaminérgicas ascendentes paraventriculares, pudiendo desencadenar el SMC. Por otra parte, cuando es asociado a resecciones quirúrgicas de tumores de SNC la fisiopatología parece involucrar vías relacionadas con el núcleo dentado y el tracto dentado-rubro-talámico-cortical.
Caso clínicoSe reporta el caso de un paciente masculino de 10 años, sin antecedentes personales ni familiares de relevancia, que consultó por vómitos de 5 meses de evolución (en ocasiones alimenticios, no asociado a un momento del día), y luego agregando un mes previo a la consulta cefalea de intensidad 8/10 de tipo pulsátil localizada en región occipital con irradiación frontal con despertares nocturnos intermitentes. Consultó en múltiples ocasiones en centros de baja complejidad donde administraron tratamiento sintomático con regular respuesta.
Por empeoramiento de la cefalea y agregar fotofobia y acúfenos consultó al servicio de Urgencias de un hospital pediátrico de referencia donde a la exploración física se encontraba vigil, conectado, pupilas midriáticas reactivas, Glasgow 15/15 sin foco motor o sensitivo, tono y fuerza conservados en los 4 miembros, reflejos osteotendinosos 5/5 sin alteraciones de la marcha, praxia y metría conservados. En el fondo de ojos se observó edema de papila bilateral con motilidad ocular extrínseca conservada.
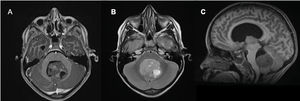
Realizaron tomografía computarizada cerebral sin contraste que mostraba hidrocefalia secundaria a imagen compatible con lesión ocupante de cuarto ventrículo. La resonancia magnética cerebral y espinal con contraste confirmaba presencia de formación tumoral en la mitad inferior de la cavidad del IV ventrículo y signos de hidrocefalia obstructiva de curso crónico (fig. 1). Se indicó tratamiento con acetazolamida 20mg/kg/día y dexametasona 0,6mg/kg/día con mejoría clínica y cese de cefalea y vómitos, persistiendo la midriasis bilateral.
RMN de cerebro con contraste intravenoso. A) Corte axial T1. B) Corte axial T2.C) Corte sagital T1. Formación tumoral de contornos irregulares y señal heterogénea que ocupa la mitad inferior de la cavidad del IV ventrículo. Contiene algunos espacios con líquido, algunos quísticos y otros seguramente necróticos. Comprime el tronco desde atrás pero sus límites con esa estructura son netos. Refuerza focalmente con la inyección de contraste. Condiciona bloqueo (especialmente en el lado izquierdo) de los trayectos anatómicos que comunican con los espacios subaracnoideos. El acueducto y las cavidades ventriculares supratentoriales están dilatados. Signos de hidrocefalia obstructiva de curso crónico. Los surcos de la convexidad están obliterados.
Se intervino quirúrgicamente al sexto día de internación. Se realizó exéresis tumoral completa macroscópicamente (47,86mm de diámetro anteroposterior x 39,56mm de diámetro longitudinal) por abordaje telovelar y se colocó drenaje ventricular externo (DVE). Presentó sangrado intraoperatorio. El diagnóstico anatomopatológico informó meduloblastoma clásico grado IV positivo para ISO17q2.
Después de trece días de la primera cirugía se realiza tercer ventriculostomía. Por presentar sangrado intraventricular durante la intervención mantienen el DVE cerrado. El postoperatorio inmediato evoluciona con signos de hipertensión endocraneana, y por diagnosticar fallo de la ostomía deciden permeabilizar el DVE, con mejoría clínica posterior. A las 48 h se realiza colocación de VDVP definitiva. Después de recuperación anestésica inicia progresivamente con mutismo y disminución de la movilidad de los 4 miembros, hiporreflexia y afasia, comunicándose únicamente con leve movilidad de mano izquierda o con movilidad de párpados. Se interpreta como SMC. Al día 7 posquirúrgico, se observa cierta mejoría en tono muscular de miembros inferiores, a predominio de hemicuerpo izquierdo, con recuperación de tono muscular axial. A su vez, se aprecia labilidad emocional con mejoría progresiva con respecto al lenguaje, logrando reproducir palabras sueltas.
A los 30 días de seguimiento, el paciente logra lenguaje de frases cortas, adquiere sedestación y recupera la movilidad activa de 4 miembros. Continúa con disminución de fuerza y tono muscular no logrando aún la bipedestación. Persiste disfasia motora. Se externa con seguimiento ambulatorio multidisciplinario recibiendo tratamiento oncológico.
DiscusiónEl SMC es una patología caracterizada por un trastorno fundamental del lenguaje con ausencia total de emisión del mismo, asociado a un estado abúlico de difícil manejo. Su origen se ha relacionado con diversas patologías neurológicas, tales como cirugías de tumores de fosa posterior, insuficiencias valvulares en pacientes con hidrocefalias repetidas, y los trastornos isquémicos/tumorales bilaterales, pero su fisiopatología y tratamiento son cuestionables. Las cifras de incidencia oscilan entre el 8% y el 32% en niños con cualquier tipo de tumor cerebeloso cuando se utilizan diversas definiciones, en comparación con el 24% al 39% en pacientes con meduloblastomas que utiliza la definición de SMC propuesta en 1993 por el comité de neurología del grupo de cáncer infantil en Estados Unidos3–5.
Se han descrito múltiples factores de riesgo relacionados, dentro de los más citados se destacan: compromiso tumoral del tronco cerebral, la localización del mismo en línea media, la incisión quirúrgica del vermis cerebeloso, la histología y el tamaño del tumor. En relación a este último, es necesario señalar que el meduloblastoma presenta una mayor incidencia de mutismo cerebeloso postoperatorio, más aún cuando su tamaño es mayor a 5cm. Esto probablemente se explique debido a la naturaleza invasiva de este tumor4–6.
El mecanismo fisiopatológico que explicaría este síndrome se basa en dos posibles orígenes. El primero, surge por cambios de volumen ventriculares repetitivos, que afectan las vías monoaminérgicas ascendentes paraventriculares, especialmente dopaminérgicas, y en menor medida noradrenérgicas7,8. El segundo, son las lesiones del núcleo dentado cerebeloso y/o de sus conexiones con el núcleo ventrolateral del tálamo contralateral y el área motora suplementaria. El núcleo dentado recibe aferencias de los hemisferios cerebrales y da eferencias a través del pedúnculo cerebeloso superior ipsilateral. El tracto se decusa a nivel del núcleo rojo en el mesencéfalo, continúa hasta el tálamo (específicamente hasta el núcleo ventrolateral contralateral) y finaliza en la corteza motora y prefrontal9. En el primer caso, el SMC no mejora espontáneamente ni con recambios valvulares, pero puede responder al tratamiento con análogos monoaminérgicos tales como bromocriptina, la cual ha demostrado grandes beneficios tanto en el área del lenguaje como en la coordinación voluntaria de movimientos. En contraposición, el segundo mecanismo descripto, en el que se produce una lesión transitoria de dichas conexiones neurológicas, la recuperación comienza lentamente pero de forma espontánea. En los mutismos leves, tras un período de tiempo variable (desde unos pocos días a incluso meses) el niño recupera el habla, siendo evidente una disartria de diferente grado de severidad, que en muchos casos desaparece10. Los casos más graves, presentan signos de disfunción cerebelosa (ataxia, dismetría) teniendo riesgo de alteraciones cognitivas y de funciones manuales a largo plazo11.
En nuestro reporte, parece vincularse estrechamente con el procedimiento quirúrgico de fosa posterior. La mejoría espontánea apoya esta teoría, motivo por el cual no se indicó bromocriptina como parte del tratamiento inicial. A su vez, coincide con estudios publicados, en los cuales se afirma que según la localización y tamaño del meduloblastoma, así como la técnica quirúrgica utilizada, existe riesgo superior de presentar como complicación posquirúrgica SMC6,10,12–14.
ConclusiónEl SMC es una complicación descrita en pacientes neuroquirúrgicos con localización en fosa posterior. Se debe sospechar en forma precoz e informar a la familia, acerca de esta entidad, teniendo en cuenta que la lesión neuronal producida puede afectar la capacidad intelectual y motriz de los niños a largo plazo. Requiere manejo multidisciplinario para lograr una recuperación adecuada, siendo de vital importancia el tratamiento psicológico y la rehabilitación psicomotriz. Existen sugerencias a partir de reportes de casos individualizados de opciones de técnicas diagnósticas14 y tratamientos farmacológicos. Aún no hay estudios que indiquen posibles beneficios terapéuticos de los mismos15.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Sala de internación CEM 6 y CEM 4 (Dra. Marta Lavergne, Dr. Rafael Atach, Dr. Hector Cairoli y Dr. Mariano Ibarra), Servicio de Neurocirugía, Kinesiología y Residencia de Clínica Pediátrica. Hospital General de Niños Pedro de Elizalde.