Los schwannomas melanóticos (SM) intramedulares son tumores poco comunes y conocidos, con solo 13 casos reportados en la literatura hasta 2023.
Caso clínicoPresentamos un paciente de 58 años, que acude a consulta con una cuadriparesia espástica de seis meses de evolución; como parte del estudio, se indica una resonancia magnética nuclear (RMN) de columna cervical, constatándose una lesión intramedular asociada a siringomielia (proximal y distal). El tratamiento consistió en laminectomía, descompresión, evacuación y drenaje de la cavidad. Se toma una biopsia del tejido para el análisis histopatológico, informándose finalmente como SM.
ConclusiónDescribimos un caso infrecuente de SM intramedular asociado a siringomielia cervical. El diagnóstico imagenológico por RMN de estos tumores determinará la conducta neuroquirúrgica oportuna.
Intramedullary Melanotic Schwannomas are rare and little known tumors, with only 13 cases reported in the literature up to 2023.
Clinical caseWe present a 58-year-old patient who came to the clinic with spastic quadriparesis of 6 months of evolution. As part of the study, a Nuclear Magnetic Resonance (MRI) of the cervical spine was indicated, confirming an intramedullary lesion associated with syringomyelia (proximal and distal). Treatment consisted of laminectomy, decompression, evacuation and drainage of the cavity. A biopsy of the tissue is taken for histopathological analysis, finally being reported as Melanotic Schwannoma.
ConclusionWe describe a rare case of Intramedullary Melanotic Schwannoma associated with Cervical Syringomyelia. The MRI imaging diagnosis of these tumors will determine an opportune neurosurgical treatment.
El schwannoma melanótico (SM) es una neoplasia de origen neuroectodérmico caracterizada por una pigmentación melanótica en el citoplasma de las células de Schwann. Esta entidad fue descrita por primera vez por Millar en 1932 como un tumor melanótico maligno de las células ganglionares, posteriormente denominado schwannoma melanocítico en 19751.
Dentro del grupo de tumores del sistema nervioso central, los espinales constituyen una fracción menor del 15% de todos los casos. Los schwannomas espinales representan alrededor del 10% de todos los tumores espinales, más frecuentemente localizados en el compartimento intradural-extramedular2, considerándose la localización intramedular una condición extremadamente rara, representada solo por un 0,3-1,5%3.
En la literatura consultada, solamente se han reportado un total de 13 casos de SM intramedular (tabla 1).
Resumen de casos con diagnóstico de schwannoma melanótico intramedular publicados en la literatura
| Año | Autores | Sexo | Edad | Localización | Tratamiento |
|---|---|---|---|---|---|
| 1987 | Solomon et al.4 | M | 69 | C3 | Remoción total |
| 1990 | Marchese et al.5 | F | 72 | C4-C6 | Remoción parcial |
| 1994 | Sola-Pérez et al.6 | F | 63 | C7-T1 | Aspiración con aguja fina |
| 1999 | Acciarri et al.7 | F | 44 | T2-T3 | Remoción total |
| 2004 | Santaguida et al.8 | M | 35 | C4-C5 | Remoción total |
| 2008 | Mouchaty et al.9 | M | 56 | Cono Medular | Remoción total |
| 2012 | Hoover et al.10 | F | 62 | T11 | Remoción total |
| 2014 | Mohamed et al.11 | M | 43 | T9-T10 | Remoción total |
| 2017 | Hu et al.12 | M | 40 | C1-C2 | Remoción parcial |
| 2018 | Chandran et al.13 | M | 25 | C2 | Laminectomía C2 y escisión de la lesión |
| 2018 | Cheng et al.14 | M | 47 | T3-T4 | - |
| 2022 | Yeom et al.15 | M | 72 | T11 | Remoción parcial |
| 2023 | McCann et al.16 | M | 40 | T8-T11 | Laminectomía T9-T12 |
Se trata de un paciente masculino, color de piel blanco, de 58 años de edad, con antecedentes patológicos personales de hipertensión arterial que controla con captopril (tableta de 25mg, una tableta cada ocho horas). En el interrogatorio refiere la historia de un accidente automovilístico hace aproximadamente tres años. Acude al Servicio de Neurología del Hospital Provincial Arnaldo Milián Castro de Villa Clara, el día 15 de febrero de 2023, porque ha presentado un cuadro de debilidad muscular en los cuatro miembros, que ha ido progresando en los últimos seis meses dificultándole la marcha, asociado a dolor a nivel cervical y parestesias en ambas extremidades superiores, más acentuado del lado derecho. En la exploración física general, se observan cambios tróficos dados por zonas de alopecia en el abdomen y las extremidades, y termoanalgesia suspendida en los brazos.
En el examen físico neurológico se constata cuadriparesia espástica (miembro superior: 4/5; miembro inferior: 3/5, según la escala del Medical Research Council), con exacerbación de los reflejos osteotendinosos en los cuatro miembros, con signo de Babinski y Hoffmann derecho.
Se indicaron los siguientes estudios: hemograma completo y hemoquímica (normales), estudio de conducción nerviosa (ECN) motora (normal), ECN sensitiva (compromiso mielínico de fibras sensitivas en los miembros superiores), electromiograma (EMG: neurógeno con signos de renervación en miotomas cervicales y lumbosacros bilaterales).
La enfermedad de Hansen fue sospechada inicialmente, debido a las zonas de alopecia constatadas en el examen físico, además de los hallazgos en ECN y EMG, por lo que se realizó una baciloscopia y una biopsia de piel, que resultaron negativas. Esta enfermedad fue totalmente descartada cuando se obtuvo el informe histopatológico.
El ultrasonido abdominal, renal y prostático se realizó con el objetivo de descartar neoplasia primaria en estas regiones (normal); la tomografía axial computarizada de cráneo simple tampoco arrojó alteraciones.
Se realizó una resonancia magnética nuclear (RMN) de columna cervical de bajo campo de 0,35 T, evidenciándose a nivel del cordón medular cambios en la intensidad de señal desde C2 hasta C6 de 7cm de longitud (hiperintensa en T1 e hipointensa en T2), en la porción superior del mismo con un patrón de localización central líquido, en la porción inferior se acompaña de engrosamiento del cordón y acúmulo de líquido en el espacio subaracnoideo, encontrándose en comunicación con el epéndimo en relación con hidrosiringomielia que comunica con el espacio subaracnoideo. En los cortes coronales contrastados (T1 contrastado) llama la atención un ensanchamiento del cordón inferior a la hidrosiringomielia, con captación de contraste y áreas quísticas en su interior (fig. 1).
Se interconsulta el caso con el Servicio de Neurocirugía, se decide una conducta quirúrgica consistente en laminectomía (C3-C4, C4-C5), descompresión, evacuación, drenaje de la cavidad y resección parcial. Se egresa el paciente vivo y sin complicaciones posoperatorias inmediatas. Se orienta el seguimiento del paciente por consulta externa.
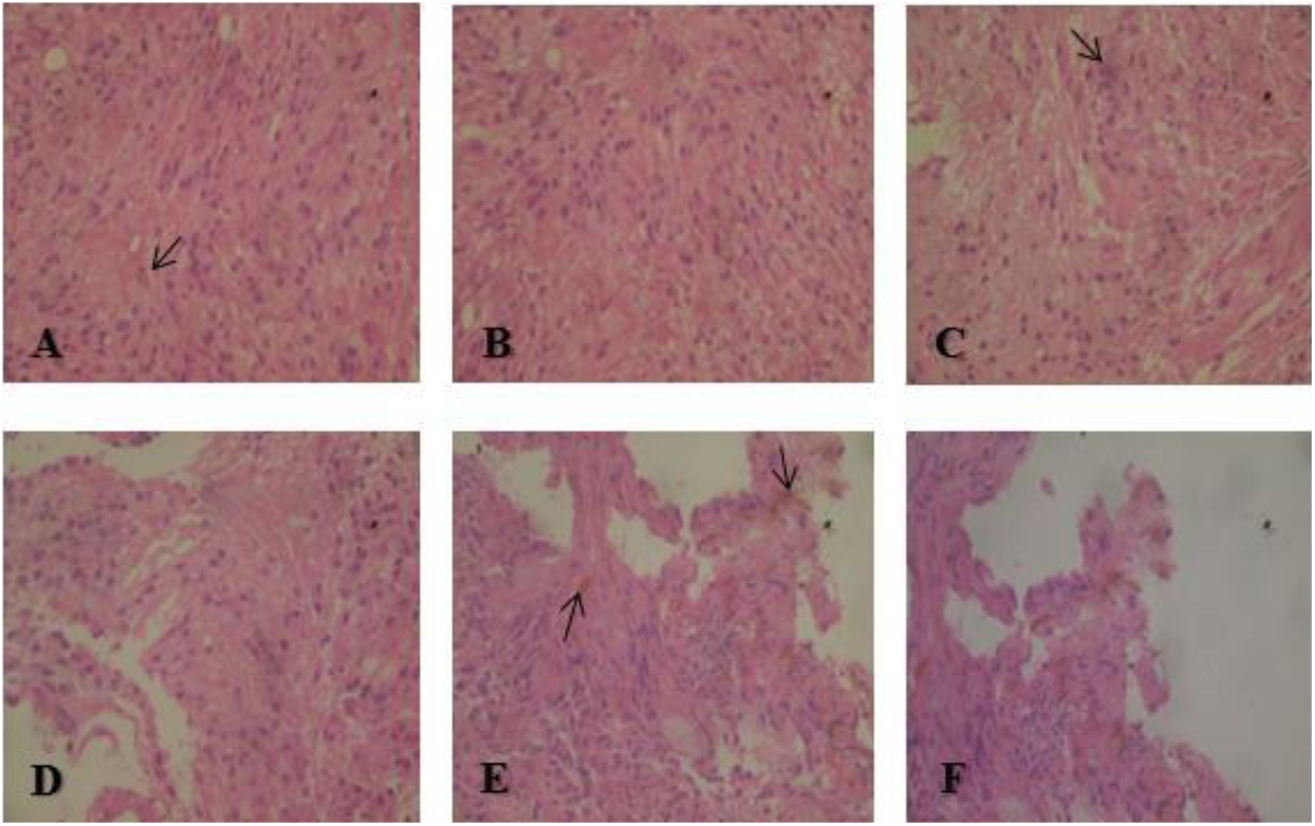
Durante la cirugía se toma una muestra para biopsia del tejido, cuyo análisis histopatológico informó una proliferación neoplásica de células fasocelulares de cromatina fina, sin nucléolos ni inclusiones, organizadas alrededor de espacios pausicelulares, ausencia de mitosis, necrosis y proliferación vascular, algunas células contienen pigmento pardo intracitoplasmático, en relación con SM (fig. 2).
Se realiza un análisis inmunohistoquímico de la muestra constatándose una fuerte inmunorreactividad S100 positiva en las células tumorales, inmunorreactividad fuerte Melan-A positivo en células tumorales con melanina en el citoplasma; sin inmunorreactividad para antígeno epitelial de membrana (por sus siglas en inglés, EMA), citoqueratinas AE1/AE3 y desmina.
ComentariosSe han propuesto diferentes teorías que justifican la presencia de células de Schwann en el parénquima medular para explicar el origen de estos tumores, así, Ramamurthi et al.17 formulan como causa una alteración en la embriogénesis, con invaginación hacia el interior del tubo neural de células de la cresta neural, que más tarde podrían diferenciarse en células de Schwann y sufrir una transformación neoplásica. Hughes et al.18 alegan que la presencia de células de Schwann intramedulares aberrantes a menudo se asocia a cambios inflamatorios crónicos de la médula espinal; esta pudiera ser la causa en el paciente que presentamos, ya que se recoge el antecedente de traumatismo por accidente automovilístico. Otros como Riggs et al.19 apuntan como origen de estos tumores las células de Schwann del plexo nervioso perivascular intramedular.
Los schwannomas intramedulares se presentan comúnmente con dolor somático asociado a otros déficits neurológicos1.
Las causas más comunes de siringomielia son las alteraciones del desarrollo, como la malformación de Chiari de tipo I. Otros estados patológicos responsables incluyen mielopatía traumática, mielopatía subsecuente a radiaciones, mielomalacia, hematomielia, espondilosis cervical, aracnoiditis espinal, mielitis necrosante cervical y tumores raquídeos intramedulares20.
Por tanto, ante la presencia clínica de un síndrome centromedular, debe sospecharse la existencia de un tumor intramedular.
Según Alamer et al.21, el diagnóstico radiológico de un SM intramedular es difícil y se ve afectado por las características del tumor, como la concentración de pigmento melanótico, el estado hemorrágico y las diferencias en la captación de contraste. La RMN ha sido considerada la investigación de elección. Típicamente, las lesiones son hiperintensas en T1 e hipointensas en T2 debido a los radicales libres paramagnéticos en la melanina.
Esta hiperintensidad de T1 es un sello distintivo de la melanina, pero el sangrado subagudo también puede explicar estos hallazgos, y puede ser difícil distinguirlos de lesiones hemorrágicas15.
Hoover et al.10 plantean que la escisión quirúrgica completa de los schwannomas intramedulares se considera curativa, eficaz y segura, de hecho, se sugiere en toda la bibliografía consultada. Sin embargo, autores como Zhang et al.22 han demostrado que la probabilidad de recurrencia después de la resección es del 18,2% y de metástasis en el 9,1% de los casos.
En conclusión, hemos reportado un caso infrecuente de SM intramedular asociado a siringomielia cervical. El diagnóstico imagenológico por RMN de estos tumores resulta importante para llevar a cabo una conducta neuroquirúrgica precoz, que evite la rápida progresión y favorezca el pronóstico funcional de los pacientes y su calidad de vida. El diagnóstico definitivo se hará a través del estudio anatomopatológico.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Declaración de originalidadEste manuscrito no ha sido publicado total o parcialmente, ni está siendo evaluado por otra revista.
Contribución de autoríaTodos los autores participaron en la concepción y el diseño del artículo, así como en la confección del borrador, revisión crítica del contenido intelectual y en la aprobación definitiva de la versión que se presenta.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.