La información obtenida mediante la historia clínica de urgencias (HCU) resulta determinante para el correcto manejo del paciente con ictus agudo. Pretendemos determinar si el empleo de un formulario estructurado (FE) para la elaboración de la HCU mejora la calidad de la información clínica.
Material y métodosElaboramos un listado de 26 variables que consideramos importantes en el manejo del ictus agudo. Comparamos el número de variables recogidas en las HCU de pacientes ingresados en la unidad de ictus (UI) en enero-febrero 2009, antes de la implantación del FE (FE–), con los datos recogidos con el FE (FE+) (abril-mayo de 2009). Asimismo, analizamos la coincidencia con el diagnóstico definitivo al alta de la UI.
ResultadosAnalizamos 128 HCU, 80 FE–, 48 FE+. En las FE+, se recogió una media de 20,5 variables frente a 13,7 en las FE– (p<0,001); 16 variables se recogieron con frecuencia significativamente mayor (p<0,05) en las historias con FE+. Entre ellas destacaron: vida basal (100% vs 51%), escala Rankin previo al ictus (94% vs 1%), fecha y hora de inicio del ictus (100% vs 85%), fecha y hora de atención neurológica (100% vs 39%), NIHSS (92% vs 30%), resultado ECG (88% vs 59%), fecha y hora de realización de TC craneal (60% vs 1%). Coincidencia diagnóstica: diagnóstico nosológico/sindrómico: FE+: 94%, FE–: 60% (p<0,001), diagnóstico topográfico: FE+: 71%, FE–: 53% (p=0,03), diagnóstico etiológico: FE+: 25%, FE–: 9% (p=0,01).
ConclusionesEl empleo de un FE permite mejorar cuantitativa y cualitativamente la información recogida en la HCU y aporta una mayor precisión diagnóstica.
The information obtained from the Emergency Medical Chart (EMC) is a key factor for the correct management of acute stroke. Our aim is to determine if the use of a pro-forma (PF) for filling in the EMC improves the quality of the clinical information.
Material and methodsA PF was created from a list of 26 key-items considered important to be recorded in an EMC. We compared the number of items recorded in the EMC of patients admitted to our Stroke Unit (SU) in January-February 2009 (before PF was introduced) with the data obtained with the PF (April-May, 2009). We also analysed the agreement with the final diagnosis on discharge from the SU.
ResultsA total of 128 EMC were analysed, and the PF was used in 48 cases. The mean number of recorded items was 20.5 for the PF group and 13.7 for the non-PF charts (P<.001). Sixteen of the 26 items were recorded significant more frequently (P<.05) in the PF Group. The most notable scores being: previous baseline situation (100% vs 51%), previous Modified Rankin scale score (94% vs 1%), time of symptom onset (100% vs 85%), time of neurological evaluation (100% vs 39%), NIHSS score (92% vs 30%), ECG results (88% vs 59%), time of perform brain scan (60% vs 1%). Diagnostic agreement: nosological/syndromic diagnosis: PF group: 94%, Non-PF group: 60% (P<.001), topographic diagnosis: PF: 71%, Non-PF: 53% (P=.03), aetiological diagnosis: PF: 25%, Non-PF: 9% (P=.01).
ConclusionsThe use of a PF improves the quantity and quality of the information, and offers a better diagnostic accuracy.
El ictus constituye un problema socio sanitario de primer orden en nuestro medio: su prevalencia e incidencia es elevada y representa la principal causa de discapacidad del adulto. Las consecuencias de esta enfermedad pueden paliarse, al menos en parte, gracias a los tratamientos empleados en la fase aguda del ictus.
Entre estos tratamientos destacan las unidades de ictus (UI), que reducen la morbimortalidad, complicaciones y grado de dependencia de estos pacientes1,2 y la administración de rt-PA por vía intravenosa en ictus isquémicos de menos de 3h de evolución que ha mostrado ser eficaz y segura3,4. Recientemente se ha observado que el tratamiento con rt-PA intravenosa sigue siendo beneficioso cuando se administra entre las 3 y las 4,5h desde el inicio de los síntomas5. Además, en los últimos años se están desarrollando tratamientos de intervencionismo neurovascular en la fase aguda del ictus isquémico, con resultados muy prometedores6.
La eficacia y la seguridad de estos tratamientos dependen, en gran medida, de su administración precoz y de la adecuada selección de los pacientes a los que se decide tratar. Existe un gran número de criterios de exclusión que deben ser tenidos en cuenta antes de la indicación de un tratamiento determinado. Además, esta selección debe realizarse en el menor tiempo posible, respetando siempre las ventanas temporales establecidas para cada tratamiento.
En este sentido, la información obtenida mediante la historia clínica realizada en los primeros minutos tras la llegada del paciente al servicio de urgencias resulta crucial. Se obtienen de ella datos fundamentales para el diagnóstico del ictus y para indicar o contraindicar diferentes tratamientos en la fase aguda.
Desgraciadamente, el personal médico encargado de atender al paciente con ictus en el servicio de urgencias dispone habitualmente de escaso tiempo, la información aportada por el paciente, su familia o el equipo sanitario que lo atendió en el domicilio resulta en ocasiones incompleta, confusa y a veces contradictoria. Como consecuencia de estos hechos, la información obtenida a partir de la historia clínica de urgencias (HCU) es a veces insuficiente y puede conllevar a errores diagnósticos y/o terapéuticos.
El objetivo del presente trabajo es determinar si el empleo de un formulario estructurado (FE) para la elaboración de la HCU en pacientes con ictus agudo mejora la calidad de la información clínica obtenida.
Pacientes y métodosSe elaboró un listado de 26 variables que consideramos debían recogerse en la HCU para el adecuado diagnóstico y manejo del ictus agudo (tabla 1).
Listado de 26 variables incluidas en el formulario estructurado
| Antecedentes personales |
| Vida basal |
| Escala de Rankin modificada previa al ictus |
| Tratamiento previo |
| Medio de transporte empleado |
| Fecha y hora del inicio de los síntomas |
| Fecha y hora atención neurológica |
| Enfermedad actual |
| Exploración física |
| Exploración general |
| Exploración neurológica |
| Puntuación escala NIHSS |
| Constantes vitales |
| Analítica |
| Hemograma |
| Bioquímica |
| Coagulación |
| Otras analíticas |
| ECG |
| RX tórax |
| TC craneal |
| Fecha y hora realización TC craneal |
| Otras pruebas |
| Diagnóstico nosológico/sindrómico |
| Diagnóstico topográfico |
| Diagnóstico etiopatogénico |
A partir de esas 26 variables, se confeccionó un FE, consistente en una hoja de recogida de datos en formato DIN A4 (fig. 1). A partir del 1 de abril de 2009, se implantó el FE en el servicio de urgencias de nuestro centro y fue empleado por los neurólogos de guardia, para la elaboración de la HCU de pacientes con ictus.
En junio de 2009 se revisó la información contenida en las HCU de pacientes ingresados en la UI de nuestro hospital. Se analizaron dos periodos: enero y febrero de 2009, antes de la implantación del FE, y abril y mayo de 2009 (tras la implantación del FE).
Se compararon las HCU realizadas empleando el FE (grupo FE+) con las HCU que se obtuvieron sin cumplimentar el FE (grupo FE–).
Se analizó el número total de variables recogidas en las HCU y la frecuencia con la que cada variable era recogida en cada grupo estudiado. Asimismo, se estudió la coincidencia entre el diagnóstico emitido en el servicio de urgencias y el diagnóstico definitivo al alta de la UI.
Se consideraron las siguientes categorías diagnósticas:
- –
Diagnóstico nosológico: los pacientes fueron clasificados en las siguientes categorías: a) ataque isquémico transitorio, definido como un episodio de disfunción cerebral focal o monocular de duración inferior a 24h atribuido a una inadecuada perfusión cerebral u ocular; b) ictus isquémico, déficit neurológico de más de 24h de duración ocasionado por una alteración del aporte circulatorio a un territorio encefálico; c) hemorragia cerebral, síntomas neurológicos relacionados con la colección de sangre en el interior del parénquima cerebral debida a la rotura espontánea (no traumática) de un vaso cerebral, y d) no ictus/dudoso, cuando el cuadro clínico no cumple las características de las anteriores categorías.
- –
Diagnóstico topográfico: los pacientes con ataques isquémicos transitorios o ictus isquémicos, fueron clasificados en: a) de la circulación anterior, cuando los déficits se relacionaron con afectación de la circulación carotídea (territorios de la arteria cerebral media y/o anterior); b) de la circulación posterior, si el paciente presentaba signos de disfunción del territorio vertebrobasilar; c) lacunar, en caso de infarto de pequeño tamaño (< 15mm de diámetro), por afectación de arterias perforantes, o síndrome clínico lacunar, y d) de localización indeterminada, cuando lo síntomas no permitían un diagnóstico topográfico preciso. Las hemorragias cerebrales fueron clasificadas en: a) supratentoriales lobares; b) supratentoriales profundas, y c) infratentoriales.
- –
Diagnóstico etiológico: para los ataques isquémicos transitorios y los ictus isquémicos, se empleó la clasificación del Grupo de Estudios de Enfermedades Cerebrovasculares de la Sociedad Española de Neurología7, que distingue entre infarto aterotrombótico/aterosclerosis de arteria grande, infarto cardioembólico, enfermedad oclusiva de pequeño vaso arterial, infarto de causa infrecuente e infarto cerebral de causa indeterminada. En el caso de las hemorragias cerebrales se distinguieron los siguientes diagnósticos etiológicos: hipertensiva, por angiopatía amiloide, iatrogénica, por malformación arterial o aneurisma y otras causas.
El análisis estadístico se realizó mediante el programa SPSS (Statistical Package for Social Science) versión 15.0. Se calcularon las frecuencias para las variables cualitativas y medias, y las desviaciones estándar para las variables cuantitativas. Para la comparación de variables cualitativas se diseñaron tablas de contingencia 2 x 2 y se compararon proporciones con las prueba de chi cuadrado. Para la comparación de las variables cuantitativas se empleó la prueba de la t para muestras independientes. Se consideró que las diferencias detectadas entre grupos alcanzaban la significación estadística cuando los valores de p fueron menores de 0,05.
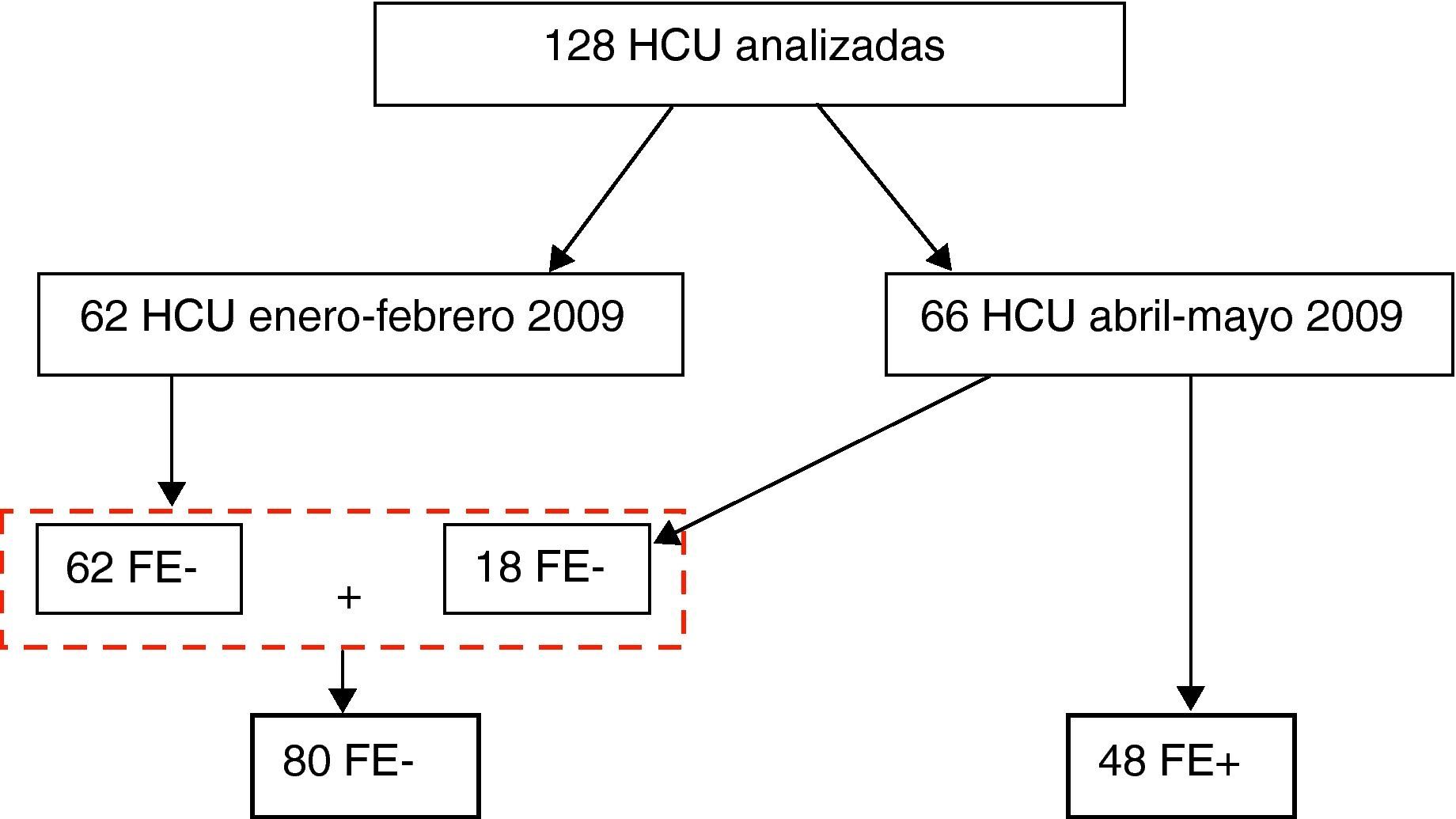
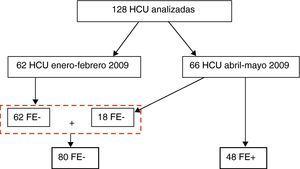
ResultadosSe revisaron un total 128 HCU. Durante el periodo de enero a febrero 2009 se estudiaron 62 HCU y durante los meses de abril y mayo 2009 se analizaron 66 HCU, de las cuales 48 (73%) habían sido elaboradas empleando el FE. Por lo tanto, 80 HCU se realizaron sin utilizar el FE (FE–) y 48 fueron obtenidas mediante el FE (FE+) (fig. 2).
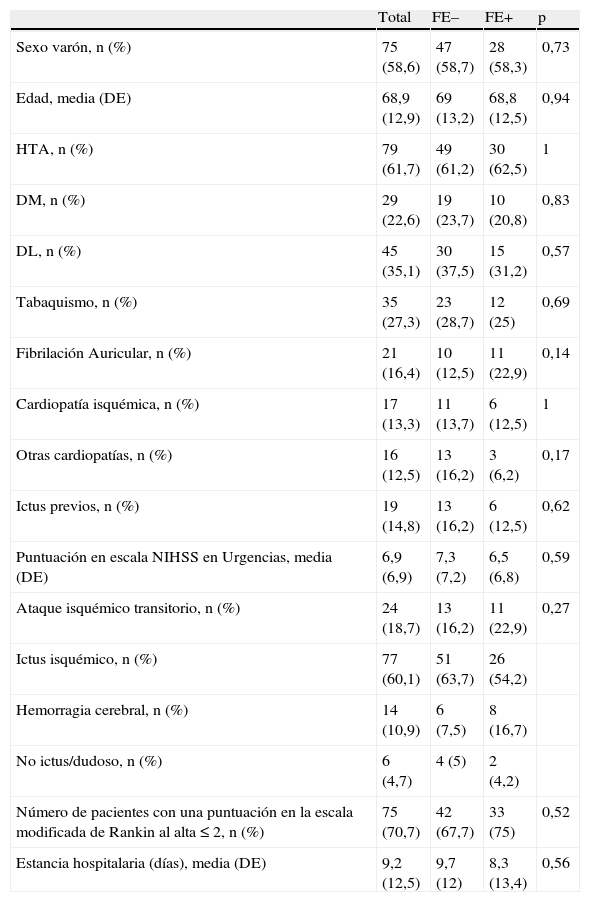
En la tabla 2 se resumen las principales características de la población estudiada.
Características de la población estudiada
| Total | FE– | FE+ | p | |
| Sexo varón, n (%) | 75 (58,6) | 47 (58,7) | 28 (58,3) | 0,73 |
| Edad, media (DE) | 68,9 (12,9) | 69 (13,2) | 68,8 (12,5) | 0,94 |
| HTA, n (%) | 79 (61,7) | 49 (61,2) | 30 (62,5) | 1 |
| DM, n (%) | 29 (22,6) | 19 (23,7) | 10 (20,8) | 0,83 |
| DL, n (%) | 45 (35,1) | 30 (37,5) | 15 (31,2) | 0,57 |
| Tabaquismo, n (%) | 35 (27,3) | 23 (28,7) | 12 (25) | 0,69 |
| Fibrilación Auricular, n (%) | 21 (16,4) | 10 (12,5) | 11 (22,9) | 0,14 |
| Cardiopatía isquémica, n (%) | 17 (13,3) | 11 (13,7) | 6 (12,5) | 1 |
| Otras cardiopatías, n (%) | 16 (12,5) | 13 (16,2) | 3 (6,2) | 0,17 |
| Ictus previos, n (%) | 19 (14,8) | 13 (16,2) | 6 (12,5) | 0,62 |
| Puntuación en escala NIHSS en Urgencias, media (DE) | 6,9 (6,9) | 7,3 (7,2) | 6,5 (6,8) | 0,59 |
| Ataque isquémico transitorio, n (%) | 24 (18,7) | 13 (16,2) | 11 (22,9) | 0,27 |
| Ictus isquémico, n (%) | 77 (60,1) | 51 (63,7) | 26 (54,2) | |
| Hemorragia cerebral, n (%) | 14 (10,9) | 6 (7,5) | 8 (16,7) | |
| No ictus/dudoso, n (%) | 6 (4,7) | 4 (5) | 2 (4,2) | |
| Número de pacientes con una puntuación en la escala modificada de Rankin al alta ≤ 2, n (%) | 75 (70,7) | 42 (67,7) | 33 (75) | 0,52 |
| Estancia hospitalaria (días), media (DE) | 9,2 (12,5) | 9,7 (12) | 8,3 (13,4) | 0,56 |
FE+: HCU realizada empleando el formulario estructurado; FE–: HCU realizada sin utilizar el formulario estructurado.
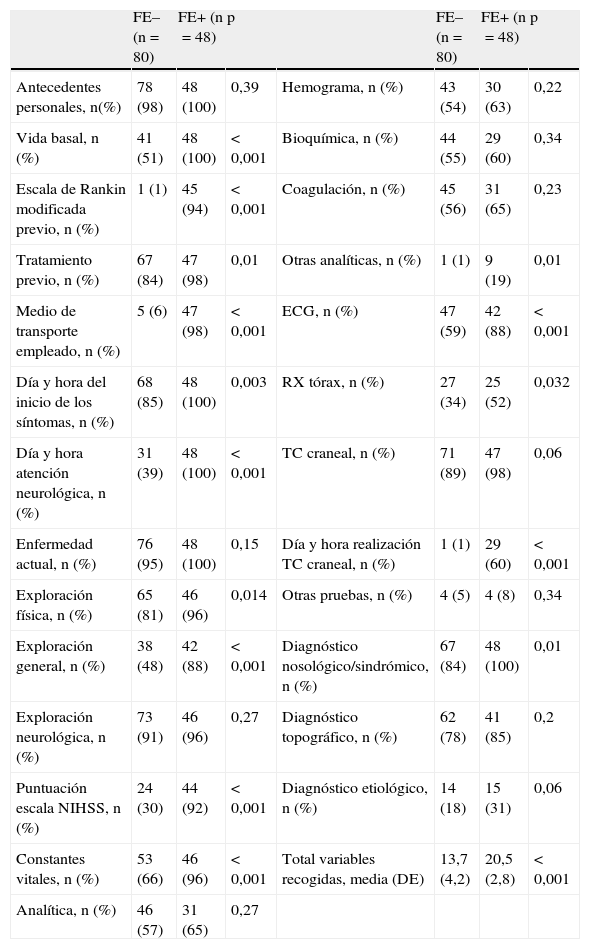
En el grupo FE+ se recogió un número significativamente mayor de variables (media±desviación estándar: 20,5±2,8 frente a 13,7±4,2 en el grupo FE–; p<0,001). Todas las variables estudiadas se recogieron con mayor frecuencia en el grupo FE+ (tabla 3). De esas 26 variables, 16 se recogieron con frecuencia significativamente mayor en el grupo FE+. Llama especialmente la atención que en el 16% de las HCU del grupo FE– no figuraba ningún tipo de juicio diagnóstico, mientras que en la totalidad de las FE+ constaba al menos un diagnóstico nosológico/sindrómico.
Frecuencia con la que se recogió cada variable en cada grupo analizado
| FE– (n=80) | FE+ (n=48) | p | FE– (n=80) | FE+ (n=48) | p | ||
| Antecedentes personales, n(%) | 78 (98) | 48 (100) | 0,39 | Hemograma, n (%) | 43 (54) | 30 (63) | 0,22 |
| Vida basal, n (%) | 41 (51) | 48 (100) | < 0,001 | Bioquímica, n (%) | 44 (55) | 29 (60) | 0,34 |
| Escala de Rankin modificada previo, n (%) | 1 (1) | 45 (94) | < 0,001 | Coagulación, n (%) | 45 (56) | 31 (65) | 0,23 |
| Tratamiento previo, n (%) | 67 (84) | 47 (98) | 0,01 | Otras analíticas, n (%) | 1 (1) | 9 (19) | 0,01 |
| Medio de transporte empleado, n (%) | 5 (6) | 47 (98) | < 0,001 | ECG, n (%) | 47 (59) | 42 (88) | < 0,001 |
| Día y hora del inicio de los síntomas, n (%) | 68 (85) | 48 (100) | 0,003 | RX tórax, n (%) | 27 (34) | 25 (52) | 0,032 |
| Día y hora atención neurológica, n (%) | 31 (39) | 48 (100) | < 0,001 | TC craneal, n (%) | 71 (89) | 47 (98) | 0,06 |
| Enfermedad actual, n (%) | 76 (95) | 48 (100) | 0,15 | Día y hora realización TC craneal, n (%) | 1 (1) | 29 (60) | < 0,001 |
| Exploración física, n (%) | 65 (81) | 46 (96) | 0,014 | Otras pruebas, n (%) | 4 (5) | 4 (8) | 0,34 |
| Exploración general, n (%) | 38 (48) | 42 (88) | < 0,001 | Diagnóstico nosológico/sindrómico, n (%) | 67 (84) | 48 (100) | 0,01 |
| Exploración neurológica, n (%) | 73 (91) | 46 (96) | 0,27 | Diagnóstico topográfico, n (%) | 62 (78) | 41 (85) | 0,2 |
| Puntuación escala NIHSS, n (%) | 24 (30) | 44 (92) | < 0,001 | Diagnóstico etiológico, n (%) | 14 (18) | 15 (31) | 0,06 |
| Constantes vitales, n (%) | 53 (66) | 46 (96) | < 0,001 | Total variables recogidas, media (DE) | 13,7 (4,2) | 20,5 (2,8) | < 0,001 |
| Analítica, n (%) | 46 (57) | 31 (65) | 0,27 |
FE+: HCU realizada empleando el formulario estructurado; FE–: HCU realizada sin utilizar el formulario estructurado.
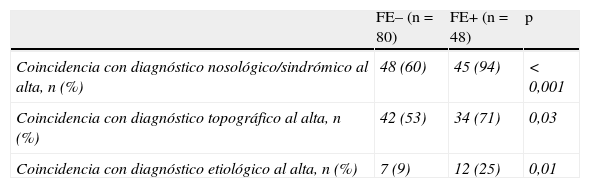
La coincidencia entre el diagnóstico realizado en el servicio de urgencias y el diagnóstico definitivo al alta de la UI fue significativamente mayor para el grupo FE+ en todos los niveles de diagnóstico (nosológico/sindrómico, topográfico y etiológico) (tabla 4).
Coincidencia entre el diagnóstico realizado en urgencias y el diagnóstico definitivo al alta de la unidad de ictus
| FE– (n=80) | FE+ (n=48) | p | |
| Coincidencia con diagnóstico nosológico/sindrómico al alta, n (%) | 48 (60) | 45 (94) | < 0,001 |
| Coincidencia con diagnóstico topográfico al alta, n (%) | 42 (53) | 34 (71) | 0,03 |
| Coincidencia con diagnóstico etiológico al alta, n (%) | 7 (9) | 12 (25) | 0,01 |
FE+: HCU realizada empleando el formulario estructurado; FE–: HCU realizada sin utilizar el formulario estructurado.
El ictus es considerado en la actualidad una emergencia médica. Los pacientes con ictus agudos requieren una evaluación inmediata, con la misma prioridad que el paciente con infarto agudo de miocardio o con politraumatismo. Por dicha razón, estamos asistiendo en los últimos años a un importante cambio en la organización de los cuidados de los pacientes con ictus agudo, con el objetivo de mejorar su asistencia precoz. La puesta en marcha de códigos ictus extra e intrahospitalarios ha permitido establecer una red asistencial integrada, desde el momento en el que el paciente sufre el ictus en su domicilio, hasta que recibe la atención especializada en el hospital. Este esquema organizativo ha demostrado reducir las demoras en la atención y mejorar el pronóstico de los pacientes8–10.
La HCU constituye una de las actuaciones fundamentales del código ictus intrahospitalario y debe realizarse de forma organizada, sistemática, y en el menor tiempo posible. Las principales guías de manejo del ictus agudo recomiendan el empleo de protocolos diagnósticos específicos en los servicios de urgencias, que permitan identificar a los pacientes con ictus y seleccionar candidatos para tratamientos trombolíticos. La valoración clínica en el servicio de urgencias (historia clínica, exploración general y neurológica) es, sin duda, la piedra angular en la evaluación del paciente con ictus agudo. La anamnesis debe recoger datos fundamentales como la hora de inicio de los síntomas, factores de riesgo y antecedentes que puedan contraindicar el empleo de tratamientos trombolíticos. Asimismo, se considera esencial una adecuada exploración física, el empleo de escalas que permitan cuantificar el déficit neurológico, como la escala NIHSS, y la realización de pruebas complementarias básicas (tomografía computadorizada o resonancia magnética cerebral, analítica de sangre con estudio bioquímico, hemograma y coagulación, radiografía de tórax y un electrocardiograma)11–13.
La HCU desempeña, por tanto, un papel crucial en la asistencia intrahospitalaria del paciente con ictus agudo. Es el instrumento que nos aporta la información más determinante para el adecuado diagnóstico y tratamiento del paciente en la fase aguda. No obstante, la calidad de las historias clínicas, y en especial de las HCU, no es siempre la deseada. Varios estudios han señalado la escasa calidad de la documentación médica, tanto en su contenido como en su legibilidad, e insisten en la necesidad de mejorar este aspecto14. En el estudio DIAPRESIC se analizaron 1448 historias clínicas de pacientes con ictus ingresados en 30 hospitales españoles y se observó una calidad insuficiente del proceso diagnóstico y de las medidas de prevención secundaria15. Para paliar este problema existen varias alternativas, como el empleo de FE u hojas de historia clínica prediseñadas, o la utilización de aplicaciones informáticas (historia clínica electrónica)16. La utilización de un FE es un recurso ampliamente empleado en la práctica clínica. Diversos estudios han demostrado que dicha herramienta mejora la cantidad y calidad de la información recogida en las historias clínicas y estandariza la actuación médica17–21. Los beneficios son especialmente evidentes en el caso de las HCU. Un estudio comparó las HCU «estándar», escritas a mano, de pacientes atendidos por traumatismo craneoencefálico frente a las realizadas mediante un FE, y mostró una mejoría en el contenido de la HCU y una homogeneización de la actuación médica ante este problema. Además, el FE fue bien acogido entre el personal sanitario y se cumplimentó en una elevada proporción de pacientes atendidos14. Otro trabajo reciente que analizó el impacto de la implantación de un FE para la realización de la HCU de pacientes con enfermedad pulmonar obstructiva crónica mostró asimismo una franca mejoría en los diagnósticos realizados y en el manejo del paciente en el servicio de urgencias20. Por último, un trabajo que comparó las HCU realizadas a partir de una hoja «en blanco» frente a una hoja preconfigurada mostró que las HCU cumplimentadas mediante el formulario, presentaban una cantidad de información (relativa a la historia clínica, exploración física y resultados de laboratorio) significativamente mayor, y que los pacientes atendidos mediante el formulario expresaron una mayor satisfacción de la atención recibida. No obstante, no se pudo demostrar una mejor evolución de los pacientes cuyas HCU fueron realizadas mediante la hoja prediseñada21.
Los resultados de nuestro trabajo muestran que el empleo de un FE en la realización de la HCU de pacientes con ictus agudo aumenta el número de variables recogidas y ofrece mayor coincidencia entre el diagnóstico realizado en el servicio de urgencias y el diagnóstico definitivo al alta de la UI. Dicha herramienta ha permitido obtener con mayor frecuencia datos cruciales en el manejo del ictus agudo, además ha facilitado una recogida más organizada y sistematizada de la información, y en consecuencia ha mejorado el proceso diagnóstico en urgencias. El grado de utilización del FE fue aceptable (73% de las HCU analizadas en el periodo abril-mayo 2009) y en la actualidad (transcurrido más de un año desde su puesta en marcha) el FE se emplea de forma rutinaria en nuestro centro, manteniéndose excelentes niveles de calidad en la información recogida.
Nuestros resultados confirman por tanto que la implantación de un FE ha supuesto una mejora evidente de la calidad de las HCU realizadas a los pacientes con ictus agudos. Recomendamos por ello su incorporación en los protocolos diagnósticos y terapéuticos del ictus agudo, y su empleo rutinario para la realización de la HCU de estos pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Este trabajo fue presentado como póster en la pasada LXI Reunión Anual de la Sociedad Española de Neurología, en el mes de noviembre de 2009.