Se estima que las manifestaciones neurológicas en los pacientes infectados por COVID-19 oscilan entre un 6 y un 34%, siendo las más comunes la cefalea y las mialgias1. Las crisis epilépticas; en cambio, parecen ser poco frecuentes2. Las propiedades neurotrópicas del SARS-CoV-2 aún se desconocen, pero se considera probable que el virus pueda alcanzar el sistema nervioso central (SNC) de forma hematógena3 y/o a través de la vía olfatoria de forma transneuronal4.
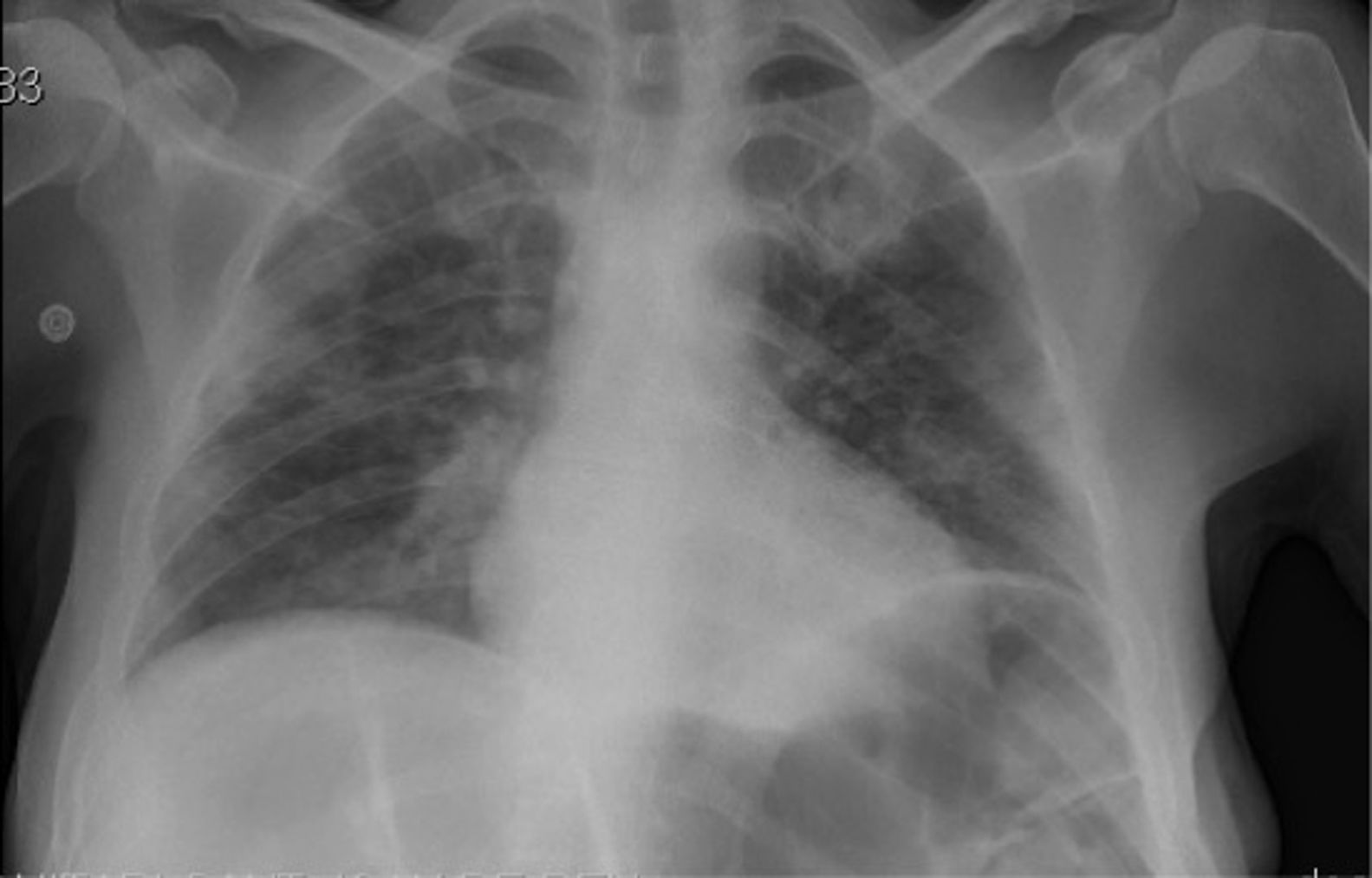
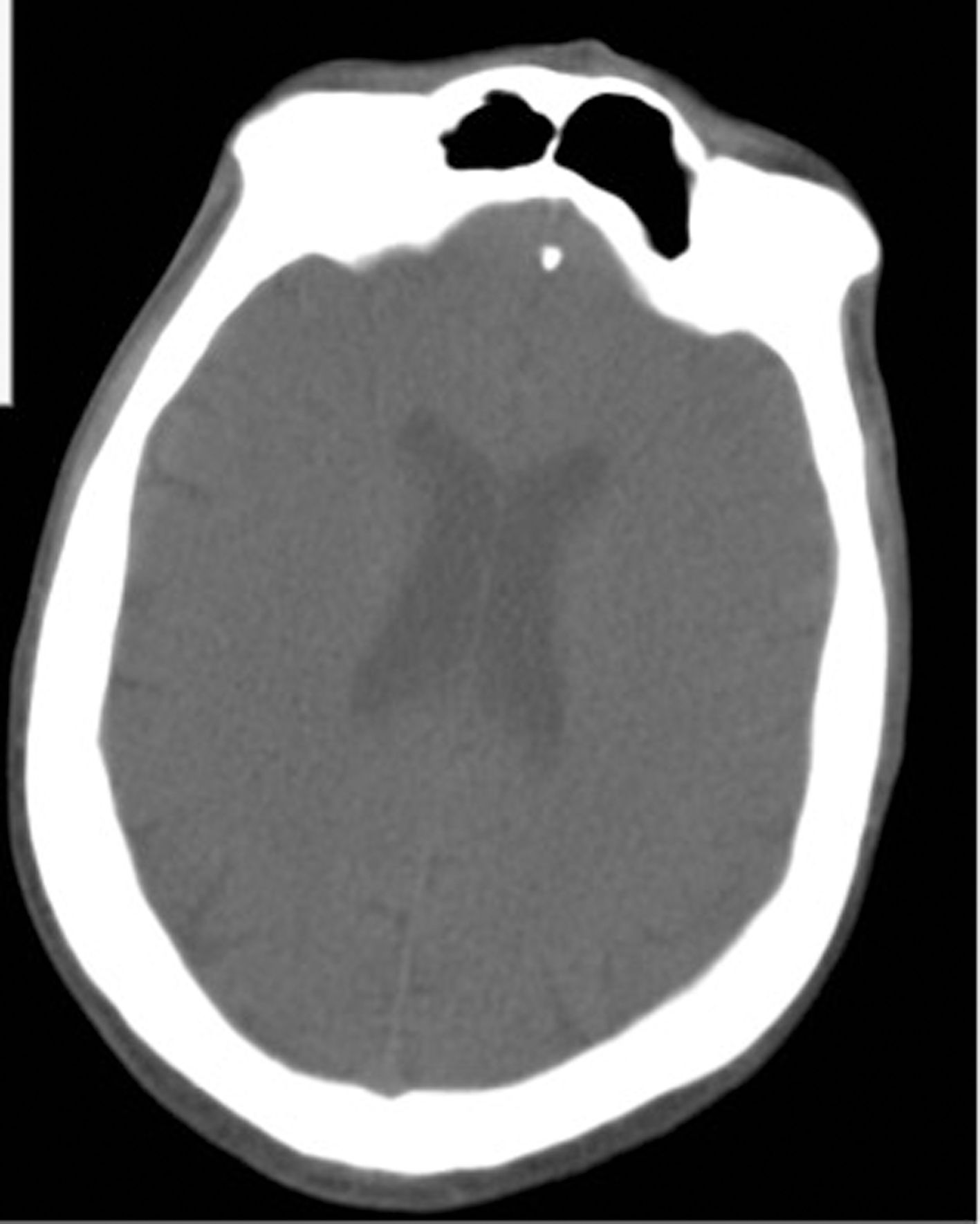
Presentamos el caso de un paciente de 37 años de edad, con antecedentes médicos de neuropatía del nervio cubital bilateral y neumonías de repetición. A nivel psicopatológico presenta una discapacidad intelectual moderada, un trastorno del espectro autista y un trastorno por control de los impulsos. Se encuentra hospitalizado en una unidad de psiquiatría de larga estancia especializada en trastornos del neurodesarrollo, bajo tratamiento psicofarmacológico con levomepromazina (250mg/día), haloperidol (15mg/día), olanzapina (30mg/día), quetiapina (1.000mg/día) y clomipramina (300mg/día). El paciente desarrolló un cuadro febril asociado a tos y disnea, por lo que se realizó estudio de la reacción en cadena de polimerasa para COVID-19 que resultó positiva. La Rx de tórax objetivó infiltrados basales en pulmón derecho e izquierdo (fig. 1). En la analítica destacó una ligera leucopenia (leucocitos 3.500Mil/mmcc), parámetros de infección moderadamente altos (proteína C reactiva [PCR]: 45,6mg/l, ferritina 9186,7μg/l) y una hipertransaminasemia (ALT: 2.692UI/l, AST 3.160UI/l y GGT 127UI/l), sin evidencia de infección por virus hepatotropos. La gasometría arterial mostró un pH de 7,49 con una pO2 de 68,5mmHg y una pCO2 de 32,4mmHg. Bajo la orientación diagnóstica de una neumonía bilateral y una hepatitis secundaria a infección por COVID-19, se inició un tratamiento con hidroxicloroquina 400mg/12h/5 días+azitromicina 500mg/24h/5 días+metilprednisolona 250mg/día/3 días+bemiparina 7.500UI/día/30 días. Tras 12 días de ingreso en servicio de medicina interna y con una notable mejoría sintomatológica (no fiebre y no clínica respiratoria) y analítica (PCR 18mg/l, ferritina 641,6μ/l, ALT 100UI/l, AST 50UI/ y GGT 117UI/l) se procedió al alta hospitalaria a unidad de procedencia. Dos días después, el paciente presentó un estatus epiléptico tónico-clónico en forma de una única crisis tónico-clónica generalizada ininterrumpida de 15min de duración, que cedió tras la administración de 4mg clonazepam e/v. A la exploración neurológica se encontró un paciente afebril, estuporoso, con mordedura lateral de la lengua, sin meningismos ni paresias y con desviación conjugada de la mirada hacia la izquierda. El ECG mostró un ritmo sinusal a 96lpm y sin alteraciones de la repolarización. El QTc fue de 0,459. La TC cerebral fue normal (fig. 2). La analítica mostró una ligera leucocitosis (14.500 Mil/mmcc) y una PCR de 31,8mg/l. No se realizó EEG ni punción lumbar por mejoría clínica y para evitar posible propagación del COVID-19. Dos días después, el paciente sufrió una nueva crisis atónica de 3min de duración. En este momento se inició toma de ácido valproico (1.500mg/día) de forma combinada con lacosamida (200mg/día). Cuatro semanas después, el paciente permanece libre de crisis y se observa una mejoría destacada de la agresividad e impulsividad.
DiscusiónConsideramos de interés la presentación de este caso clínico, por tratarse del primero descrito en la literatura sobre un paciente infectado por COVID-19 que desarrolla un estatus convulsivo tónico-clónico sin diagnóstico previo de epilepsia. El paciente se encontraba en tratamiento con psicofármacos que podrían disminuir el umbral epileptogénico5, pero nunca antes había sufrido una crisis epiléptica y no se había modificado su pauta psicofarmacológica en los últimos 3 meses. En el momento del estatus epiléptico, el paciente se encontraba afebril, la clínica respiratoria y los parámetros de infección habían mejorado notablemente. En la TC cerebral no se observó alteración alguna. A pesar de no haberse realizado un estudio de reacción en cadena de polimerasa para SARS-CoV-2 en líquido cefalorraquídeo (LCR), consideramos que la infección por COVID-19 puede haber jugado un papel en el estatus epiléptico. Las propiedades neurotrópicas del SARS-CoV-2 aún están en estudio4,6 y tan solo ha sido publicado hasta la fecha un manuscrito sobre la manifestación de un estatus epiléptico focal en un paciente con una epilepsia sintomática e infectado con COVID-197. Por otro lado, ya han sido reportados estudios de caso sobre encefalitis en los que se confirmó resultados positivos de la reacción en cadena de polimerasa para COVID-19 en LCR8. En base al mayor riesgo de desarrollar crisis epilépticas en las personas con DI9 y en los pacientes que reciben tratamiento antipsicótico5, consideramos de importancia la publicación de este caso clínico.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Al personal sanitario y educativo de la unidad hospitalaria en salud mental y discapacidad intelectual.