La aterosclerosis de arteria basilar es la causa más frecuente de trombosis basilar1, una de las patologías neurovasculares de mayor gravedad con una tasa de fallecimiento o discapacidad del 80%2,3. Sin embargo, no existen ensayos clínicos aleatorizados sobre el tratamiento de la oclusión basilar aguda4. El tratamiento endovascular del ictus agudo se realiza actualmente en casos de oclusión arterial demostrada en que existe contraindicación o fracaso de la trombólisis intravenosa, aunque la experiencia del tratamiento endovascular en el ictus agudo debido a aterosclerosis intracraneal es limitada. Recientemente se han publicado los resultados del estudio SAMMPRIS tras haberse detenido el reclutamiento de forma precoz5. Este pone de manifiesto la superioridad del tratamiento médico intensivo sobre el tratamiento endovascular en los casos de ictus no discapacitante por estenosis intracraneales sintomáticas superiores al 70%. Dichos resultados obligan a un replanteamiento sobre las indicaciones del tratamiento endovascular en las estenosis intracraneales. Presentamos 2 casos de pacientes con estenosis basilar crítica y sintomática que fueron recanalizados en el momento agudo.
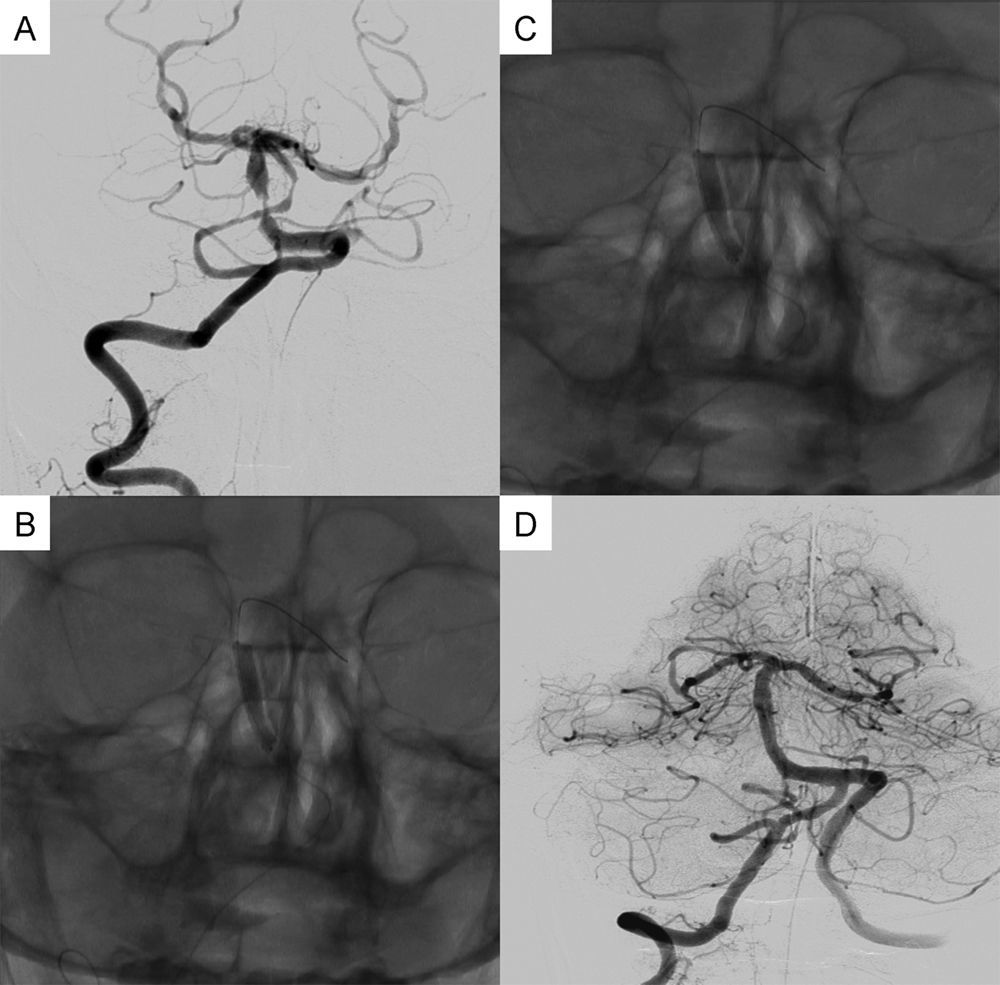
Caso 1. Varón de 62 años, fumador, hipertenso y dislipémico. Durante el año previo presentó varios episodios, cada vez más frecuentes, de 10 min de duración de mareo, disartria, diplopía binocular y debilidad y hormigueo en sus extremidades izquierdas. Ingresa por un nuevo ataque isquémico transitorio, diagnosticándose de estenosis basilar por Doppler transcraneal (velocidad media de 200cm/s) y se programa stenting. En la espera presenta un nuevo episodio de disartria, hemiplejía izquierda y desviación ocular hacia la izquierda. Se realiza una TC craneal, sin alteraciones, y una angio-TC que muestra estenosis crítica de arteria basilar. El paciente mejora clínicamente, quedando asintomático tras una hora de sintomatología. Se decide, no obstante, realizar tratamiento endovascular de urgencia de la estenosis con stent balón expandible Pharos Vitesse® 4×20 (Micrus®), bajo heparinización y doble antiagregación (fig. 1).
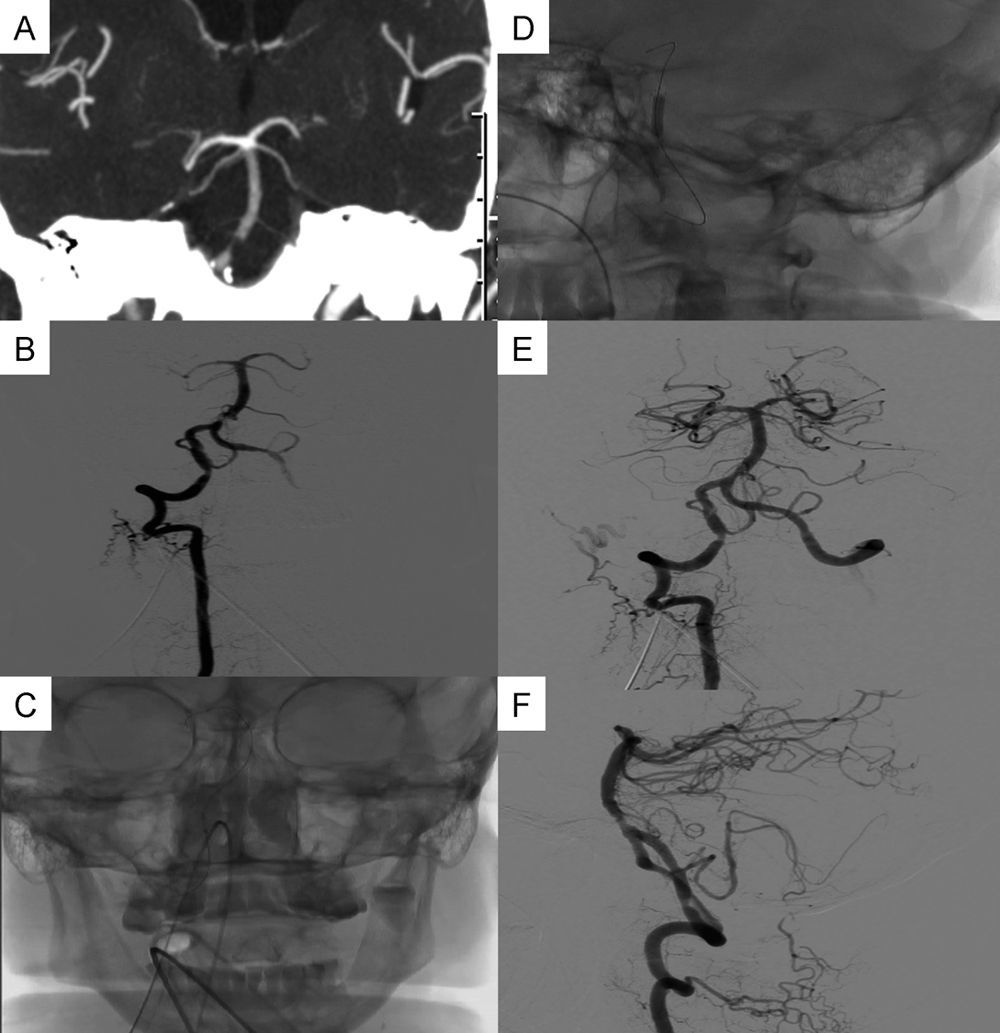
Caso 2. Varón de 63 años, con antecedentes de hipertensión arterial y cardiopatía isquémica. Presentó de forma brusca, mientras realizaba ejercicio, un cuadro de somnolencia, hemianopsia derecha, agnosia visual y nistagmus (NIHSS 4). Recibió trombólisis intravenosa con rt-PA, progresando clínicamente con disartria, pupilas mióticas, desviación oculocefálica hacia la izquierda, paresia facial supranuclear derecha y tetraparesia (NIHSS 17). Se realizó una angio-TC, que mostró estenosis basilar crítica con disminución del relleno distal. Fue remitido a nuestro centro para tratamiento endovascular. En la angiografía se observa estenosis del 40% de la arteria vertebral derecha y estenosis crítica de tercio proximal basilar (fig. 2). Se realiza angioplastia y se coloca un stent autoexpandible Wingspan® 4×20 (Stryker®), bajo antiagregación con aspirina, 9 h y 50 min tras el inicio de la primera sintomatología y 7 h y 30 min desde el deterioro clínico. En resonancia magnética de control se observa un infarto temporoccipital izquierdo con transformación hemorrágica IH2. Evoluciona favorablemente, presentando como secuela un déficit de memoria anterógrada, que se resuelve en las siguientes semanas.
La aterosclerosis intracraneal es una causa de ictus isquémico de cada vez mayor reconocida importancia6. El tratamiento se basa en la actuación a 3 niveles: la estabilización de la placa de ateroma, la prevención de la formación o la disolución de trombos formados por complicación de la placa, y la mejoría del flujo sanguíneo y la perfusión. El estudio SAMMPRIS ha demostrado que, en pacientes con AIT o ictus no discapacitante asociado a estenosis severa (superior al 70%) de arteria intracraneal, la tasa de ictus en los primeros 30 días fue menor en el grupo de tratamiento médico agresivo respecto al tratado con angioplastia y stenting con Wingspan®. Pasados los 30 días, el número de ictus en ambos grupos fue el mismo5.
En los casos clínicos descritos se optó por el tratamiento endovascular agudo debido al riesgo de recurrencia, progresión o estabilización del déficit neurológico. En ambos el pronóstico fue favorable, con ausencia de complicaciones tras 2 años de seguimiento. Ambos casos se realizaron previamente a la publicación de los resultados del estudio SAMMPRIS, por lo que al menos en el primer caso desconocemos cómo hubiera evolucionado con el tratamiento médico intensivo previo a su ingreso. Se trata de 2 pacientes con estenosis basilar con fallo hemodinámico, en que probablemente los distintos mecanismos de autorregulación (vasodilatación, aumento de la tasa de extracción de oxígeno) han fallado. El fracaso hemodinámico puede, a su vez, conducir a una situación protrombótica local7. Por ello, el riesgo de recurrencia y progresión del déficit neurológico se considera alto en ausencia de revascularización. En esta situación, el tratamiento endovascular, como ejemplifica el caso 1, permite la mejora rápida del estado hemodinámico, objetivo de difícil consecución con tratamiento exclusivamente médico.
Respecto del tratamiento agudo del ictus basilar, existen pocos estudios y la mayor parte se refiere a los pacientes con oclusión completa4,8, comparando principalmente antiagregación sola, fibrinólisis por vía intravenosa y fibrinólisis por vía intraarterial farmacológica. Los datos referentes específicamente a aterosclerosis basilar son asimismo escasos. Las estenosis basilares son una causa frecuente de oclusión basilar1, demostrándose en el estudio angiográfico realizado durante el tratamiento endovascular del ictus agudo, bien tras el pase del dispositivo de extracción de trombos o tras la instilación del fármaco fibrinolítico. Tras ello, el tratamiento definitivo es la colocación de stent o realización de angioplastia. Sin embargo, también puede hallarse una estenosis severa, sin oclusión, como en el caso 2; en este caso, también se realizaría el tratamiento.
La aterosclerosis es una condición sistémica y por ello parece lógico, y acorde con las evidencias actuales, que el tratamiento médico sea la primera elección. Sin embargo, existen situaciones en que el tratamiento endovascular pueda estar indicado incluso como primera elección. Proponemos la estenosis basilar crítica con inestabilidad clínica y hemodinámica como una posible nueva indicación de tratamiento endovascular agudo, con el objetivo de evitar la progresión y prevenir un ictus fatal o discapacitante, si bien son necesarios ensayos clínicos que demuestren el beneficio del tratamiento en este grupo de pacientes.