El síndrome de hiperperfusión cerebral (SHC) constituye una complicación rara, pero muy grave, de la cirugía de revascularización carotídea. Presentamos un caso de presentación excepcional.
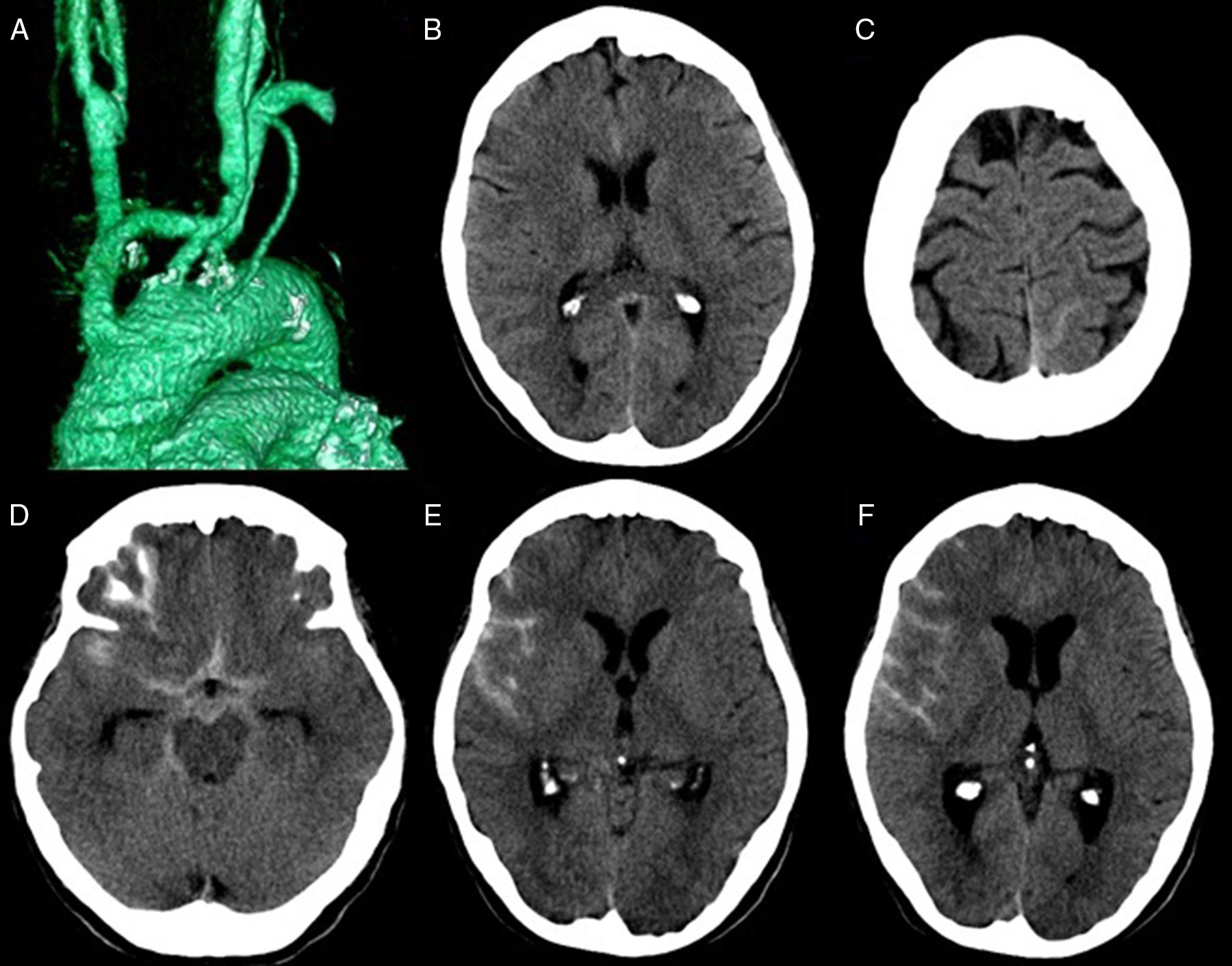
Mujer de 57 años, con antecedentes personales de tabaquismo, diabetes mellitus tipo 2, hipertensión arterial, dislipemia y síndrome de isquemia crónica de miembros inferiores, que ingresó por síndrome de robo de la arteria subclavia derecha. En el estudio angiográfico se objetivó oclusión de tronco braquiocefálico desde su origen, estenosis proximal (50%) en el origen de arteria carótida común izquierda y estenosis proximal (80%) de la arteria subclavia izquierda. Ante estos hallazgos fue intervenida de reconstrucción de troncos supraaórticos (TSA) mediante bypass de dacron desde cayado aórtico a bifurcación de tronco braquiocefálico y a carótida común izquierda (fig. 1A). Buena evolución postoperatoria hasta el quinto día, cuando la paciente presentó cefalea intensa, holocraneal y pulsátil, asociada a náuseas, que no presentaba mejoría con analgesia habitual. La exploración neurológica y general fue normal, destacando la tensión arterial (TA) 165/85mmHg. Se realizó TAC craneal que mostró signos de hemorragia subaracnoidea (HSA) de escasa cuantía (fig. 1B y C). Ante estos hallazgos se completó el estudio mediante arteriografía, que no objetivó la presencia de aneurisma, otras malformaciones vasculares, disección arterial, signos sugestivos de vasoconstricción cerebral reversible u otras causas de HSA. Se decidió suspender el ácido acetilsalicílico, que la paciente tomaba, y control estricto de la TA con labetalol, con objetivo de una TA<140/90, con leve mejoría clínica de la paciente. Dos días después, la cefalea se intensificó, con predominio hemicraneal derecho y mayor sensación nauseosa. Se repitió TAC cerebral, donde se objetivaron signos de resangrado (fig. 1D-F). El estudio Doppler transcraneal objetivó velocidad media elevada en ambas arterias cerebrales medias (ACM), siendo más llamativo en la derecha (ACM derecha: 110cm/s; ACM izquierda: 80cm/s). Un nuevo estudio angiográfico resultó normal. Se asumió el diagnóstico de SHC, y se decidió ingreso en medicina intensiva para monitorización y control estricto de la TA. La evolución posterior fue favorable, con resolución progresiva de la sintomatología y de la HSA. Un mes después se repitió el estudio angiográfico que no mostró alteraciones.
A) TC de arterias supraaórticas con reconstrucción volumétrica, que muestra bypass que nace en aorta ascendente con anastomosis distal en tronco braquiocefálico, y en arteria carótida común izquierda (bypass en Y). B y C) TC craneal que muestra pequeña cuantía de HSA en cisura interhemisférica anterior (B), y en surco parietal posterior izquierdo (C). D-F) TC craneal que muestra HSA en la cisterna pentagonal, la cisura interhemisférica anterior y la cisura de Silvio derecha (D), así como en surcos de la convexidad derecha (E y F).
El SHC es una complicación infrecuente, asociada típicamente a las técnicas de revascularización carotídea. La mayoría de casos se han descrito asociados a stenting o endarterectomía; no obstante, esta enfermedad también se ha objetivado en pacientes intervenidos mediante bypass extra-intracraneal y menos frecuentemente en bypass de aorta a troncos supraaórticos (BTSA)1. Como mecanismo patogénico se ha propuesto un trastorno de la autorregulación sanguínea cerebral en un cerebro sometido a isquemia crónica, con limitaciones para adaptarse a una nueva situación de hiperaflujo. En relación con esto, el SHC parece ser más frecuente cuando se produce revascularización múltiple en un mismo acto terapéutico. Asimismo, otros factores de riesgo descritos y objetivados en nuestro caso son los antecedentes de hipertensión arterial y diabetes mellitus, la toma de antiagregantes y la persistencia de hipertensión arterial sistémica postoperatoria1–3.
El SHC puede manifestarse con edema cerebral, hemorragia intracraneal (ICH), y en muy raras ocasiones como HSA, no habiéndose descrito HSA aislada en los casos secundarios a bypass de TSA4–7. El desarrollo de ICH se ha objetivado desde varias horas hasta 28 días tras la intervención1; concretamente en los casos de bypass de TSA la presencia de ICH se ha descrito desde el primer día hasta el séptimo día postintervención4–7, presentando nuestro paciente signos de HSA a los 5 días y un nuevo episodio sangrado a los 7 días.
Las manifestaciones clínicas del SHC incluyen principalmente alteración del nivel de conciencia, cefalea, déficit neurológico y convulsiones. Nuestra paciente presentó cefalea intensa de carácter pulsátil con predominio hemicraneal derecho, siendo esta una de las manifestaciones más frecuentes de esta enfermedad2.
Una técnica útil para diagnosticar el hiperaflujo cerebral es el Doppler transcraneal, siendo compatible con el SHC un incremento de velocidades medias superior al 100% tras la técnica revascularizadora1,2. En nuestro caso se objetivó velocidades medias aumentadas, fundamentalmente en ACM derecha, sin embargo, no se disponía de estudio preoperatorio para poder comparar.
Para el manejo del SHC se desaconseja la utilización de vasodilatadores (hidralazina, nitratos, calcioantagonistas, etc.), siendo los antihipertensivos de elección labetalol y clonidina, que no repercuten en la circulación cerebral8. Nuestro caso únicamente requirió tratamiento con labetalol que fue suficiente para el control de la TA y la sintomatología.
En resumen, el SHC es una complicación infrecuente pero posible del BTSA. Este puede evolucionar a edema cerebral, hemorragia intracerebral y hemorragia subaracnoidea, siendo la presentación aislada, de esta última, extremadamente rara.