La esclerosis lateral amiotrófica (ELA) es una enfermedad neurodegenerativa que produce disfagia grave y pérdida de peso. La gastrostomía endoscópica percutánea (GEP) es en la actualidad la técnica de elección para la nutrición enteral de estos pacientes.
ObjetivosAnalizar la mortalidad y las complicaciones en una serie de pacientes diagnosticados de ELA a los que se realizó la GEP y evaluar los factores relacionados con la supervivencia después del procedimiento.
Material y métodosEstudio observacional prospectivo en el que se incluyeron los pacientes diagnosticados de ELA atendidos en el Servicio de Gastroenterología (años 1997-2013) a los que se realizó GEP. Se estudiaron la mortalidad, las complicaciones y los parámetros clínicos y analíticos, correlacionándolos con la tasa de supervivencia.
ResultadosSe incluyeron 57 pacientes, de los que finalmente se pudo realizar la GEP en 49. La ELA fue de inicio bulbar en 30 y espinal en 19. La mortalidad durante el procedimiento y a los 30 días fue del 2% (n=1). Se registraron complicaciones mayores en 6 pacientes (12,2%) y complicaciones de menor gravedad, que se resolvieron fácilmente con tratamiento conservador, en 17 (34,7%). No se observaron diferencias en la capacidad vital forzada, la cifra de albúmina o la edad entre los pacientes con (n=6) o sin (n=43) complicaciones mayores.
ConclusionesLa GEP en los pacientes con ELA es un procedimiento eficaz y relativamente seguro para la nutrición enteral de estos pacientes, aunque no exento de morbimortalidad. Ni la capacidad vital forzada ni la forma de inicio de la enfermedad fueron factores asociados a morbilidad en la GEP.
Amyotrophic lateral sclerosis (ALS) is a neurodegenerative disease that causes severe dysphagia and weight loss. Percutaneous endoscopic gastrostomy (PEG) is currently the technique of choice for the enteral nutrition of these patients.
ObjectivesTo analyse mortality and complications in a series of patients diagnosed with ALS who underwent PEG, and to evaluate factors related to patient survival after the procedure.
Material and methodsWe performed a prospective, observational study including all patients diagnosed with ALS and treated by our hospital's Gastroenterology Department in the period 1997-2013. We studied mortality, complications, and clinical and biochemical parameters, and correlated these with the survival rate.
ResultsThe study included a total of 57 patients, of whom 49 were ultimately treated with PEG. ALS onset was bulbar in 30 patients and spinal in 19. Mortality during the procedure and at 30 days was 2% (n = 1). Six patients (12.2%) experienced major complications; 17 (34.7%) experienced less serious complications which were easily resolved with conservative treatment. No significant differences were observed in forced vital capacity, albumin level, or age between patients with (n = 6) and without (n = 43) major complications.
ConclusionsPEG is an effective, relatively safe procedure for the enteral nutrition of patients with ALS, although not without morbidity and mortality. Neither forced vital capacity nor the form of presentation of ALS were associated with morbidity in PEG.
La esclerosis lateral amiotrófica (ELA) es una enfermedad neurodegenerativa que afecta a la primera y la segunda motoneuronas, ocasionando pérdida de fuerza y atrofia muscular1. Por el contrario, las funciones cognitivas y las de control de esfínteres se mantienen por lo general conservadas hasta en las fases más avanzadas de la enfermedad.
La ELA afecta preferentemente a personas adultas, con edades comprendidas entre los 40 y los 70 años. En la actualidad no existe ningún tratamiento curativo y el pronóstico de la enfermedad es malo, con tasas de supervivencia de aproximadamente el 20% a los 5 años del diagnóstico2. Por este motivo, el manejo de los pacientes con ELA requiere un abordaje multidisciplinar encaminado a paliar las complicaciones que aparecen durante su evolución. Entre las más frecuentes cabe destacar la insuficiencia respiratoria y la disfagia, que se asocia a pérdida de peso y neumonía por aspiración3.
La disfagia en la ELA se asocia normalmente con compromiso bulbar, aparece en aproximadamente el 60% de los casos4 y constituye una de las complicaciones más graves en estos pacientes. Existen diferentes métodos para evidenciar la aparición de disfagia, entre los que destacan la videofluoroscopia y especialmente una historia clínica dirigida en la que se enfatice la aparición de dificultad para deglutir. Asimismo, también se evalúa la aparición de efectos secundarios derivados de la disfagia, como la variación en el índice de masa corporal o los valores de peso habitual.
El tratamiento de la disfagia depende de su fase de desarrollo. Así, en fases iniciales se puede proceder a optimizar la capacidad de ingesta de alimento mediante rehabilitación deglutoria. En fases más avanzadas, hay que adaptar la consistencia de los alimentos a la capacidad del paciente, mediante introducción de espesantes, fragmentación de la comida y el uso de papillas y alimentos semisólidos. Finalmente, en aquellos casos en los que la capacidad de ingesta se vea claramente comprometida es necesario adoptar procedimientos invasivos, entre los que destaca la gastrostomía endoscópica percutánea (GEP).
La GEP, técnica introducida en 1980 por Ponsky y Gauderer, es actualmente el método de elección de nutrición enteral para los pacientes incapaces de nutrirse, pero con un tracto digestivo intacto. Las actuales guías de actuación en la ELA aconsejan la realización de la GEP precozmente, cuando la capacidad vital forzada (CVF) sea todavía superior al 50%5.
Existen controversias acerca de la mejora de la supervivencia asociada al uso de GEP en pacientes con ELA. La mortalidad a los 30 días de la GEP oscila, de acuerdo con los resultados comunicados en diferentes estudios clínicos, entre el 10 y el 25%6,7. Habitualmente, la supervivencia después de la gastrostomía se ha relacionado con la edad, el estado funcional respiratorio, la proteína C reactiva y la cifra de albúmina sérica8,9.
El objetivo de este estudio fue analizar la mortalidad y las complicaciones en una serie de pacientes diagnosticados de ELA en nuestro hospital, a los que se realizó la GEP, y analizar los factores relacionados con la tasa de supervivencia postintervención.
Material y métodosPoblación y diseñoSe ha realizado un estudio observacional prospectivo en el que se incluyeron todos los pacientes diagnosticados de ELA que fueron atendidos en el Servicio de Gastroenterología de nuestro hospital en el periodo comprendido entre los años 1997 y 2013 (número registrado en el periodo 1998-2013: 665 pacientes) a los que se realizó GEP. En total se incluyeron 57 pacientes que cumplían criterios para la realización del procedimiento. De estos, se pudo realizar el procedimiento en 49, de los que 19 eran de inicio espinal y 30 de inicio bulbar.
Las principales indicaciones para la realización de la GEP fueron: disfagia grave, atragantamiento y/o pérdida de peso superior al 10%. Previamente al procedimiento se realizaron en todos los casos diversas determinaciones clínicas, entre las que se incluían hemograma, bioquímica completa, estudio de coagulación, radiografía de tórax, electrocardiograma, gasometría arterial y espirometría. La mínima CVF exigida fue 1l a partir de finales de 1997. La GEP se realizó según la técnica de Ponsky-Gauderer7, participando en todos los casos el mismo equipo de endoscopistas y personal sanitario. Al finalizar la intervención se aspiró el aire insuflado para evitar el deterioro de la función respiratoria. No se utilizó sedación en los primeros 34 pacientes incluidos en el estudio; a partir del año 2009 se comenzó a administrar sedación consciente, que se aplicó a 15 pacientes (propofol, midazolam y/o fentanilo) a criterio del médico intensivista que participaba en el procedimiento.
En todos los pacientes se llevó a cabo profilaxis antibiótica con cefazolina (antes de la GEP y, posteriormente, cada 8h hasta el momento del alta). En el caso de pacientes con alergia a betalactámicos se utilizó vancomicina.
Como medida de estimación de la evolución de los pacientes incluidos en el estudio se determinaron los siguientes parámetros: tiempo transcurrido entre el diagnóstico de ELA y la realización de la GEP y tiempo transcurrido entre la realización de la gastrostomía y el fallecimiento. Se realizó un análisis de la mortalidad y las complicaciones durante el procedimiento y durante los 30 días posteriores, especialmente en lo que se refiere al desarrollo de insuficiencia respiratoria, neumonía y paro cardiorrespiratorio. Se consideraron complicaciones mayores las asociadas a mortalidad, prolongación significativa de la hospitalización o intervención quirúrgica o nuevo procedimiento endoscópico. Las demás se consideraron complicaciones de gravedad menor. Dichos parámetros se correlacionaron con la edad, el sexo, la CVF y las cifras de albúmina sérica.
Análisis estadísticoEl análisis de todos los parámetros, expresados como valor absoluto o porcentajes, se realizó utilizando el test de correlación de Spearman (Spearman's ran-correlation test), el test de Wilcoxon (Wilcoxon matched-pairs) y el test de U de Mann-Whitney. La comparación de medias se realizó utilizando la t de Student. Todas las pruebas estadísticas anteriormente mencionadas se realizaron utilizando el paquete de software informático SPSS v13 (SPSS Inc., North Chicago, IL, EE. UU.).
ResultadosLa GEP estuvo indicada en 57 de los pacientes diagnosticados de ELA atendidos en ese periodo (665 pacientes registrados en el periodo 1998-2013). Se realizó la gastrostomía en la mayoría de estos pacientes (49/57; 86%) y únicamente en 8/57 (14%) pacientes no se pudo realizar el procedimiento (5 varones y 3 mujeres, con una edad media de 61 años, rango 40-75). Las causas de retirada del estudio fueron la intolerancia a la endoscopia en 3 (37%), la imposibilidad de transiluminación en 3 (37%) y el laringoespasmo en los 2 (25%) pacientes restantes.
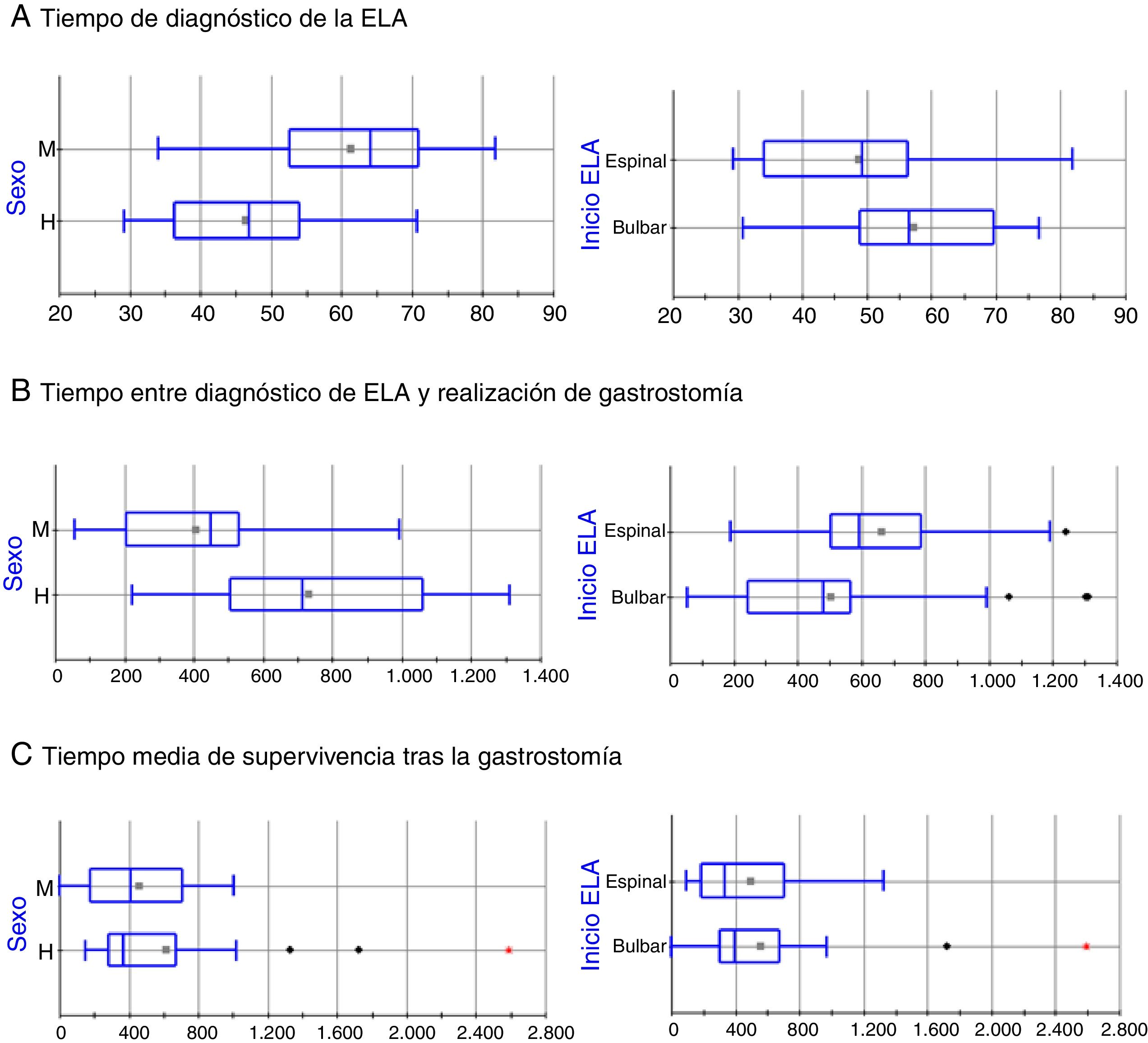
Las características clínicas y epidemiológicas de los 49 pacientes intervenidos se muestran en la tabla 1. Se incluyeron 27 varones y 30 mujeres, entre los que se encontraron diferencias estadísticamente significativas en la edad de diagnóstico de la ELA (media±DE: 46,36±11,7 vs. 61,3±11,82 años, respectivamente; p=0,0005; fig. 1A). La ELA fue de inicio bulbar en 30 pacientes (61; 2,1%) y espinal en 19 (38,8%), hallándose de nuevo diferencias estadísticamente significativas en la edad de diagnóstico de ELA entre ambos grupos de pacientes (57,37±12,44 vs. 48,63±14,65 años, respectivamente; p=0,0302; fig. 1A). El tiempo medio transcurrido entre el diagnóstico de ELA y la realización de la gastrostomía fue de 46,91±27,25 meses. El factor que más influyó en el citado parámetro fue el sexo de los pacientes (61,06±28,4 vs. 33,90±18,61 meses en varones y mujeres, respectivamente; p=0,0003; fig. 1B). Asimismo, se encontró una tendencia a presentar menores tiempos de demora en la realización de la GEP entre pacientes diagnosticados de ELA de inicio bulbar en comparación con los pacientes con inicio espinal, aunque las diferencias no fueron estadísticamente significativas (41,86±28,07 vs. 55,33±24,25 meses, respectivamente; p=0,0978; fig. 1B).
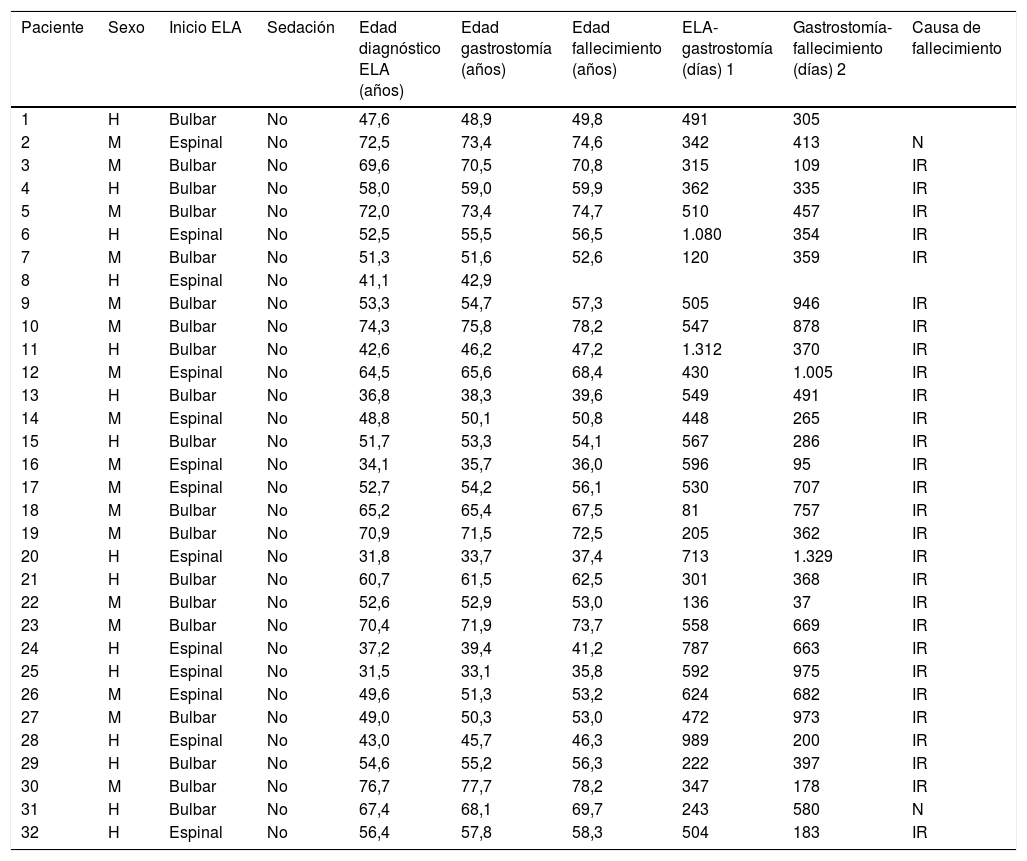
Características clínicas de los pacientes a los que se realizó la gastrostomía percutánea endoscópica
| Paciente | Sexo | Inicio ELA | Sedación | Edad diagnóstico ELA (años) | Edad gastrostomía (años) | Edad fallecimiento (años) | ELA-gastrostomía (días) 1 | Gastrostomía-fallecimiento (días) 2 | Causa de fallecimiento |
|---|---|---|---|---|---|---|---|---|---|
| 1 | H | Bulbar | No | 47,6 | 48,9 | 49,8 | 491 | 305 | |
| 2 | M | Espinal | No | 72,5 | 73,4 | 74,6 | 342 | 413 | N |
| 3 | M | Bulbar | No | 69,6 | 70,5 | 70,8 | 315 | 109 | IR |
| 4 | H | Bulbar | No | 58,0 | 59,0 | 59,9 | 362 | 335 | IR |
| 5 | M | Bulbar | No | 72,0 | 73,4 | 74,7 | 510 | 457 | IR |
| 6 | H | Espinal | No | 52,5 | 55,5 | 56,5 | 1.080 | 354 | IR |
| 7 | M | Bulbar | No | 51,3 | 51,6 | 52,6 | 120 | 359 | IR |
| 8 | H | Espinal | No | 41,1 | 42,9 | ||||
| 9 | M | Bulbar | No | 53,3 | 54,7 | 57,3 | 505 | 946 | IR |
| 10 | M | Bulbar | No | 74,3 | 75,8 | 78,2 | 547 | 878 | IR |
| 11 | H | Bulbar | No | 42,6 | 46,2 | 47,2 | 1.312 | 370 | IR |
| 12 | M | Espinal | No | 64,5 | 65,6 | 68,4 | 430 | 1.005 | IR |
| 13 | H | Bulbar | No | 36,8 | 38,3 | 39,6 | 549 | 491 | IR |
| 14 | M | Espinal | No | 48,8 | 50,1 | 50,8 | 448 | 265 | IR |
| 15 | H | Bulbar | No | 51,7 | 53,3 | 54,1 | 567 | 286 | IR |
| 16 | M | Espinal | No | 34,1 | 35,7 | 36,0 | 596 | 95 | IR |
| 17 | M | Espinal | No | 52,7 | 54,2 | 56,1 | 530 | 707 | IR |
| 18 | M | Bulbar | No | 65,2 | 65,4 | 67,5 | 81 | 757 | IR |
| 19 | M | Bulbar | No | 70,9 | 71,5 | 72,5 | 205 | 362 | IR |
| 20 | H | Espinal | No | 31,8 | 33,7 | 37,4 | 713 | 1.329 | IR |
| 21 | H | Bulbar | No | 60,7 | 61,5 | 62,5 | 301 | 368 | IR |
| 22 | M | Bulbar | No | 52,6 | 52,9 | 53,0 | 136 | 37 | IR |
| 23 | M | Bulbar | No | 70,4 | 71,9 | 73,7 | 558 | 669 | IR |
| 24 | H | Espinal | No | 37,2 | 39,4 | 41,2 | 787 | 663 | IR |
| 25 | H | Espinal | No | 31,5 | 33,1 | 35,8 | 592 | 975 | IR |
| 26 | M | Espinal | No | 49,6 | 51,3 | 53,2 | 624 | 682 | IR |
| 27 | M | Bulbar | No | 49,0 | 50,3 | 53,0 | 472 | 973 | IR |
| 28 | H | Espinal | No | 43,0 | 45,7 | 46,3 | 989 | 200 | IR |
| 29 | H | Bulbar | No | 54,6 | 55,2 | 56,3 | 222 | 397 | IR |
| 30 | M | Bulbar | No | 76,7 | 77,7 | 78,2 | 347 | 178 | IR |
| 31 | H | Bulbar | No | 67,4 | 68,1 | 69,7 | 243 | 580 | N |
| 32 | H | Espinal | No | 56,4 | 57,8 | 58,3 | 504 | 183 | IR |
| Paciente | Sexo | Inicio ELA | Sedación | Edad diagnóstico ELA (años) | Edad gastrostomía (años) | Edad fallecimiento (años) | ELA-gastrostomía (días) 1 | Gastrostomía-fallecimiento (días) 2 | Causa de fallecimiento |
|---|---|---|---|---|---|---|---|---|---|
| 33 | M | Espinal | No | 81,8 | 82,4 | 83,2 | 191 | 313 | IR |
| 34 | M | Bulbar | No | 55,1 | 56,6 | 58,1 | 516 | 561 | IR |
| 35 | M | Bulbar | Sí | 62,3 | 62,5 | 63,6 | 74 | 388 | IR |
| 36 | H | Bulbar | Sí | 30,8 | 32,8 | 37,5 | 738 | 1.722 | IR |
| 37 | H | Bulbar | Sí | 36,0 | 38,3 | 40,1 | 825 | 674 | IR |
| 38 | M | Bulbar | Sí | 59,8 | 60,0 | 61,3 | 56 | 499 | N |
| 39 | H | Bulbar | Sí | 53,5 | 55,6 | 56,6 | 765 | 359 | IR |
| 40 | H | Espinal | Sí | 29,3 | 30,7 | 31,5 | 510 | 287 | IR |
| 41 | H | Espinal | Sí | 50,0 | 53,2 | 53,6 | 1.190 | 147 | IR |
| 42 | H | Espinal | Sí | 33,8 | 37,2 | 37,7 | 1.242 | 185 | N |
| 43 | H | Bulbar | Sí | 70,8 | 73,7 | 80,8 | 1.061 | 2.588 | IR |
| 44 | M | Bulbar | Sí | 43,1 | 45,9 | 45,9 | 992 | 0 | PCR |
| 45 | M | Bulbar | Sí | 71,6 | 72,9 | 73,0 | 445 | 48 | IR+BA |
| 46 | H | Bulbar | Sí | 46,3 | 49,9 | 50,6 | 1.304 | 271 | IR |
| 47 | M | Bulbar | Sí | 67,0 | 68,3 | 70,2 | 452 | 725 | IR |
| 48 | M | Espinal | Sí | 64,2 | 66,0 | 66,3 | 677 | 108 | IR |
| 49 | H | Espinal | Sí | 49,3 | 50,6 | 53,4 | 506 | 1.020 | IR |
BA: broncoaspiración; ELA: esclerosis lateral amiotrófica; H: hombre; IR: insuficiencia respiratoria; M: mujer; N: neumonía; PCR: paro cardiorrespiratorio; 1: periodo de tiempo entre la fecha de diagnóstico de la esclerosis lateral amiotrófica y la fecha de realización de la gastrostomía; 2: periodo de tiempo entre la fecha de realización de la gastrostomía y la fecha de fallecimiento del paciente.
Análisis, mediante box-plot, del efecto del sexo y el origen de la ELA en el tiempo de evolución de los pacientes. Mientras que se observaron diferencias estadísticamente significativas en el tiempo de diagnóstico y en el tiempo de realización de la gastrostomía, no se verificó ninguna diferencia en el tiempo medio de supervivencia tras la intervención en ningún grupo de pacientes. El eje horizontal representa el tiempo en años (A) o días (B y C).
Durante la intervención se registraron complicaciones de gravedad menor en 17 pacientes (34,7%), que se resolvieron fácilmente: pérdida de pieza dentaria (n=1), reacción alérgica a vancomicina (n=1), hemorragia leve del estoma (n=2), laringoespasmo que se resolvió fácilmente durante el procedimiento (n=6), crisis hipertensiva y taquicardia supraventricular (n=1), hematoma de pared gástrica (n=1), neumoperitoneo benigno (n=1), infección de la herida (n=1), hemorragia digestiva leve (n=1), salida de líquido por el estoma (n=1) y desaturación (n=1). Asimismo, se registraron complicaciones mayores en 6 pacientes (12,2%): neumonía (n=2), hemorragia digestiva grave que requirió transfusión y cedió con tratamiento endoscópico (n=1), perforación de una lengüeta hepática por la sonda de gastrostomía que precisó una nueva GEP (n=1), luxación de mandíbula (n=1) y paro cardiorrespiratorio con fallecimiento (n=1). Las 2 neumonías citadas ocurrieron en el grupo de 15 pacientes a los que se realizó algún tipo de sedación durante el procedimiento. No hubo diferencias significativas en la CVF, la albúmina ni la edad entre los pacientes con complicaciones mayores (n=6) y el resto de los pacientes (n=43). En los pocos pacientes en los que se determinó la proteína C reactiva antes de la GEP tampoco se observaron diferencias significativas en sus niveles entre los que presentaron complicaciones mayores y el resto de los pacientes.
La mortalidad durante el procedimiento y a los 30 días fue de 1/49 pacientes (2,04%). La estancia media fue de 3,1 días (rango 2-15). La diferencia en la edad de fallecimiento fue estadísticamente significativa entre pacientes de diferente sexo (50,28±11,94 vs. 63,68±11,71 años en varones y mujeres, respectivamente; p=0,0003) y entre pacientes con ELA bulbar y espinal (60,27±12,18 vs. 52,23±14,45 años en ELA de inicio bulbar o espinal, respectivamente; p=0,0446); no parece que estas se deban al procedimiento endoscópico, sino a las diferencias en el tiempo desde el diagnóstico de ELA que arrastraban ambos grupos de pacientes. No se observaron diferencias en el tiempo medio de supervivencia después de la GEP en ningún grupo de pacientes (fig. 1C).
DiscusiónLa GEP se considera la técnica de nutrición enteral de elección en pacientes con ELA que presentan disfagia grave, atragantamientos o pérdida de peso significativa. La GEP es, sin embargo, un procedimiento invasivo, por lo que usualmente familiares y pacientes se oponen a su utilización en fases precoces de la enfermedad. Es por este motivo que suele realizarse en las fases avanzadas de la ELA y se asocia, por consiguiente, a unas elevadas tasas de mortalidad, de hasta el 25%, en los 30 días posteriores a la intervención7. En nuestra serie de pacientes se realizó en un pequeño porcentaje, bien por la resistencia de ellos o sus familiares a acceder al procedimiento, bien por el deterioro excesivo de su CVF.
Los resultados obtenidos en nuestra serie presentan unas tasas de mortalidad inferiores a las publicadas en estudios previos3,10. La mortalidad a los 30 días de la intervención fue únicamente de 1/49 (2%) pacientes. El único fallecimiento tuvo lugar durante la realización de la GEP y correspondió a una paciente que presentaba un estadio muy avanzado de la enfermedad, con una CVF inferior al 25%, lo que probablemente contribuyó al fatal desenlace. Por otra parte, la tasa de supervivencia a los 6 meses fue también notablemente superior a la comunicada en estudios previos: únicamente 7/49 (14%) pacientes fallecieron durante los 6 primeros meses de seguimiento, un porcentaje inferior al descrito anteriormente en una serie de pacientes españoles de características similares a los incluidos en nuestro estudio, en la que se observó una mortalidad cercana al 50%11. Sin embargo, se debe resaltar que el equipo multidisciplinar efectuó un seguimiento muy estrecho de los pacientes, lo que pudiera explicar, junto con el criterio de exclusión (una CVF de menos de 1l), la baja cifra de mortalidad a los 30 días. Por el contrario, si bien en nuestra serie la mortalidad fue menor, el número de pacientes que presentó complicaciones mayores fue superior al recogido en otros estudios6,10,12.
Las 2 neumonías registradas pertenecen al grupo de pacientes en los que la GEP se realizó con sedación consciente. La sedación podría haber contribuido a favorecer la aspiración de las secreciones orofaríngeas como consecuencia de la disminución del reflejo tusígeno. Las otras 2 complicaciones, hemorragia digestiva y perforación hepática por la sonda de gastrostomía, son infrecuentes e imprevisibles, y resultan difíciles de evitar. La luxación mandibular se resolvió fácilmente. Por su parte, las complicaciones menores fueron muy frecuentes (36,7% de los pacientes), pero todas se resolvieron rápida y fácilmente. Con toda probabilidad, el elevado número de pacientes con este tipo de complicaciones se debe a la laxitud de los criterios utilizados para definir las complicaciones menores en la recogida de datos.
No se encontraron diferencias estadísticamente significativas en el tiempo de supervivencia asociadas con la edad, la CVF, las cifras de albúmina o el origen bulbar o espinal de la ELA que permitan demostrar que cualquiera de ellos pueda constituir un factor independiente asociado al desarrollo de complicaciones postintervención. Sin embargo, debemos considerar en este sentido que el número de complicaciones mayores fue llamativamente bajo para permitir realizar un análisis con la potencia estadística suficiente. A diferencia de nuestro estudio, otros autores han resaltado la importancia de la edad, la CVF y la hospitalización previa9,13 como factores independientes de morbimortalidad asociada a la GEP. Por el contrario, y como ya se ha mencionado, una variable que sí parece jugar un papel en la aparición de complicaciones es la sedación durante el procedimiento. Estos resultados apoyan los obtenidos previamente por Mathus-Vliegen et al.10 en su serie de 55 pacientes con ELA, en los que se refirió una mortalidad del 1,8% durante el procedimiento, del 3,6% en las primeras 24h y del 11,5% a los 30 días. En este estudio, los fallecimientos en las primeras 24h se atribuyeron a la retención de CO2 secundaria a la sedación e hiperinsuflación gástrica. Se debe precisar que en este estudio los autores utilizaron midazolam, fármaco con una vida media más larga que el propofol y probablemente con mayor riesgo de complicaciones. Por su parte, Chio et al.3 obtuvieron conclusiones similares en un estudio comparativo entre gastrostomía radiológica y endoscópica, en el que se alcanzó una mortalidad del 4,3% debida, en este caso, a insuficiencia respiratoria.
Las principales limitaciones de nuestro estudio se centran en los siguientes aspectos: en primer lugar, el tiempo transcurrido entre la primera y la última gastrostomía de la serie es muy amplio: 1997-2013. Se trata además de un estudio realizado en un único centro y en el que los médicos responsables de realizar la GEP fueron siempre los mismos. Por último, se trata de un estudio prospectivo, único en nuestro país y con la mayor serie de pacientes con ELA, según nuestro conocimiento, a los que se realizó GEP en fases avanzadas de la enfermedad.
En resumen, podemos concluir que la GEP es un procedimiento eficaz y relativamente seguro para la nutrición enteral en los pacientes con ELA. En nuestra serie, ni la función respiratoria ni la forma de inicio de la enfermedad fueron factores asociados a la morbimortalidad post-GEP.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
AgradecimientosA la labor realizada por el personal de la Unidad de Cuidados Intensivos y la Unidad de Endoscopia del Hospital Universitario La Paz/Carlos III.