Los estados alterados de conciencia han sido considerados tradicionalmente como cuadros clínicos de pronóstico infausto. En la actualidad, sabemos que dichos estados engloban distintas entidades clínicas cuyo perfil diferencial empieza a reconocerse.
MétodoSe incluyeron 37 pacientes con el diagnóstico de estado vegetativo o síndrome de vigilia sin respuesta (SVSR) y 43 en estado de mínima conciencia (EMC) de acuerdo con la Coma Recovery Scale-Revised (CRS-R). Todos los pacientes fueron evaluados mensualmente con la CRS-R durante al menos 6meses. Se evaluó el momento de superar cada estado considerando los puntos de corte de «irreversibilidad» (12 meses para los casos de origen traumático y 3para los no traumáticos), tradicionalmente establecidos por la Multi-Society-Task-Force. Se empleó un modelo de regresión logística para determinar las variables predictoras de superar el EMC.
ResultadosUn total de 23 pacientes en SVSR superaron este estado, pero solo 9superaron el EMC. De los 43 pacientes en EMC al ingreso, 26 lograron superarlo. Ocho de los 23 (34,7%) pacientes que superaron el SVSR y 17 de los 35 (48,6%) que superaron el EMC lo hicieron más allá del punto de «irreversibilidad». La etiología (p<0,01), la cronicidad (p=0,01) y la puntuación en la CRS-R (p<0,001) predijeron la salida de EMC en el modelo multivariante con un 77,5% de acierto.
ConclusionesTanto el SVRS como el EMC son entidades clínicamente diferenciadas en términos diagnósticos y pronósticos. Algunos criterios clásicos relacionados con el mal pronóstico de estos estados en términos de tiempo y posibilidades de recuperación deben ser reevaluados.
Altered states of consciousness have traditionally been associated with poor prognosis. At present, clinical differences between these entities are beginning to be established.
MethodOur study included 37 patients diagnosed with vegetative state/unresponsive wakefulness syndrome (UWS) and 43 in a minimally conscious state (MCS) according to the Coma Recovery Scale–Revised (CRS-R). All patients were followed up each month for at least 6 months using the CRS-R. We recorded the time points when vegetative state progressed from ‘persistent’ to ‘permanent’ based on the cut-off points established by the Multi-Society-Task-Force: 12 months in patients with traumatic injury and 3 months in those with non-traumatic injury. A logistic regression model was used to determine the factors potentially predicting which patients will emerge from MCS.
ResultsIn the UWS group, 23 patients emerged from UWS but only 9 emerged from MCS. Of the 43 patients in the MCS group, 26 patients emerged from that state during follow-up. Eight of the 23 patients (34.7%) who emerged from UWS and 17 of the 35 (48.6%) who emerged from MCS recovered after the time points proposed by the Multi-Society-Task-Force. According to the multivariate regression analysis, aetiology (P<.01), chronicity (P=.01), and CRS-R scores at admission (P<.001) correctly predicted emergence from MCS in 77.5% of the cases.
ConclusionsUWS and MCS are different clinical entities in terms of diagnosis and outcomes. Some of the factors traditionally associated with poor prognosis, such as time from injury and likelihood of recovery, should be revaluated.
El término «estado vegetativo permanente» quizá sea uno de los diagnósticos con mayores connotaciones pronósticas negativas dentro del ámbito clínico de la neurología. Aunque el primer uso del término «vida vegetativa» se atribuye a Arnaud1, fue en 1971 cuando Jennett y Plum generalizaron el uso del término «estado vegetativo» (EV), definido clínicamente tal y como se conoce hasta nuestros días2. La elección del término «vegetativo», entendido como «cuerpo orgánico capaz de crecer y desarrollarse pero desprovisto de sensaciones y pensamientos», fue tomado por los autores a partir de la definición del diccionario Oxford English. En consonancia con dicho término, la descripción clínica inicial de estos casos incluía la ausencia de respuestas adaptativas al entorno y la ausencia de cualquier evidencia de funcionamiento mental, tanto en la recepción de información como en la integración y realización de conductas dirigidas, en pacientes con largos periodos de alerta.
En 1994 la revista New England Journal of Medicine publicó un documento de consenso sobre el EV. Dicho documento, tomado como referencia hasta nuestros días, recogía las conclusiones de 5grandes asociaciones médicas americanas aglutinadas en el autodenominado Multi-Society Task Force (MSTF)3,4. El documento de la MSTF incluía una lista de criterios directamente recogidos de la descripción de Jennet y Plum y proponía, a su vez, acuñar el calificativo pronóstico «permanente» para aquellos casos en los que la duración del cuadro clínico se prolongara más de 3meses en los casos de etiología hipóxico-isquémica, metabólica o congénita y más de 12meses en los casos de etiología postraumática. A pesar de las críticas5, la mayor parte de las sociedades médicas a uno y otro lado del Atlántico aceptaron finalmente como propios los criterios de la MSTF y ratificaron el periodo de 3 meses(casos no traumáticos) y de 12meses (casos traumáticos) como plazos críticos a efectos de recuperación de la conciencia6-8.
En esta última década, una nueva corriente crítica ha tratado de sustituir el término clínico de EV por otros con connotaciones menos negativas como el de síndrome de vigilia sin respuesta (SVSR)9. Paralelamente, la evidencia científica para establecer criterios de irreversibilidad en estos casos se ha venido cuestionando de forma sistemática9-12. A todo ello ha contribuido: 1) la descripción de nuevas entidades clínicas como los estados de mínima conciencia (EMC)13 y su posterior clasificación en función de la presencia de indicios de expresión-comprensión del lenguaje en EMC− y EMC+14; 2) la publicación de numerosos casos de recuperación a medio-largo plazo12,15-22 y 3) la revisión crítica de aspectos metodológicos relevantes como el tamaño muestral, el periodo de seguimiento o los criterios de valoración tanto diagnóstica como de seguimiento, empleados en muchos de los estudios en los que la MSTF se basó para extraer sus conclusiones9,23.
El objetivo del presente estudio es valorar la evolución clínica de una muestra hospitalaria de pacientes con estados alterados de conciencia, incluyendo la diversidad diagnóstica propia de estos casos y centrándonos específicamente en los criterios temporales de «irreversibilidad» propuestos por la MSTF. Nuestra hipótesis es que estos pacientes presentan un patrón de recuperación heterogéneo y prolongado en el tiempo y a cuyo pronóstico puede ayudar una correcta caracterización clínica.
Material y métodoTodos los pacientes mayores de 16 años, atendidos entre enero de 2013 y enero de 2016 en una red hospitalaria formada por 4hospitales especializados en la rehabilitación de pacientes con daño cerebral y con el diagnóstico de SVSR, EMC− o EMC+, de acuerdo con la puntuación de la versión en castellano de la Coma Recovery Scale-Revised (CRS-R)24 al ingreso, fueron candidatos a participar en el estudio. Todos los pacientes fueron incluidos en un programa de rehabilitación multidisciplinar y fueron valorados de forma semanal con la CRS-R hasta el momento de superar el EMC o hasta alcanzar un mínimo de 6meses de seguimiento.
Análisis estadísticoPara las comparaciones entre las características clínicas y demográficas de las muestras de pacientes en SVSR, EMC− y EMC+ se empleó una ANOVA de un factor en el caso de las variables cuantitativas y de chi cuadrado (F-Fisher en caso necesario) para variables cualitativas. Se determinó el porcentaje de pacientes que fueron capaces de superar el SVSR y el EMC más allá de los 12y 3meses desde el diagnóstico establecidos para los casos de origen traumático y no traumático, respectivamente. Se realizó un estudio longitudinal y se compararon (t de Student y chi cuadrado) las variables clínicas y demográficas de los pacientes que durante el proceso de rehabilitación fueron capaces de superar el EMC.
Finalmente, utilizamos un modelo de análisis de regresión logística univariante para valorar el pronóstico de las variables clínicas incluyendo el estado neurológico al ingreso (SVSR vs. EMC− vs. EMC+), la puntuación en la CRS-R al ingreso y la etiología (traumática vs. no traumática), así como otras variables demográficas (edad, sexo, cronicidad, años de escolaridad), que eran las variables independientes, y como variable dependiente el hecho de superar el EMC. Las variables se incluyeron dentro del análisis multivariante empleando el procedimiento de «pasos hacia delante» y considerando como variables candidatas en la ecuación todas aquellas que en el modelo univariante obtuvieran significación p < 0,1.
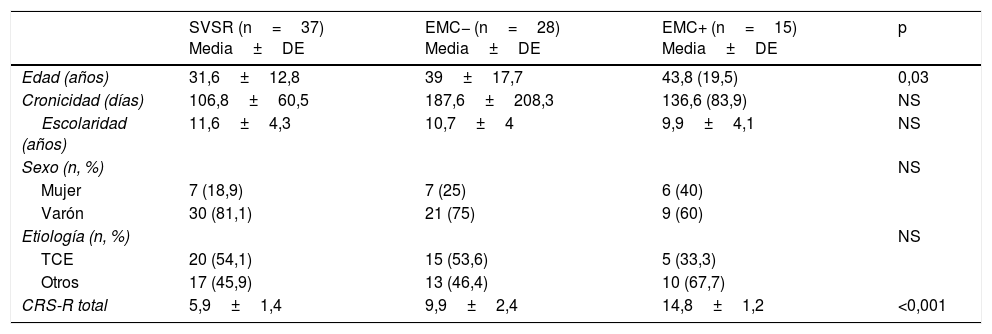
ResultadosEstudio descriptivoUn total de 94 pacientes cumplieron los criterios de inclusión propuestos. De ellos, 5 fallecieron durante el periodo de seguimiento y 9no completaron el periodo mínimo de seguimiento de 6meses desde su ingreso. La muestra final del estudio estaba compuesta por 80 pacientes, 20 mujeres (25%) y 60 varones (75%) con una edad (media±desviación estándar) de 37,5±16,5 años (rango: 16-83). La cronicidad de la muestra, definida como el tiempo transcurrido entre el momento en que se produjo la lesión y el momento en que fueron atendidos en nuestro servicio, fue de 136,4±128,5 días. En cuanto a la etiología, 40 pacientes (50%) presentaron un daño cerebral debido a un traumatismo craneoencefálico, 23 (28,7%) una hemorragia cerebral, 15 (18,9%) una anoxia y 2(2,5%) pacientes se encontraban en este estado por una isquemia cerebral. En total, de acuerdo con las puntuaciones de la CRS-R al ingreso, 37 pacientes se encontraban en SVSR al ingreso, 28 en EMC− y 15 en EMC+. Salvo por el hecho de que los pacientes en SVSR fueron significativamente más jóvenes que los pacientes en EMC+ (p<0,05), no existieron diferencias significativas en el resto de las variables demográficas. Lógicamente, dado que la CRS-R se empleó como herramienta para establecer el diagnóstico entre grupos, sus puntuaciones mostraron diferencias significativas entre los 3grupos de pacientes (tabla 1).
Comparaciones entre los 3grupos de pacientes incluidos en el estudio
| SVSR (n=37) Media±DE | EMC− (n=28) Media±DE | EMC+ (n=15) Media±DE | p | |
|---|---|---|---|---|
| Edad (años) | 31,6±12,8 | 39±17,7 | 43,8 (19,5) | 0,03 |
| Cronicidad (días) | 106,8±60,5 | 187,6±208,3 | 136,6 (83,9) | NS |
| Escolaridad (años) | 11,6±4,3 | 10,7±4 | 9,9±4,1 | NS |
| Sexo (n, %) | NS | |||
| Mujer | 7 (18,9) | 7 (25) | 6 (40) | |
| Varón | 30 (81,1) | 21 (75) | 9 (60) | |
| Etiología (n, %) | NS | |||
| TCE | 20 (54,1) | 15 (53,6) | 5 (33,3) | |
| Otros | 17 (45,9) | 13 (46,4) | 10 (67,7) | |
| CRS-R total | 5,9±1,4 | 9,9±2,4 | 14,8±1,2 | <0,001 |
CRS-R: Coma Recovery Scale Revised; EMC: estado de mínima conciencia; TCE: traumatismo craneoencefálico; SVSR: síndrome de vigilia sin respuesta.
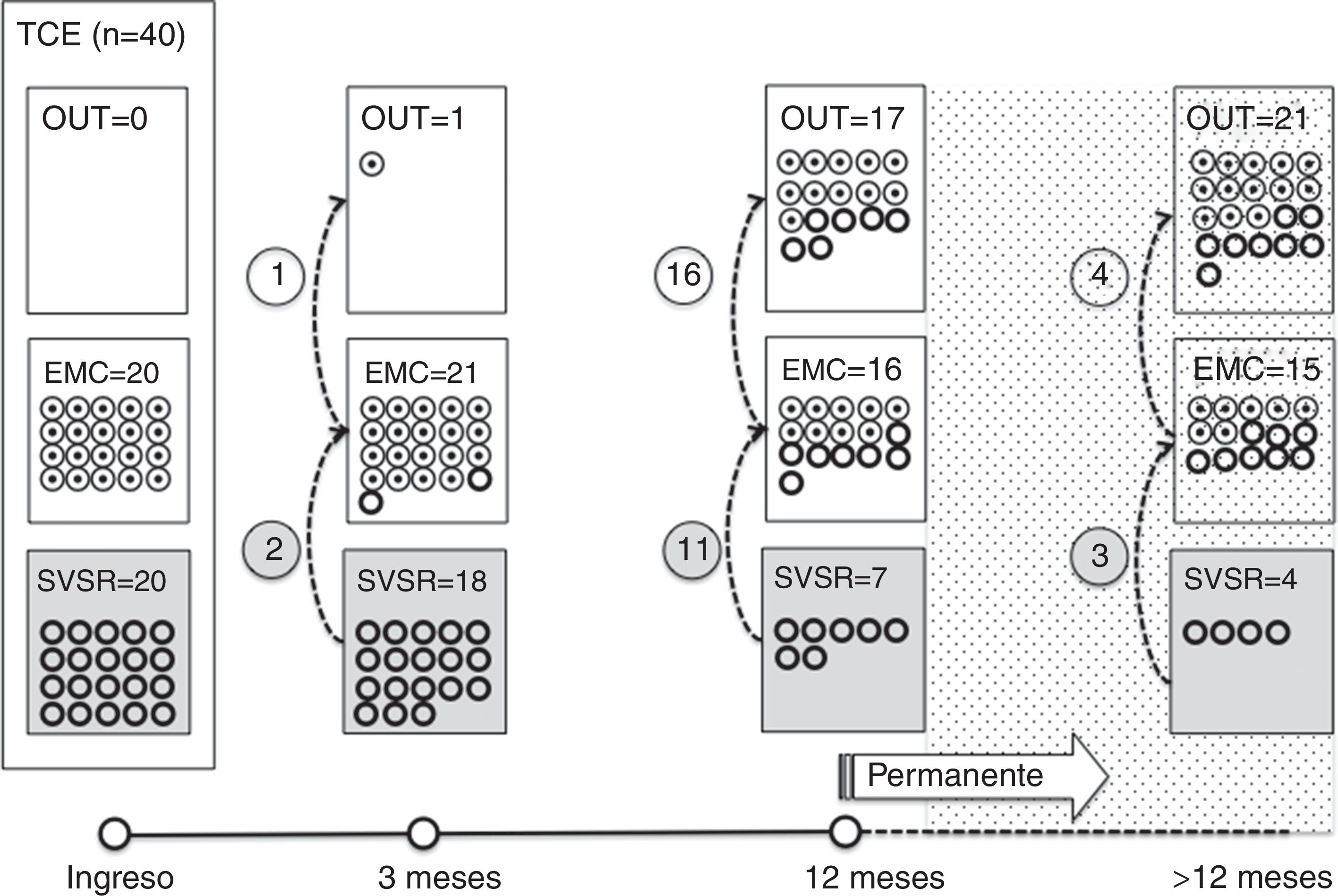
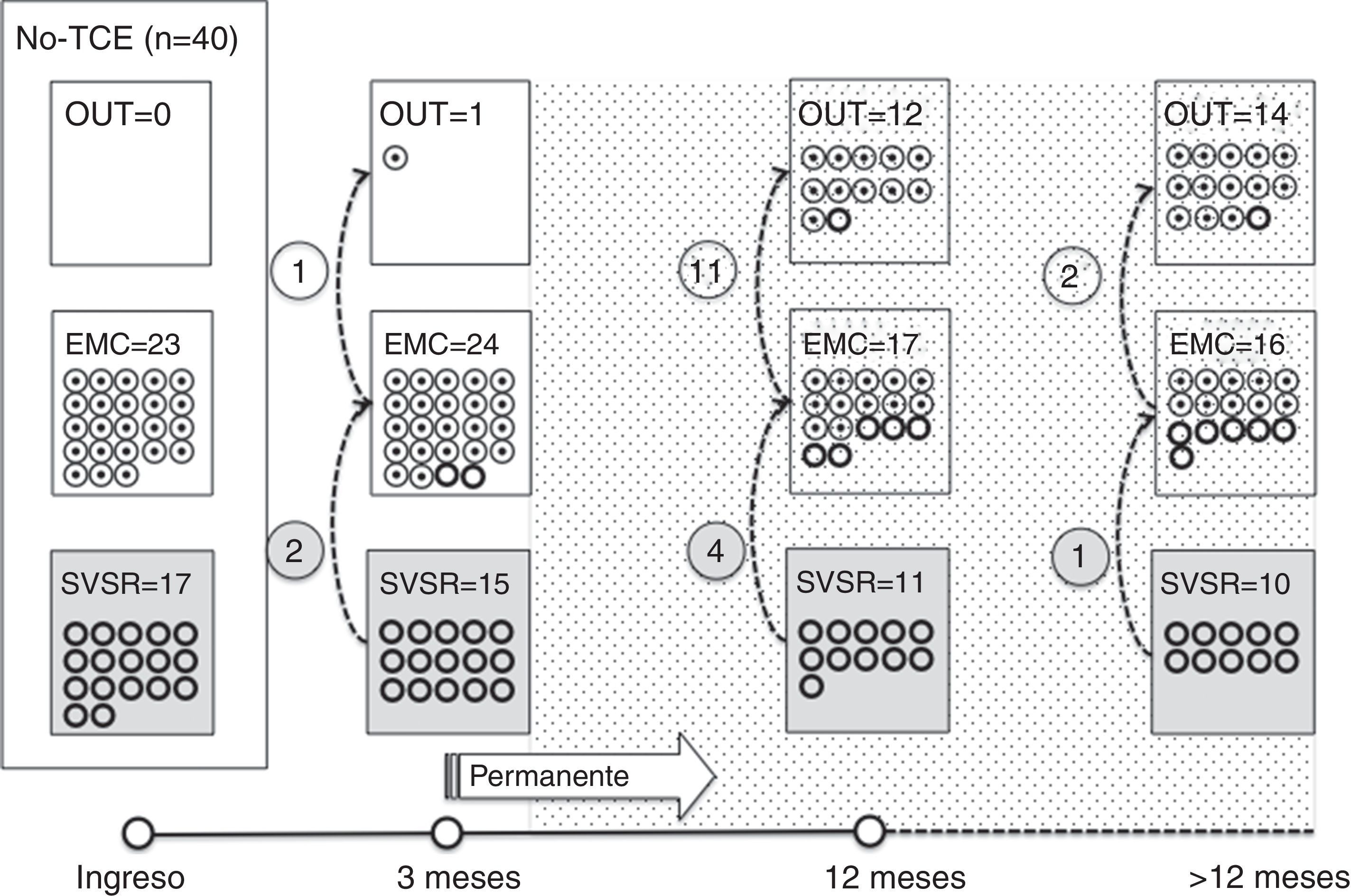
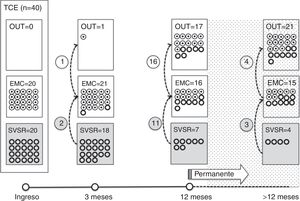
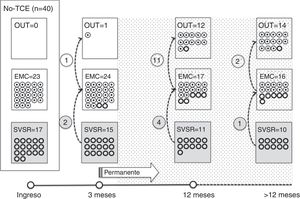
De los 37 pacientes en SVSR al ingreso, 23 (62,2%) consiguieron superar dicho estado una media de 190,6 (123,2) días desde el accidente y de 70,4 (75) días desde su ingreso en nuestro servicio. Dieciséis de los 23 pacientes (69,6%) que lograron superar el SVSR habían presentado un traumatismo craneoencefálico. De estos 16, 13superaron este estado durante los 12meses posteriores al traumatismo y 3una vez superado dicho periodo crítico (fig. 1). De los 23 pacientes que consiguieron superar dicho estado, 7 habían presentado un daño de origen no traumático y tan solo 2superaron este estado durante el periodo de 3meses posteriores a la lesión considerado como crítico (fig. 2). En total, 8 de los 23 (34,7%) pacientes que superaron el SVSR lo hicieron más allá del punto de corte estimado como «permanente» de acuerdo con los criterios de la MSTF en función de su etiología (figs. 1 y 2).
Respecto al EMC, 35 pacientes de la muestra inicial consiguieron superar dicho estado, En concreto, 9de los 37 (24,3%) pacientes en SVSR al inicio, 14 de los 28 (50%) en EMC− al ingreso y 12 de los 15 (80%) pacientes en EMC+ al ingreso consiguieron superar el EMC una media de 247,8±162,3 días desde el accidente y de 142,5±139,4 días desde su ingreso en nuestro servicio. De los 35 pacientes, 21 (60%) que lograron superar el EMC habían experimentado un traumatismo craneoencefálico (fig. 1). De estos 21, 17superaron este estado durante los 12meses posteriores al traumatismo y 4una vez superado dicho periodo crítico. De los 35 pacientes que consiguieron superar el EMC, 14 (40%) tuvieron un daño de origen no traumático y tan solo uno de ellos lo tuvo durante los 3meses posteriores a la lesión, considerado como crítico en términos pronósticos (fig. 2). En total, 17 de los 35 (48,6%) pacientes que superaron el EMC lo hicieron más allá del punto de corte estimado como «permanente» de acuerdo con los criterios de la MSTF en función de su etiología (figs. 1 y 2).
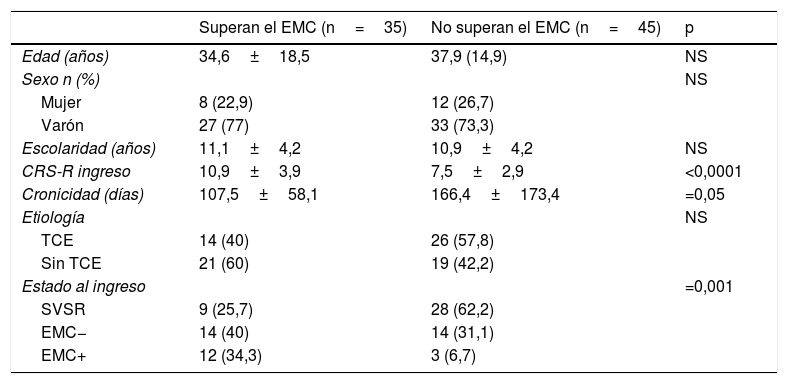
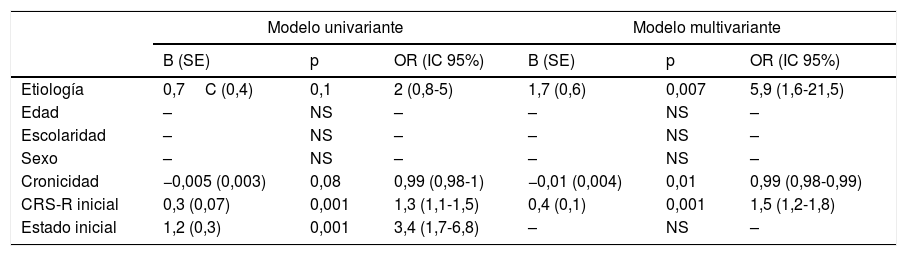
Estudio predictivoLos pacientes que lograron superar el EMC presentaban una cronicidad ligeramente inferior (p=0,058) y presentaban mayores puntuaciones en la CRS-R al ingreso (p<0,001) que aquellos que no lo hicieron (tabla 2). En consonancia con esto, el porcentaje de pacientes que lograron superar el EMC fue mayor entre aquellos que al ingreso se encontraban en EMC que entre aquellos que al ingreso se encontraban en SVSR (p<0,001). El modelo de regresión logística univariante incluyó como variables significativas la cronicidad (p = 0,08), la etiología (traumática vs. no traumática) (p=0,1), la puntuación en la CRS-R al ingreso (p<0,001) y el estado al ingreso (SVSR vs. EMC− vs. EMC+) (p <0,001). El modelo multivariante incluyó finalmente las 3primeras variables con un porcentaje de acierto global del 77,5% (tabla 3).
Comparaciones entre el grupo de pacientes que superaron el estado de mínima conciencia y aquellos que no lo superaron
| Superan el EMC (n=35) | No superan el EMC (n=45) | p | |
|---|---|---|---|
| Edad (años) | 34,6±18,5 | 37,9 (14,9) | NS |
| Sexo n (%) | NS | ||
| Mujer | 8 (22,9) | 12 (26,7) | |
| Varón | 27 (77) | 33 (73,3) | |
| Escolaridad (años) | 11,1±4,2 | 10,9±4,2 | NS |
| CRS-R ingreso | 10,9±3,9 | 7,5±2,9 | <0,0001 |
| Cronicidad (días) | 107,5±58,1 | 166,4±173,4 | =0,05 |
| Etiología | NS | ||
| TCE | 14 (40) | 26 (57,8) | |
| Sin TCE | 21 (60) | 19 (42,2) | |
| Estado al ingreso | =0,001 | ||
| SVSR | 9 (25,7) | 28 (62,2) | |
| EMC− | 14 (40) | 14 (31,1) | |
| EMC+ | 12 (34,3) | 3 (6,7) |
CRS-R: Coma Recovery Scale Revised; EMC: estado de mínima conciencia; TCE: traumatismo craneoencefálico; SVSR: síndrome de vigilia sin respuesta.
Modelo predictor de superar el estado de mínima conciencia. Regresión logística univariante y multivariante
| Modelo univariante | Modelo multivariante | |||||
|---|---|---|---|---|---|---|
| B (SE) | p | OR (IC 95%) | B (SE) | p | OR (IC 95%) | |
| Etiología | 0,7C (0,4) | 0,1 | 2 (0,8-5) | 1,7 (0,6) | 0,007 | 5,9 (1,6-21,5) |
| Edad | – | NS | – | – | NS | – |
| Escolaridad | – | NS | – | – | NS | – |
| Sexo | – | NS | – | – | NS | – |
| Cronicidad | −0,005 (0,003) | 0,08 | 0,99 (0,98-1) | −0,01 (0,004) | 0,01 | 0,99 (0,98-0,99) |
| CRS-R inicial | 0,3 (0,07) | 0,001 | 1,3 (1,1-1,5) | 0,4 (0,1) | 0,001 | 1,5 (1,2-1,8) |
| Estado inicial | 1,2 (0,3) | 0,001 | 3,4 (1,7-6,8) | – | NS | – |
CRS-R: Coma Recovery Scale Revised; IC: intervalo de confianza.
Nuestros resultados contradicen el tradicional pronóstico negativo atribuido a los pacientes en estados alterados de conciencia en términos de tiempo y posibilidades de recuperación3,4. Considerando el global de nuestra muestra, prácticamente 2de cada 3pacientes ingresados en SVSR fueron capaces de superar dicho estado. Además, casi la mitad de los pacientes incluidos en nuestro estudio superaron el EMC a lo largo del periodo de seguimiento. Nuestros datos demuestran, además, que los criterios temporales de 3y 12meses, tradicionalmente establecidos como periodos críticos para considerar estos estados como «permanentes», deben ser interpretados con extrema cautela. De hecho, un tercio de los pacientes de nuestra muestra en SVSR al ingreso superaron este estado más allá de dichos plazos. Los datos de los casos de SVSR de origen no traumático fueron especialmente interesantes en este sentido. El análisis de nuestros resultados mostró que hasta el 77% de estos pacientes consiguieron superar este estado más allá de los tradicionales 3meses establecidos por la MSTF como punto de corte para determinar su «irreversibilidad».
La recuperación tardía de este tipo de pacientes, similar a la aquí descrita, no es excepcional. De hecho, una de las principales críticas a las conclusiones de la MSTF en términos de temporalidad se ha fundamentado en que dichas recomendaciones se establecieran basándose únicamente en el análisis de tan solo 5casos verificados de recuperación a largo plazo20. En este sentido, una reciente revisión de casos clínicos publicados hasta 2012 con criterios de selección mucho más estrictos que los establecidos por la MSTF ha descrito más de 15casos de recuperación tardía, incluyendo recuperaciones varios años después del evento que causó el daño20. A la descripción de casos aislados de pacientes con recuperaciones tardías12,15,16,20,22 se han venido sumando los datos de estudios longitudinales a largo plazo de muestras de pacientes en SVSR. La mayoría de estos trabajos han demostrado porcentajes de recuperación tardía que, aun siendo muy variables, pueden alcanzar hasta el 74%17,21,25. Nuestros resultados corroboran esta noción de «recuperación tardía» y apoyan la crítica expuesta por otros autores a los puntos de corte temporales propuestos por la MSTF y aceptados universalmente como uno de los indicadores clínicos pronósticos más destacados en esta población. Este hecho es especialmente relevante si tenemos en cuenta que establecer el pronóstico de estos pacientes basándose solo en criterios de temporalidad puede conllevar una restricción del tratamiento que limite aún más la ya difícil recuperación de estos pacientes.
De acuerdo a nuestros resultados y al igual que en estudios previos, el grupo de pacientes de nuestra muestra en EMC presentaba una mayor probabilidad de emerger de este estado que aquellos que al ingreso se encontraban en SVSR21,24-26. De forma unánime, se acepta que, en comparación con los pacientes en SVSR, los pacientes en EMC tienen una ventana de recuperación más prolongada y más favorable. Respecto a la temporalidad, casi la mitad de los pacientes de nuestra muestra que superaron el EMC lo hicieron más allá del punto de corte estimado como «permanente» de acuerdo con los criterios de la MSTF en función de su etiología. Hasta la fecha se han publicado muy escasos estudios longitudinales que incluyeran pacientes en EMC debido tanto a lo reciente de este diagnóstico como a las conocidas dificultades de reclutamiento y seguimiento de estos pacientes. En estudios de seguimiento a más de 12meses, los porcentajes de emergencia de este estado varían con cifras que oscilan entre el 33 y el 89%12,21,24-26 porcentajes que superan a los descritos en pacientes en SVSR. Teniendo en cuenta lo expuesto, hoy en día parece claro que un diagnóstico preciso resulta crucial a la hora de establecer un pronóstico certero. No debemos olvidar que hoy en día contamos con herramientas estandarizadas como la CRS-R que permiten una correcta caracterización clínica de estos estados y disminuyen al máximo el porcentaje de error diagnóstico24. En este sentido, de acuerdo con nuestros datos, tanto el diagnóstico al inicio como la puntuación en la CRS-R fueron predictores con potente y significativo valor pronóstico que desplazan incluso a variables predictoras tradicionales como la edad. De hecho, la edad junto con la etiología y la cronicidad han sido las 3variables a las que tradicionalmente se les ha conferido un mayor valor pronóstico en estos estados, de forma que los pacientes más jóvenes, con lesiones de origen traumático y de menor cronicidad, han sido considerados como aquellos con mejor pronóstico en términos de recuperación del nivel de conciencia. Los escasos estudios realizados en pacientes en EMC parecen confirmar el valor de estas 3variables21,26. La relativa homogeneidad de nuestra muestra en términos de edad (el 50% de la muestra se encontraba entre los 25 y los 50 años de edad) y el hecho de que en nuestra muestra el porcentaje de mayores de 50 años, entre los pacientes que habían sufrido un daño cerebral de origen traumático vs. no traumático, fuera de 0 vs. 40%, puede justificar que la etiología desplazara a la edad en el modelo predictor final.
Los resultados aquí expuestos deben interpretarse en el contexto clínico en el que se ha realizado el estudio. Todos los pacientes de la muestra estudiada formaban parte de un programa especial de atención a estos enfermos que englobaba cuidados hospitalarios y prevención de complicaciones, asociados a un programa de trabajo multidiciplinar que incluía como áreas predominantes la fisioterapia y la estimulación basal-multisensorial durante un mínimo de 2h al día. Recientemente, en el contexto de cómo abordar la atención a la cronicidad, se ha abierto un debate ético, social y económico sobre los límites y recursos asistenciales que deben dedicarse a estos enfermos27, debate que resulta aún más necesario en una población en la que los errores diagnósticos son frecuentes, las complicaciones médicas habituales, los cambios clínicos lentos y los recursos terapéuticos, a menudo, costosos y limitados28.
En definitiva, parece claro que dentro de las entidades clínicas que constituyen el espectro diagnóstico de los estados alterados de la conciencia, tanto el SVRS como el EMC son entidades clínicamente diferenciadas en términos diagnósticos y pronósticos. Más allá de criterios temporales, la etiología asociada a una correcta caracterización clínica de estos estadios son, hoy por hoy, unos de los predictores de evolución más potentes. En este sentido, algunos criterios clásicos relacionados con el mal pronóstico de estos estados, especialmente aquellos relacionados con la cronicidad, deben ser reevaluados. Nuestro grupo de estudio está centrado en la actualidad en la descripción de nuevos biomarcadores que, junto a las variables clínicas ya conocidas, ayuden a mejorar los actuales modelos diagnósticos, aumenten el porcentaje de acierto de los modelos predictivos y, a la larga, permitan estratificar e individualizar las estrategias terapéuticas. Hasta entonces, y debido a sus connotaciones negativas, recomendamos la sustitución del término EV por el de SVSR, con indicación de la etiología, la fecha del evento que causó el daño y tratando de evitar en la medida de lo posible la emisión de juicios clínicos pronósticos en términos de «permanencia» o «irreversibilidad».
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
El contenido del presente trabajo ha sido parcialmente presentado como comunicación oral en la XXXIII Reunión Anual de la Sociedad Valenciana de Neurología (febrero de 2016) y en las XIV Jornadas de la Sociedad Española de Neurorrehabilitación (noviembre de 2016).