Guía para la práctica clínica en neurorrehabilitación de personas adultas con daño cerebral adquirido de la Sociedad Española de Neurorrehabilitación. Documento basado en la revisión de guías de práctica clínica internacionales publicadas entre 2013-2020.
DesarrolloSe establecen recomendaciones según el nivel de evidencia que ofrecen los estudios revisados referentes a aspectos consensuados entre expertos dirigidos a definir la población, características específicas de la intervención o la exposición bajo investigación.
ConclusionesDeben recibir neurorrehabilitación todos aquellos pacientes que, tras un daño cerebral adquirido, hayan alcanzado una mínima estabilidad clínica. La neurorrehabilitación debe ofrecer tanto tratamiento como sea posible en términos de frecuencia, duración e intensidad (al menos 45-60minutos de cada modalidad de terapia específica que el paciente precise). La neurorrehabilitación requiere un equipo transdisciplinar coordinado, con el conocimiento, la experiencia y las habilidades para trabajar en equipo tanto con pacientes como con sus familias. En la fase aguda, y para los casos más graves, se recomiendan programas de rehabilitación en unidades hospitalarias, procediéndose a tratamiento ambulatorio tan pronto como la situación clínica lo permita y se puedan mantener los criterios de intensidad. La duración del tratamiento debe basarse en la respuesta terapéutica y en las posibilidades de mejoría, en función del mayor grado de evidencia disponible. Al alta deben ofrecerse servicios de promoción de la salud, actividad física, apoyo y seguimiento para garantizar que se mantengan los beneficios alcanzados, detectar posibles complicaciones o valorar posibles cambios en la funcionalidad que hagan necesario el acceso a nuevos programas de tratamiento.
We present the Spanish Society of Neurorehabilitation's guidelines for adult acquired brain injury (ABI) rehabilitation. These recommendations are based on a review of international clinical practice guidelines published between 2013 and 2020.
DevelopmentWe establish recommendations based on the levels of evidence of the studies reviewed and expert consensus on population characteristics and the specific aspects of the intervention or procedure under research.
ConclusionsAll patients with ABI should receive neurorehabilitation therapy once they present a minimal level of clinical stability. Neurorehabilitation should offer as much treatment as possible in terms of frequency, duration, and intensity (at least 45–60min of each specific form of therapy that is needed). Neurorehabilitation requires a coordinated, multidisciplinary team with the knowledge, experience, and skills needed to work in collaboration both with patients and with their families. Inpatient rehabilitation interventions are recommended for patients with more severe deficits and those in the acute phase, with outpatient treatment to be offered as soon as the patient's clinical situation allows it, as long as intensity criteria can be maintained. The duration of treatment should be based on treatment response and the possibilities for further improvement, according to the best available evidence. At discharge, patients should be offered health promotion, physical activity, support, and follow-up services to ensure that the benefits achieved are maintained, to detect possible complications, and to assess possible changes in functional status that may lead the patient to need other treatment programmes.
En nuestro país no existen criterios consensuados de gestión de las intervenciones de rehabilitación, así como de asistencia en el ámbito del daño cerebral adquirido (DCA), lo que puede generar situaciones de inequidad tanto en el acceso como en la calidad de la prestación de servicios. Esta situación se complica si tenemos en cuenta que, a pesar del encomiable esfuerzo de su elaboración, las escasas guías o recomendaciones elaboradas por diversas instituciones locales, regionales o nacionales, en un esfuerzo de unificar las necesidades de tratamiento de estos pacientes, no cuentan con actualizaciones recientes, y por tanto no recogen los últimos avances en un área de gran productividad científica.
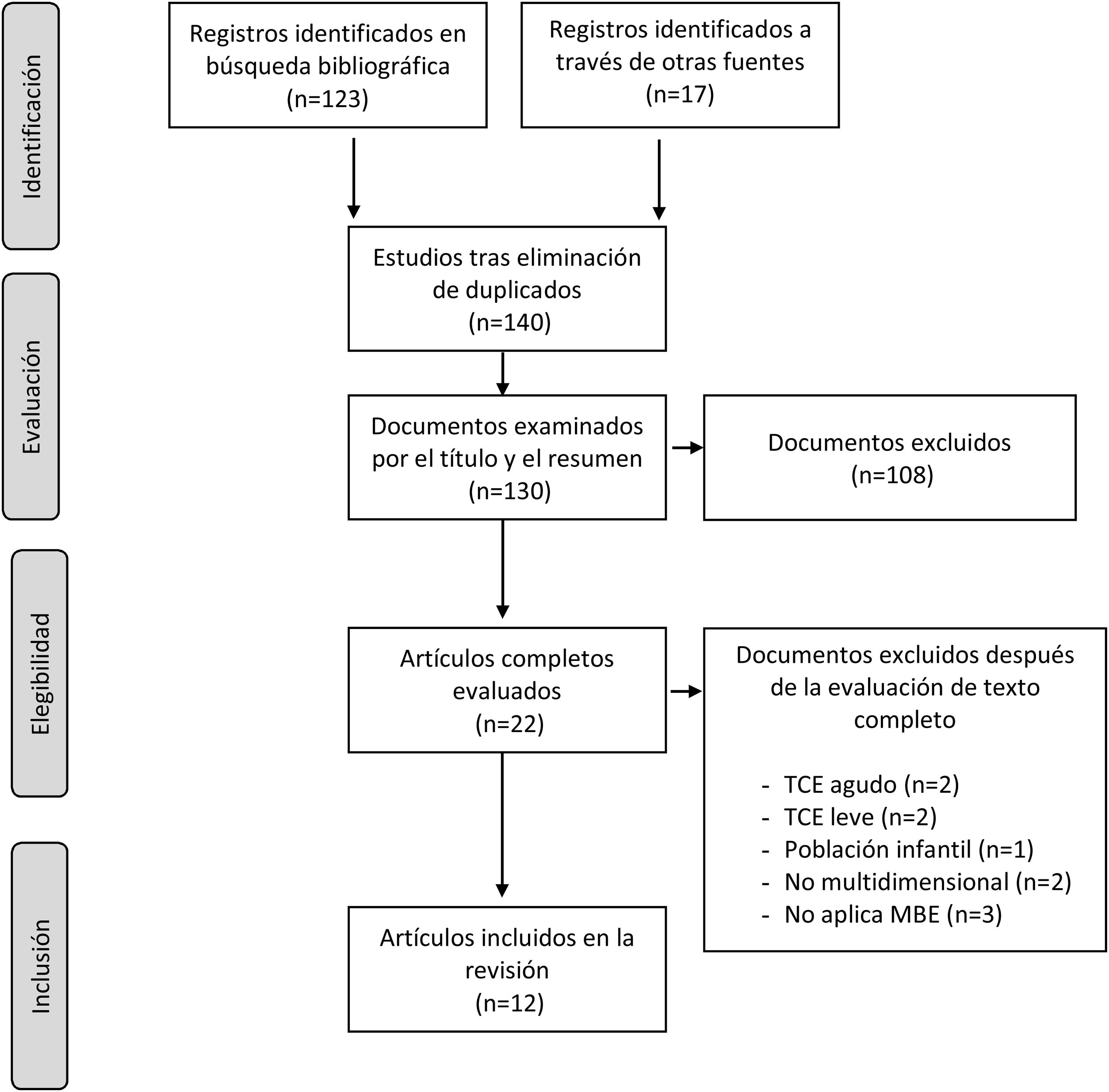
El presente estudio pretende, por tanto, guiar la práctica clínica en neurorrehabilitación de acuerdo con el mejor y más reciente grado de evidencia disponible hoy en día en el manejo del proceso rehabilitador de personas adultas (>16años) tras sufrir un ictus (isquémico o hemorrágico) o un traumatismo craneoencefálico (TCE) moderado-severo. El objetivo de los autores, a instancias de las indicaciones de la Sociedad Española de Neurorrehabilitación (SENR), no es otro que tratar de mejorar la calidad de los cuidados que se proporcionan a estos pacientes. Para ello, los autores han revisado y extraído la información y el grado de evidencia referente a 5 aspectos considerados de forma consensuada como básicos en neurorrehabilitación, a partir de las guías de práctica clínica y documentos de consenso (GPC) de diferentes entidades nacionales e internacionales publicados entre 2013 y 2020 (fig. 1).
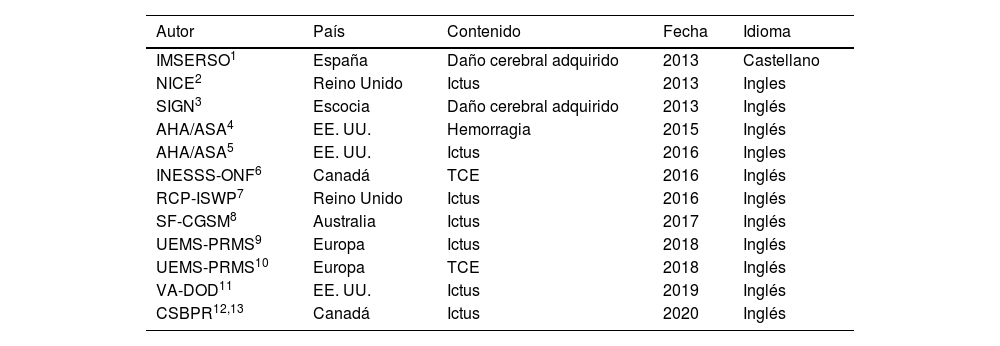
Al final del proceso 12 GPC fueron incluidas en la revisión sistemática1–13. En la tabla 1 se muestra una síntesis de los 12 programas de intervención que cumplían los criterios de inclusión determinados para esta revisión, destacando los aspectos más relevantes de cada uno de ellos. La tabla 2 muestra el grado de recomendación o evidencia de cada afirmación.
Guías incluidas en el estudio
| Autor | País | Contenido | Fecha | Idioma |
|---|---|---|---|---|
| IMSERSO1 | España | Daño cerebral adquirido | 2013 | Castellano |
| NICE2 | Reino Unido | Ictus | 2013 | Ingles |
| SIGN3 | Escocia | Daño cerebral adquirido | 2013 | Inglés |
| AHA/ASA4 | EE. UU. | Hemorragia | 2015 | Inglés |
| AHA/ASA5 | EE. UU. | Ictus | 2016 | Ingles |
| INESSS-ONF6 | Canadá | TCE | 2016 | Inglés |
| RCP-ISWP7 | Reino Unido | Ictus | 2016 | Inglés |
| SF-CGSM8 | Australia | Ictus | 2017 | Inglés |
| UEMS-PRMS9 | Europa | Ictus | 2018 | Inglés |
| UEMS-PRMS10 | Europa | TCE | 2018 | Inglés |
| VA-DOD11 | EE. UU. | Ictus | 2019 | Inglés |
| CSBPR12,13 | Canadá | Ictus | 2020 | Inglés |
Con «autor» se hace alusión a la sociedad o autoridad responsable de la edición de la guía, el país alude al lugar geográfico basado en el país o región de origen; el contenidoa la población a la que hace referencia las recomendaciones del documento y la Fecha al año de publicación de la última actualización del documento.
AHA/ASA: American Heart Association-American Stroke Association; CSBPR: Canadian Stroke Best Practice Recommendations: Stroke Rehabilitation Practice Guidelines; IMSERSO: Instituto de Migraciones y Servicios Sociales-Fundación Reintegra; NICE: National Institute for Health and Care Excellence; INESS-ONF: Institute National D́excellence en Santé et en Services Sociaux – Ontario Neurotrauma Foundation; RCP-ISWP: Royal College of Physicians: Intercollegiate Stroke Working Party; SF-CGSM: Stroke Foundation - Clinical Guidelines for Stroke Management; SIGN: Scottish Intercollegiate Guidelines Network; UEMS-PRMS: European Union of Medical Specialists-Physical and Rehabilitation Medicine Section; VA-DOD: Clinical Practice Guidelines for the management of Stroke Rehabilitation. Department of Veterans Affairs- Department of Defense.
Niveles de evidencia y grados de recomendación
| Niveles de evidencia | CEBM | GRADE | Recomendación de grado para este estudio |
|---|---|---|---|
| 1a, 1b | A | Fuerte con evidencia moderada o alta | Alto |
| 2a, 2b | B | Fuerte con evidencia bajaDébil con evidencia alta | Medio |
| 3a, 3b, 4, 5 | C | Débil con evidencia moderada o baja | Bajo |
Fuente: Adaptación de Centre for Evidence Based Medicine (CEBM) y de Grading of Recommendations, Assessment, Development and Evaluations (GRADE)
Existe una amplísima variabilidad entre los distintos sistemas sanitarios de nuestro entorno a la hora de valorar la necesidad de rehabilitación de las personas que han sufrido un DCA. Dicha variabilidad genera una profunda inequidad en la provisión de servicios de neurorrehabilitación con los condicionantes clínicos y éticos que ello supone14. Si aceptamos que la rehabilitación desempeña un papel relevante en facilitar la recuperación y la participación en el seno de la comunidad debemos asumir que la decisión de ofrecer o no rehabilitación es crucial a efectos sanitarios, sociales y obviamente económicos. Hasta la fecha no existe evidencia científica para justificar, al menos desde el punto de vista clínico, unos criterios universalmente aceptados de acceso a centros o programas de neurorrehabilitación especializada, por lo que a menudo se trata de una decisión subjetiva influida por aspectos personales y organizativos, a la vez que por las características personales del clínico o institución encargados del proceso de triaje15,16. De hecho, en la literatura actual existe una diversidad de criterios de derivación a centros de rehabilitación, basada fundamentalmente en aspectos personales, estructurales o económicos15,17. Globalmente, los factores negativos de acceso a recursos de rehabilitación más frecuentemente contemplados de acuerdo con un metaanálisis reciente son18: la presencia de una discapacidad funcional o cognitiva premórbida, la edad (>70años) y la ausencia de apoyo familiar. En un reciente estudio del mismo grupo de trabajo15 las condiciones más justificables por las que los médicos responsables de los casos de discapacidad resultante después de una lesión cerebral consideraban su derivación a sistemas de neurorrehabilitación fueron: situación cognitiva premórbida, nivel comunicativo premórbido y movilidad premórbida; mientras que las causas de exclusión más frecuentemente empleadas para denegar el acceso a estos recursos fueron: movilidad postictus, apoyo social y situación cognitiva postictus.
En definitiva, actualmente los procesos de triaje están expuestos a la susceptibilidad individual de la persona u órgano responsable del mismo en función de aspectos económicos, personales, estructurales y actitudinales. Aun disponiendo de criterios objetivos de selección, el propósito de la selección puede ser muy variables, en función por ejemplo de la financiación disponible, los recursos asistenciales existentes o la proximidad al domicilio de los mismos, u otras prioridades personales/institucionales en función de criterios muy diversos, entre los que destacan la eficacia, la efectividad, el beneficio esperado o el coste-beneficio y el coste-eficacia19. Todo ello hace que probablemente las variables determinadas hasta la fecha para la selección de candidatos a neurorrehabilitación incluyan pacientes no apropiados y excluyan pacientes apropiados. Ante este escenario varios autores han propuesto que probablemente el mejor criterio que determine la capacidad para beneficiarse de la rehabilitación —no de conseguir un resultado favorable— sea la propia demostración de beneficio una vez estos han sido incluidos dentro del propio programa que se considere oportuno, asegurando que aquellos pacientes no admitidos son atendidos por los recursos de apoyo necesarios20. La tabla 3 recoge los aspectos relacionados con la admisión a servicios de rehabilitación y su correspondiente grado de evidencia en las principales guías revisadas para la elaboración del presente documento.
- -
Recomendaciones SENR:
- 1.
Todos aquellos pacientes que tras sufrir un ictus o TCE hayan alcanzado una mínima estabilidad clínica y se hayan controlado las posibles complicaciones que afecten al estado vital del paciente deben recibir tratamiento neurorrehabilitador.
- 2.
La rehabilitación del paciente está indicada cuando se constate una pérdida de las capacidades físicas, cognitivas, sensoriales, emocionales, conductuales y/o funcionales (estructuras y funciones), con repercusión en el grado de actividad y/o participación de la persona que sufre el DCA.
- 3.
La decisión acerca del potencial de recuperación ha de recaer en personas con experiencia contrastada en la rehabilitación de pacientes con DCA, empleando herramientas validadas, estandarizadas y adaptadas a la gravedad clínica.
- 1.
¿Quién debe recibir este tratamiento? Resumen de recomendaciones
| Recomendación | Grado de evidencia |
|---|---|
| Ictus | |
| Fase aguda. Todo paciente hospitalizado tras sufrir un ictus agudo debe ser sometido a una valoración inicial por profesionales expertos en rehabilitación lo más pronto posible después del ingreso. | Nivel altoA (CSBPR) |
| Fase aguda. Los pacientes que hayan sufrido un ictus moderado-grave, que estén preparados para iniciar rehabilitación y tengan objetivos susceptibles de ser rehabilitados deben tener la oportunidad de participar en un programa de rehabilitación hospitalaria | Nivel altoA (CSBPR) |
| Fase aguda. Todos los pacientes que hayan sufrido un ictus deben recibir rehabilitación tan pronto como se estime que están preparados para ello, y se encuentren lo suficientemente estables desde el punto de vista médico como para participar activamente en programas de rehabilitación | Nivel altoA (CSBPR) |
| Fase aguda. Dada la potencial gravedad y complejidad de la discapacidad resultante tras una hemorragia cerebral y la creciente evidencia de la eficacia de la rehabilitación, se recomienda que todos los pacientes que hayan sufrido una hemorragia cerebral tengan acceso a rehabilitación multidisciplinaria. | Nivel altoA (AHA-ASA) |
| Fase aguda-subaguda-crónica. La educación de las personas que han sufrido un ictus, sus familias y cuidadores, debe ser parte integral del plan de tratamiento, y debe tenerse presente en todos los encuentros que los profesionales mantengan con el equipo terapéutico, especialmente en los momentos de transición. | Nivel altoA (CSBPR) |
| Fase aguda (afasia). Se recomienda que todo paciente con problemas de comunicación después de un ictus reciba tratamiento logopédico adaptado individualmente a sus necesidades. | Nivel alto(UEMS-PRMS) |
| Fase crónica. Todos los pacientes en la comunidad, que tras un ictus tengan dificultades para realizar sus actividades básicas, deben ser valorados por un clínico con experiencia. En caso de que se confirmen problemas en las actividades cotidianas personales o extendidas, se les debe ofrecer un tratamiento específico de las mismas por un equipo clínico con experiencia | Nivel altoRecomendación fuerte a favor con evidencia moderada (SF-CGSM) |
| Fase crónica. Todos los pacientes con ictus deben recibir entrenamiento en actividades básicas de la vida diaria adaptada a sus necesidades y a su destino final | Nivel altoA (AHA-ASA) |
| Fase crónica. Todos los pacientes derivados a un recurso de atención a largo plazo después de un ictus deben ser valorados inicialmente por profesionales médicos, de enfermería y de rehabilitación, tan pronto como sea posible después del ingreso | Nivel altoA (CSBPR) |
| Fase aguda. Los pacientes, junto a sus familiares y cuidadores, deben formar parte activa de forma precoz del programa de rehabilitación | Nivel medioC (CSBPR) |
| Fase aguda (afasia). Los pacientes con afasia deben tener acceso rápido a programas de rehabilitación intensivos ajustados a sus necesidades, objetivos y a la gravedad de sus déficits. | Nivel medioC (CSBPR) |
| Fase subaguda-crónica. Las personas que han sufrido un ictus, sus familias y los cuidadores, deben ser preparados con tiempo para afrontar con garantías de éxito las distintas etapas y entornos terapéuticos por los que transitarán a lo largo del periodo de rehabilitación. Para ello se les debe proveer de recursos informativos y formativos, se les debe ofrecer apoyo psicosocial, y se les debe facilitar la información y la asistencia necesaria para acceder a los servicios y recursos de la comunidad. | Nivel medioC (CSBPR) |
| Fase aguda-subaguda-crónica. Debe valorarse en todas las personas que han sufrido un ictus, sus familias y sus cuidadores, su capacidad para afrontar la nueva situación generada, el riesgo de depresión y otros problemas físicos y psicológicos que puedan presentar. | Nivel medioC (CSBPR) |
| Fase crónica. Todos los pacientes con ictus deben recibir entrenamiento en actividades instrumentales de la vida diaria adaptada a sus necesidades y a su destino final. | Nivel medioB (AHA-ASA) |
| Fase crónica. Las personas que han sufrido un ictus, sus familias y cuidadores, deben recibir información, educación, capacitación, apoyo y acceso a los servicios necesarios en el momento de la transición del paciente a su comunidad con el objetivo de que este alcance el máximo grado actividad y participación social. | Nivel medioC (CSBPR) |
| Fase aguda (afasia). La presencia de problemas de comunicación debe valorarse con herramientas de cribado validadas en todos los pacientes que ha sufrido un ictus. El cribado deberá llevarse a cabo por un logopeda o en caso de no ser posible por profesionales con experiencia. | Nivel bajoC (CSBPR) |
| Fase aguda (afasia). Todos los pacientes en los que se sospeche un problema de la comunicación deben ser derivados a un logopeda para una valoración formal, incluyendo herramientas válidas y reproducibles que incluyan: comprensión, expresión oral, lectura, escritura, voz y nivel comunicativo. | Nivel bajoC (CSBPR) |
| Fase subaguda. La determinación de las necesidades de rehabilitación en fase postaguda deben basarse en una adecuada valoración de los déficits neurológicos residuales, las limitaciones de la actividad, el estado cognitivo, las características psicosociales, la capacidad comunicativa, la deglución, la situación funcional previa, otras comorbilidades médicas, el grado de apoyo familiar o externo, la capacidad del entorno para responder a las necesidades del cuidado del paciente, las probabilidad de volver al domicilio y la capacidad de participar en rehabilitación. | Nivel bajoC (ASA-AHA) |
| Fase subaguda (valoración). Las posibles necesidades de rehabilitación de todos aquellos pacientes que inicialmente no cumplan criterios de rehabilitación deben volver a valorarse de forma semanal durante el primer mes y de forma periódica dependiendo del estado de su salud a partir de entonces | Nivel bajoC (CSBPR) |
| Traumatismo craneoencefálico | |
| Fase crónica. Se debe desarrollar un protocolo individualizado de tratamiento para mejorar la funcionalidad de cada persona con lesión cerebral traumática, con el objetivo de ayudarlos a solventar de forma eficaz las demandas y retos de la vida cotidiana. Dependiendo de las necesidades de la persona y su perfil de discapacidad, la intervención terapéutica puede centrarse en habilidades sociales, actividades básicas/instrumentales de la vida diaria, reinserción laboral, habilidades para la resolución de problemas, toma de decisiones, manejo de situaciones de riesgo, manejo conductual, etc. | Nivel medioB (INESSS-ONF) |
| Fase aguda. Todo paciente que haya sufrido un TCE moderado-grave debe tener acceso a servicios de rehabilitación multidisciplinares adecuados | Nivel bajoFundamentalC (INESSS-ONF) |
| Fase aguda. Los programas de rehabilitación deben disponer de criterios claros de admisión entre los que se incluyen: diagnóstico de TCE, estabilidad médica, capacidad para mejorar a lo largo del proceso de rehabilitación, capacidad de aprender y adherirse al tratamiento y suficiente tolerancia al tratamiento | Nivel bajoFundamentalF (INESSS-ONF) |
| Fase crónica. Las personas que presenten de forma persistente alguna discapacidad a consecuencia de una lesión cerebral traumática, deben tener acceso adecuado a programas de rehabilitación especializada ambulatoria o comunitaria, con el objetivo de conseguir mejorías progresivas que les permitan alcanzar con éxito su reintegración en la comunidad | Nivel bajoFundamental C (INESSS-ONF) |
| Fase crónica. Se debe ofrecer rehabilitación cognitiva con objetivos funcionales a todas las personas con déficits cognitivos persistentes después de una lesión cerebral traumática | Nivel bajoC (INESSS-ONF) |
| Fase aguda (afasia). A toda persona que presente un trastorno de la comunicación tras una lesión cerebral traumática se le ofrecerá un programa de tratamiento adecuado | Nivel bajoC (INESSS-ONF) |
AHA/ASA: American Heart Association-American Stroke Association; CSBPR: Canadian Stroke Best Practice Recommendations: Stroke Rehabilitation Practice Guidelines; INESSS-ONF: Institute National D́excellence en Santé et en Services Sociaux – Ontario Neurotrauma Foundation; SF-CGSM: Stroke Foundation - Clinical Guidelines for Stroke Management; UEMS-PRMS: European Union of Medical Specialists-Physical and Rehabilitation Medicine Section.
La mayoría de estudios publicados hasta la fecha son contundentes al afirmar que existe una mayor eficacia del tratamiento neurorrehabilitador cuanto más precozmente se instaura el mismo21,22. Globalmente se acepta que la rehabilitación debe iniciarse tan pronto como sea posible y debe adecuarse a la situación clínica de cada paciente21,23–25. En general se acepta que un inicio precoz, entendido como un inicio entre 3-30 días después del ictus, suele asociarse a un mejor pronóstico de recuperación. De hecho, numerosos estudios han demostrado que los días desde la lesión hasta el comienzo de la rehabilitación son, tanto en ictus como en TCE, un predictor de funcionalidad al alta y de institucionalización26. Además, el inicio temprano del tratamiento neurorrehabilitador se asocia a una menor estancia hospitalaria y, por consiguiente, a un menor gasto económico, siendo esto cierto tanto para casos moderados como graves27,28.
Aunque no existen periodos concretos descritos en la literatura, se estima que la rehabilitación de los pacientes con daño cerebral debe comenzarse en las 24-48 primeras horas con acciones sencillas como la movilización precoz en el ámbito físico y la adaptación del entorno y orientación a la realidad, o el abordaje de déficits específicos como la negligencia o la afasia en el ámbito cognitivo22. Conforme mejore la situación clínica inicial del paciente los programas de rehabilitación deben ganar en intensidad y en contenidos, estimándose que el tiempo máximo estimado desde el ictus al inicio de rehabilitación no debe ser superior a 3 semanas en ictus moderados y 4 semanas en ictus severos y TCE moderados/severos27–29. La tabla 4 recoge los aspectos relacionados con el momento de inicio de la rehabilitación y su correspondiente grado de evidencia en las principales guías revisadas para la elaboración del presente documento.
- -
Recomendaciones SENR:
- 1.
El tratamiento rehabilitador del ictus/TCE debe iniciarse lo más precozmente posible una vez que se hayan controlado las posibles complicaciones que afecten al estado vital del paciente, y siempre teniendo en cuenta las características de la intervención.
- 2.
En lo que respecta a la movilidad, dado la especial relevancia clínica de las complicaciones derivadas de la inmovilidad prolongada, se recomienda (ictus) la movilización precoz teniendo en cuenta que en los pacientes de mayor gravedad clínica no se recomienda el inicio de actividad física fuera de la cama, incluyendo trasferencias cama-silla, bipedestación o marcha, en las primeras 24h.
- 3.
Transcurridas las primeras 24h, y preferentemente antes del tercer día, debe valorarse por profesionales con experiencia la forma más apropiada y segura de movilizar al paciente, incluyendo sesiones breves pero repetidas a lo largo del día (ictus).
- 1.
¿Cuándo debe iniciarse el tratamiento? Resumen de recomendaciones
| Recomendación | Grado de evidencia |
|---|---|
| Ictus | |
| Fase aguda (valoración). Todo paciente que haya sufrido un ictus agudo debe ser sometido a una valoración inicial por profesionales expertos en rehabilitación lo más pronto posible después del ingreso | Nivel altoA (CSBPR) |
| Fase aguda (rehabilitación). Todos los pacientes que hayan sufrido un ictus deben recibir rehabilitación tan pronto como se estime que están preparados para ello, y se encuentren lo suficientemente estables desde el punto de vista médico como para participar en programas activos de rehabilitación | Nivel altoA (CSBPR) |
| Fase aguda (rehabilitación). La movilización precoz prolongada en los primeros días del ictus, especialmente en los pacientes con ictus graves, no está recomendada. | Nivel altoA (CSBPR) |
| Fase aguda (rehabilitación). La rehabilitación debe empezar tan pronto como el paciente alcance la estabilidad clínica. | Nivel altoFuerte (VA-DOD) |
| Fase aguda (rehabilitación motora). No se recomienda la movilización precoz de alta intensidad en las primeras 24h después del ictus, dado que reduce la probabilidad de una evolución favorable a los 3 meses. | Nivel altoA (AHA/ASA) |
| Fase aguda (rehabilitacion motora). A los pacientes con dificultades de movilidad en la fase aguda que estén médicamente estables se les debe ofrecer movilizaciones frecuentes de corta duración de forma diaria (sedestación en la cama, bipedestación o marcha) por profesionales entrenados con acceso al equipamiento necesario, comenzando típicamente entre las 24 y las 48h después del ictus. Las movilizaciones en las primeras 24h se deben proporcionar solo a aquellos pacientes que requieren poca o ninguna asistencia para la movilización | Nivel altoAspecto clave (RCP) |
| Fase crónica. Todos los pacientes derivados a un recurso de atención a largo plazo después de un ictus deben ser valorados inicialmente por profesionales médicos, de enfermería y de rehabilitación, tan pronto como sea posible después del ingreso | Nivel altoA (CSBPR) |
| Fase aguda. Tras una hemorragia cerebral la rehabilitación puede ser beneficiosa siempre que se inicie lo antes posible y se continúe en la comunidad como parte de un programa bien coordinado de alta hospitalaria precoz que permita la continuación de tratamiento en el hogar, con el objetivo de promover la recuperación continua. | Nivel medioB (AHA/ASA) |
| Fase aguda (rehabilitación motora). En pacientes que han sufrido un ictus y tienen la movilidad limitada no se recomienda el inicio de movilizaciones intensivas fuera de la cama en las primeras 24h después del ictus | Nivel medioRecomendación Fuerte a favor con evidencia baja (SF-CGSM) |
| Fase aguda (rehabilitación motora). En pacientes con ictus leves y moderados se deben proporcionar sesiones breves de movilizaciones fuera de la cama de forma frecuente, aunque el momento óptimo dentro de las primeras 48h no está claro. | Nivel medioRecomendación débil. Evidencia ALTA (SF-CGSM) |
| Fase aguda (rehabilitación motora). En todos los pacientes que han sufrido un ictus y no existe una contraindicación (cuidados paliativos) debe iniciarse la movilización fuera de la cama en las primeras 48h | Nivel medioRecomendación fuerte a favor con evidencia baja (SF-CGSM) |
| Fase aguda-subaguda-crónica. En el momento en que cada paciente comience su tratamiento, independientemente de la etapa clínica y el recurso en el que se encuentre, debe empezar a planificarse la transición hacia futuros recursos necesarios | Nivel medioC (CSBPR) |
| Fase subaguda-crónica. Las personas que han sufrido un ictus, sus familias y los cuidadores, deben ser preparados con tiempo para afrontar con garantías de éxito las distintas etapas y entornos terapéuticos por los que transitarán a lo largo del periodo de rehabilitación. Para ello se les debe proveer de recursos informativos y formativos, se les debe ofrecer apoyo psicosocial y se les debe facilitar la información y la asistencia necesarias para acceder a los servicios y recursos de la comunidad. Este apoyo debe iniciarse en el momento del ictus y mantenerse a lo largo de todo el proceso de rehabilitación, independientemente de la situación clínica y del lugar donde se realice la intervención | Nivel medioC (CSBPR) |
| Fase aguda-subaguda-crónica. En todas las personas que han sufrido un ictus sus familias y los cuidadores debe valorar su capacidad para afrontar la nueva situación generada tras el ictus, el riesgo de depresión y otros problemas físicos y psicológicos. Idealmente, el cribado debería realizarse cada vez que haya un cambio o transición en los cuidados del paciente, y adicionalmente siempre que el profesional responsable del caso lo considere necesario | Nivel medioC (CSBPR) |
| Fase crónica. Las personas que han sufrido un ictus, sus familias y cuidadores, deben recibir información, educación, capacitación, apoyo y acceso a los servicios necesarios en el momento de la transición del paciente a su comunidad con el objetivo de que este alcance el máximo grado actividad y participación social | Nivel medioC (CSBPR) |
| Fase aguda (valoración). Se debe realizar un cribado que determine la necesidad de seguimiento de los déficits residuales y las necesidades formales de rehabilitación en todos los pacientes con ictus agudo o AIT no admitidos en el hospital antes de que abandonen urgencias o el centro sanitario al que acudan. El cribado incluirá de forma prioritaria aspectos relacionados con las capacidades de la persona que ha sufrido el ictus (cognición, capacidad de conducción, etc.), deglución, comunicación y movilidad y debe realizarse por un experto en rehabilitación del ictus. A las 2 semanas deberá realizarse un cribado adicional incluyendo posibles déficits cognitivos, limitaciones de actividad funcional, restricciones de participación, factores ambientales, presencia de factores de riesgo modificables (estilo de vida), así como un despistaje para descartar síntomas depresivos. | Nivel bajoC (CSBPR) |
| Fase aguda (valoración). Las posibles necesidades de rehabilitación de todos aquellos pacientes que inicialmente no cumplan criterios de rehabilitación deben volver a valorarse de forma semanal durante el primer mes y de forma periódica dependiendo del estado de su salud a partir de entonces. | Nivel bajoC (CSBPR) |
| Fase aguda (valoración). El cribado inicial y la valoración debe realizarse en las primeras 48h de la admisión por profesionales de la rehabilitación en contacto directo con el paciente. | Nivel bajoC (CSBPR) |
| Fase aguda (rehabilitación). La movilización precoz puede emplearse en algunos pacientes (ictus leves o AIT) siempre que se haga bajo una estricta supervisión clínica | Nivel bajoC (CSBPR) |
| Fase aguda (valoración). El equipo interprofesional de rehabilitación debe valorar a los pacientes en las primeras 48h del ingreso y elaborar, junto al paciente y a sus familiares, un plan integral de rehabilitación individualizado en función de la severidad del ictus, las necesidades y los objetivos a alcanzar, la mejor evidencia disponible y la experiencia clínica del equipo | Nivel bajoC (CSBPR) |
| Fase aguda (rehabilitación). Se recomienda que toda persona que haya sufrido un ictus reciba tratamiento rehabilitador tan pronto como sea posible una vez se considere que el paciente está preparado y es capaz de participar en rehabilitación. | Nivel bajoIV (UEMS-PRM) |
| Fase aguda (rehabilitación motora). Las movilizaciones precoces (en las primeras 24-48h) mejoran los resultados funcionales | Nivel bajoEvidencia insuficiente (VA-DOD) |
| Traumatismo craneoencefálico | |
| Fase aguda. El proceso de rehabilitación debe iniciarse tan pronto como sea posible después del traumatismo agudo, preferiblemente en la unidad de cuidados intensivos o tan pronto como el estado clínico del paciente permita la rehabilitación aguda | Nivel altoI (UEMS-PRMS) |
| Fase aguda. Las intervenciones de rehabilitación en el paciente que ha sufrido un TCE deben iniciarse tan pronto como la condición de la persona que ha sufrido el traumatismo lo permita | Nivel medioPrioritario B (INESS-ONF) |
| Daño cerebral | |
| Fase aguda. El tratamiento neurorrehabilitador y/o cada uno de sus componentes deberá iniciarse de la forma más precoz posible, teniendo en cuenta la naturaleza de la intervención y la capacidad del paciente para colaborar con el tratamiento. En cualquier caso, se ha de procurar que el inicio del tratamiento sea siempre durante los 6 meses siguientes a la lesión cerebral | Nivel altoA (IMSERSO) |
| Fase aguda. Para obtener resultados óptimos la rehabilitación debe administrarse de forma intensa y precoz por equipos multidisciplinarios especializados | Nivel medioB (SIGN) |
AHA/ASA: American Heart Association-American Stroke Association; CSBPR: Canadian Stroke Best Practice Recommendations: Stroke Rehabilitation Practice Guidelines; IMSERSO: Instituto de Migraciones y Servicios Sociales-Fundación Reintegra; INESS-ONF: Institute National D́excellence en Santé et en Services Sociaux – Ontario Neurotrauma Foundation; SF-CGSM: Stroke Foundation - Clinical Guidelines for Stroke Management; SIGN: Scottish Intercollegiate Guidelines Network; UEMS-PRMS: European Union of Medical Specialists-Physical and Rehabilitation Medicine Section; VA-DOD: Clinical Practice Guidelines for the management of Stroke Rehabilitation. Department of Veterans Affairs- Department of Defense.
Todos los estudios recientes en el ámbito de la rehabilitación coinciden en demostrar que el número de horas de tratamiento/día es un claro predictor del beneficio funcional final30,31. La intensidad del tratamiento recibido se ha relacionado de forma directa tanto con la magnitud como con la velocidad de recuperación física, cognitiva y funcional y tanto a corto como a largo plazo30–39. Hasta la fecha varios estudios han sugerido el punto de corte de al menos 3h/día de tratamiento40–43. A la hora de valorar el valor que la variable «intensidad del tratamiento» ejerce en el beneficio del tratamiento aplicado debe tenerse en cuenta que la mayoría de estos estudios consideran la variable «tiempo en terapia» como la aproximación más cercana a «intensidad de tratamiento», aunque evidentemente el «tiempo en terapia» no signifique lo mismo que «tiempo realizando una actividad terapéutica». En general la mayoría de los estudios se han centrado en aspectos motores como la movilidad global, la capacidad de marcha o el uso del miembro superior. Hasta la fecha no hay evidencia para sostener que los pacientes con más síntomas de fatiga, o aquellos que presentan mayores dificultades cognitivas, no se beneficien de esta planificación y estructuración temporal, si bien es cierto que la tolerancia de estos pacientes a determinados tratamientos intensivos puede no ser la óptima. En casos de mayor afectación cognitiva se pueden poner en marcha algunas estrategias que permitan maximizar el tiempo en tratamiento, y de esta manera aumentar la tolerancia y la duración del mismo. Entre los factores de modificación ambiental más frecuentemente empleados destacan la eliminación de distractores, simplificar las instrucciones y reducir la cantidad de información suministrada o el fraccionamiento de las terapias mediante la inclusión de descansos más frecuentes44. La tabla 5 recoge los aspectos relacionados con la intensidad del tratamiento de rehabilitación y su correspondiente grado de evidencia en las principales guías revisadas para la elaboración del presente documento.
- -
Recomendaciones SENR:
- 1.
Los programas de rehabilitación deben estructurarse de forma que ofrezcan, desde su inicio hasta su finalización, tanto tratamiento como sea posible en términos de frecuencia, duración e intensidad entendida como tiempo dedicado a la tarea, siempre teniendo en cuenta las necesidades y objetivos del equipo terapéutico.
- 2.
Las GPC recomiendan actualmente al menos 45-60minutos de cada modalidad de terapia específica (logopedia, fisioterapia, terapia ocupacional, neuropsicología, etc.) que el paciente precise en función de sus necesidades (habitualmente 3h/día), con una frecuencia que les permita alcanzar sus objetivos de rehabilitación (habitualmente 5 días por semana). Si se necesita más rehabilitación en una etapa posterior, se debe adaptar la intensidad a las necesidades de la persona en cada momento.
- 1.
¿Cuánto tratamiento debe proporcionarse? Resumen de recomendaciones
| Recomendación | Grado de evidencia |
|---|---|
| Ictus | |
| Las personas que hayan sufrido un ictus deben recibir diariamente al menos 45minutos de cada terapia específica que precisen en función de sus necesidades, con una frecuencia que les permita alcanzar sus objetivos de rehabilitación y durante el tiempo que sea necesario y sean capaces de participar y mostrar un beneficio medible del tratamiento | Nivel altoAspecto clave (RCP) |
| Los programas de rehabilitación para el paciente que ha sufrido un ictus deben estructurarse de forma que ofrezcan tanto tratamiento como sea posible | Nivel altoFuerte (SF-CGSM) |
| Ofrezca inicialmente al menos 45minutos diarios, durante un mínimo de 5 días por semana, de cada terapia necesaria para todo paciente que habiendo sufrido un ictus tenga la capacidad de participar y de alcanzar objetivos funcionales derivados del tratamiento. Si se necesita más rehabilitación en una etapa posterior, adapte la intensidad a las necesidades de la persona en cada momento | Nivel altoFuerte (NICE) |
| Los pacientes deben recibir tratamiento rehabilitador de intensidad y duración apropiadas, diseñados individualmente para satisfacer los mayores objetivos de recuperación y teniendo en cuenta sus niveles de tolerancia | Nivel altoA (CSBPR) |
| Más terapia da como resultado mejores resultados | Nivel altoA (CSBPR) |
| Afasia. En pacientes con afasia el entrenamiento intensivo probablemente sea indicado pero, hasta la fecha, no existe acuerdo definitivo sobre la cantidad, el tiempo, la distribución o duración óptima del mismo | Nivel altoA (AHA-ASA) |
| Los tratamientos de rehabilitación deben proporcionarse en función de las necesidades y objetivos individuales del paciente | Nivel altoA (CSBPR) |
| En la fase ambulatoria los tratamientos de rehabilitación deben proporcionarse durante un mínimo de 45minutos por día por disciplina de tratamiento, de 2 a 5 días por semana | Nivel medioB (CSBPR) |
| Se recomienda que los pacientes que han sufrido un ictus reciban rehabilitación de una intensidad que para ellos resulte tolerable y proporcional al beneficio esperable | Nivel medioB (AHA/ASA) |
| Los tratamientos de rehabilitación deben proporcionarse durante al menos 8 semanas | Nivel bajoC (CSBPR) |
| La duración e intensidad del tratamiento en régimen de ingreso parece resultar en un mejor beneficio funcional | Nivel bajoIV (UEMS-PRMS) |
| La duración e intensidad del tratamiento debe determinarse por el equipo multiprofesional, teniendo en cuenta las necesidades específicas, los objetivos y la situación clínica del paciente que ha sufrido el ictus y de común acuerdo con el paciente y su cuidador/familiar | Nivel bajoIV (UEMS-PRMS) |
| Se recomienda al menos programar un mínimo de 3horas al día de tratamiento (terapia ocupacional y fisioterapia) asegurando al menos 2horas de práctica activa | Nivel bajoDébil (SF-CGSM) |
| Afasia. En pacientes con afasia tras un ictus puede ofrecerse terapia intensiva (al menos 45minutos de logopedia 5 días a la semana) en los primeros meses después del ictus | Nivel bajoDébil (SF-CGSM) |
| Considere más de 45minutos de cada terapia, 5 días por semana para aquellos pacientes con capacidad de participar y en los que puedan fijarse nuevos objetivos funcionales más allá de los ya conseguidos con el tipo de tratamiento empleado. Si la persona que ha sufrido el ictus no puede participar en 45minutos de cada terapia de rehabilitación, asegúrese de que la terapia todavía se ofrezca 5 días por semana durante un tiempo más corto a con una intensidad que les permita participar activamente | Nivel bajoDébil (NICE) |
| Eficacia de terapia intensiva logopédica para la afasia | Nivel bajoEvidencia insuficiente (VA-DOD) |
| En fase hospitalaria los pacientes deben recibir 3horas diarias de la terapia que se recomiende, incluyendo tareas dirigidas y específicas, 5 días a la semana, a cargo de equipos interprofesionales especializados | Nivel bajoC (CSBPR) |
| Daño cerebral | |
| Los pacientes con DCA deben ser tratados con la máxima intensidad posible durante el proceso de rehabilitación | Nivel altoA (IMSERSO) |
| Traumatismo craneoencefálico | |
| Para que la rehabilitación hospitalaria alcance una eficiencia, las personas con una lesión cerebral traumática deben recibir un mínimo de 3horas al día de intervenciones terapéuticas, haciendo un especial hincapié en tareas cognitivas | Nivel bajoPrioritario C (INESS-ONF) |
AHA/ASA: American Heart Association-American Stroke Association; CSBPR: Canadian Stroke Best Practice Recommendations: Stroke Rehabilitation Practice Guidelines; IMSERSO: Instituto de Migraciones y Servicios Sociales-Fundación Reintegra; INESS-ONF: Institute National D́excellence en Santé et en Services Sociaux – Ontario Neurotrauma Foundation; SF-CGSM: Stroke Foundation - Clinical Guidelines for Stroke Management; UEMS-PRMS: European Union of Medical Specialists-Physical and Rehabilitation Medicine Section; VA-DOD: Clinical Practice Guidelines for the management of Stroke Rehabilitation. Department of Veterans Affairs- Department of Defense.
Respecto a la composición del equipo todas las guías dirigidas a la rehabilitación del DCA contemplan la necesidad de que el abordaje terapéutico de estos pacientes se realice en el seno de equipos multidisciplinares que incluyan al menos: médicos especialistas en la atención a pacientes con daño cerebral, personal de enfermería, fisioterapeutas, terapeutas ocupacionales, logopedas, neuropsicólogos y trabajadores sociales. Además, los espacios de tratamiento deben ser espacios individualizados, dedicados específicamente al tratamiento de estos enfermos, con posibilidad de acceso a otros servicios (ortopedia, farmacia, nutrición, etc.) y contar con un programa educativo multidisciplinar dirigido a las familias45.
La presencia del equipo multidisciplinar exige que todo paciente sea valorado por parte de todos los miembros del equipo, con el objetivo de plantear un abordaje terapéutico común que incluya metas de trabajo coordinadas, precisas, medibles, relevantes, realistas y alcanzables. El enfoque holístico y otros enfoques de carácter integral se caracterizan por la alta estructuración e integración entre las intervenciones de diferente índole (cognitiva, emocional, funcional, física y social, etc.), lo que demanda una coordinación intensiva entre los diferentes integrantes del equipo transdisciplinar, el paciente y la familia46–49. Este tipo de enfoques ha demostrado una mayor eficacia que un abordaje multidisciplinar no tan estructurado o coordinado (aunque con similar composición del equipo y de horas de tratamiento). La tabla 6 recoge los aspectos relacionados con la composición de los equipos de rehabilitación y su correspondiente grado de evidencia en las principales guías revisadas para la elaboración del presente documento.
- -
Recomendaciones SENR:
- 1.
Independientemente del ámbito de atención, los pacientes con DCA deben tener acceso a una evaluación y tratamiento por un equipo transdisciplinar organizado y coordinado, con el conocimiento, la experiencia y las habilidades para trabajar en equipo con personas que han sufrido un DCA y sus familias, compuesto al menos por personal médico (médico rehabilitador, neurólogo, otros médicos con experiencia en la rehabilitación del DCA), personal de enfermería y profesionales del ámbito de la fisioterapia, la terapia ocupacional, la logopedia, la neuropsicología y el trabajo social.
- 2.
Los equipos se pueden beneficiar del apoyo de un nutricionista, un ortopeda, un farmacéutico, auxiliares, pedagogos, terapeutas de ocio-tiempo libre-vocacionales, ingenieros y cualquier otro miembro necesario de acuerdo con los objetivos terapéuticos.
- 3.
El equipo ha de reunir la capacidad de abordar tanto los problemas físicos como cognitivo-conductuales y sociales (estructura-función-actividad y participación) que el paciente pueda presentar a lo largo de todo el proceso de recuperación.
- 1.
¿Quién debe proporcionar el tratamiento? Resumen de recomendaciones
| Recomendación | Grado de evidencia |
|---|---|
| Ictus | |
| La rehabilitación hospitalaria en la fase aguda en la unidad de ictus debe llevarse a cabo por un grupo interprofesional consistente en médicos (rehabilitador, neurólogo u otro médico con experiencia y entrenamiento en rehabilitación del ictus), personal de enfermería, fisioterapeutas, terapeutas ocupacionales, logopedas, trabajador social y dietista | Nivel altoA (CSBPR) |
| El núcleo principal del equipo rehabilitador hospitalario debe estar formado por médicos rehabilitadores u otros médicos con experiencia y dominio de la rehabilitación del ictus, terapeutas ocupacionales, fisioterapeutas, logopedas, personal de enfermería, trabajadores sociales y dietistas. | Nivel altoA (CSBPR) |
| Todos los miembros del equipo rehabilitador deben contar con formación especializada en el cuidado y la recuperación del paciente con ictus | Nivel altoA (CSBPR) |
| Las personas con discapacidad después de un ictus deben recibir tratamiento por un equipo multidisciplinar con el conocimiento, las habilidades y la predisposición para trabajar en equipo con personas que han sufrido un ictus y sus familias y con capacidad para asimilar y manejar los cambios que se producen como consecuencia de un ictus | Nivel altoFuerte (NICE) |
| El equipo multidisciplinar comprende los siguientes profesionales con experiencia en rehabilitación del ictus: médicos, enfermería, fisioterapeutas, terapeutas ocupacionales, logopedas, psicólogos clínicos, auxiliares, trabajador social | Nivel altoFuerte (NICE) |
| Todos los pacientes que en la fase postaguda del ictus sean candidatos a rehabilitación deben recibir cuidados por parte de un equipo organizado, coordinado e interprofesional | Nivel altoA (AHA/ASA) |
| Todos los pacientes derivados a un recurso de atención a largo plazo después de un ictus deben ser valorados inicialmente por profesionales médicos, de enfermería y de rehabilitación, tan pronto como sea posible después del ingreso | Nivel altoA (CSBPR) |
| La rehabilitación debe ser proporcionada por un equipo interdisciplinar de profesionales de la salud con experiencia en el cuidado del paciente que ha sufrido un ictus, independientemente del lugar donde se preste el servicio, con el fin de asegurar la consistencia del tratamiento y disminuir el riesgo de complicaciones | Nivel medioB (CSBPR) |
| Otros miembros del equipo de rehabilitación hospitalaria en la fase aguda incluyen farmacéutico, gestores de casos, neuropsicólogos, especialistas en cuidados paliativos, terapeutas de ocio y tiempo libre, auxiliares, personal de apoyo espiritual y otros grupos de apoyo | Nivel bajoC (CSBPR) |
| El paciente y la familia forman también parte del núcleo principal del equipo rehabilitador | Nivel bajoC (CSBPR) |
| El núcleo del equipo experto en rehabilitación del ictus está formado por el médico especialista en medicina física y rehabilitación, enfermeros, fisioterapeutas, terapeutas ocupacionales, logopedas, psicólogos clínicos y trabajadores sociales. Sin embargo, no todos los pacientes pueden necesitar de todas estas disciplinas. Otros profesionales de la salud como dietista, ortopeda, terapeuta de ocio y tiempo libre, terapeuta deportivo, consejeros laborales, auxiliares, ingenieros expertos en rehabilitación y otros profesionales médicos como neurólogos, psiquiatras, cirujanos ortopédicos y neurocirujanos pueden formar parte del equipo en caso necesario. | Nivel bajoIV (UEMS-PRMS) |
| En pacientes que reciben tratamiento ambulatorio o a domicilio se recomienda que los cuidados de rehabilitación corran a cargo de un equipo interprofesional coordinado que organice los recursos disponibles | Nivel bajoC (AHA/ASA) |
| Daño cerebral | |
| La rehabilitación de personas con DCA debe ser administrada por equipos transdisciplinares, especializados en rehabilitación del DCA, en entornos específicamente dedicados a la neurorrehabilitación, independientemente de si es de forma ambulatoria o en régimen de ingreso | Nivel altoA (IMSERSO) |
| El proceso de neurorrehabilitación ha de estructurarse en torno a la globalidad del paciente, de acuerdo con una visión integral u holística del mismo y mediante una estrecha coordinación entre los agentes terapéuticos (equipo transdisciplinar, paciente y familia). | Nivel altoA (IMSERSO) |
| Para obtener resultados óptimos la rehabilitación debe administrarse de forma intensa y precoz por equipos multidisciplinarios especializados | Nivel medioB (SIGN) |
| Traumatismo craneoencefálico | |
| La valoración y planificación del tratamiento debe realizarse a través de un equipo transdisciplinar coordinado siguiendo una aproximación centrada en el paciente y respondiendo a las necesidades y deseos del individuo que ha sufrido el TCE, teniendo en cuenta que dichos aspectos pueden cambiar con el tiempo | Nivel bajoFundamental C (INESS-ONF) |
| El equipo rehabilitador óptimo debe incluir especialistas en logopedia, terapia ocupacional, fisioterapia, trabajo social, neuropsicología, psicología (con experiencia en manejo de conducta), enfermería, médico y/o rehabilitador, auxiliares, nutricionista, farmacéutico, terapeutas de ocio y cualquier otro miembro teniendo en cuenta la valoración y los objetivos acordados con el paciente y la familia | Nivel bajoFundamental C (INESS-ONF) |
| El equipo multidisciplinar debe abordar el manejo de las diferentes complicaciones clínicas que pueden acontecer después de un TCE, incluyendo aspectos de tipo neuropsicológico, emocional, conductual, perceptivo, lingüístico, laboral y social. La composición del equipo multiprofesional puede variar en función del momento de recuperación en que se encuentre el paciente y sus roles pueden variar a medida que progresa dicha recuperación | Nivel bajoIV (UEMS-PRMS) |
| Se recomienda que el médico rehabilitador, junto con el equipo multidisciplinar, posean el adecuado conocimiento teórico, las habilidades clínicas necesarias, y dispongan de los equipos terapéuticos necesarios para realizar una valoración clínica y funcional que permita la planificación y ejecución de las intervenciones necesarias a lo largo de todo el programa de rehabilitación | Nivel bajoIV (UEMS-PRMS) |
AHA/ASA: American Heart Association-American Stroke Association; CSBPR: Canadian Stroke Best Practice Recommendations: Stroke Rehabilitation Practice Guidelines; DCA: daño cerebral adquirido; IMSERSO: Instituto de Migraciones y Servicios Sociales-Fundación Reintegra; NICE: National Institute for Health and Care Excellence; INESS-ONF: Institute National D́excellence en Santé et en Services Sociaux – Ontario Neurotrauma Foundation; SIGN: Scottish Intercollegiate Guidelines Network; TCE: traumatismo craneoencefálico; UEMS-PRMS: European Union of Medical Specialists-Physical and Rehabilitation Medicine Section.
Las modalidades de tratamiento que pueden recibir los pacientes incluyen los regímenes de ingreso hospitalario y tratamiento ambulatorio. La elección de una u otra modalidad deberá venir determinada por las necesidades de tratamiento en función de las premisas ya enunciadas en los apartados anteriores y la gravedad o severidad de los síntomas clínicos del paciente. En el ámbito hospitalario existe un gran consenso en la literatura revisada al señalar que las unidades especializadas de ictus, con equipos multidisciplinares especializados en la atención al ictus, son más efectivas que las unidades generales de los hospitales o que residencias u otros servicios sanitarios de tercer nivel45. En algunos países de nuestro entorno, con servicios ambulatorios organizados, existen modelos de ingresos cortos y altas precoces con seguimiento en la comunidad dirigidos a pacientes con suficiente funcionalidad (transferencia silla-cama independiente o con asistencia siempre que el entorno y el asistente ofrezcan seguridad y confianza)50. En estos sistemas el alta hospitalaria precoz y paso a tratamiento ambulatorio es entendido como un proceso que favorezca la autonomía del paciente en su entorno, sin causar detrimento de las necesidades (intensidad, constancia, frecuencia) de rehabilitación del paciente51. Si debido a la ausencia de recursos o a la severidad clínica no pueden garantizarse estos aspectos se acepta como preferible mantener el tratamiento en régimen de ingreso.
El tratamiento ambulatorio asegura la continuidad el tratamiento, y por tanto la posibilidad de obtener beneficios adicionales para muchos pacientes que son dados de alta de los hospitales de agudos, o para aquellos que habiéndose beneficiado del tratamiento en centros de neurorrehabilitación específicos precisan continuar su tratamiento de forma ambulatoria. Este tipo de tratamiento puede ofrecerse bajo múltiples recursos (centros hospitalarios con programas ambulatorios, centros de día, programas en la comunidad, programas a domicilio, etc.). La mayoría de los estudios que han tratado de buscar diferencias entre uno u otro tipo de recurso no han mostrado diferencias, siempre que se hayan garantizado los recursos asistenciales en términos de contenidos, intensidad y organización similares, si bien es cierto que los pacientes más graves parecen beneficiarse más de recursos hospitalarios52. A efectos prácticos lo recomendado por las guías es continuar el tratamiento de forma ambulatoria en las 24-72h siguientes al alta hospitalaria en aquellos pacientes que lo precisen y de acuerdo al programa establecido por el equipo terapéutico. Es por ello por lo que lo recomendable es mantener la continuidad de los equipos de tratamiento en la transición del paciente ingresado a ambulatorio53. Este modelo, aunque uniforme, exige una amplia red de recursos, ya no solo de tratamiento sino de valoración, a lo largo de todo el sistema de salud, incluyendo el conocimiento y el uso de las escalas de estratificación de todos los profesionales en contacto con potenciales candidatos a rehabilitación, creación de órganos reguladores de control de acceso, etc. La tabla 7 recoge los aspectos relacionados con el lugar donde deben completarse los programas de rehabilitación y su correspondiente grado de evidencia en las principales guías revisadas para la elaboración del presente documento.
- -
Recomendaciones SENR:
- 1.
Una vez que el paciente que ha sufrido un DCA ha sido valorado y las necesidades de rehabilitación han sido establecidas, debe determinarse el lugar más apropiado para realizar la rehabilitación (hospitalización, régimen ambulatorio, rehabilitación domiciliaria o comunitaria).
- 2.
En la fase aguda y para los casos más graves se recomiendan programas de rehabilitación intensivos y multidisciplinares en unidades hospitalarias.
- 3.
La transición al ámbito ambulatorio ha de garantizar continuidad en el tiempo (24-72h) y en el conocimiento acumulado en la fase de ingreso (mismo equipo terapéutico o equipos íntimamente coordinados) y se llevará a cabo tan pronto como la situación clínica lo permita, se puedan mantener los criterios de intensidad acordes a los objetivos prefijados y el entorno familiar o social pueda garantizar unos cuidados de calidad.
- 4.
Los tratamientos en la fase ambulatoria deben incluir los mismos elementos en cuanto a estructura y contenidos que los servicios coordinados de rehabilitación de pacientes hospitalizados.
- 1.
¿Dónde debe proporcionarse el tratamiento? Resumen de recomendaciones
| Recomendación | Grado de evidencia |
|---|---|
| Ictus | |
| Fase aguda. A los pacientes hospitalizados con discapacidad leve a moderada tras un ictus se les puede ofrecer el alta temprana asistida, teniendo en cuenta que el tratamiento en el domicilio debe comenzar dentro de las 24horas posteriores al alta | Nivel altoAspecto clave (RCP) |
| Fase aguda. En pacientes ingresados que han sufrido un ictus y presentan una discapacidad leve-moderada, se recomienda alta hospitalaria precoz y seguimiento de la rehabilitación en domicilio (alta temprana asistida), siempre que se cuenten con los mismos recursos personales y materiales que dispondría el paciente si permaneciese hospitalizado | Nivel altoFuerte grado evidencia alto (SF-CGSM) |
| Fase aguda. El servicio de rehabilitación hospitalario debe contar con un entorno específicamente diseñado para la rehabilitación del ictus | Nivel altoFuerte (NICE) |
| Fase aguda. Se recomienda un programa de rehabilitación intensivo a cargo de un equipo terapéutico en una unidad hospitalaria organizada. | Nivel altoFuerte (VA/DOD) |
| Fase aguda. Todo paciente que requiera rehabilitación hospitalaria tras un ictus debe ser tratado en una unidad especializada de rehabilitación que este geográficamente definida y disponga de un programa de cuidados organizado y coordinado formalmente | Nivel altoA (CSBPR) |
| Fase aguda. Los servicios de alta domiciliaria precoz son una forma aceptable de rehabilitación en pacientes con discapacidad leve a moderada, médicamente estables, con disponibilidad de atención de enfermería adecuada y los recursos y servicios de apoyo necesarios, siempre y cuando sean proporcionados por un equipo interprofesional especializado coordinado y con buenos recursos | Nivel altoA (CSBPR) |
| Fase aguda. Los servicios de alta domiciliaria precoz se deben proporcionar a ser posible por el mismo equipo que proporcionó rehabilitación hospitalaria para garantizar una transición sin problemas | Nivel altoA (CSBPR) |
| Subagudo. Una vez se han valorado de forma integral las actividades básicas, instrumentales, la movilidad y los posibles entornos del destino al alta, debe considerarse al paciente como candidato para recibir rehabilitación comunitaria-domiciliaria cuando sea posible. Las exclusiones incluyen personas que requieren servicios de enfermería diarios, intervenciones médicas regulares, equipo especializado o experiencia interprofesional. | Nivel altoA (AHA/ASA) |
| Fase subaguda. Se pude ofrecer el alta temprana con apoyo a las personas con ictus que puedan trasladarse de la cama a la silla de forma independiente o con asistencia, siempre que se pueda proporcionar un entorno seguro y protegido | Nivel altoFuerte (NICE) |
| Fase aguda-subaguda-crónica. Se deben proporcionar servicios de rehabilitación de acuerdo con las recomendaciones establecidas en la guía en:- Una unidad hospitalaria de ictus capaz de proporcionar rehabilitación a todo paciente hospitalizado que haya sufrido un ictus- Un servicio de alta domiciliaria precoz para facilitar que toda persona con ictus pueda recibir rehabilitación en su domicilio o centro residencial- Servicios de rehabilitación especializados capaces de cubrir las necesidades de salud, sociales y laborales/educativas de pacientes con ictus de cualquier edad- Servicios capaces de proporcionar rehabilitación especializada en pacientes ambulatorios o en la comunidad en contacto con los servicios hospitalarios | Nivel altoAspecto clave (RCP) |
| Fase aguda-subaguda. El alta hospitalaria temprana es una opción para valorar en pacientes en rehabilitación tras un ictus, y debe contar con la misma intensidad tanto en cantidad como en número de terapias como las disponibles en el hospital. El acceso a este tipo de servicio no debe dar lugar a un retraso en la prestación de la atención | Nivel altoFuerte (NICE) |
| Fase aguda-subaguda-crónica. Los pacientes con discapacidad después de un ictus deben recibir rehabilitación en una unidad hospitalaria especializada para pacientes con ictus y posteriormente por un equipo ambulatorio especializado en la rehabilitación del ictus | Nivel altoFuerte (NICE) |
| Fase subaguda-crónica. Los pacientes que han sufrido un ictus con objetivos de rehabilitación en curso deben continuar teniendo acceso a servicios especializados de asistencia después del alta hospitalaria. Estos servicios deben incluir tanto programas domiciliarios asociados a los programas de alta domiciliaria precoz como programas de rehabilitación en centros ambulatorios especializados | Nivel altoA (CSBPR) |
| Fase subaguda-crónica. Los servicios de rehabilitación ambulatoria y/o basados en la comunidad deben incluir los mismos elementos que los servicios coordinados de rehabilitación de pacientes hospitalizados: un equipo interprofesional de rehabilitación, una aproximación individualizada con reuniones periódicas para discutir las valoraciones de los casos nuevos, la evolución, los objetivos y el plan de alta o transición a otro recurso, y debe envolver a paciente y familia. | Nivel altoA (CSBPR) |
| Fase crónica. Los pacientes con ictus ingresados en centros residenciales deben tener la posibilidad de ser valorados y tratados por servicios de rehabilitación en la comunidad con el fin de identificar actividades y adaptaciones que puedan mejorar su calidad de vida | Nivel altoAspecto clave (RCP) |
| Fase aguda. Los servicios de alta domiciliaria precoz se deben proporcionar 5 días a la semana con el mismo nivel de intensidad que habrían recibido en el entorno hospitalario para satisfacer las necesidades del paciente | Nivel medioB (CSBPR) |
| Fase aguda. Se recomienda que todo paciente que haya sufrido un ictus, y que por sus características y necesidades tenga posibilidad de acceso a rehabilitación hospitalaria en régimen de ingreso, reciba tratamiento en este tipo de servicios antes que en centros sanitarios o residenciales no hospitalarios | Nivel medioB (AHA/ASA) |
| Fase aguda. Cuando la admisión en una unidad de rehabilitación de ictus no sea posible, la mejor alternativa será una unidad de rehabilitación general (formada por profesionales transdisciplinares que prestan cuidados a pacientes con discapacidad generada por un amplio número de enfermedades, incluyendo ictus), donde un rehabilitador, terapeuta ocupacional, fisioterapeuta y logopeda estén disponibles bien en la propia unidad, bien previo aviso | Nivel medioB (CSBPR) |
| Fase aguda. El alta temprana asistida puede ser una opción para pacientes con discapacidad leve-moderada tras un ictus | Nivel medioB (AHA/ASA) |
| Fase subaguda. En la transición del hospital al domicilio lo más razonable es establecer un plan de alta individualizado | Nivel medioB (AHA/ASA) |
| Fase aguda. Una vez que el paciente que ha sufrido un ictus ha sido valorado, debe determinarse de forma estandarizada el lugar más apropiado para realizar rehabilitación (hospitalización, régimen ambulatorio, rehabilitación domiciliaria o comunitaria). Los criterios para admisión a las distintas modalidades de rehabilitación deben estandarizarse y comunicarse a todos los centros y servicios de referencia | Nivel bajoC (CSBPR) |
| Fase aguda. Los servicios de alta domiciliaria precoz se deben proporcionar dentro de las 48h del alta de un hospital agudo o dentro de las 72h del alta de la rehabilitación hospitalaria | Nivel bajoC (CSBPR) |
| Fase aguda. Beneficio del alta domiciliaria precoz asistida | Nivel bajoEvidencia insuficiente (VA/DOD) |
| Fase subaguda. En el plan de transición del hospital al domicilio se deben considerar las preferencias de la familia-paciente. Se recomienda realizar seguimiento clínico al alta para garantizar que el paciente y la familia reciben los servicios necesarios | Nivel bajoC (AHA/ASA) |
| Fase subaguda. Se recomienda que los criterios de alta hospitalaria y el destino al alta (domicilio, residencia, rehabilitación ambulatoria, rehabilitación en la comunidad, etc.) sean determinados por el equipo transdisciplinar de acuerdo con las necesidades individuales y la situación del paciente, considerando la voluntad del mismo y de su familiar/cuidador. | Nivel bajoIV (UEMS-PRMS) |
| Fase subaguda-crónica. Los servicios de rehabilitación ambulatorios y/o comunitarios deben realizarse por un equipo interprofesional especializado y deben estar disponibles cuando los pacientes lo necesiten, dentro de las 48horas posteriores al alta de un hospital agudo o dentro de las 72horas posteriores al alta de aquellos pacientes en rehabilitación hospitalaria | Nivel bajoC (CSBPR) |
| Fase subaguda-crónica. Los servicios ambulatorios deben ofrecerse en el entorno más adecuado en función de las necesidades de rehabilitación funcional del paciente, los objetivos terapéuticos (especialmente aquellos relacionados con la participación-integración), la disponibilidad de apoyo familiar/social y las preferencias del paciente y la familia, incluyendo tanto el hogar como otros centros asistenciales en la comunidad | Nivel bajoC (CSBPR) |
| Fase subaguda-crónica. En pacientes en la comunidad, tras sufrir un ictus, puede valorarse la rehabilitación a domicilio como método preferente para recibir tratamiento. En caso de no existir este recurso los pacientes que requieran rehabilitación deben ser derivados a un centro especializado | Nivel bajoDébil grado evidencia bajo (SF-CGSM) |
| Fase aguda-subaguda-crónica. Se recomienda que las intervenciones de rehabilitación se administren en entornos diferentes en función de la fase del ictus (aguda, postaguda, crónica) y las necesidades de rehabilitación en función de la situación clínica del paciente: bien sea en entornos hospitalarios (unidades de ictus especializadas, servicios hospitalarios de rehabilitación, plantas hospitalarias de pacientes agudos, plantas de pacientes subagudos en unidades de rehabilitación), bien en entornos ambulatorios (clínicas de rehabilitación, hospitales de día o equipos que puedan atender los casos de alta precoz asistida o rehabilitación domiciliaria) | Nivel bajoIV (UEMS-PRMS) |
| Traumatismo craneoencefálico | |
| Los pacientes que han sufrido un TCE y requieren rehabilitación deben disponer de un gestor de casos en cada una de las fases que garantice la continuidad de los cuidados, que sea capaz de supervisar el plan y las posibilidades de rehabilitación, que coordine el equipo evitando duplicidades de tareas o intervenciones, que abogue por las necesidades del paciente y cuidadores, que planifique y coordine la transición entre fases, que facilite la comunicación entre los agentes implicados en el proceso, siendo la persona de contacto entre el paciente, la familia, el equipo y otros recursos | Nivel medioPrioritario B (INESS-ONF) |
| Las personas que han sufrido un TCE pueden ser transferidas de nuevo a la comunidad, cuando la rehabilitación especializada que precisen y las necesidades de apoyo que sean necesarias puedan continuar en ese entorno sin retrasos | Nivel bajoC (INESS-ONF) |
| Las personas que presenten de forma persistente alguna discapacidad a consecuencia de una lesión cerebral traumática deben tener acceso oportuno a rehabilitación especializada ambulatoria o comunitaria, con el objetivo de conseguir mejorías progresivas que les permitan alcanzar con éxito su reintegración en la comunidad | Nivel bajoFundamental C (INESS-ONF) |
| Las personas con discapacidad persistente después de una lesión cerebral traumática deben tener acceso oportuno a rehabilitación especializada ambulatoria o comunitaria, con el objetivo de permitir una mejoría clínica continua y un éxito en su reintegración comunitaria | Nivel bajoFundamental C (INESS-ONF) |
| Deben establecerse vías y protocolos de atención para facilitar la transición de la persona que ha sufrido el TCE desde la fase de atención aguda a los programas de rehabilitación subagudos, así como para ayudar en el manejo de los problemas asociados que acontecen frecuentemente tras una lesión cerebral traumática tras la fase aguda | Nivel bajoFundamental C (INESS-ONF) |
| El cambio de rehabilitación hospitalaria al domicilio debe realizarse de forma gradual (por ejemplo comenzando con salidas de fin de semana o transiciones al hogar algún día de la semana con la familia), y debe incluir la capacitación de familiares/cuidadores en el uso de dispositivos de apoyo y el manejo de la persona para garantizar su seguridad en el entorno del hogar, así como la educación a las personas con traumatismo y familiares/cuidadores sobre los recursos formales e informales relevantes en su entorno | Nivel bajoC (INESS-ONF) |
| Es recomendable que el médico rehabilitador reconozca, defina claramente y resuelva aquellos aspectos clínicos presentes en el paciente que ha sufrido un TCE agudo y que pueden interferir en la transición desde las unidades de hospitalización agudas a los centros postagudos de atención especializados, especialmente si dichas instituciones carecen de las infraestructuras necesarias para el manejo diagnóstico o terapéutico de dichos problemas | Nivel bajoIV (UEMS-PRMS) |
AHA/ASA: American Heart Association-American Stroke Association; CSBPR: Canadian Stroke Best Practice Recommendations: Stroke Rehabilitation Practice Guidelines; IMSERSO: Instituto de Migraciones y Servicios Sociales-Fundación Reintegra; INESS-ONF: Institute National D́excellence en Santé et en Services Sociaux – Ontario Neurotrauma Foundation; RCP: Royal College of Physicians; SF-CGSM: Stroke Foundation - Clinical Guidelines for Stroke Management; TCE: traumatismo craneoencefálico; UEMS-PRMS: European Union of Medical Specialists-Physical and Rehabilitation Medicine Section.
De acuerdo con nuestros conocimientos actuales el modelo conceptual del DCA ha cambiado y ha pasado a ser entendido como un problema crónico de salud, con consecuencias a largo plazo, y no como un evento incidental54–56. De hecho, la trayectoria de la discapacidad generada por el DCA tras el periodo de recuperación inicial favorecido por la rehabilitación tiende a tener un curso progresivo, con un incremento gradual de las complicaciones de tipo físico, cognitivo, conductual y emocional, que se extiende a lo largo de los años posteriores al episodio que generó el daño inicial, generando un franco descenso en la esperanza y calidad de vida de estos pacientes39,57. Algunos autores han demostrado una pérdida anual de alrededor del 3% de la funcionalidad adquirida a los 3-6 meses del ictus hasta un máximo del 10-18% de pérdida a los 5 años50,58-60. Una pérdida similar de la capacidad funcional a lo largo de los años ha sido descrita también en el caso del daño cerebral traumático. Además de esta pérdida de autonomía, el impacto que estas enfermedades tienen en la salud de la persona a lo largo de su vida queda claro al revisar los numerosos estudios que han demostrado en pacientes con DCA un incremento en el riesgo de epilepsia, trastornos del sueño, problemas neuroendocrinos, depresión y otros problemas psiquiátricos, deterioro cognitivo, demencia y otros procesos neurodegenerativos55,61,62.
En segundo lugar, la idea tradicional durante la década de los noventa de un punto de estabilización clínica en torno a los 3 a 6 meses después del ictus63 ha cambiado a lo largo de esta década, a medida que se han implantado y generalizado sistemas de rehabilitación multidisciplinares y contamos con nuevas tecnologías que nos han permitido intensificar y prolongar los tratamientos64. Hoy en día sabemos que el modelo de recuperación después de un DCA no es un modelo lineal, y aunque es un hecho constatado que la velocidad de recuperación de los déficits resultantes tras una lesión cerebral adquirida disminuye con el tiempo, el momento de estabilización («plateau» en la literatura) parece extenderse más allá de los primeros meses65,66. En poblaciones sometidas a programas de rehabilitación, y empleando las escalas adecuadas, pueden apreciarse mejorías en déficits, actividad, participación social y calidad de vida transcurridos incluso años después del evento que generó la lesión inicial33,67,68. La tradicional reducción de algunas ganancias puede tener que ver con aspectos metodológicos de los estudios, especialmente con las características de la población o las mediciones empleadas, la intensidad de las terapias proporcionadas, la compleja interacción entre paciente-terapeuta y otros condicionantes estructurales, así como a posibles mecanismos de adaptación, entre otros64,69.
Finalmente, debe tenerse en cuenta que una gran parte de pacientes integrados en programas de rehabilitación no ven cumplidas sus necesidades de rehabilitación cuando son valorados años después de sufrir el episodio que les generó el DCA70. De hecho, un alto porcentaje de pacientes con DCA considerados bien recuperados siguen presentando problemas cognitivo-conductuales que limitan su participación en los ámbitos familiar, social y laboral71. El paradigma de la neurorrehabilitación debe considerar que el tratamiento de un déficit solo tiene sentido si permite rehabilitar a la persona que lo sufre. Sin embargo, es llamativo por ejemplo que, aun hoy en día, tan solo un 2% de los ensayos en ictus agudo y un 6% de los ensayos en rehabilitación del ictus evalúen las limitaciones en participación como un aspecto relevante. La tabla 8 recoge los aspectos relacionados con la duración de los programas de rehabilitación y su correspondiente grado de evidencia en las principales guías revisadas para la elaboración del presente documento
- -
Recomendaciones SENR:
- 1.
La duración del tratamiento necesario no debe estar sujeta a limitaciones temporales, sino que debe basarse en la respuesta al tratamiento y en las posibilidades de mejoría en función del mayor gado de evidencia disponible a juicio del equipo terapéutico.
- 2.
Tras el alta deben ofrecerse servicios de promoción de la salud, actividad física, apoyo y seguimiento a largo plazo para garantizar que se mantengan los beneficios alcanzados, detectar posibles complicaciones médicas o valorar posibles cambios en la funcionalidad o grado de dependencia que hagan necesario el acceso a nuevos programas de tratamiento.
- 1.
¿Hasta cuándo debe proporcionarse el tratamiento? Resumen de recomendaciones
| Recomendación | Grado de evidencia |
|---|---|
| Ictus | |
| Las personas que han sufrido un ictus deben recibir al menos 45minutos de cada terapia que necesiten de forma diaria, con una frecuencia que les permita alcanzar sus objetivos de rehabilitación y durante el tiempo que estén dispuestos y sean capaces de participar y mostrar un beneficio medible del tratamiento | Nivel altoAspecto clave (RCP) |
| Se debe realizar una revisión clínica que incluya aspectos médicos y sociales a los 6 meses y al año después del ictus, y luego anualmente a toda persona que haya sufrido un ictus, incluidas aquellas que han precisado ser institucionalizadas en centros residenciales. En cada revisión se debe valorar si el paciente precisa alguna intervención terapéutica. En caso de que aparezcan nuevos problemas o la condición física o psicológica de la persona o el entorno social haya cambiado, debe ser remitida para una evaluación adicional por parte de un especialista | Nivel altoAspecto clave (RCP) |
| Las personas que muestren dificultades en las actividades de la vida diaria después de un ictus deben ser valoradas y tratadas por un terapeuta ocupacional con conocimientos básicos y formación para el abordaje terapéutico de dichos problemas. El tratamiento debe continuar hasta que la persona esté estable o sea capaz de desenvolverse de forma independiente. | Nivel altoFuerte (NICE) |
| Revise las necesidades de salud y la situación social de las personas que han sufrido un ictus, así como las necesidades de sus cuidadores, a los 6 meses tras el ictus y anualmente a partir de entonces. La revisión debe evaluar el grado de participación e integración del sujeto en su comunidad con el objetivo de garantizar que se están abordando las necesidades personales de cada paciente | Nivel altoFuerte (NICE) |
| Al finalizar el programa de rehabilitación es recomendable mantener un programa de ejercicio o actividad física, ya sea en domicilio o en el entorno comunitario | Nivel altoA (AHA/ASA) |
| Los pacientes ingresados en centros residenciales, sociosanitarios o de atención a la cronicidad y que mantengan objetivos de rehabilitación en curso, deben continuar teniendo acceso a servicios especializados de atención al ictus (fisioterapia, terapia ocupacional y logopedia) | Nivel altoB (CSBPR) |
| A todo paciente que, en cualquier momento a lo largo del proceso de recuperación tras sufrir un ictus, experimente un cambio en su estado funcional susceptible de mejoría con programas de rehabilitación adicionales, se le debería ofrecer un programa adicional de rehabilitación ambulatoria | Nivel medioB (CSBPR) |
| Los residentes en centros de atención a la cronicidad deben tener acceso a programas de ejercicio, de ocio-tiempo libre, así como apoyo para participar en aquellas actividades que cada paciente valore como relevantes desde el punto de vista personal | Nivel medioB (CSBPR) |
| Las personas que viven en la comunidad después del ictus deben tener acceso a un seguimiento médico regular y continuo de acuerdo a sus necesidades individuales. El objetivo de este seguimiento debe ser el de valorar el progreso de la recuperación, prevenir el deterioro, maximizar los beneficios funcionales y psicosociales, prevenir la recurrencia del ictus y mejorar la calidad de vida | Nivel medioB (CSBPR) |
| Las personas que viven en la comunidad después de un ictus y que experimentan una disminución en su capacidad funcional deben recibir las intervenciones terapéuticas específicas que sean necesarias, incluso si dicho empeoramiento ocurre muchos meses/años después del ictus | Nivel medioB (CSBPR) |
| A largo plazo debe facilitarse el acceso a los recursos de rehabilitación o salud mental a todos aquellos pacientes con ictus que puedan precisarlo a lo largo del proceso de recuperación | Nivel medioB (CSBPR) |
| Se debe ofrecer la posibilidad de acceso a programas activos de rehabilitación en régimen de ingreso o ambulatorio a todos aquellos pacientes residentes en centros de atención a la cronicidad, que experimenten un cambio/mejora en su estado funcional y que se considere que se beneficiarían de dichos servicios. | Nivel medioB (CSBPR) |
| Traumatismo craneoencefálico | |
| Se recomienda que el proceso de rehabilitación continúe hasta que se considere que el paciente ha alcanzado el máximo de su situación funcional. Se recomienda que la recuperación se demuestre de forma objetiva con escalas de valoración funcional | Nivel altoI (UEMS-PRMS) |
| Al finalizar los programas de rehabilitación, las necesidades posteriores de tratamiento de las personas que han sufrido un TCE deben ser valoradas de forma periódica con el objetivo de identificar y resolver cualquier cambio en su situación funcional | Nivel altoI (UEMS-PRMS) |
| Se recomienda planificar visitas de control de forma regular con periodicidad conforme a la situación clínica y funcional de la persona que ha sufrido el TCE | Nivel altoI (UEMS-PRMS) |
| Tras el alta de cualquier programa especializado de rehabilitación para pacientes que han sufrido un TCE (rehabilitación hospitalaria, ambulatoria, etc.) los pacientes deben tener la posibilidad de contactar de forma programada, al menos telefónicamente, siempre que sea necesario, con un profesional que pueda motivarles ante las dificultades que encuentren, así como con capacidad para establecer objetivos alcanzables de manera que sea capaz de proporcionar tranquilidad y ayuda para la resolución de los posibles problemas a los que pueda enfrentarse | Nivel medioPrioritario B (INESS-ONF) |
| Las personas que presenten de forma persistente alguna discapacidad a consecuencia de una lesión cerebral traumática deben tener acceso oportuno a programas de rehabilitación especializada ambulatoria o comunitaria, con el objetivo de conseguir mejorías progresivas que les permitan alcanzar con éxito su reintegración en la comunidad | Nivel bajoFundamental C (INESS-ONF) |
| En pacientes en los que se espera que la recuperación va a ser prolongada, puede valorarse la posibilidad de establecer un programa de rehabilitación que contemple hospitalizaciones intermitentes de forma periódica. El acceso al tratamiento no debe estar limitado temporalmente, sino que debe depender del potencial de la persona para obtener una ganancia funcional objetivable | Nivel bajoC (INESS-ONF) |
| Se debe permitir el acceso a intervalos periódicos de rehabilitación (p. ej.: combinando periodos de reingreso o de intensificación de los tratamientos) para que las personas con lesión cerebral traumática puedan acceder a los recursos terapéuticos necesarios a medida que sus déficits o sus objetivos funcionales y de participación cambien, o cuando aparezcan nuevos desafíos o situaciones que creen una necesidad asistencial novedosa. | Nivel bajoC (INESS-ONF) |
| Tras el alta deben ofrecerse servicios de atención a largo plazo (p. ej.: información, formación, etc.) para los pacientes o familiares/cuidadores que lo necesiten con el fin de posibilitar y garantizar el mayor grado de participación social posible en el contexto de las decisiones de cada persona y con el fin de facilitar el ajuste a los cambios generados en la situación sociofamiliar generados por el traumatismo | Nivel bajoC (INESS-ONF) |
| Se recomienda que el modelo de asistencia a estas personas se fundamente en una aproximación biopsicosocial, dado que los TCE deben considerarse como procesos crónicos con potenciales efectos duraderos a lo largo de toda la vida, capaces de generar demandas continuas de intervención una vez ha finalizado la fase de tratamiento hospitalario. El objetivo final del equipo rehabilitador es integrar a la persona que ha sufrido el TCE en un entorno doméstico o institucional que le permita alcanzar el mayor grado de participación social posible, y que a la vez le proporcione el máximo grado de calidad de vida, bienestar y dignidad | Nivel bajoIV (UEMS-PRMS) |
| Se recomienda que la persona que ha sufrido un TCE finalice su programa de rehabilitación y sea dada de alta a domicilio una vez se hayan alcanzado los objetivos a largo plazo estipulados al principio del programa de rehabilitación, o cuando no se aprecie ninguna progresión en su estado funcional a lo largo de un periodo de tiempo definido, o cuando no sea capaz de participar en rehabilitación debido a un empeoramiento en su salud o debido a la aparición de cualquier comorbilidad significativa | Nivel bajoIII (UEMS-PRMS) |
AHA/ASA: American Heart Association-American Stroke Association; CSBPR: Canadian Stroke Best Practice Recommendations: Stroke Rehabilitation Practice Guidelines; INESS-ONF: Institute National D́excellence en Santé et en Services Sociaux – Ontario Neurotrauma Foundation; TCE: traumatismo craneoencefálico; UEMS-PRMS: European Union of Medical Specialists-Physical and Rehabilitation Medicine Section.
Los autores declaran no tener ningún conflicto de intereses.
Coordinador: Enrique Noé Sebastián.
Comisión de redacción:
Enrique Noé Sebastián, Antonio Gómez Blanco, Montserrat Bernabeu Guitart e Ignacio Quemada Ubís.
Comisión de revisión o institucional: Joan Ferri Campos, Rubén Rodríguez Duarte, Teresa Pérez Nieves, Cristina López Pascua, Sara Laxe García, Carolina Colomer Font, Marcos Ríos Lago, Alan Juárez Belaúnde, Carlos González Alted y Raúl Pelayo Vergara.