El cortocircuito izquierda a derecha de una comunicación interauricular (CIA) impone una carga de volumen en las cavidades cardíacas derechas y el lecho pulmonar, que, en lactantes prematuros, puede contribuir a un curso pulmonar más difícil, incluida la instauración de medidas de soporte ventilatorio prolongadas. Presentamos un caso de DSA que complicó el curso de un lactante de peso extremadamente bajo al nacer y el cierre ulterior con un dispositivo percutáneo del DSA con la consiguiente mejora clínica.
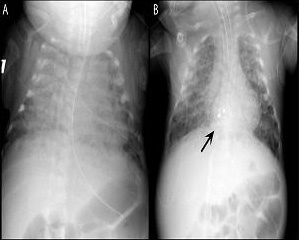
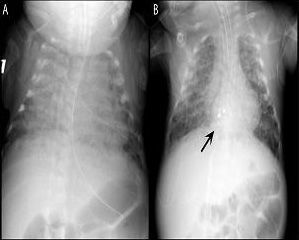
INFORME DEL CASOSe remitió a la institución de los autores un lactante de 112 días de vida con una historia clínica de 23 semanas de embarazo y un peso al nacer de 700 g por la incapacidad para desconectarle del ventilador y una cardiopatía congénita complicada. El lactante era producto de un embarazo gemelar cuyo hermano murió posteriormente debido a las complicaciones de la prematuridad extrema. Previamente, en el curso clínico del lactante se había diagnosticado una persistencia del conducto arterioso, al igual que una CIA. Después del fracaso del tratamiento médico, se procedió a la ligadura quirúrgica del conducto arterioso. El lactante se había sometido a un período prolongado de soporte ventilatorio con oscilación de alta frecuencia y, antes de su traslado, no había sido posible desconectarle del ventilador. En el momento del traslado, el lactante permanecía ventilado con ajustes de ventilación moderados con una hipercarbia y necesidades de oxígeno significativas, estableciéndose un diagnóstico de enfermedad crónica pulmonar, es decir, displasia broncopulmonar (fig. 1a). Es de destacar que el lactante tenía antecedentes de hemorragia intraventricular.
Después de una discusión en una conferencia cardíaca-qui-rúrgica combinada, se recomendó el cierre de la CIA. Debido a los factores que complicaban la grave displasia broncopulmonar y la hemorragia intraventricular previa, se tomó la decisión de trasladar al lactante al laboratorio de cataterismo para la oclusión de la CIA con un dispositivo percutáneo, obteniéndose el consentimiento informado de sus padres.
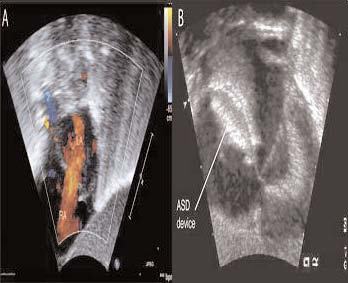
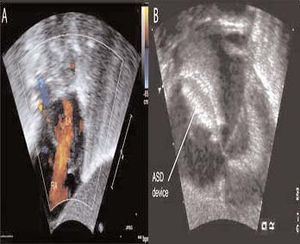
En el momento del procedimiento, el peso del lactante era de 2,3 kg. Con el lactante sedado y paralizado, respirando un 35% de oxígeno, se obtuvo un acceso vascular femoral y se efectuó un cateterismo cardíaco derecho e izquierdo anterógrado. Mediante pulsioximetría, se puso de relieve un cortocircuito izquierda a derecha significativo, con un cociente de flujo pulmo-nar/sistémico mayor que 3, hipertensión pulmonar y desaturación venosa pulmonar. Además, se identificó un aumento de las presiones diastólicas ventriculares derechas con insuficiencia cardíaca derecha a partir de la sobrecarga de volumen. Durante el procedimiento, el lactante recibió heparina (100 U/kg) y cefazolina (25 mg/kg). Se modeló un catéter Arrowflex de 22 cm y calibre 6 (Arrow International Reading, MA) para acceder perpendicularmente al tabique auricular, y se hizo avanzar desde la vena femoral. La ecocardiografía transtorácica simultánea demostró un diámetro no desplegado del defecto de 5,5 mm, y un cortocircuito izquierda a derecha (fig. 2a). Se seleccionó un dispositivo Amplatzer Septal Occluder de 6 mm (AGA Medical Golden Valley, MN) y se desplegó a través del defecto. Con el cable de distribución todavía unido al dispositivo, se observó un desplazamiento caudal significativo del tabique auricular. Sin embargo, la ecocardiografía demostró que el dispositivo se asentaba apropiadamente con el tejido septal auricular capturado entre su parte auricular izquierda y derecha (fig. 2b). Tras la liberación del dispositivo del cable de distribución, tanto aquél como las estructuras cardíacas recuperaron una orientación más normal. Al cabo de 24 horas, la radiografía de tórax demostró una mejora sustancial de la congestión pulmonar y la normalización de la cardiomegalia (fig.1b). El lactante pudo desconectarse rápidamente del ventilador emprendiendo la extubación a los tres días del procedimiento.
Fig. 1. A la izquierda, en A, se muestra la radiografía del lactante en el momento de su presentación, que demuestra congestión vascular pulmonar con cardiomegalia. A la derecha, en B, radiografía de tórax 24 horas después de la implantación del dispositivo en la CIA (flecha negra), observándose la resolución significativa de la congestión muscular pulmonar y de la cardiomegalia.
Fig. 2. A la izquierda, en A, se muestra la ecocardiografía transtorácica con flujo Doppler color del paciente antes del cierre de la CIA con el dispositivo. Obsérvese el cortocircuito significativo (chorro naranja) de la aurícula izquierda a la derecha. A la derecha, en B se muestra el dispositivo en posición apropiada en el tabique auricular, ocluyendo la CIA. Es importante destacar que el dispositivo ha capturado el tejido septal auricular entre sus dos discos. RA: aurícula derecha; LA: aurícula izquierda.
DISCUSIÓNHasta lo que saben los autores del presente estudio, éste es el primer informe de un cierre mediante dispositivo transcatéter percutáneo de una CIA en un lactante de peso extremadamente muy bajo al nacer con displasia broncopulmonar grave. Mediante una búsqueda en la base de datos Medline, una revisión de los estudios publicados reveló que el caso de menor edad publicado previamente era un paciente de 1,4 años de edad y 7,8 kg de peso1. Previamente, se ha publicado un informe de caso aislado de cierre quirúrgico en un lactante prematuro con una dependencia similar del ventilador2. Sin embargo, dada la grave displasia broncopulmonar del paciente del presente informe y los antecedentes de hemorragia intraventricular, éramos reacios a someter al lactante a una derivación cardiopulmonar.
En un paciente tan pequeño el cierre de la CIA mediante un dispositivo transcatéter entraña algunos retos técnicos. Aunque la estrategia de referencia de los autores es guiar la implantación del dispositivo con ecocardiografía trasesofágica3, consideramos que la sonda transesofágica multiplano pediátrica (Siemens Medical, Malvern, PA) era demasiado grande para su introducción por el esófago del lactante descrito en el presente informe. Por esta razón, efectuamos una ecocardiografía transtorácica simultánea a partir de un plano de imágenes subcostales, utilizando el transductor ecográfico en un manguito estéril para guiar la distribución del dispositivo.
El acceso al despliegue del dispositivo desde un ángulo diferente del paralelo al tabique auricular puede dar lugar a dificultades de acomodación del dispositivo ya que el componente auricular izquierdo puede prolapsarse a través del defecto. A pesar de que el modelado del manguito podría haber sido de ayuda, el cable de distribución rígido, recto claramente desplazó de manera caudal el tabique auricular y deformó la orientación cardíaca en el paciente del presente informe. Aunque éste lo toleró desde un punto de vista hemodinámico, es posible que los futuros casos de estas características no lo toleren. Un acceso alternativo es el transhepático que permitiría un acceso perpendicular y una distribución del dispositivo más paralela al tabique auricular4.
En niños sin neumopatía concomitante, es poco frecuente que se requiera un cierre del defecto septal auricular en los primeros meses de vida5,6. No obstante, es posible que, en un niño con neumopatía significativa, la carga añadida de un cortocircuito izquierda a derecha empeore el estado clínico, como ocurrió en el paciente del presente informe. Aunque no recomendamos el cierre sistemático de la CIA antes de los 2-3 años de edad, consideramos que algunos pacientes con displasia broncopulmonar significativa podrían beneficiarse del cierre del cortocircuito izquierda a derecha. No obstante, es preciso seleccionar cuidadosamente a estos pacientes porque es preciso sospesar los riesgos del procedimiento, incluida la perforación del corazón durante la implantación del dispositivo, su erosión en la aorta y la interferencia con el flujo mitral y venoso pulmonar, frente a los beneficios.
Correspondencia: D. Scott Lim, MD, Division of Pediatric Cardiology, University of Virginia, PO Box 800386, Charlottesville, VA 22901, Estados Unidos.
Correo electrónico: sl9pc@virginia.edu