La encefalitis es una inflamación del cerebro que se caracteriza a menudo por alteración de la consciencia, convulsiones o signos neurológicos focales. Aunque las tasas globales de la encefalitis son bajas, 0,3 a 0,5 por 100.000 personas al año en Estados Unidos1, los pacientes pediátricos presentan una incidencia anual de 10,5/100.0002. Muchas etiologías, infecciosas o no, pueden conducir a una presentación de encefalitis similar; los enterovirus y el virus del herpes simple (VHS) son los agentes demostrados más comunes1. Otros agentes son también patógenos en potencia: bacterias como Mycoplasma pneumoniae, hongos y parásitos.
Mycoplasma pneumoniae (Mp) es un germen ubicuo que causa a menudo afecciones respiratorias como faringitis, neumonía y traqueobronquitis, especialmente en niños y ancianos3. Sin embargo, no son raras las complicaciones extrapulmonares, que pueden afectar a casi cualquier sistema orgánico. Unas de las manifestaciones extrapulmonares más frecuentes son las complicaciones del sistema nervioso central (SNC), siendo la encefalitis la manifestación más frecuente en el niño4,5, aunque también se describen procesos dermatológicos, osteomusculares, cardíacos, hematológicos y renales3,5. Se ha postulado que muchos de estos trastornos no respiratorios serían consecuencia de reacciones autoinmunes, así como de invasión directa3. Los procesos del SNC que se han asociado con Mp son: encefalomielitis aguda diseminada, síndrome de Guillain-Barré y mielitis transversa6,7, y también encefalitis y meningoencefalitis. En algunos estudios de encefalitis pediátrica, Mp es el agente etiológico identificado con más frecuencia8,9.
Se ha demostrado la infección a Mp en casos de encefalitis y se ha propuesto este germen como agente etiológico, pero la dificultad del diagnóstico, la presencia de Mp en las vías respiratorias de sujetos sanos y la falta de conocimientos sobre su papel exacto en la afectación del SNC constituyen otros tantos problemas para considerar a Mp como una causa definitiva. La falta de estandarización de las pruebas diagnósticas es un obstáculo considerable y contribuye a esta controversia. En muchos estudios anteriores se utilizó la fijación del complemento sérico para diagnosticar la infección a Mp; en estudios más recientes, la identificación de esta infección en pacientes con encefalitis se basa en métodos serológicos con el inmunoanálisis enzimático (IAE), o en la detección directa por cultivo o la reacción en cadena de la polimerasa (PCR). La detección directa de Mp es típicamente en el aparato respiratorio, más raras veces en el SNC8.
El California Encephalitis Project (CEP) se inició en 1998 para conocer más a fondo las etiologías, los factores de riesgo y las características clínicas de la encefalitis humana. De casi 2.000 casos analizados en CEP, se halló que Mp era el agente identificado con más frecuencia entre los 14 investigados. Hasta donde alcanzan nuestros conocimientos, el presente estudio describe el grupo más numeroso de pacientes afectos de encefalitis con diagnóstico de laboratorio de la infección a Mp. Se definen aquí los hallazgos epidemiológicos, clínicos, de laboratorio y de neuroimágenes diagnósticas en los pacientes con encefalitis y evidencia de Mp, y se examinan otras metodologías de pruebas complementarias para el diagnóstico de Mp.
PACIENTES Y MÉTODOSEn el CEP se reciben pacientes de todo el Estado remitidos por clínicos que solicitan pruebas diagnósticas para pacientes inmunocompetentes ≥ 6 meses que cumplen la definición de caso de encefalitis: (disminución o alteración de la consciencia ≥ 24 horas, somnolencia o cambios de personalidad) o ataxia, y presentan 1 o más de los siguientes fenómenos: fiebre (≥ 38 °C), convulsiones, signos neurológicos focales, pleocitosis en el líquido cefalorraquídeo (LCR) y hallazgos anormales en el electroencefalograma (EEG) o en las neuroimágenes. Los datos demográficos, clínicos y de laboratorio se recogen en una historia clínica estandarizada que acompaña a las muestras clínicas de suero agudo y/o de convaleciente, LCR y respiratorias (frotis nasofaríngeo, aspirado del tubo endotraqueal, esputos). En todos los casos se realizan pruebas para, al menos, 14 agentes, con pruebas adicionales guiadas por las exposiciones o la información clínica. Las pruebas principales que se realizan actualmente son: suero agudo para encefalitis de St. Louis (ESL), virus del Nilo Occidental (VNO), encefalitis equina occidental (EEO), sarampión, virus de Epstein-Barr (VEB) y Mp. El LCR se investiga por PCR para VHS-1 y -2, virus de varicela-zoster (VVZ) y enterovirus, y por serología para el sarampión. Si está indicado, se realiza la serología para VHS y VVZ en el LCR. El frotis respiratorio se procesa para aislamiento de virus y se investiga para enterovirus y Mp por PCR, así como estacionalmente para el virus gripal A y B. Cuando se halla disponible, se investiga el suero aparejado para anticuerpos anti-ESL, EEO, VNO, Mp, VHS, VVZ, adenovirus, Chlamydia spp. y estacionalmente para el virus gripal A y B10. Pueden realizarse otras pruebas (cultivo para Mycobacterium tuberculosis, cultivos bacterianos, serología para Bartonella spp.) por el VRDL o el hospital local, basándose en la información clínica del caso. Las pruebas se han modificado en el transcurso del tiempo, paralelamente a los cambios habidos en los análisis y en la tecnología. Glaser et al11 han resumido las pruebas realizadas en CEP desde 1998 hasta 2005.
De acuerdo con el Title 17 of the California Code of Regulations (CCR), 2500 (j)(1), 2641-2643, la encefalitis es una afección contagiosa, de declaración obligatoria en California. Así pues, no es necesario el consentimiento informado para realizar las pruebas diagnósticas habituales en las muestras de los pacientes remitidas a través del California Encephalitis Project para el Viral and Rickettsial Disease Laboratory of the State of California.
La investigación sistemática para Mp consiste en un inmunoanálisis enzimático (IAE) del suero para IgM anti-Mp con Meridian ImmunoCard Mycoplasma12 (Meridian Bioscience, Inc, Cincinnati, OH) y un IAE para IgG13 en el suero agudo y de convaleciente, si se dispone de este último. Durante los dos primeros años de actividad del CEP, las muestras de LCR de los pacientes con signos serológicos de infección a Mp se remitían a los Centers for Disease Control and Prevention (CDC) con el fin de realizar PCR para Mp. Desde enero de 2001 hasta agosto de 2003, se realizaron todas las pruebas PCR para Mp en el LCR en el California Department of Health Services14. Dado el escaso porcentaje de resultados positivos de PCR en el LCR para Mp, desde agosto de 2003 se limitaron estas pruebas y sólo se realizaron en los pacientes en quienes habían sido positivos otros análisis (serológicos, PCR en muestras respiratorias) para Mp.
Un caso de encefalitis asociada a Mp se definió como todo paciente con signos de infección aguda a Mp por IgM+, aumento significativo de los títulos de IgG entre las muestras aguda y de convaleciente, o una PCR positiva en muestras respiratorias LCR. Se presentan aquí los datos de todos los pacientes pediátricos (≤ 18 años) y adultos con signos de infección reciente o aguda a Mp inscritos en CEP desde el 1/6/1998 hasta el 31/7/2006.
Para los análisis estadísticos se utilizaron las pruebas de Kruskal-Wallis, exacta de Fisher y χ2, según lo indicado (la significación estadística se estableció con un valor α = 0,05).
RESULTADOSCaracterísticas demográficas y clínicasDurante el período de estudio de junio de 1998 a julio de 2006, se analizaron 1.718 sueros agudos para IgM anti-Mp y 753 pares de suero agudo y de convaleciente para IgM e IgG. Desde octubre de 2001 hasta el momento actual, se analizaron sistemáticamente por PCR 1.025 muestras respiratorias para Mp14. Durante el período de estudio, se analizaron por PCR cerca de 600 muestras de LCR para Mp.
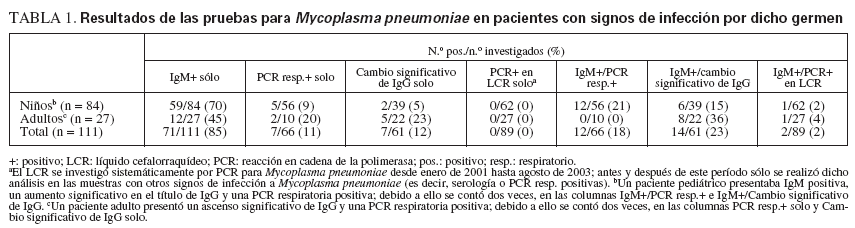
Entre los agentes identificados, Mp fue el germen patógeno hallado con más frecuencia. De 1.988 casos estudiados en CEP, en 111 (5,6%) había evidencia de infección reciente o actual a Mp (tabla 1). De ellos, el 76% (84 de 111) se produjo en pacientes ≤ 18 años. Hay que señalar que sólo el 47% de los casos de CEP se halla en el grupo de edades pediátricas (747 de 1.587). Se analizó de nuevo el subgrupo pediátrico, que se comparó con los 27 pacientes adultos con evidencia de infección reciente o aguda a Mp, siguiendo los mismos criterios.
Pruebas diagnósticas en los pacientes pediátricosEn los pacientes pediátricos con encefalitis a Mp, el diagnóstico se realizó principalmente por la presencia de IgM anti-Mp (n = 77, 92%) en el suero agudo y/o de convaleciente (tabla 1). De ellos, en 47 de 77 (61%) había una sola muestra de suero positiva para IgM. En los 7 casos pediátricos sin IgM positiva, el diagnóstico se efectuó al detectar sólo un aumento de IgG (n = 2) o sólo una PCR respiratoria positiva para Mp (n = 5). En 6 casos (15%), una IgM positiva se acompañó de un aumento de IgG, y en 12 casos (21%) hubo positividad de IgM y PCR respiratoria para Mp. En un paciente pediátrico, el LCR fue positivo por PCR para Mp. Sólo en otros dos casos de CEP hubo pruebas PCR positivas en el LCR para Mp; 1 en un adulto con encefalitis; el otro fue un caso pediátrico que se excluyó del análisis y finalmente se catalogó de meningitis, en vez de encefalitis. Para investigar si existían anticuerpos intratecales, se realizaron pruebas de anticuerpos anti-Mp en un pequeño subgrupo de muestras de LCR en pacientes pediátricos. Se halló positividad de IgM anti-Mp sólo en 1 de 32 muestras de LCR (3%), e IgG positiva en 2 de 17 muestras de LCR (12%).
Pruebas diagnósticas en los pacientes adultosA diferencia de los pacientes pediátricos y en concordancia con estudios anteriores, los adultos tuvieron menos probabilidades de presentar una IgM anti-Mp positiva (21, 78%). El diagnóstico basado en un aumento aislado de IgG anti-Mp o una PCR respiratoria positiva aislada para Mp se observó más a menudo en adultos que en niños (23% y 20% de adultos, respectivamente). Sólo en 6 pacientes adultos (22%) se diagnosticó la infección a Mp con una sola muestra de IgM positiva, y un solo paciente adulto presentó por PCR un LCR positivo para Mp.
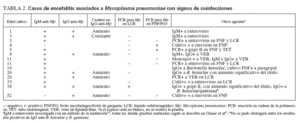
CoinfeccionesTanto en adultos como en niños se hallaron coinfecciones aparentes de Mp y otro germen evidenciado por serología, PCR o cultivo (tabla 2). De los pacientes con evidencia de un solo germen además de Mp, la coinfección más frecuente fue con enterovirus15, hallado en 5 pacientes. El virus de Epstein-Barr (VEB) se halló en otros 3 pacientes, mientras que se identificó el rinovirus en 2 pacientes. Un paciente presentaba infección al virus gripal B y otro a Bartonella henselae, además de Mp. Dos pacientes presentaban coinfecciones con otros dos agentes además de Mp: 1 con B. henselae/quintana y virus paragripal, y otro con infección a B. henselae y gripe B.
TABLA 1. Resultados de las pruebas para Mycoplasma pneumoniaeen pacientes con signos de infección por dicho germen
TABLA 2. Casos de encefalitis asociados a Mycoplasma pneumoniaecon signos de coinfeccione
Características demográficas y clínicas de los pacientes pediátricos
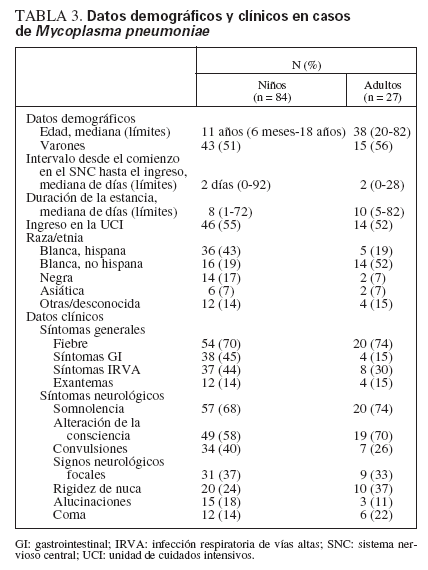
La edad mediana de los pacientes pediátricos con encefalitis a Mp fue de 11 años (6 meses a 18 años) (tabla 3). No hubo influencias estacionales ni predominio de uno u otro sexo (51% varones). Generalmente se produjo un comienzo rápido de los signos del SNC (mediana de tiempo hasta el ingreso, 2 días), aunque algunos pacientes presentaron síntomas varias semanas o meses antes del ingreso (0-92 días). Predominaban los pacientes pediátricos de raza blanca hispana (43%). Era frecuente la presencia de síntomas asociados: el 70% de los casos pediátricos presentaba fiebre; el 45%, síntomas gastrointestinales (GI); el 44%, síntomas de infección respiratoria de vías altas (IRVA), y el 14% exantemas. Algo más de la mitad (55%) de los pacientes pediátricos requirió inicialmente el ingreso en la unidad de cuidados intensivos (UCI). Los síntomas neurológicos consistieron en somnolencia (68%), trastornos de la consciencia (58%), signos neurológicos focales (37%) y convulsiones (40%). El 18% de los pacientes pediátricos presentó alucinaciones.
TABLA 3. Datos demográficos y clínicos en casos de Mycoplasma pneumoniae
Características demográficas y clínicas de los pacientes adultos
Los rasgos demográficos y la presentación clínica en los pacientes adultos fueron similares a los descritos en los niños. Sin embargo, los adultos tuvieron más tendencia a ser de raza blanca no hispana, en comparación con los pacientes pediátricos (52 frente al 19%, p = 0,01) y los síntomas GI fueron menos frecuentes en los adultos (15 frente al 45%, p = 0,01).
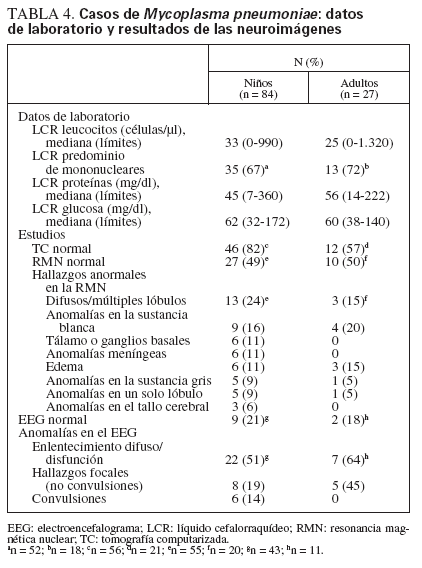
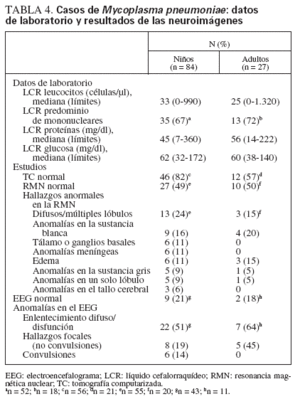
Datos generales de laboratorioLos hallazgos en el LCR fueron compatibles con los descritos en la literatura sobre la encefalitis a Mp en el niño. Había una pleocitosis ligera o moderada (mediana 33 leucocitos/µl, límites 0-990) (tabla 4). En la fórmula leucocitaria predominaban las células mononucleares en el 67% (35 de 52 muestras en las que se conocía la fórmula leucocitaria). La mediana de la cifra de proteínas era de 45 mg/dl (límites 7-360), y el nivel de glucosa era generalmente normal (mediana 62 mg/dl, límites 32172). Los resultados del LCR en el adulto no eran significativamente diferentes.
Neuroimágenes pediátricasSe realizó la tomografía computarizada (TC) en 56 pacientes pediátricos, y a menudo fue normal (n = 46, 82%) (tabla 4). En cambio, las neuroimágenes de resonancia magnética nuclear (RMN) mostraron anomalías en el 49%: alteraciones difusas o hallazgos multilobulares (24%) y anomalías de la sustancia blanca (16%). En los pacientes a quienes se practicó un EEG, la mayoría eran anormales (34 de 43, 79%). La anomalía más común en el EEG fue un enlentecimiento o disfunción difusos en más de la mitad de los casos (51%), mientras que las anomalías focales (19%) o las convulsiones (14%) se hallaron con menos frecuencia.
Mycoplasma pneumoniaeen comparación con otras etiologías en el CEP
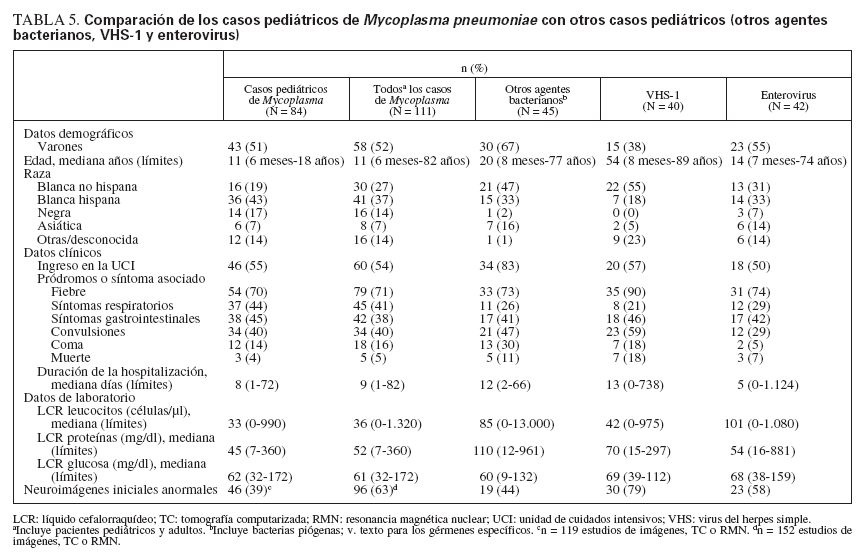
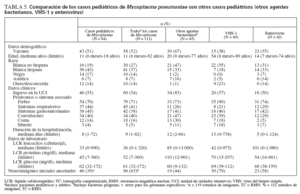
Las características demográficas y clínicas en los pacientes de CEP con evidencia de Mp se compararon con: a) otros agentes bacterianos y rickettsiales (Mycobacterium tuberculosis/bovis, B. kenselae, Neisseria meningitidis, Staphylococcus spp., Streptococcus spp., Rickettsia rickettsii, Klebsiella pneumoniae, Tropheryma whipplei); b) VHS-1, y c) enterovirus (tabla 5). No es sorprendente que los pacientes con Mp y enterovirus tuvieran menos edad que los pacientes con VHS-1. Más de la mitad de los pacientes con Mp requirió ingreso en la UCI, significativamente menos que los pacientes con otros agentes bacterianos. Como era de esperar, los pacientes con evidencia de Mp presentaban síntomas respiratorios, aunque no significativamente más que en las otras etiologías de la encefalitis. Los pacientes con evidencia de Mp eran semejantes clínicamente a los pacientes con infecciones a enterovirus, en cuanto a que presentaban menos convulsiones que los pacientes con VHS-1 u otros agentes bacterianos. Los hallagos en el LCR de los pacientes con evidencia de Mp no mostraron diferencias significativas en comparación con otras etiologías. Las neuroimágenes anormales fueron menos frecuentes en los pacientes con Mp reciente que en los casos de VHS-1.
TABLA 4. Casos de Mycoplasma pneumoniae: datos de laboratorio y resultados de las neuroimágenes
TABLA 5. Comparación de los casos pediátricos de Mycoplasma pneumoniaecon otros casos pediátricos (otros agentes bacterianos, VHS-1 y enterovirus)
DISCUSIÓNMycoplasma pneumoniae es un germen respiratorio ubicuo que cada vez se reconoce más como etiología de afecciones de vías respiratorias altas y neumonía en todos los grupos de edades. Casi el 80% de la población ingresada de adultos jóvenes presentaba evidencia de exposición anterior a Mp16; la seroprevalencia aumentó aún más durante las epidemias, típicamente observadas cada 3-7 años17,18. No son raras las complicaciones extrapulmonares, pues se ha estimado que ocurren en el 510% de los pacientes hospitalizados19,20. Bitnun et al hallaron evidencia de Mp en el 31% de los pacientes pediátricos con encefalitis en Toronto8, y el Mp se hallaba intensamente implicado como causa etiológica de encefalitis en el 7%. Entre los pacientes remitidos al CEP, la infección a Mp constituye la posible etiología más comúnmente identificada, aunque los métodos diagnósticos son imperfectos.
Aunque la serología es un método diagnóstico están-dar, resulta problemática. La utilidad de los anticuerpos IgM varía con la edad; se hallan de un modo bastante constante en las infecciones agudas pediátricas, pero con menos frecuencia en los adultos21. El diagnóstico serológico es especialmente difícil en los adultos, ya que es probable que se hayan infectado por este ubicuo germen con anterioridad, y durante una infección aguda es posible que no se produzca IgM; o, al contrario, la IgM puede persistir durante meses6. Los resultados positivos de IgG son difíciles de interpretar a falta de una pareja de muestras de suero, ya que Mp es un germen común y una sola prueba positiva puede indicar simplemente la exposición en una época anterior. Aunque la serología parece teóricamente prometedora, es de utilidad limitada para los anticuerpos IgM e IgG en el LCR. El presente estudio demuestra la variabilidad de los resultados de estas pruebas, y para el diagnóstico es necesario recurrir a una batería de análisis, incluidas la serología y la PCR.
La tasa relativamente baja de síntomas respiratorios en los pacientes con encefalitis a Mp no es incompatible con los resultados de otros trabajos. Bitnun et al informaron que sólo el 65% (13 de 20) de los pacientes con encefalitis a Mp presentaba síntomas respiratorios8, y sugirieron que dichos síntomas son menos comunes en los casos de enfermedad neuroinvasiva por Mp que en los casos mediados inmunológicamente6. Además, la infección a Mp puede cursar con síntomas respiratorios leves o nulos5,6, y no se describieron síntomas de IRVA en los pacientes de CEP. La duración variable de la persistencia de la IgM podría indicar una exposición a este germen en los meses anteriores a la presentación, sin relación causal con la encefalitis actual. Finalmente, aunque el kit de IAE ha mostrado una especificidad del 90%12, pueden ocurrir falsos positivos y ello podría explicar una pequeña proporción de los casos sin síntomas respiratorios o de aquellos en los que un segundo germen descubierto puede ser la principal etiología de la enfermedad.
Dadas las dificultades en la interpretación de la serología, puede ser de interés la identificación directa de Mp por cultivo o PCR. Diversos investigadores han identificado Mp por cultivo de LCR o tejido cerebral en pacientes con encefalitis6, pero en general raras veces se intenta el cultivo por su escaso rendimiento y el trabajo y coste elevados que supone. El rendimiento de la identificación de Mp por PCR en el LCR o en el tejido cerebral es muy variable8. Aunque la evidencia de Mp por PCR en el tracto respiratorio es útil como apoyo diagnóstico en la encefalitis, puede haber dificultad para interpretar los resultados positivos, pues Mp puede persistir en la nasofaringe durante meses después de la infección18.
Dadas las importantes limitaciones de las pruebas diagnósticas actuales, se ha propuesto recurrir a otras basadas en mecanismos patogénicos específicos, para dilucidar el papel de Mp en la encefalitis22. En los últimos años se han propuesto tres teorías patogénicas principales: a) neuroinvasión directa; b) infección que da lugar a una disfunción inmunitaria, y c) elaboración de neurotoxinas20,23. Es posible que puedan ocurrir mecanismos múltiples en un paciente, y también distintos mecanismos en diferentes pacientes con encefalitis asociada a Mp. La neuroinvasión se produciría en una minoría de casos, ya que raras veces tiene lugar el aislamiento directo o la identificación de Mp por PCR en el LCR o el tejido cerebral8. No existen todavía pruebas definitivas sobre la existencia de una neurotoxina asociada con la enfermedad por Mp, aunque hay evidencia de una toxina que contribuye directamente a la citopatología de las líneas celulares en los mamíferos24. En cambio, los autoanticuerpos son un mecanismo plausible, y se ha postulado que los antígenos de Mp actuarían como simuladores moleculares de los componentes de la mielina. En diversos estudios a pequeña escala, después de una infección a Mp, en algunos pacientes se han identificado autoanticuerpos frente a los antígenos de la mielina: anti-galactocerebrósido22 (anti-GalC), antiasialogangliósido25 y anti-monosialogangliósido26. Además, en un estudio se han hallado anticuerpos anti-GalC en un 25% de las infecciones a Mp sin afectación del SNC, y en el 100% de los pacientes en quienes estaba afectado el SNC22.
Como hecho de interés, en éste y otros estudios se han hallado coinfecciones con otros gérmenes6,8. Ello podría sugerir que el Mp predispone a la invasión por otros gérmenes patógenos a través de la efracción de la mucosa respiratoria o gastrointestinal; a la inversa, otros gérmenes pueden predisponer a los pacientes a la infección por Mp.
La identificación de los mecanismos de la enfermedad puede tener importantes consecuencias terapéuticas. No está claro el papel de los antibióticos en la encefalitis asociada a Mp, pues no se han realizado estudios clínicos controlados y hay informes acerca de niños que han mejorado sin tratamiento. En observaciones clínicas de pacientes pediátricos tratados con antibióticos, los resultados han sido discordantes, con mejoría en algunos, pero no en otros6,8,19,20. Esta falta de uniformidad puede reflejar los diferentes mecanismos patogénicos del proceso en el SNC. Indudablemente, antibióticos como los macrólidos, tetraciclinas y quinolonas han mostrado actividad in vitro frente a Mp, así como actividad in vivo en la enfermedad extra-SNC. Sin embargo, los antibióticos pueden tener una capacidad limitada para atravesar la barrera hemato-encefálica y alcanzar niveles terapéuticos en el cerebro y en el líquido cefalorraquídeo6. No obstante, en varios artículos de revisión se ha propuesto el tratamiento antibiótico en la encefalitis a Mp con azitromicina, ciprofloxaxina, doxiciclina o cloranfeni-6,20. La inmunoglobulina intravenosa y los esteroides se han propuesto también como opciones terapéuticas en la enfermedad del SNC asociada a Mp20,27, especialmente cuando está afectada la sustancia blanca, como en la encefalomielitis aguda diseminada.
Entre los casos investigados en CEP, la evidencia de la infección a Mp lo implica como el germen más común. La mayoría de los pacientes con encefalitis asociada a Mp eran ≤ 18 años; en estos pacientes pediátricos, se halló Mp con una frecuencia más del doble que los enterovirus, y más de 7 veces que VHS-1. La mayoría de los casos pediátricos se diagnosticaron por la presencia de IgM anti-Mp en el suero. La investigación de IgM
o IgG anti-Mp en el LCR ofrece un escaso rendimiento. No es sorprendente que las muestras respiratorias fueran positivas por PCR más comúnmente (30% de los pacientes pediátricos investigados) que las muestras de LCR, que raras veces dan una PCR positiva. En la literatura que ofrece el fabricante se indica que los controles positivos para TaqMan PCR deben detectar niveles tan bajos como ∼10 copias genéticas14; por lo tanto, la falta de detección de Mp por PCR en el LCR podría deberse a la ausencia del germen o a su degradación durante el transporte de la muestra. La frecuencia más elevada de positividades en las muestras respiratorias, en comparación con las de LCR, indicaría probablemente también una carga mucho mayor del microorganismo en el tracto respiratorio.
Los síntomas respiratorios son la presentación más comúnmente reconocida de la enfermedad por Mp, y el tracto respiratorio fue la puerta de entrada probable de la infección a Mp en muchos pacientes de CEP. Como hecho de interés, los síntomas gastrointestinales de náuseas, vómitos y diarrea se hallaron en esta serie en una proporción similar a los síntomas respiratorios, aunque es menos frecuente que se reconozcan como síntomas de presentación típicos de la infección a Mp5,28,29. Muchos pacientes requirieron el ingreso en la UCI, aunque la mortalidad fue baja.
En comparación con otras etiologías de la encefalitis, las características de la encefalitis asociada al Mp son más similares a las de los enterovirus, más que a las de gérmenes bacterianos o VHS-1, con menos convulsiones y menos ingresos en la UCI. Los hallazgos en el LCR no difirieron significativamente entre los casos asociados a Mp y otras etiologías. Sin embargo, debe señalarse que los gérmenes bacterianos con los que se compararon los casos de Mp incluyen una amplia gama, como B. hensalae, que tiene unos datos del LCR muy anodinos30,31 y bacterias piógenas (Neisseria meningitidis, Staphylococcus spp., Streptococcus spp., Klebsiella pneumoniae), que a menudo presentan unos resultados anormales en el LCR11. La inclusión de esta diversa gama de gérmenes patógenos podría originar una falta de significación estadística en la comparación con Mp. Las neuroimágenes fueron anormales en menos de la mitad de los pacientes; las anomalías más frecuentes se hallaron en la sustancia blanca o como anomalías difusas, significativamente menores que las observadas en la encefalitis a VHS-1. A pesar de que las neuroimágenes fueron frecuentemente normales, el EEG fue a menudo anormal, con enlentecimiento difuso sin evidencia de convulsiones.
CONCLUSIONESHasta donde alcanzan nuestros conocimientos, este informe representa el grupo más numeroso descrito de pacientes con encefalitis asociada a Mycoplasma pneumoniae. Aunque la epidemiología y las presentaciones clínicas de estos pacientes son compatibles con la infección a Mp, a menudo no hay mucha evidencia de Mp en el SNC. Urge dilucidar el papel y los mecanismos exactos en este terreno. Los mecanismos patogénicos de Mp pueden influir en la elección de los métodos diagnósticos, pues la detección de autoanticuerpos puede ser más útil que la PCR en el SNC en los casos de enfermedad por mediación inmunológica; y, a la inversa, la PCR en el LCR puede ser útil si el microorganismo utiliza la neuroinvasión directa. Además, puede ser necesario modificar las opciones terapéuticas si se generan más datos para apoyar o refutar una asociación directa entre la encefalitis y la infección a Mp y para conocer cuál es el mecanismo de acción. Se ha efectuado un número relativamente escaso de investigaciones sobre el papel de Mp en la enfermedad neurológica; dados los hallazgos en un número comparativamente grande de pacientes con encefalitis en este análisis con evidencia de Mycoplasma pneumoniae, es esencial realizar nuevas investigaciones a este respecto.
AGRADECIMIENTOEste trabajo fue subvencionado por el Centers for Disease Control (CDC) and Prevention Emerging Infections Program (PEIP), Beca n.o U50/CCU915546-09.
Correspondencia: Laura Christie, MD, Viral and Rickettsial Disease Laboratory, California Department of Health Services, 850 Marina Bay Parkway, Richmond, CA 94804, Estados Unidos.
Correo electrónico: lchristi@dhs.ca.gov