Unos 12.000 niños y adolescentes alemanes padecen la enteropatía inflamatoria (EI). Los costes globales, directos e indirectos, de la EI superan los 1.000 euros por paciente y mes1. El reciente aumento de la incidencia de la enfermedad de Crohn, especialmente en los países industrializados2, y la marcada variación geográfica de la prevalencia de la enfermedad3-5 indica que los factores ambientales contribuyen a la etiología de la EI. Este aumento de la incidencia, así como las variaciones regionales, también se ha observado en la enfermedad atópica, como la rinitis alérgica y el asma atópica6.
Una posible explicación de estas observaciones es la denominada “hipótesis de la higiene”, que sugiere un aumento del riesgo de las enfermedades de la célula T ayudante 1 (Th-1) (como la enfermedad de Crohn) y 2 (Th-2) (como las alergias respiratorias) en respuesta a los valores decrecientes de la exposición microbiana al inicio de la vida7. Esta asociación podría estar mediada por una disminución de la estimulación de las citocinas reguladoras mediante organismos infecciosos5,8,9 (como las bacterias, los virus y los parásitos). En este contexto se ha demostrado que las infecciones parasitarias protegen de las alergias respiratorias8 y podrían ser eficaces en el tratamiento de la EI10.
Respecto a las alergias respiratorias, una serie de estudios epidemiológicos demostró una disminución de la prevalencia de alergias respiratorias entre las personas con contacto con animales de granja al principio de la lactancia11-14. La responsable de esta asociación inversa podría ser la carga de compuestos como las endotoxinas, los β-glucanos y el ácido murámico encontrado en estos ambientes15,16. Hasta ahora, sólo dos estudios incluyeron datos del riesgo de EI en los sujetos con contacto con una granja17,18, y ambas revisiones se centraron en los adultos: el primer estudio informó de una disminución de la mortalidad por EI en los granjeros17, mientras que un estudio reciente de casos y controles sobre adultos con EI informó de una asociación inversa entre la vida en una granja durante los 12 primeros años de vida y el riesgo de EC18. Los hallazgos disponibles sobre la asociación entre el contacto con animales de compañía y la EI han sido contradictorios hasta ahora18-20. Que sepamos, todavía no se ha desarrollado la relación entre el contacto con animales de granja durante la lactancia y el desarrollo de EI juvenil.
Por ello realizamos un estudio multicéntrico de casos y controles en Alemania para evaluar la posible asociación entre el contacto con los animales (de granja) y el posterior desarrollo de EI juvenil.
MÉTODOSPoblación de estudioEl estudio se realizó en 13 centros de referencia para la EI pediátrica de toda Alemania. Los controles fueron pacientes ingresados sometidos a cirugía del estrabismo en el centro oftalmológico de referencia más cercano al centro de referencia de EI. Siempre que fue posible escogimos un centro oftalmológico localizado en la misma localidad que el respectivo centro de referencia de EI. En una ciudad, el centro oftalmológico de referencia estaba a 24 km del centro de referencia de EI del estudio. Un centro oftalmológico de referencia rehusó participar, y un centro de EI no contó con un centro oftalmológico de referencia. En estos dos casos, los controles se tomaron en el centro oftalmológico de referencia más cercano de los participantes en el estudio.
Los centros ofrecieron la dirección de todos los casos y controles disponibles en los límites de edad escogidos (entre 6 y 18 años el 1 de enero de 2006). Incluimos a los pacientes independientemente de la edad al diagnóstico (casos) o de la fecha de la cirugía del estrabismo (controles). Cuando fue posible, los controles se seleccionaron al azar tratando de alcanzar una frecuencia de 2:1 e igualando por el año de nacimiento de los casos. Elestudio fue aprobado por el Comité de Ética de la Ludwig-Ma-ximilians-University Munich.
MétodosEntre marzo y agosto de 2006 nos comunicamos con los padres de los 1.133 casos y los 2.482 controles mediante un cuestionario postal. Ciento cinco casos habían contestado al cuestionario postal durante un estudio piloto, realizado en Múnich entre julio y agosto de 2005. Se remitieron hasta dos recordatorios a los que no habían contestado a las tres semanas de enviar el cuestionario. Además, en los centros con una respuesta < 90% tras el tercer correo (48 casos y 370 controles), nos comunicamos telefónicamente con los que no contestaron transcurridas 5 semanas del primer correo. De ellos, 224 accedieron a completar el cuestionario por teléfono.
Novecientos cinco sujetos (252 casos, 653 controles) no fueron elegibles. La mayoría de los controles no elegibles había cambiado de domicilio tras la cirugía del estrabismo (n = 468). Además, los sujetos nacidos fuera de Alemania fueron excluidos (20 casos, 54 controles). La razón fue que estudiamos ambientes de la primera infancia que pueden diferir considerablemente de un país a otro. Además, la etnia pudo asociarse con el riesgo de EI5 y no fue posible realizar un análisis estratificado por el escaso número de sujetos. Del mismo modo, excluimos de los análisis a los casos con colitis indeterminada por su escaso número (n = 37). Finalmente, excluimos a 13 casos y 68 controles con malformaciones congénitas, porque pueden asociarse tanto con estrabismo como con exposición a animales de granja en la lactancia. En conjunto, se dispuso de los datos del cuestionario del 89,8% de los casos elegibles y del 85,2% de los controles elegibles (tabla 1).
TABLA 1.Población del estudio y respuesta .
CuestionarioLa mayoría de los 27 puntos del cuestionario de los padres habían sido utilizados antes en un estudio sobre el contacto con animales de granja y la diabetes mellitus tipo 121. Los puntos se tomaron principalmente de los cuestionarios validados ya exis-tentes15,22 (International Study of Asthma and Allergies in Childhood, Allergies and Endotoxin Study). Además de los factores sociodemográficos patrón (edad, sexo, lugar de nacimiento, escolarización de los padres), evaluamos los posibles factores de riesgo de EI (EI en los padres, peso al nacimiento, edad gestacional, nutrición del lactante, guardería, número de hermanos). Los datos sobre factores ambientales incluyeron el tipo del municipio de residencia (aldea, pueblo, área urbana), el consumo de leche de vaca cruda durante la lactancia (“¿Qué tipo de leche de vaca consumió principalmente su hijo, si lo hizo, durante el primer año de vida: leche de vaca de los supermercados, leche de vaca cruda sin hervir directamente de la granja, leche de vaca hervida directamente de la granja o ningún tipo de leche de vaca?”) y el contacto regular con los animales de granja o de compañía (“¿Tiene, o ha tenido, su hijo contacto regular [al menos una vez a la semana] con los siguientes animales...?”). También se determinó la cronología del contacto regular con los animales (1.er año de vida, 2.o-6.o año de vida). Además se valoró la presencia de alergias respiratorias. También se preguntó a los padres el tipo (enfermedad de Crohn [EC], colitis ulcerosa [CU] o colitis indeterminada) y la edad de inicio de la EI.
Análisis estadísticosLos análisis se restringieron a los casos y controles con datos completos (748 casos, 1.481 controles; tabla 1). Utilizamos una tabulación cruzada para visualizar las distribuciones divariadas de los factores categóricos de predicción y los resultados. Como los datos no estuvieron igualados individualmente, se pudo utilizar análisis no condicionales. Desarrollamos modelos de regresión nominal para evaluar la asociación del riesgo de EC o de CU con el tipo de residencia y la exposición a animales durante la lactancia, ajustando respecto a los posibles factores de confusión: región de estudio (Norte, Este, Oeste, Sur), edad en cuartiles (≤ 11 años, 12-14 años, 15-16 años, 17-18 años), sexo, duración de la lactancia materna exclusiva (< 5 meses/≥ 5 meses), antecedentes de EI (EC, CU o colitis indeterminada, sí/no) en los padres, número de hermanos mayores (≥ 2 hermanos mayores/0-1 hermano mayor), mayor grado de escolarización de los padres (≥ 12 años frente a < 12 años de escolarización) y tabaquismo materno durante el embarazo (sí/no). El ajuste respecto a los centros de estudio no varió sustancialmente los resultados. Así pues, los modelos se ajustaron respecto a la región de estudio para aumentar el poder estadístico. Las proporciones de posibilidades totalmente ajustadas se compararon con las ajustadas sólo respecto a la edad y el sexo. Los modelos que evaluaron la asociación entre el contacto regular con los animales y la EC o la CU se restringieron a los sujetos que vivían en las áreas rurales. Como se ha demostrado que el contacto vital muy temprano con los animales desempeña un gran papel en la protección de las alergias respirato-11,14,15, y como encontramos que el contacto con animales de granja y domésticos durante el primer y el 2.o-6.o año de vida son muy colineales (R2 = 0,52 y R2 = 0,39, respectivamente) sólo incluimos una variable de contacto con animales durante el primer año de vida en estos modelos.
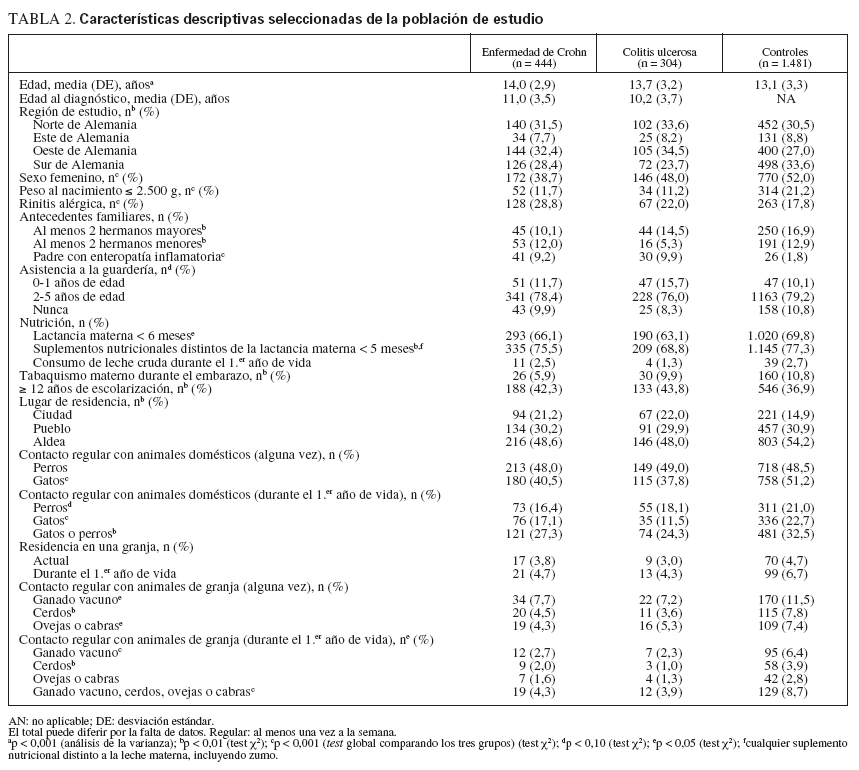
RESULTADOSEstadística descriptivaAnalizamos los datos de 748 casos y 1.481 controles. La edad media al diagnóstico de los pacientes con enfermedad de Crohn (EC) fue de 11 años (DE 3,5 años) y la de los pacientes con colitis ulcerosa (CU) de 10 años (DE 3,7 años). En los análisis divariados, los controles fueron algo más jóvenes que los casos, tuvieron mayor probabilidad de presentar bajo peso al nacimiento, menor probabilidad de que sus padres padecieran EI o hubieran alcanzado la enseñanza secundaria (tabla 2).
TABLA 2. Características descriptivas seleccionadas de la población de estudio
Comparados con los controles, los pacientes con EC tuvieron menos probabilidades de ser mujeres (39%, intervalo de confianza [IC] del 95%, 34-43%, frente al 52%, 50-55%), tener más de un hermano mayor (10%, 7-13%, frente al 17%, 15-19%) y haber estado expuestos al tabaquismo materno durante el embarazo (6%, 48%, frente al 11%, 9-12%). El 29% de los pacientes con EC informó de un diagnóstico de rinitis alérgica establecido por el médico (IC del 95% 25-33%), mientras que la prevalencia entre los controles fue de sólo el 18% (15-20%).
El 5% de los casos de CU (IC del 95% 3-8%) y el 13% de los controles (11-15%) tuvo al menos dos hermanos menores. Además, el 31% (26-36%) de los casos de CU había recibido suplementos nutricionales (cualquier nutrición distinta a la leche materna, incluyendo el zumo) después de los 4 meses de edad comparado con sólo el 22% (20-24%) del grupo de control.
Vivir en áreas urbanasLos casos con EC y CU tuvieron mayor probabilidad de vivir en áreas urbanas que los controles (21% [IC del 95%, 17-25%] de los pacientes con EC, 22% [17-28%] de los casos con CU y 15% [13-17%] de los controles; tabla 2). Tras el ajuste respecto a los posibles factores de confusión, la odds ratio (OR) fue 1,5, IC del 95%, 1,1-2,0, para EC y 1,5, IC del 95%, 1,1-2,1 para CU (tabla 3). En este modelo, las posibilidades de haber sido diagnosticado de rinitis por el médico aumentaron significativamente en la EC (1,6; 1,3-2,1) pero no en la CU (1,2; 0,9-1,7).
TABLA 3. Asociaciones entre determinados factores y la enfermedad de Crohn y la colitis ulcerosa
Contacto regular con animales durante la infanciaPara disminuir la posible confusión o modificación del efecto por el lugar de residencia, los análisis múltiples de la asociación entre el contacto regular con los animales durante la infancia y la EI se restringió a los sujetos que vivían en las áreas rurales.
El modelo 1 incluyó el contacto regular con animales domésticos (gatos o perros) o de granja (ganado vacuno, cerdos, ovejas o cabras) durante el primer año de vida (tabla 4). Las posibilidades de contacto regular con cualquier animal de granja durante el primer año de vida disminuyeron significativamente en la EC (OR = 0,5; IC del 95%, 0,3-0,9) y en la CU (0,4; 0,2-0,8). Respecto al contacto regular con animales domésticos, no se encontró una asociación estadísticamente significativa con la EC (1,0; 0,8-1,3) o la CU (0,9; 0,6-1,2) tras el ajuste respecto a posibles factores de confusión.
TABLA 4. Asociaciones entre contacto con animales durante el 1.er año de vida y la enfermedad de Crohn y la colitis ulcerosa
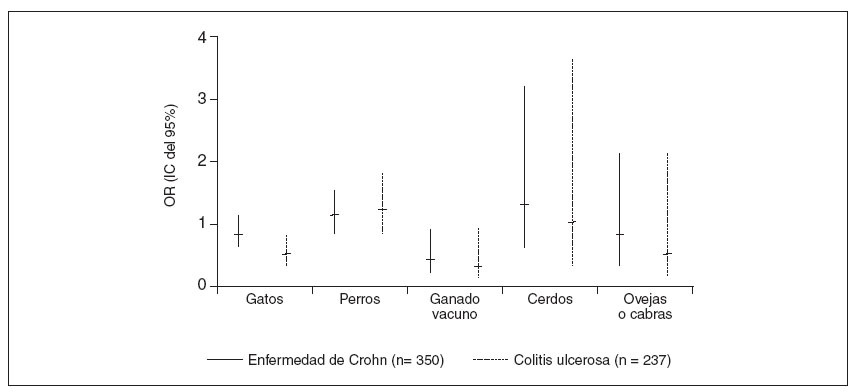
Fig. 1. Asociaciones entre el contacto con determinados tipos de animales durante el 1.er año de vida y la enfermedad de Crohn y la colitis ulcerosa. Resultados del modelo de regresión nominal múltiple (ajustada respecto a la edad, el sexo, la región, la escolarización de los padres, el peso al nacimiento, el tabaquismo materno durante el embarazo, los hermanos mayores, la rinitis alérgica, la enteropatía inflamatoria en los padres y mutuamente ajustada respecto a las demás variables) comparados con 1.260 controles. Análisis restringido a los sujetos que viven en áreas rurales. IC: intervalo de confianza; OR: odds ratio.
El modelo 2 incluyó el contacto regular con cada uno de los animales de granja, gatos y perros durante la infancia (fig. 1). En la EC, la OR disminuyó significativa-mente para quienes tuvieron un contacto regular con el ganado vacuno (0,4; 0,2-0,9), mientras que en el contacto regular con los gatos hubo una disminución sólo mínimamente significativa tras el ajuste (0,8; 0,6-1,1). Las posibilidades con la CU tuvieron una relación inversa con el contacto regular con el ganado vacuno (0,3; 0,1-0,9) y con los gatos (0,5; 0,3-0,8).
DISCUSIÓNPresentación de los hallazgos principalesNuestro estudio ofrece nuevas pruebas de que el contacto con los animales de granja, especialmente el ocurrido durante el primer año de la vida, uno de los más importantes factores de protección frente a las alergias respiratorias, también podría disminuir el riesgo de EI en los niños. Tampoco encontramos que los niños con enfermedad de Crohn (EC) tuvieran un mayor riesgo de rinitis alérgica. En conjunto, esto indica que la hipótesis de la higiene es cierta no sólo para las enfermedades alérgicas, sino también para la EI.
Potencias y debilidades del estudioPudimos conseguir una gran evidencia estadística mediante la inclusión de un gran número de sujetos con gran prevalencia de exposición temprana en la vida a los animales de granja. Además, utilizamos un detallado cuestionario que contuvo principalmente puntos norma-lizados15,22. Además, conseguimos una gran tasa de respuesta, superior al 85%.
Nuestro estudio confirmó, además, alguno de los conocidos patrones de riesgo de la EI juvenil: la EC se asoció con el sexo masculino y la CU no lo hizo18, y tanto la EC como la CU se asociaron con EI en los padres18,30. La variación urbana-rural de EC y CU, así como el efecto protector sobre el riesgo de EC de haber tenido hermanos mayores, también refuerzan los hallazgos anteriores5,18. Para evaluar aún más la validez de nuestros resultados, analizamos la asociación entre el contacto del lactante con el animal de granja y la rinitis alérgica en los controles. Este análisis confirmó el efecto protector respecto a las alergias respiratorias del contacto con el animal de granja, observado en estudios anteriores12,13,29 (OR = 0,6; IC del 95%, 0,3, 1,0).
Sin embargo, dada la pérdida de cerca del 20% de los controles a causa de la emigración de las áreas elegibles, el momento de la cirugía del estrabismo pudo causar un sesgo de selección. Aun no siendo probable que los que se trasladaron difiriesen sistemáticamente de los que no se mudaron con respecto a las variables del estudio, carecemos de información que nos permita describir este grupo.
La selección de los pacientes con EI en los centros de referencia podría haber sesgado el estudio hacia la selección en la muestra de los casos más graves de EI, que necesitaran tratamiento en estos centros especializados. Por lo tanto, nuestros resultados podrían no ser generalizables a los casos de EI menos graves.
Cerca del 10% de quienes respondieron cumplimentaron el cuestionario mediante una entrevista telefónica, lo que pudo introducir un sesgo de notificación23. La restricción de nuestros análisis a los que contestaron por escrito el cuestionario no cambió los resultados (datos no ofrecidos).
Dado el relativamente escaso número de niños diagnosticados por primera vez de EI, no pudimos restringir el estudio a los casos de incidencia. De forma similar, los niños se sometieron mayoritariamente a la cirugía del estrabismo alrededor de los 6 años de edad. Así pues, hubo que seleccionar los controles de los archivos de los centros de referencia. El resultado pudo ser un sesgo de recuerdo. Como los padres de los casos y de los controles probablemente desconocían la posible asociación entre los factores de granja y la EI, el sesgo de recuerdo debería ser pequeño. No igualamos individualmente los casos y los controles, porque el igualamiento resulta en una pérdida de posibles sujetos del estudio, por lo que disminuye la eficiencia. Además, el igualamiento puede resultar incluso en una mayor dificultad para controlar respecto a factores adicionales de confusión24.
Una importante preocupación de los estudios de casos y controles proviene de la selección de un grupo de control que refleje adecuadamente la base de estudio subyacente25. Como la EI se trata típicamente en centros locales de referencia que cubren una amplia área geográfica no fue factible seleccionar a los controles poblaciones utilizando datos del registro de población de todas las comunidades en que hubo casos. Por lo tanto, hubo que seleccionar los controles hospitalarios que se sometieron a tratamiento en un centro de referencia con un área de cobertura similar. Como el tratamiento de la EI juvenil, la cirugía del estrabismo sólo se realiza en unos pocos centros de referencia especializados. Como 11 de los 13 centros de referencia de EI estaban localizados en una ciudad con un centro de referencia para la cirugía del estrabismo, los controles sometidos a cirugía del estrabismo fueron considerados igualmente probables de ser tratados en el mismo hospital si hubieran sido diagnosticados de EI25. La restricción de nuestros análisis a los centros de referencia de la EI situados en la misma ciudad que los centros quirúrgicos de referencia no cambió la estimación del riesgo (datos no ofrecidos).
Además, la cirugía del estrabismo no se asocia al tipo de municipio (rural o urbano) ni a la exposición a animales (de granja) durante la lactancia. El que el lugar de residencia de los controles fuera similar al de un estudio anterior que utilizó un cuestionario comparable apoya esta afirmación21. Como la malformación congénita puede asociarse con el estrabismo y los padres de los niños con una malformación pueden estar más preocupados acerca del contacto con animales de granja, excluimos a los casos y los controles con malformaciones congénitas en un intento por disminuir un posible sesgo debido a la selección de los pacientes con estrabismo. No obstante, pudo producirse un sesgo porque la prematuridad y el bajo peso al nacimiento son conocidos factores de riesgo de estrabismo26,27. Este sesgo puede explicar la mayor prevalencia entre los controles, comparados con los casos, de partos pretérmino, bajo peso al nacimiento y tabaquismo materno durante el embarazo. El que la prevalencia de prematuridad, bajo peso al nacimiento y tabaquismo materno durante el embarazo fuera comparable a lo publicado en los anteriores estudios alemanes ofrece más pruebas de esta conjetura21,28. La mayor prevalencia de prematuridad entre los controles también podría ser una razón para la falta de asociación entre el consumo de leche cruda y estado de caso. Esta asociación se ha descrito con anterioridad en las enfermedades alérgicas14 pero no pudo ser confirmada en la EI mediante el análisis multivariado en un reciente estudio de Bernstein et al18. Sin embargo, el escaso número de niños que consumieron leche cruda durante el primer año de vida (n = 54) limitó el poder de estos análisis en nuestro estudio. En conjunto, la restricción de nuestros análisis a los niños con peso normal al nacimiento no cambió nuestros hallazgos (razones de posibilidades ajustadas respecto al contacto con un animal de granja durante la lactancia: EC 0,6, IC del 95%, 0,3-1,0; CU 0,4, IC del 95%, 0,2-0,8).
Discusión de los resultados en el contexto de los estudios anteriores
Nuestro hallazgo de un efecto protector frente a la EI del contacto temprano con gatos concuerda con un estudio reciente en pacientes adultos con EI18 pero contrasta con otra revisión que indica un mayor riesgo de EC juvenil asociada con el contacto con los animales de compañía20. Sin embargo, el último estudio incluyó principalmente a habitantes de ciudad y no distinguió entre los distintos tipos de animales de compañía.
La observación de que el contacto con los animales durante el primer año de vida se asocia con la EI concuerda con los resultados de los estudios sobre las alergias respiratorias. Se supone que el contacto temprano con los ambientes de granja es especialmente efectivo mediante la interacción con el sistema inmunitario innato. Por desgracia, no evaluamos el contacto prenatal con ambientes de granja11.
Vivir en una granja durante la lactancia no estuvo asociado, por sí mismo, con la EI. Una explicación podría consistir en el escaso número de sujetos que vivía en una granja. Otro punto pudo ser que vivir en una granja no implica necesariamente el contacto con los animales de granja. Como se ha demostrado anteriormente respecto a las alergias respiratorias, el efecto protector de la granja está asociado principalmente con la exposición al ganado11,12, lo que pudo estar mediado por los compuestos microbianos encontrados en estos ambientes. Esto concuerda con la hipótesis de que la exposición infantil temprana a compuestos microbianos ayuda a establecer un equilibrio inmunológico entre las células T proinflamatorias y las inductoras de tolerancia8,10. Además de esta evidencia epidemiológica, recientes ensayos clínicos han demostrado que las infecciones gastrointestinales parasitarias pueden ser eficaces en el tratamiento de la EC y, especialmente, de la CU10.
Que sepamos, nuestra revisión es la primera en demostrar una relación entre la rinitis alérgica y la EI. Esta asociación sólo se observa en la EC y pudo ser atribuible a las similitudes en el polimorfismo NOD2/CARD1531,32. No pudimos evaluar si la EC también se asocia con el asma, porque nuestro cuestionario no incluyó esta información32.
CONCLUSIONESLos resultados de este estudio indican que el contacto con animales durante la lactancia, uno de los principales factores de protección frente a las alergias infantiles, también puede disminuir el riesgo de EI juvenil. Esta observación concuerda con la hipótesis de que las enfermedades atópicas y la EI podrían tener mecanismos fisiopatológicos similares32. Es necesario realizar estudios prospectivos, que incluyan datos objetivos de exposición, para confirmar nuestros hallazgos. A la larga, podrían ayudar a desarrollar estrategias preventivas eficaces.
AGRADECIMIENTOSEste trabajo fue financiado por una beca de investigación de “Deutsche Crohn und Colitis Vereinigun e.V.”. Los autores afirman ser independientes de los financiadores.
Los siguientes miembros del CAT Study Group han contribuido significativamente al éxito del estudio y, por lo tanto, son coautores del trabajo: Dr. G. Düker, Dr. M. Lentze (University Children’s Hospital Bonn); Dr. P. Roggenkämper (University Ophthalmic Center Bonn); Dr. M. Classen (Children’s Hospital Links der Weser, Bremen); Dr. R. Ritzel (Ophthalmic Center Bremen-Mitte); Dr. M.W. Laass, Dr. J. Henker (University Chil-dren’s Hospital Dresden); Dr. K. Pollack (University Ophthalmic Center Dresden); Dr. A. Ballauff (University Children’s Hospital Essen); Dr. J. Esser (University Ophthalmic Center Essen); Dr. H.-G. Posselt, Dr. A. Krahl (University Children’s Hospital Frankfurt am Main); Dr. H. Lenhartz, Dr. D. Wenning (University Children’s Hospital Heidelberg); G. Kolling (University Ophthalmic Center Heidelberg); Dr. O. Ehrt (University Ophthalmic Center Munich); Dr. R. Behrens (Children’s Hospital Nu-remberg-South); Dr. G.C. Gusek-Schneider (University Ophthalmic Center Erlangen); Dr. B. Rodeck (Children’s Hospital, Marienhospital Osnabrück); Dr. V. Seiberth (Ophthalmic Center, Marienhospital Osnabrück); Dr. T. Lang (Children’s Hospital, Krankenhaus Barmherzige Brüder Regensburg); Dr. B. Lorenz, Dr. C. Friedburg (Department of Pediatric Ophthalmology, Strabismology, and Ophthalmogenetics, University of Regensburg); Dr. A. Enninger (Department of Pediatrics, Olgahospital, Klinikum Stuttgart); Dr. A. Busch, Dr. M. Stern (University Chil-dren’s Hospital Tübingen); Dr. D. Besch (University Ophthalmic Center Tübingen); Dr. K.M. Keller (Children’s Hospital, Deutsche Klinik für Diagnostik Wiesbaden); Dr. U. Steinhorst (Ophthalmic Center, Wilhelm-Fresenius Klinik Wiesbaden).
Damos las gracias a todos los participantes.
La Sra. Poluda y la Sra. Mueller usaron secciones de este artículo para la tesis de doctorado.
Correspondencia: Katja Radon, PhD, Unit for Occupational and Environmental Epidemiology & NetTeaching, Institute and Outpatient Clinic for Occupational and Environmental Medicine, Ziernssenstrasse 1, D-80336 Múnich, Alemania.
Correo electrónico: katja.radon@med.uni-muenchen.de