Los abordajes terapéuticos de la enuresis nocturna primaria (ENP) son numerosos, incluyendo la modificación del comportamiento, el tratamiento con alarma y los medicamentos. El tratamiento médico de la ENP consiste principalmente en la administración de desmopresina o de imipramina. Los agentes anticolinérgicos, como la oxibutinina y la tolterodina, disminuyen o eliminan la hiperactividad del detrusor y pueden ser especialmente útiles para los pacientes con síntomas de las vías urinarias bajas (VUB) o enuresis asociada con una vejiga hiperactiva1 (VHA). En ausencia de hiperactividad vesical, se cree que los agentes anticolinérgicos ejercen un escaso efecto en el tratamiento de la ENP monosintomática2.
Uno de los desafíos farmacológicos del tratamiento de la ENP consiste en predecir quién responderá a la desmopresina. La capacidad funcional vesical (CFV) ha demostrado ser un factor fiable de predicción de la respuesta a la desmopresina; los niños con mayor capacidad tienen más probabilidades de mostrar respuestas satisfactorias3-6. Atendiendo a la investigación anterior, combinamos con frecuencia la desmopresina con el tratamiento anticolinérgico en los niños con fracaso o respuesta parcial al tratamiento con desmopresina aislada en nuestra consulta de urología pediátrica. El fundamento se basa en el concepto del posible aumento de la CFV mediante el tratamiento anticolinérgico, lo que incrementa la respuesta a la desmopresina. Intuitivamente, este tratamiento parece ser razonable, ya que la desmopresina y el agente anticolinérgico actúan mediante 2 mecanismos distintos que pueden sumarse en la prevención de la enuresis nocturna; es decir, la desmopresina disminuye la producción de orina y el agente anticolinérgico permite que la vejiga almacene mayor cantidad de orina.
Aunque se ha publicado el tratamiento combinado (desmopresina más un agente anticolinérgico), este método terapéutico se ha informado principalmente en los niños con enuresis nocturna y síntomas de las VUB o VHA7. Sólo algunos estudios han examinado el tratamiento combinado de los niños con enuresis nocturna secundaria monosintomática resistente a la desmopresina8-11. Las limitaciones de estos estudios incluyen la ausencia de asignación aleatoria al tratamiento, la falta de un grupo de pacientes controlado con placebo, el empleo de agentes anticolinérgicos de acción corta y el pequeño tamaño de la muestra. Nuestro estudio intenta abordar estos temas examinando la eficacia del tratamiento combinado con desmopresina más un agente anticolinérgico de liberación sostenida en un ensayo controlado con placebo sobre niños con enuresis en quienes fracasó el tratamiento anterior con desmopresina aislada.
MÉTODOSSelección y valoración de los pacientesÉste fue un estudio realizado en una sola institución, y los pacientes se tomaron de entre los remitidos a nuestra consulta de urología pediátrica para el tratamiento de la enuresis. Los nuevos pacientes con ENP monosintomática refractaria a la desmopresina se seleccionaron prospectivamente para el estudio. Para la inclusión en el estudio se exigió un mínimo de 4 noches húmedas a la semana. La selección sistemática de pacientes se realizó antes de la inclusión y el inicio del tratamiento combinado. Esta selección sistemática consistió en un diagrama de frecuen-cia/volumen y un registro de eliminación de 24 h durante 3 días, para descartar la disfunción de las VUB y para evaluar los problemas de eliminación intestinal. También se realizó un registro nocturno durante 1 semana para documentar el número de noches húmedas con el tratamiento con desmopresina. Todos estos registros se tomaron durante un período de 2 a 3 semanas antes de la entrada en el estudio.
Criterios de inclusión y de exclusiónLos pacientes de 6 a 17 años de edad fueron elegibles para la inclusión. Fue necesario que todos los pacientes tuvieran una ENP monosintomática y que hubiera fracasado el tratamiento oral con desmopresina aislada, a la dosis máxima de 0,6 mg por noche (tres comprimidos de 0,2 mg cada noche). El fracaso se definió como la respuesta parcial o nula al tratamiento con desmopresina. La falta de respuesta se definió como una disminución del 0% al 49% y la respuesta parcial como una disminución del 50% al 89% del número de noches húmedas a la semana12.
Los pacientes fueron excluidos del estudio si en la historia clínica, los registros miccionales o durante la exploración física se presentan síntomas de las VUB o problemas de eliminación intestinal (como encopresis o estreñimiento). En concreto, se excluyó a los pacientes con algún episodio de incontinencia diurna, aumento o disminución de la frecuencia miccional (µ8 o µ3 micciones diarias, respectivamente), encopresis o estreñimiento. El estreñimiento se definió aplicando las definiciones combinadas de los criterios de Roma II y el Paris Consensus on Childhood Constipation Terminology Group13,14. Se consideró estreñimiento la presencia de cualquiera de estas situaciones: deposiciones duras, parecidas a guijarros, < 3 deposiciones a la semana, > 1 episodio de incontinencia fecal a la semana, gran volumen de deposiciones en el recto o palpable en la exploración abdominal, emisión de tal cantidad de deposiciones que podrían obstruir el retrete, posturas de retención y comportamiento de evitación y antecedente de defecación dolorosa. También se excluyó a los pacientes si estaban recibiendo algún tratamiento anticolinérgico durante el estudio sistemático para la inclusión, tenían alergia a los medicamentos anticolinérgicos utilizados para la relajación vesical o un antecedente de retención gástrica o tenían un glaucoma de ángulo estrecho no controlado.
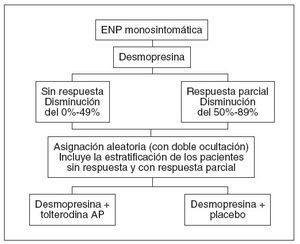
Diseño del estudioSe utilizó un procedimiento de designación aleatoria estratificada para adscribir a los pacientes a 2 grupos de tratamiento, es decir, desmopresina más tolterodina de acción prolongada o desmopresina más placebo (fig. 1). Los grupos formados se basaron en el grado de fracaso inicial del tratamiento aislado con desmopresina, y los pacientes fueron calificados como sin respuesta o con respuesta parcial, que se consideraron variables de confusión en el estudio. Mediante la asignación aleatoria en cada grupo garantizamos el equilibrio de las distribuciones de falta de respuesta y de respuesta parcial en los 2 grupos de tratamiento. Se utilizaron números aleatorios generados por ordenador para asignar a los pacientes a los 2 grupos de tratamiento en cada estrato.
Fig. 1. Diseño del estudio del tratamiento combinado. AP: acción prolongada; ENP: enuresis nocturna primaria.
Los pacientes recibieron un frasco no etiquetado de cápsulas de tolterodina de liberación ampliada o de placebo igualado. Se pidió a los pacientes que tomasen 1 cápsula cada noche, junto con su dosis total de tratamiento con desmopresina (0,6 mg cada noche) durante 4 semanas. El coordinador del estudio mantuvo una lista en el archivo maestro que identificó el tratamiento recibido, pero no tuvo comunicación directa con el paciente durante la distribución de los frascos de tratamiento no etiquetados. Se escogió arbitrariamente la dosis de 4 mg tolterodina de acción prolongada en cápsulas por ser la dosis inicial recomendada para el tratamiento de la VHA. Todos los pacientes fueron informados que el empleo de tolterodina de acción prolongada no estaba aprobado y, para el consentimiento informado, recibieron la información aprobada por la Washington University Human Research Protection Office.
Se indicó a los cuidadores de los pacientes que informasen, al final del período de tratamiento (1 mes), del número de días y las dosis de medicamentos administradas. Se recogieron los frascos de medicamentos para verificar los comprimidos tomados durante el período de tratamiento. La falta de cumplimiento del paciente o una reacción alérgica intensa al tratamiento combinado provocó la retirada del estudio.
Medidas del resultadoMediante la información de los diagramas de frecuencia/vo-lumen de 24 h durante 3 días previos a la entrada y del registro nocturno durante 1 semana, los grupos de tratamiento configurados aleatoriamente se evaluaron respecto a la edad, el sexo, la CFV y el número de noches húmedas a la semana a la entrada. Las comparaciones del número de noches húmedas en los registros nocturnos previos al tratamiento combinado y durante la última semana del tratamiento combinado sirvieron para determinar la eficacia del tratamiento combinado. En concreto, se comparó la diferencia de la respuesta entre el placebo y el agente anticolinérgico en combinación con la desmopresina.
Los resultados del tratamiento se clasificaron en “éxito” o “sin éxito” según los registros nocturnos durante 1 semana al final del tratamiento. El resultado con éxito incluyó las siguientes respuestas, definidas por el Standardisation Committee de la International Children’s Continence Society12: respuesta completa, sin noches húmedas; respuesta, disminución en µ90% del número de noches húmedas; respuesta parcial, disminución del número de noches húmedas del 50% al 89%. El resultado sin éxito estuvo definido por la falta de respuesta (disminución en < 50% del número de noches húmedas).
Plan estadístico y analíticoSegún las definiciones anteriores, nuestro resultado de interés tuvo una naturaleza binaria (húmedo o seco; éxito o no). Respecto al objetivo primario, la valoración de la eficacia del tratamiento combinado de los niños con fracaso del tratamiento con desmopresina aislada por una ENP, se utilizó un test de µ2 para comparar las proporciones de éxito en los 2 grupos de tratamiento. Aunque se trató de un ensayo clínico con asignación aleatoria, algunas variables de confusión pudieron no estar equilibradas en los 2 grupos de tratamiento. Por ello, se utilizó un modelo de regresión logística para comparar el riesgo de medir reiteradamente los episodios húmedos por noche durante 7 noches en los 2 grupos de tratamiento, ajustando por la propensión previa al tratamiento a los episodios húmedos y la edad. Mediante el empleo de ecuaciones de estimación generalizada, examinamos en primer lugar la posible interacción entre tratamiento y tiempo. Cuando hubo pruebas de la presencia de tal interacción, resumimos los efectos del tratamiento como efecto medio durante el tiempo. Además, se utilizó un test y apareado bilateral para comparar la media de la frecuencia semanal de enuresis nocturna en los grupos antes y después del tratamiento. Para valorar los criterios de respuesta de la International Chil-dren’s Continence Society, estimamos un tamaño de la muestra de 65 pacientes en cada grupo, según las siguientes premisas: 1) un resultado primario aislado de éxito del tratamiento, 2) una comparación primaria (tasa de éxito con desmopresina más placebo frente a la de desmopresina más tolterodina de acción prolongada), 3) un test de µ2 bilateral, con corrección por continuidad, con significación estadística, 4) una probabilidad de error de tipo I asociado con el test apareado de 0,05, 5) una probabilidad de error de tipo II asociado con el test de 0,2 (la potencia del test es del 80%) y 6) una tasa esperada de éxito en el tratamiento del 50% con desmopresina más placebo y una diferencia clínicamente importante de las tasas de éxito, del 25%.
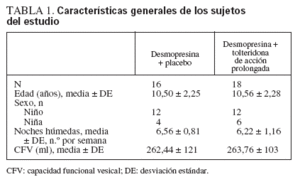
RESULTADOSEn principio habíamos planeado examinar a 2 subgrupos con ENP monosintomática refractaria a la desmopresina, es decir, sin respuesta y con respuesta parcial al tratamiento con desmopresina. Durante el período de inclusión en el estudio, sólo fueron visitados en la consulta externa de urología pediátrica los pacientes calificados de sin respuesta. El estudio se cerró a los 3 años, y 48 pacientes cumplieron los criterios de inclusión. Siete pacientes optaron por no participar en el estudio. De los 41 participantes, 7 fueron excluidos por temas de falta de cumplimiento, es decir, documentación incompleta de los registros nocturnos durante 1 semana o mal cumplimiento en la toma del medicamento. La tabla 1 presenta las características de entrada de los sujetos del estudio. Durante el período de estudio no hubo acontecimientos adversos.
TABLA 1. Características generales de los sujetos del estudio
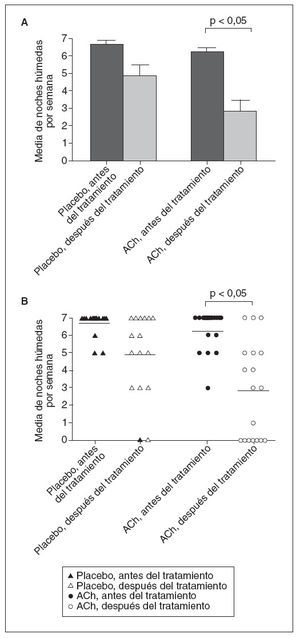
Tras 1 mes de tratamiento observamos una significativa disminución de la cifra media de noches húmedas en el grupo de tratamiento combinado que recibió tolterodina de acción prolongada, comparado con placebo (fig. 2). La tabla 2 presenta los resultados del tratamiento con y sin éxito. Cuando examinamos los resultados del tratamiento clasificados según el grado de respuesta, observamos que el grupo de tolterodina de acción prolongada mostró una mayor tasa de respuestas completas y parciales (44%) que el grupo placebo (31%). Además, al examinar las tasas de falta de respuesta, la proporción de los pacientes con una falta absoluta de respuesta (cambio del 0%) en el grupo placebo (44%) fue mucho mayor que en el grupo de tolterodina de acción prolongada (16,5%). Mediante el empleo de una ecuación de estimación generalizada, comparamos luego el riesgo de episodios húmedos por noche entre los 2 grupos y ajustada respecto a la propensión previa al tratamiento de episodios húmedos y edad (fig. 3). No observamos interacción tiempo/trata-miento alguna, y encontramos una significativa disminución del riesgo de un episodio húmedo, 66%, en el grupo de tolterodina de acción prolongada, comparado con el grupo de placebo (proporción de posibilidades [odds ratio]: 0,22; intervalo de confianza del 95%: 0,12-0,98).
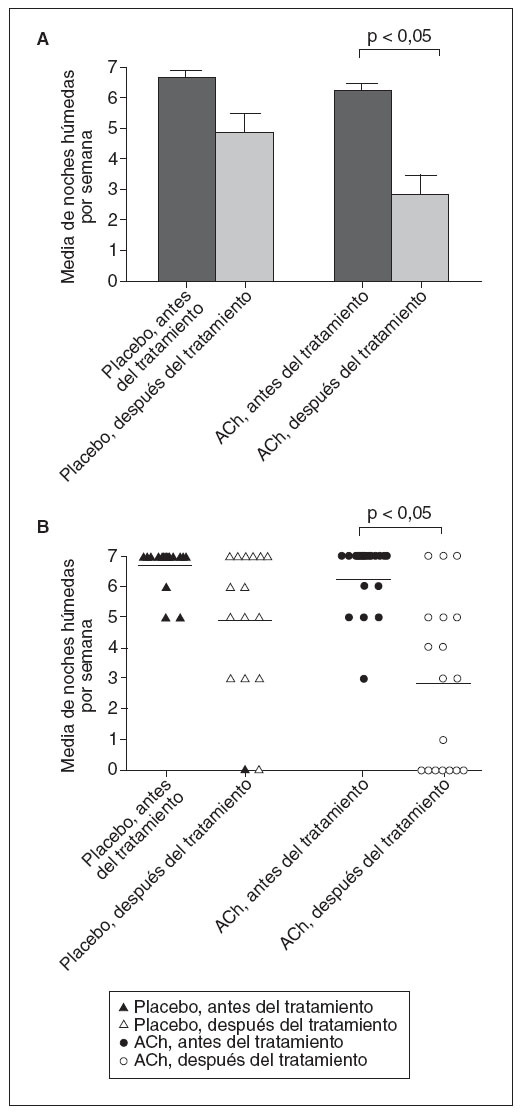
Fig. 2. Respuestas al tratamiento combinado. A: número de noches húmedas antes y después del tratamiento (media ± EE). B: diagrama de dispersión de los resultados de los pacientes con desmopresina más tolterodina de acción prolongada (círculos) (claros: antes del tratamiento; oscuros: después del tratamiento). ACh: agente anticolinérgico (tolterodina)
TABLA 2. Tasas de respuesta al tratamiento
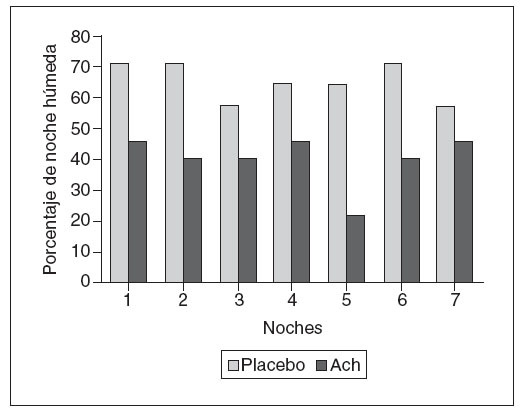
Fig. 3. Análisis por ecuación de estimación generalizada de los resultados tras el tratamiento. Los valores representan el riesgo de episodios húmedos por noche durante 7 días en los 2 grupos de tratamiento, ajustando respecto a la propensión a episodios húmedos previa al tratamiento y a la edad. ACh: agente anticolinérgico.
ANÁLISISLa oxibutinina es uno de los medicamentos anticolinérgicos utilizados en el tratamiento de la VHA en los niños, y es indudable que el tratamiento anticolinérgico provoca la disminución de la enuresis nocturna cuando existen síntomas de las VUB concomitantes7,10,15,16. Sin embargo, en ausencia de síntomas de las VUB, el tratamiento anticolinérgico no parece ser un tratamiento aislado eficaz para la ENP. Así lo confirmó el único ensayo controlado con placebo publicado que examinó la eficacia de la oxibutinina en el tratamiento de la ENP monosintomática. Lovering et al2 observaron que la oxibutinina no fue más eficaz que el placebo en el tratamiento de la enuresis nocturna sin síntomas de las VUB.
Los agentes anticolinérgicos pueden desempeñar un papel en un subgrupo de niños con enuresis sin síntomas beración prolongada. La hiosciamina no se ha utilizado rutinariamente en la urología pediátrica desde el desarrollo de agentes anticolinérgicos más selectivos y de mayor duración (como formulaciones de oxibutinina o tolterodina de liberación ampliada), y en la actualidad, la desmopresina se administra por vía oral en lugar de nasal, para mejorar el suministro de la dosis8,20,21. Aunque no se sabe si el tratamiento combinado con una formulación de acción prolongada de un agente anticolinérgico es más eficaz que la forma de liberación inmediata en el tratamiento de la enuresis nocturna, optamos por utilizar un agente anticolinérgico de acción prolongada para mantener una concentración sérica continua durante la noche y disminuir al mínimo el perfil de efectos secundarios observado con las formulaciones de liberación inmediata. Suponemos que esto mejoraría nuestra tasa de respuesta, comparada con los agentes anticolinérgicos de liberación inmediata.
El empleo del tratamiento combinado con desmopresina y oxibutinina en el tratamiento de la ENP monosintomática resistente a desmopresina se ha asociado con resultados prometedores9-11. En su estudio inicial, Nevéus et al10 informaron que el 71% de los 28 pacientes que no respondieron al tratamiento aislado con desmopresina experimentaron una disminución µ50% en el número de noches húmedas con el tratamiento combinado. En nuestro estudio, la tasa de respuesta al tratamiento combinado también mostró mejoría respecto al tratamiento aislado con desmopresina, pero no fue tan sorprendente (44%), lo que puede reflejar las diferencias de los diseños del estudio. La diferencia más notable de las tasas de respuesta en nuestros grupos de tratamiento fue la mayor proporción de niños del grupo placebo que no mostró cambio, comparado con el grupo de desmopresina más tolterodina de acción prolongada (44% y 17%, respectivamente). En un reciente estudio que examinó el tratamiento combinado de quienes no respondieron a la desmopresina, Radvanska et al11 encontraron una disminución del 43% de la cifra media de noches húmedas por semana tras el tratamiento con desmopresina y oxibutinina. Este hallazgo fue similar a nuestros resultados, como indica la disminución del 45% en la cifra media de noches húmedas por semana en nuestros pacientes que recibieron desmopresina y tolterodina de acción prolongada (6,22-2,83 noches húmedas por semana).
En el tratamiento de los niños con enuresis puede haber distintos grados de respuesta. La International Chil-dren’s Continence Society ha recomendado agrupar a los niños en subgrupos con distintos grados de respuesta al tratamiento (respuesta completa, respuesta, respuesta parcial y falta de respuesta) a efectos de comparación12. Nuestra muestra nos impidió sacar conclusiones respecto a estas subcategorías de las tasas de respuesta; sin embargo, pudimos analizar detenidamente la respuesta al tratamiento según los cambios de la cifra media de noches húmedas y la propensión a las noches húmedas. Observamos una significativa disminución del número de noches húmedas por semana y una disminución del 66% en la propensión a las noches húmedas tras el tratamiento combinado, comparado con desmopresina más placebo. Se debe subrayar que nuestros pacientes estuvieron muy seleccionados para evitar cualquier impacto de confusión de los síntomas, evidentes o latentes, de las VUB. La inmensa mayoría de los pacientes remitidos a nuestra clínica tuvo enuresis con rasgos de síntomas de VUB, lo que limitó nuestro conjunto de pacientes monosintomáticos durante el período de 3 años. No está claro si las subcategorías de las tasas de respuesta podrían haber sido más significativas si hubiéramos podido reclutar a más pacientes.
Cabe destacar que nuestro estudio no intentó definir o identificar un mecanismo de predicción de la respuesta al tratamiento combinado de los pacientes monosintomáticos sin respuesta a desmopresina. Existen relativamente pocos estudios que hayan explorado los posibles mecanismos de predicción de una respuesta favorable al tratamiento combinado de quienes no respondieron a desmopresina, sin que se haya identificado un mecanismo definitivo. En un pequeño grupo de pacientes seleccionados que recibieron tratamiento combinado y alcanzaron la continencia, Nevéus9 observó que los niños tendieron a tener una vejiga más pequeña, además de mayores valores de producción de orina y una baja capacidad de concentración renal. En otro estudio, Radvanska et al11 examinaron distintos métodos de estimación de la capacidad vesical que podría predecir la respuesta a la desmopresina y al tratamiento combinado en una población enurética similar. En concreto, los autores examinaron el volumen máximo orinado durante el libre acceso a la ingestión de líquidos y tras una sobrecarga acuosa y encontraron que las alteraciones del volumen máximo miccionado durante el libre acceso a la ingestión de líquidos predecía la respuesta a la desmopresina, pero no demostraron que resultados de ninguno de los métodos de estimación de la capacidad vesical pudieran predecir la respuesta al tratamiento combinado. Vale la pena realizar nuevos estudios para identificar las características que puedan predecir qué niños debieran tratarse con el tratamiento combinado.
Aunque estos estudios mecánicos sean importantes, se ha destacado la necesidad de un ensayo controlado con placebo para validar este régimen de tratamiento combinado de la ENP monosintomática resistente a la desmopresina9,11. Es importante reseñar el “efecto placebo” en nuestros grupos de tratamiento. Pese a la existencia de una diferencia estadísticamente significativa en la cifra media de noches húmedas y la disminución del 66% en la propensión a las noches húmedas tras el tratamiento en el grupo de desmopresina más tolterodina de acción prolongada, también se produjo una tendencia global a la disminución de las noches húmedas en el grupo de placebo. Un hallazgo interesante fue que los sujetos de nuestro estudio incluyeron a una pareja de gemelos que fueron asignados aleatoriamente a distintos grupos de tratamiento, pero que mostraron respuesta completa a los diferentes tratamientos. En conjunto, estos hallazgos subrayan la necesidad de los ensayos controlados con placebo para valorar críticamente la eficacia de una modalidad terapéutica.
CONCLUSIONESNuestro estudio es el primer ensayo prospectivo, aleatorizado, controlado con placebo, en comparar el efecto de la desmopresina combinada con un tratamiento anticolinérgico de acción prolongada como relajante vesical en la ENP monosintomática. Nuestros resultados ayudan a validar una estrategia de tratamiento con tratamiento combinado de los niños con ENP monosintomática refractaria a la desmopresina.
AGRADECIMIENTOEste estudio fue financiado mediante una beca de la National Kidney Foundation.
Correspondencia: Paul F. Austin, MD, Pediatric Urology, 4990 Children’s Place, Suite 1120, Campus Box 8242, St Louis, MO 63110, Estados Unidos.
Correo electrónico: austinp@wustl.edu