Las pautas han recomendado el estudio de laboratorio y el tratamiento antibiótico empírico de determinados lactantes febriles de µ3 meses de edad sin un foco identificable de infección1. Las pautas para el estudio de laboratorio y el tratamiento antibiótico de los lactantes con bronquiolitis son menos claras, e indican que “los medicamentos antibacterianos sólo deben ser utilizados en los niños con bronquiolitis que muestren indicaciones específicas de la coexistencia de una infección bac-teriana”2. La mayoría de los estudios ha mostrado unas tasas relativamente bajas de enfermedad bacteriana grave (EBG) en los niños valorados en los servicios de urgencia u hospitalizados con fiebre y bronquiolitis o infección por el virus respiratorio sincitial (VRS), identificándose una EBG entre el 0% y el 10% de los casos3-11. Los lactantes de µ2 meses de edad corren el máximo riesgo de infecciones bacterianas asociadas, especialmente infecciones de las vías urinarias3,6,11 (IVU).
La valoración de la sepsis prolonga la estancia e incrementa significativamente los costes de los lactantes hospitalizados con bronquiolitis4. Los resultados de los estudios publicados sobre pacientes con bronquiolitis tomados de hospitales y servicios de urgencias pueden no ser generalizables al marco de la consulta pediátrica, porque pueden representar a subgrupos de lactantes más enfermos o a grupos cuyo seguimiento plantee desafíos de menor prevalencia en la atención primaria. La investigación ha demostrado que los médicos de atención primaria utilizan menos estudios de laboratorio y tratamientos menos enérgicos para los lactantes febriles que los recomendados en las pautas desarrolladas para abordar a los lactantes tratados en los servicios de urgencias12,13. No se han publicado estudios del cuidado ambulatorio de los lactantes febriles con una bronquiolitis diagnosticada clínicamente, lo que deja a los profesionales de la atención primaria sin una pauta generalizable para el tratamiento.
Este informe del Pediatric Research in Office Settings (PROS) Febrile Infant Study aborda las siguientes preguntas: 1) ¿cuáles son la frecuencia y los factores clínicos de predicción de la valoración de la sepsis en los lactantes febriles con bronquiolitis diagnosticada clínicamente y visitados en la consulta?; 2) ¿cuáles son la frecuencia y los factores clínicos que predicen el tratamiento antibiótico empírico?; 3) ¿cuál es la frecuencia de EBG asociada en los pacientes con bronquiolitis estudiados y tratados?
MÉTODOSDatosPROS es una red de investigación en la consulta de la American Academy of Pediatrics (AAP). Artículos publicados anteriormente describieron detalladamente los métodos del PROS Febrile Infant Study12,14-16. El PROS Febrile Infant Study incluyó a 573 profesionales de 219 consultas de 44 estados, el District of Columbia y Puerto Rico. Los profesionales del estudio fueron representativos de los pediatras asociados a la AAP17 (según la 1995 Periodic Survey of Fellows), excepto en el menor número de profesionales que ejercen en áreas del centro de la ciudad (7,3% frente a 12%; p < 0,001). Además, los profesionales del estudio tuvieron una edad ligeramente mayor, más probabilidades de ser de raza blanca y menos de ser mujer y estadounidenses de origen asiático14.
El Febrile Infant Study fue un estudio prospectivo de cohorte sobre lactantes febriles de µ3 meses de edad, realizado entre el 28 de febrero de 1995 y el 25 de abril de 1998. Los lactantes elegibles tenían una temperatura µ38 ºC en la consulta o en el domicilio durante las 24 h anteriores y estaban previamente sanos, sin comorbilidad mayor. Los clínicos trataron a los lactantes según su práctica habitual, por lo que no fue necesario el consentimiento informado. El Committee on Human Research de la University of California, San Francisco, aprobó el protocolo del estudio. Los profesionales y el personal de la consulta tomaron datos clínicos y demográficos en impresos normalizados para el estudio. El protocolo del estudio obligó a los profesionales a documentar los hallazgos iniciales de la exploración física, las impresiones diagnósticas y la valoración de la gravedad de la enfermedad antes de conocer los resultados de las radiografías o de las pruebas de laboratorio. Los profesionales y el personal de la consulta también tomaron información del seguimiento ambulatorio e intrahospitalario en impresos específicos. El personal de PROS en la AAP y la University of California, San Francisco, evaluó la calidad de los datos y corrigió los datos omitidos o erróneos tras comunicar a los coordinadores de PROS la información problemática, como se describió previamente14,15. El grupo final incluyó a 3.066 lactantes que cumplieron los criterios de selección, de los 3.131 lactantes enrolados consecutivamente.
Se pidió a los profesionales que mantuvieran un registro de pacientes enrolados y pacientes elegibles no enrolados. Mediante este documento se valoró el sesgo de selección por edad del lactante, sexo, fuente del pago, raza y etnia. El 54% de las consultas tuvo un enrolamiento perfecto (enrolaron a todos los pacientes elegibles en un período de tiempo concreto). De las 12 consultas que omitieron a pacientes, el 58% (n = 7) sólo omitieron a 1 o 2 pacientes elegibles. Además, los lactantes enrolados y no enrolados no difirieron respecto a los aspectos demográficos o clínicos habituales.
Los profesionales participantes establecieron el diagnóstico clínico antes de conocer los resultados de laboratorio, y registraron los diagnósticos en el impreso del estudio como impresión clínica inicial. El manual de instrucciones del Febrile Infant Study, ofrecido como guía para los clínicos participantes en el estudio, definió la bronquiolitis como sigue: “infección de los bronquiolos caracterizada por sibilancias, taquipnea, fiebre y tos, habitualmente asociada con virus respiratorios, especialmente el VRS. El diagnóstico concluyente consiste en el aislamiento del VRS de las muestras nasofaríngeas o de un antígeno VRS positivo. También son causas habituales el parainfluenza A y B”. El manual de instrucciones del estudio también ofreció definiciones de otras enfermedades, como la neumonía bacteriana y viral, la meningitis, la bacteriemia y la IVU, como guía para los clínicos. La guía del estudio instó a los clínicos a establecer un diagnóstico específico inicial, y la fiebre fue codificada como “fiebre sin enfermedad reconocible”, para reforzar la idea de escoger un diagnóstico específico siempre que fuera posible.
Variables independientes de predicciónLos profesionales de PROS o el personal de su conducta registraron en impresos las variables de predicción, seleccionadas según la asociación con la gravedad de la enfermedad febril en los estudios anteriores12,18,19. Las variables demográficas fueron la edad (en días), el sexo, la etnia y el tipo de seguro. Las variables de la historia incluyeron la presencia de familiares enfermos y de factores perinatales de riesgo. Las variables de la exploración física fueron el aspecto inicial del paciente (codificado como leve, moderada o gravemente enfermo), la temperatura máxima, los hallazgos de cianosis, deshidratación, dificultad respiratoria, falta de interés por el entorno, llanto anormal, inconsolabilidad o ausencia de sonrisa, y la presencia de numerosos signos de malestar del lactante. Las variables de laboratorio fueron el recuento leucocitario anormal (< 5.000 células por µl o µ15.000 células por µl), resultados anormales del análisis de orina (tira reactiva positiva a la leucocito esterasa o a nitritos o > 5 leucocitos por campo), hallazgos anormales en la radiografía de tórax y resultados positivos en la prueba del VRS.
Variables dependientes del resultadoExaminamos 3 variables principales del resultado en el sub-grupo de pacientes febriles con bronquiolitis, comparados con los lactantes febriles sin bronquiolitis diagnosticada clínicamente, incluyendo la frecuencia de una valoración completa de sepsis (cultivo de orina, sangre y líquido cefalorraquídeo) y el empleo de tratamiento antibiótico parenteral (ambos son marcadores del tratamiento más enérgico) y la incidencia de EBG, incluyendo las variables dicotómicas IVU, bacteriemia, meningitis y la combinación bacteriemia/meningitis. Luego desarrollamos modelos estadísticos para identificar a los factores clínicos de predicción de la valoración completa de la sepsis y del empleo del tratamiento antibiótico parenteral.
Análisis estadísticosUtilizamos Stata 8.2 (Stata, College Station, TX) en todos los análisis estadísticos. Realizamos los análisis bivariados de las características del paciente, la presentación clínica y el estudio de laboratorio para pacientes con y sin bronquiolitis. Utilizamos los análisis de regresión logística para estimar el efecto de un diagnóstico clínico de bronquiolitis sobre las decisiones de tratamiento, ajustando respecto a la edad, la temperatura, el aspecto inicial de enfermedad, los signos de malestar del lactante, el antecedente de familiares enfermos y el diagnóstico de otitis media. Luego introdujimos las posibles variables de predicción en los análisis retrógrados, graduales, multivariados de regresión logística para identificar a los factores significativos de predicción de la valoración completa de la sepsis y el empleo de tratamiento antibiótico parenteral en los lactantes con bronquiolitis clínicamente diagnosticada. Realizamos todos los análisis de regresión logística mediante la opción “cluster” del paquete informático estadístico, para ajustar respecto al efecto de los lactantes enrolados por el mismo profesional. Determinamos la bondad del ajuste del modelo logístico aplicando el método de Hosmer y Lemeshow20. Evaluamos la discriminación de los modelos aplicando el estadístico c, equivalente al área bajo la curva ROC20.
RESULTADOSCaracterísticas del paciente y presentación clínicaLos profesionales establecieron un diagnóstico clínico inicial de bronquiolitis (antes de conocer los resultados de las pruebas) en 218 (7%) de 3.066 lactantes. Ciento ochenta y dos (83,5%) de los 218 pacientes del grupo de bronquiolitis diagnosticada clínicamente tuvo dificultad respiratoria, hallazgos torácicos (como sibilancias, tiraje, roncus, estertores, disminución de los ruidos respiratorios y espiración prolongada) o tos, comparados con 337 (12%) de los 2.848 pacientes del grupo sin bronquiolitis, lo que sugiere que los clínicos siguieron adecuadamente las pautas del manual del estudio al establecer el diagnóstico clínico de bronquiolitis. El protocolo del estudio solicitó a los profesionales que anotasen los hallazgos físicos clínicamente importantes, pero no obligó a documentar específicamente las sibilancias, por lo que no pudimos utilizar este hallazgo específico para comprobar la exactitud del diagnóstico clínico de bronquiolitis.
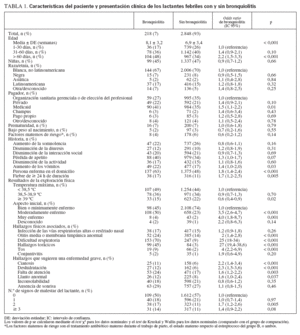
La tabla 1 muestra las características del paciente y la presentación clínica de los lactantes febriles con y sin bronquiolitis. Los pacientes con bronquiolitis tuvieron una edad significativamente mayor (edad media: 8,1 frente a 6,9 semanas; p < 0,001) y tuvieron más probabilidades de estar asegurados por Medicaid. La historia clínica incluyó muy a menudo los vómitos, la enfermedad de otras personas del domicilio y una duración de la fiebre µ24 h, comparado con los hallazgos de los lactantes febriles sin bronquiolitis. Los hallazgos de la exploración física asociados con la bronquiolitis fueron menos pacientes con fiebre alta, más pacientes con hallazgos sugerentes de una enfermedad grave y una tendencia al aumento de los signos de malestar del lactante. Como era de esperar, la dificultad respiratoria, los hallazgos torácicos y la otitis media se asociaron con la bronquiolitis.
TABLA 1. Características del paciente y presentación clínica de los lactantes febriles con y sin bronquiolitis
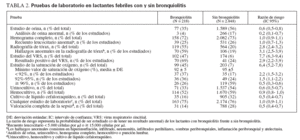
Estudio de laboratorioLa tabla 2 muestra la frecuencia y los resultados del estudio de laboratorio de los pacientes con y sin bronquiolitis diagnosticada clínicamente. Los pacientes con bronquiolitis tuvieron unas probabilidades significativa-mente menores de someterse a un análisis de orina (razón de riesgo: 0,6), resultados anormales del análisis de orina (razón de riesgo: 0,2), cultivos de líquido cefalorraquídeo (razón de riesgo: 0,5) y valoraciones completas de la sepsis (razón de riesgo: 0,5). Tuvieron unas probabilidades significativamente mayores de someterse a radiografía de tórax (razón de riesgo: 2,8), hallazgos anormales en la radiografía de tórax (razón de riesgo: 3,1), estudio del VRS (razón de riesgo: 7,7), resultados positivos de la prueba del VRS (razón de riesgo: 2,9), estudio de la saturación de oxígeno (razón de riesgo: 6,4) y resultados anormales de la saturación de oxígeno. No hubo diferencias en las tasas de hemograma completo, resultados del hemograma completo o tasas de hemocultivos.
TABLA 2. Pruebas de laboratorio en lactantes febriles con y sin bronquiolitis
El 88% de los pacientes (192 de 218 pacientes) con bronquiolitis clínicamente diagnosticada tuvo resultados anormales en la radiografía de tórax, dificultad respiratoria, hallazgos torácicos significativos en la exploración, o tos. El estudio del VRS se realizó en 102 pacientes con bronquiolitis y los resultados fueron positivos en 70 pacientes. En el grupo sin bronquiolitis clínicamente diagnosticada, se observó posteriormente que 41 pacientes tenían resultados positivos en la prueba del VRS. En la mayoría de los casos, los profesionales diagnosticaron clínicamente a los pacientes de este grupo como afectados por una infección de las vías respiratorias altas. Otras impresiones iniciales en el grupo VRS positivo sin bronquiolitis fueron la otitis media, la neumonía, la faringitis y la fiebre sin foco. Estos síndromes clínicos se observan con frecuencia en los lactantes con infecciones por el VRS, y los hallazgos indican que los profesionales clasificaron adecuadamente a los pacientes infectados por el VRS a juzgar por los síntomas.
TratamientoLa tabla 3 describe la asistencia de lactantes febriles con y sin bronquiolitis. Los pacientes con bronquiolitis tuvieron unas probabilidades significativamente menores de someterse a valoraciones completas de la sepsis (14% frente a 28%; p < 0,001). Esta diferencia de tratamiento persistió tras ajustar respecto a la edad, la temperatura, el aspecto inicial de enfermedad, los signos de malestar del lactante, el antecedente de familiares enfermos y el diagnóstico de otitis media. Sin embargo, como grupo, los lactantes con bronquiolitis tuvieron unas probabilidades de hospitalización significativamente mayores (50% frente a 34%; p < 0,001) y acudieron a más visitas de seguimiento (media: 1,9 frente a 1,7 visitas; p < 0,001). El empleo global de antibióticos no difirió entre los grupos; sin embargo, los pacientes con bronquiolitis tuvieron más probabilidades de recibir antibióticos por vía oral (26% frente a 11%; p < 0,001) y menos de recibir antibióticos por vía parenteral. El mayor empleo de antibióticos por vía oral observado en los pacientes con bronquiolitis persistió tras el ajuste respecto a la otitis media concomitante, la edad, la temperatura, el aspecto de enfermedad, los signos de malestar del lactante y el antecedente de familiares enfermos. Tras el mismo ajuste de regresión logística, los pacientes con bronquiolitis tuvieron unas probabilidades significativamente menores de recibir antibióticos por vía parenteral (33% frente a 45%; p < 0,001).
TABLA 3. Tratamiento de los lactantes febriles con y sin bronquiolitis
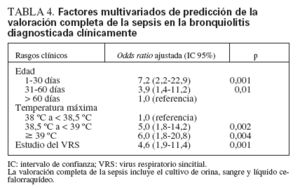
Análisis multivariadosLa tabla 4 muestra los factores multivariados de predicción de la valoración completa de la sepsis en la bronquiolitis diagnosticada clínicamente. Los factores significativos de predicción fueron la menor edad, la mayor temperatura máxima y el estudio del VRS (independientemente del resultado). El modelo de valoración de la sepsis tuvo buena discriminación (c = 0,80), con un ajuste excelente (µ28 de Hosmer y Lemeshow = 7,05; p = 0,53).
TABLA 4. Factores multivariados de predicción de la valoración completa de la sepsis en la bronquiolitis diagnosticada clínicamente
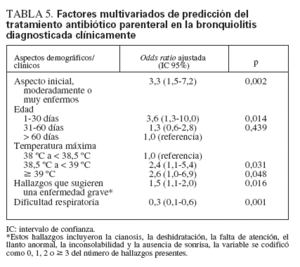
La tabla 5 muestra los factores multivariados de predicción del tratamiento antibiótico por vía parenteral en la bronquiolitis diagnosticada clínicamente. Los factores significativos de predicción fueron el aspecto inicial de enfermedad, la edad < 30 días, la mayor temperatura máxima y los signos generales de malestar del lactante. Los pacientes con bronquiolitis y signos específicos de dificultad respiratoria tuvieron menos probabilidades de recibir antibióticos por vía parenteral. El modelo de tratamiento antibiótico por vía parenteral también tuvo buena discriminación (c = 0,78) y ajuste (µ2 de Hosmer 8 y Lemeshow = 3,0; p = 0,93).
TABLA 5. Factores multivariados de predicción del tratamiento antibiótico parenteral en la bronquiolitis diagnosticada clínicamente
Tasas de EBGLa tabla 6 muestra la prevalencia de EBG en los lactantes febriles con y sin bronquiolitis. No hubo casos de IVU, bacteriemia o meningitis en ninguno de los lactantes con cultivos en el grupo de bronquiolitis diagnosticada clínicamente (0 de 125 pacientes; intervalo de confianza [IC] del 95%: 0%-2,4%). Las diferencias de riesgo fueron estadísticamente significativas para la IVU (p = 0,001), la combinación de bacteriemia y meningitis bacteriana (p = 0,031) y cualquier EBG (p < 0,001).
TABLA 6. EBG en los lactantes febriles con y sin bronquiolitis
Diagnóstico principal primarioLa tabla 7 muestra el diagnóstico principal primario de los pacientes con bronquiolitis clínicamente diagnosticada. La impresión clínica inicial de bronquiolitis se ratificó en el diagnóstico final en el 78%. Como los lactantes hospitalizados con bronquiolitis suelen mostrar infiltrados en las radiografías de tórax21, no es sorprendente que la neumonía fuera el diagnóstico final en el 11% de nuestros pacientes. De forma similar, los síntomas de las vías respiratorias altas y de la otitis media se asocian a menudo con la bronquiolitis22 por lo que no es extraño que sean diagnósticos finales de pacientes con bronquiolitis diagnosticada clínicamente.
TABLA 7. Diagnóstico principal final de los pacientes con bronquiolitis clínica
ANÁLISISLos profesionales realizaron una evaluación completa de la sepsis, incluyendo los cultivos de orina, sangre y líquido cefalorraquídeo, la mitad que los pacientes con bronquiolitis, comparado con otros lactantes febriles. Tuvieron más probabilidades de estudiar a los pacientes de < 1 mes de edad y los que presentaron fiebre alta. El estudio del VRS (independientemente del resultado) también se correlacionó con la valoración de la sepsis. Creemos que los profesionales realizaron el estudio completo de laboratorio (incluyendo el estudio del VRS) de los lactantes que consideraron en alto riesgo. Además, podrían haber incluido el estudio del VRS como medio de control de la infección en los lactantes que planeaban ingresar en el hospital. Los pacientes con bronquiolitis tuvieron casi el doble de probabilidades de ingresar, pero menos de recibir tratamiento antibiótico por vía parenteral. Los factores de predicción del tratamiento antibiótico por vía parenteral fueron el aspecto de enfermedad, la menor edad, la mayor temperatura y los signos de malestar del lactante. Nuestro estudio de lactantes febriles con bronquiolitis diagnosticada clínicamente en la presentación en la consulta no identificó casos de IVU, bacteriemia ni meningitis.
Los estudios anteriores que examinaron el riesgo de EBG en la bronquiolitis fueron realizados en los servicios de urgencia o en los hospitales. Es el primer estudio a gran escala en examinar en atención primaria el tratamiento y las infecciones bacterianas asociadas en los lactantes febriles con bronquiolitis diagnosticada clínica-mente. La mayoría de los estudios publicados informa de un bajo riesgo de infecciones bacterianas, pero las tasas oscilaron entre el 0% y el 10%, siendo el riesgo máximo el de los lactantes febriles de < 2 meses de edad3-6,8-11. Las IVU han sido las infecciones notificadas con mayor frecuencia en los lactantes con bronquiolitis, infección por el VRS, o ambas, con tasas entre el 0% y el 6,1%3-6,8-11. Aunque la bacteriemia fue rara (< 1%) en la mayoría de los estudios, un informe de Levine et al6 demostró la bacteriemia en el 3,7% de un subgrupo de lactantes infectados por el VRS de < 28 días de edad y todos fueron evaluados en los servicios de urgencias pediátricas. Los informes de meningitis como complicación de la bronquiolitis han sido sumamente raros, con sólo 2 casos descritos en todas las series publicadas; ambos casos implicaron a pacientes hospitalizados4,8. Las pautas prácticas de la asistencia a los lactantes febriles defienden un amplio estudio de laboratorio en los de µ3 meses de edad1. Pese al escaso riesgo notificado de las infecciones bacterianas, no existe unanimidad acerca del cuidado de los lactantes febriles de < 3 meses de edad con bronquiolitis. Las pautas de tratamiento de la bronquiolitis de la AAP de 2006 reconocen la escasa tasa de infección bacteriana y recomiendan limitar el tratamiento antibiótico a los casos documentados de coinfección bacteriana; sin embargo, las pautas no establecen determinaciones claras sobre la indicación del estudio de laboratorio2. Nuestro gran estudio basado en atención primaria demuestra que la tasa de infección bacteriana es escasa en la bronquiolitis diagnosticada por el profesional en la consulta. El abordaje del profesional en la consulta, demostrado en este estudio, de un limitado estudio de las infecciones bacterianas en los lactantes con bronquiolitis parece ser adecuado. Los profesionales de PROS fueron más propensos a estudiar a los neonatos de < 28 días de edad con fiebre > 38,5 ºC, que es el grupo en máximo riesgo de infección.
Este estudio tiene varias limitaciones. Pudo existir variabilidad en los criterios utilizados por los profesionales para diagnosticar clínicamente la bronquiolitis, pese a la definición de la guía del estudio, especialmente porque los clínicos de PROS no debieron documentar la presencia o ausencia de sibilancias como hallazgo físico en el estudio. Sin embargo, de ser así, probablemente refleje la variabilidad de la forma de diagnosticar la bronquiolitis en los marcos comunitarios, fomentando así la posibilidad de generalizar de los resultados. Los datos de nuestro estudio apoyan esta afirmación. El 88% de los casos (192 de 218) de bronquiolitis clínica-mente diagnosticada implicó hallazgos anormales en la radiografía de tórax, dificultad respiratoria, hallazgos torácicos importantes en la exploración física o tos.
Además, la mayoría de los casos (78%) definidos inicialmente como una bronquiolitis diagnosticada clínicamente confirmó este diagnóstico tras la inclusión de todos los resultados de laboratorio y la información de seguimiento.
Los profesionales PROS no incluyeron a todos los lactantes elegibles en el Febrile Infant Study. Sin embargo, como observamos anteriormente, los lactantes elegibles que no fueron enrolados no difirieron significativamente de los lactantes del estudio, aparte de ser, por término medio, 4 días mayores12. Por lo tanto, no es probable el sesgo de reclutamiento. Creemos que nuestros hallazgos son representativos del tratamiento y los resultados de la bronquiolitis diagnosticada clínicamente en la mayoría de los marcos de atención primaria pediátrica, excepto que nuestros resultados incluyeron unos datos limitados de consultas urbanas del centro de la ciudad. Nuestros resultados pueden no ser generalizables a un servicio de urgencias o a un marco hospitalario, donde la población de pacientes puede estar más enferma y, por ello, mostrar distintas tasas de complicaciones bacterianas.
Este estudio fue realizado hace casi una década, por lo que podría reflejar con menor exactitud la actual asistencia en la consulta a los lactantes febriles con bronquiolitis. Sin embargo, no creemos que esta situación sea probable porque, aparte de la creciente disponibilidad de las pruebas rápidas del VRS, en los últimos 10 años no se han aplicado nuevas estrategias de tratamiento de la bronquiolitis. Además, el empleo habitual de la vacuna neumocócica conjugada desde junio de 2000 no cambiaría significativamente la incidencia de EBG en nuestra población de estudio, dada la ya escasa tasa de infecciones neumocócicas observada en este estudio12.
Nuestro estudio pudo omitir casos de EBG en pacientes con bronquiolitis diagnosticada clínicamente, ya que la mayoría de los pacientes no se sometió a una evaluación completa de la sepsis. Sin embargo, como los sujetos estudiados tuvieron probabilidades de correr mayor riesgo que los no estudiados, este tema corresponde a la integridad de la determinación y al tamaño de la muestra, más que a un sesgo de muestreo. Consideramos poco probable haber omitido casos de meningitis o de bacteriemia, porque el diseño del estudio obligó a controlar el seguimiento de todos los pacientes y no se produjeron acontecimientos indeseables en los pacientes no estudiados o tratados, aunque no podemos excluir la posibilidad de una resolución espontánea de la bacteriemia. Un informe anterior de este estudio indicó que se hubieran diagnosticado varias IVU adicionales en los pacientes con bronquiolitis si se hubiera tomado un cultivo a todos. Este informe observó que sólo hubo 2 lactantes con IVU diagnosticados tras la visita inicial entre los 807 que inicialmente no fueron estudiados o tratados con antibióticos (0,24%; IC 95%: 0,03%-0,89%), mientras que se hubiera previsto µ61 IVU (7,6%). Esta escasa tasa de IVU tardía fue atribuible, presumiblemente, a la resolución espontánea de la mayoría de las IVU no diagnosticadas15, lo que también pudo suceder en alguno de los lactantes con bronquiolitis que no se sometieron a urinocultivo. Finalmente, nuestro estudio careció del tamaño de muestra suficiente para ser definitivo acerca de algunas infecciones poco frecuentes pero graves, aunque nuestros resultados indican que las complicaciones por EBG son raras en los pacientes con bronquiolitis diagnosticada clínica-mente.
Este estudio concuerda con los datos publicados anteriormente que notificaron tasas bajas de EBG en los pacientes con bronquiolitis diagnosticada clínicamente. Nuestro estudio contribuye al conocimiento actual en que los pacientes con bronquiolitis tratados en marcos de asistencia primaria parecieron mostrar tasas incluso menores de EBG, comparado con los lactantes tratados en el servicio de urgencias y en el hospital. El que los profesionales de PROS realizasen una valoración completa de la sepsis en los pacientes con bronquiolitis en la mitad de las ocasiones que en los demás lactantes febriles parece estar justificado. Se debería actualizar las pautas de tratamiento de los lactantes pequeños febriles con bronquiolitis que se visitan en la consulta para reflejar las bajas tasas de infección bacteriana observada en estos lactantes.
Correspondencia: Lynn M. Luginbuhl, MD, MS, Middlebury Pediatric and Adolescent Medicine, 1330 Exchange St, Suite 201, Middlebury, VT 05753, Estados Unidos.
Correo electrónico: lluginbuhl@partners.org