El síndrome de Wells’ (SW) o celulitis eosinofílica fue descrito por Wells en 1971, que lo denominó «dermatitis granulomatosa recurrente con eosinofilia»1. Posteriormente, Wells y Smith simplificaron el término a «celulitis eosinofílica»2.
Se trata de una dermatosis inflamatoria infrecuente, cuya etiopatogenia no está bien establecida. Aparece a cualquier edad, con manifestaciones clínicas diversas que obligan a la correlación clínico-histológica para su diagnóstico. Puede asociar alteraciones analíticas y sintomatología sistémica, con curso recurrente a pesar del tratamiento.
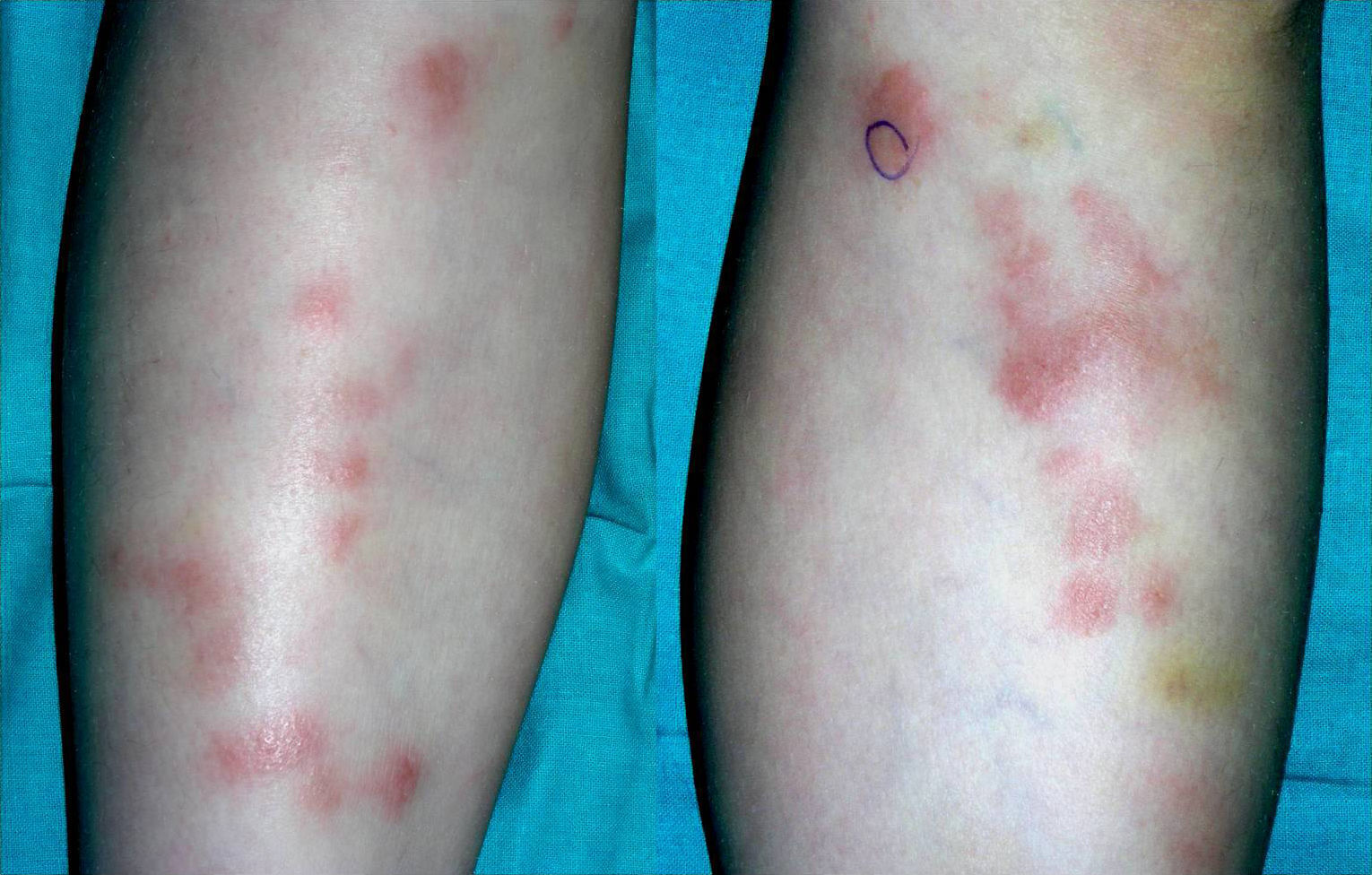
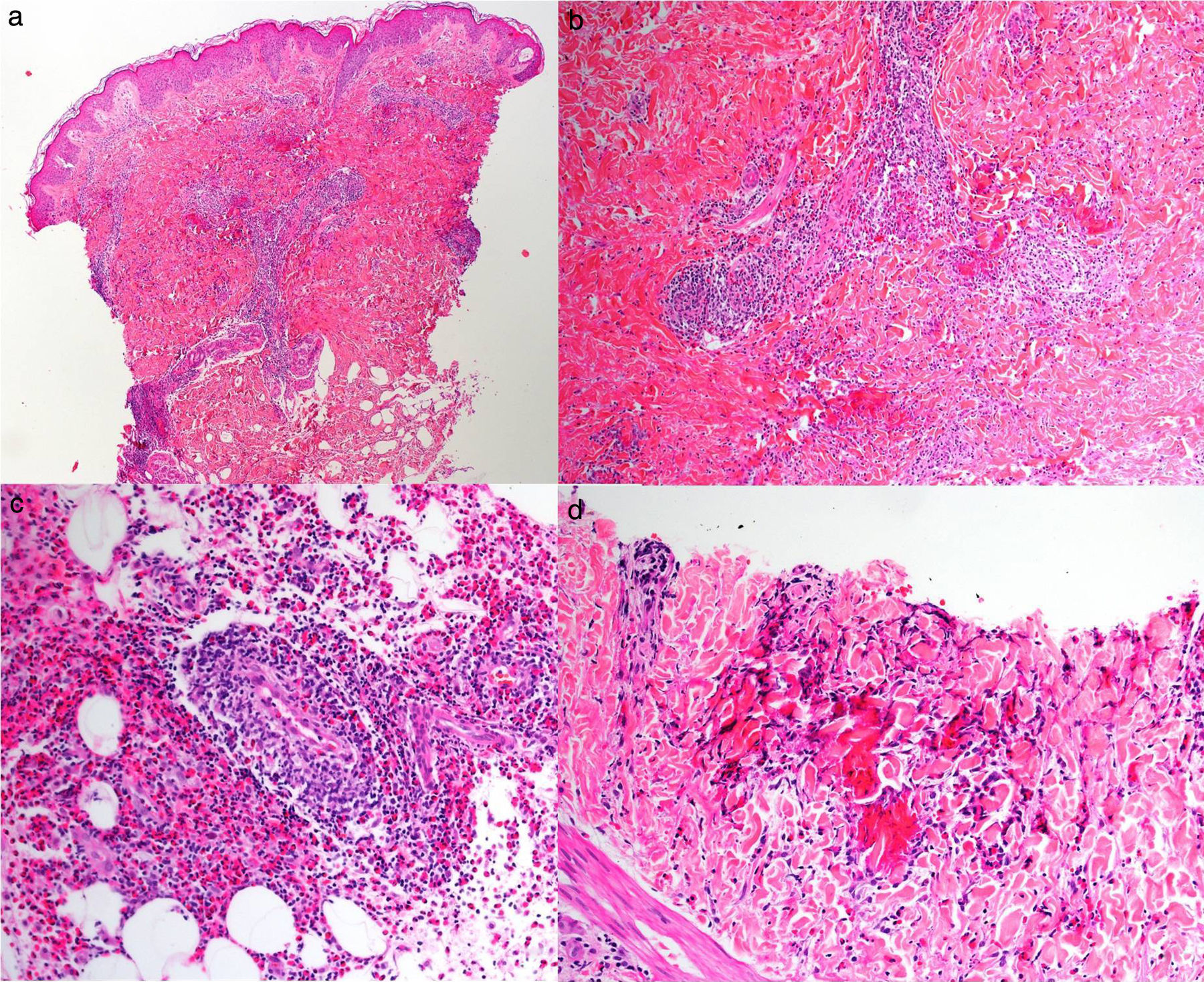
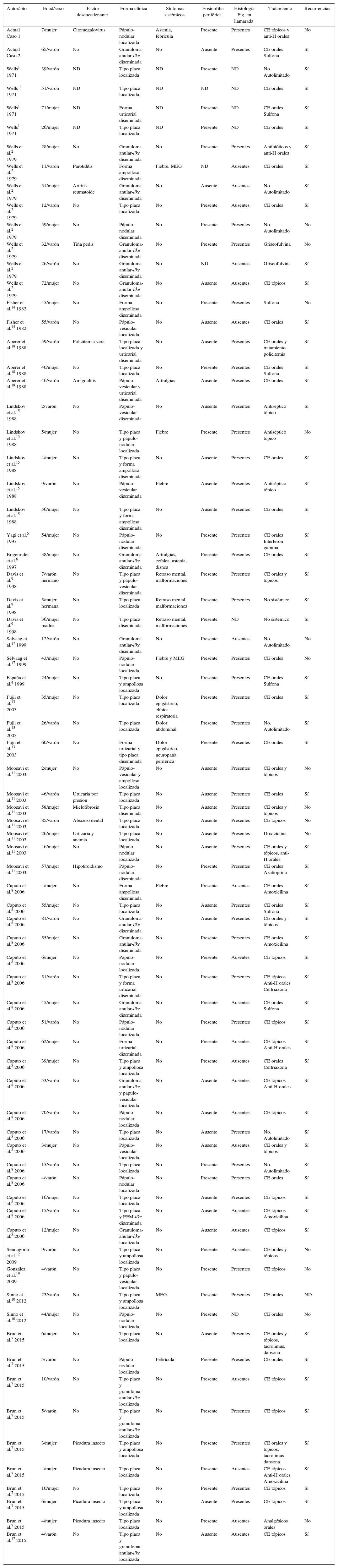
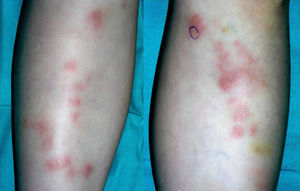
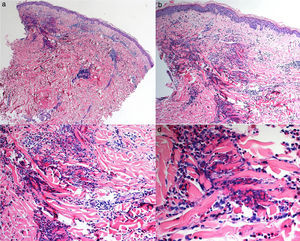
Casos clínicosCaso 1Niña de 7 años, sin antecedentes de interés, que presentaba lesiones pápulo-nodulares eritematosas y pruriginosas en la región pretibial bilateral de 10 días de evolución (fig. 1). Asociaba un cuadro de astenia y febrícula. La biopsia cutánea mostró edema dérmico (fig. 2a) y numerosos eosinófilos perivasculares e intersticiales (figs. 2b y c), algunos de ellos en torno a haces de colágeno formando figuras en llamarada (fig. 2d). La analítica reveló eosinofilia periférica y la serología compatible con infección activa por citomegalovirus. Tras la correlación clínico-patológica se diagnosticó de SW secundario a infección por citomegalovirus. Se pautaron corticoides tópicos de alta potencia y antihistamínicos orales con resolución del cuadro, sin que haya recidivado pasados 7 años.
Estudio histológico del primer caso; a: panorámica de piel con importante edema en dermis, hematoxilina/eosina ×10; b: marcado infiltrado inflamatorio perivascular e intersticial, hematoxilina/eosina ×10; c: múltiples eosinófilos constituyendo el infiltrado inflamatorio dérmico y de tejido celular subcutáneo, hematoxilina/eosina×20; d: figuras en llamarada correspondientes a gránulos eosinofílicos depositados entre las bandas de colágeno dérmico x40.
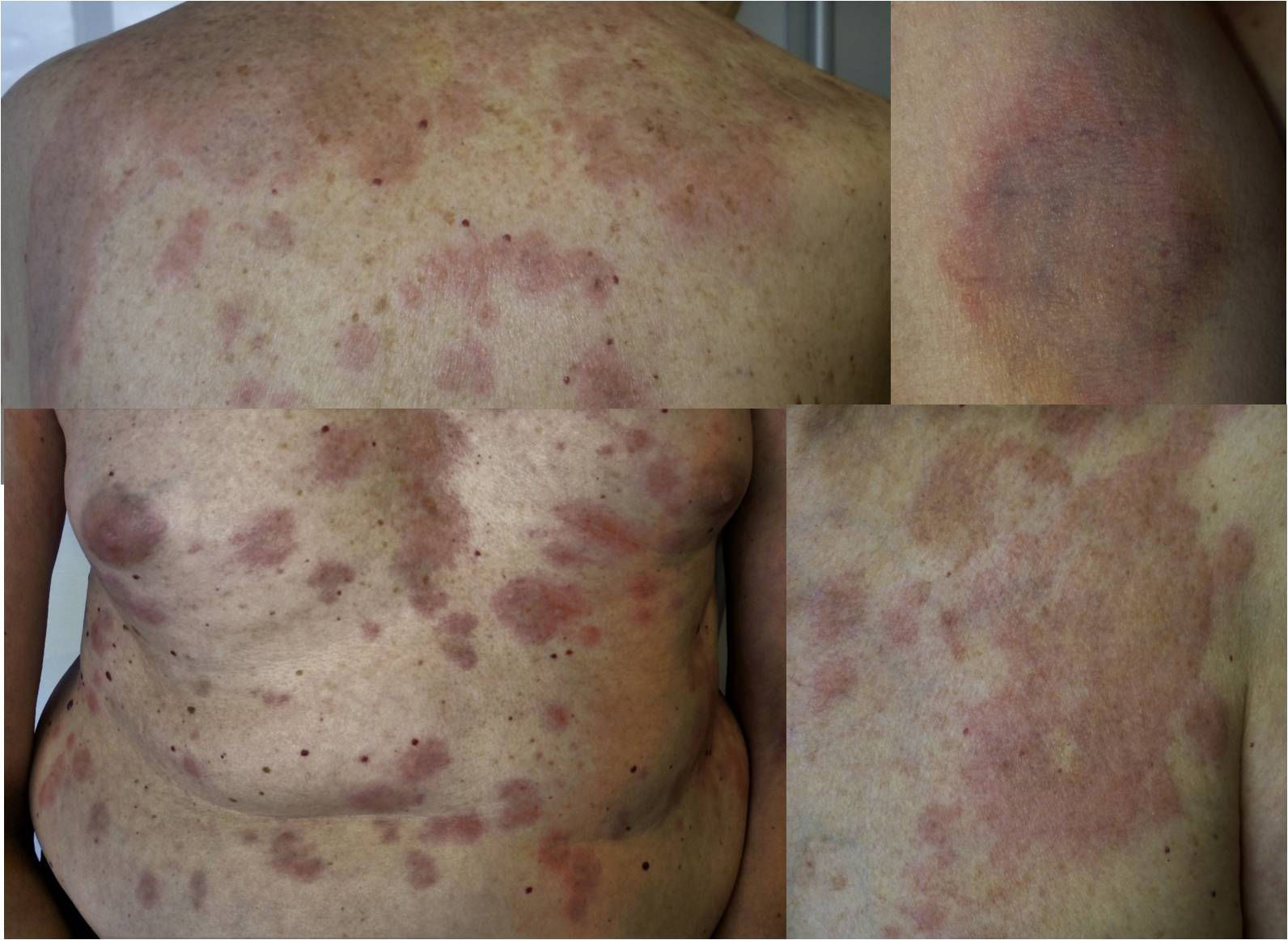
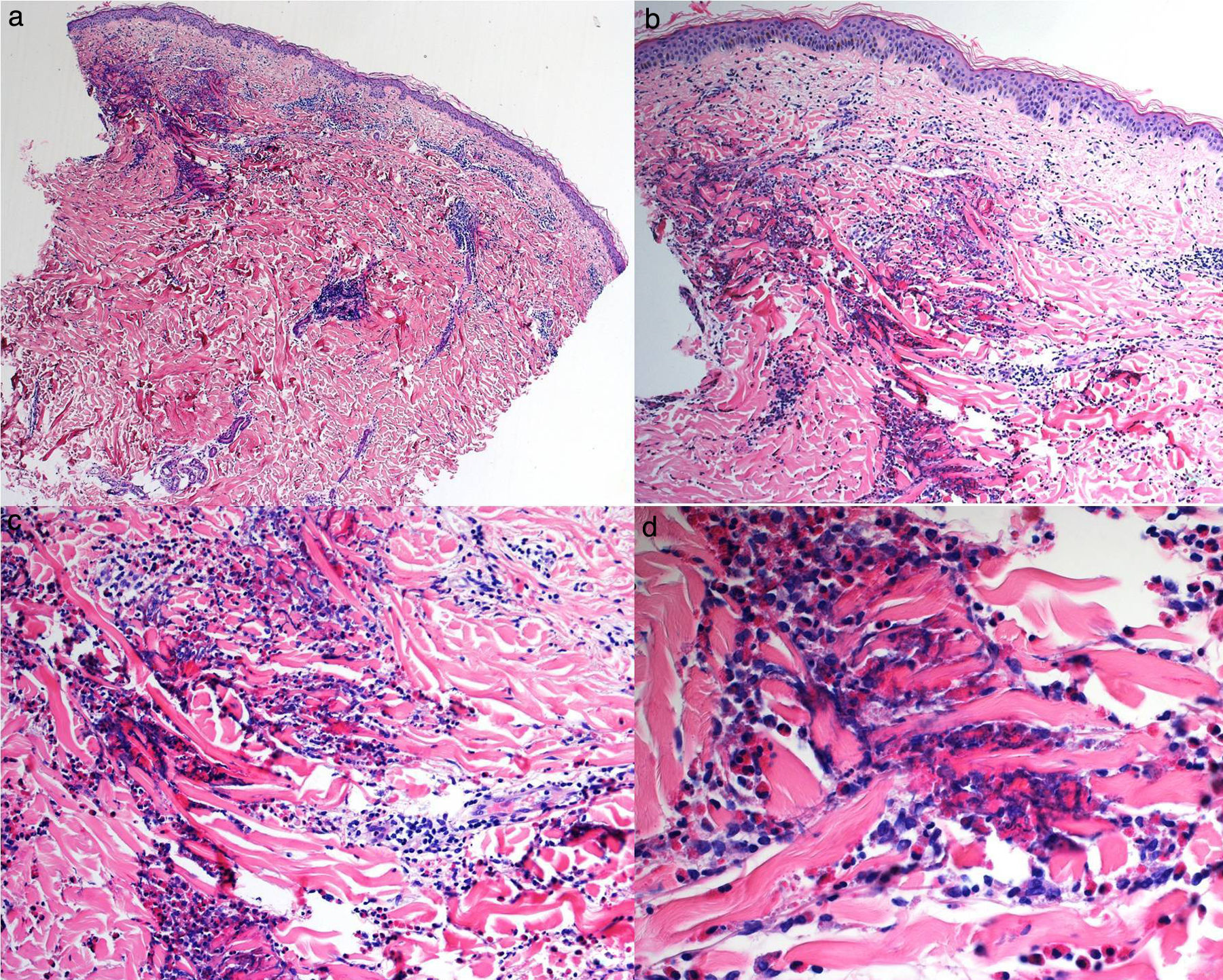
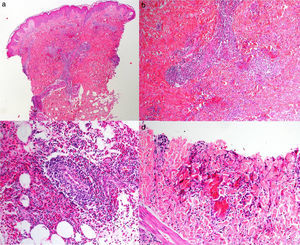
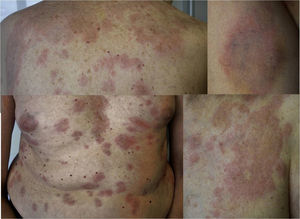
Varón de 65 años, sin antecedentes de interés, valorado por lesiones cutáneas diseminadas de 15 días de evolución, no evanescentes y pruriginosas. No asociaba clínica sistémica. Se describían placas redondeadas, de borde eritemato-edematoso y centro violáceo, algunas confluentes (fig. 3). El estudio histológico mostró edema dérmico y en el tejido celular subcutáneo (figs. 4a y b), múltiples eosinófilos (fig. 4c) y figuras en llamarada (fig. 4d). No presentaba eosinofilia periférica y los estudios complementarios no revelaron desencadenantes. Se estableció el diagnóstico clínico-patológico de SW y se pautaron corticoides y antihistamínicos orales. Las lesiones remitían, pero recidivaban tras la suspensión de la corticoterapia. Se inició tratamiento con sulfona que frenó las recurrencias.
Estudio histológico del segundo caso; a y b: panorámicas de piel en las que se observa edema en la dermis y el tejido celular subcutáneo, además de un infiltrado inflamatorio significativo perivascular e intersticial, hematoxilina/eosina ×10 y ×10; c: numerosos eosinófilos intersticiales entre los haces de colágeno, hematoxilina/eosina ×20; d: detalle de la degranulación eosinofílica adyacente a las fibras colágenas dando lugar a las figuras en llamarada, hematoxilina/eosina ×40.
El SW es una dermatosis inflamatoria, con patogénesis mal definida. Actualmente se atribuye a un mecanismo de hipersensibilidad tipo iv, en respuesta a diferentes estímulos endógenos o exógenos, con un aumento de linfocitos T CD4+ y CD7– que estimularían la producción de interleucina 5 (IL-5) en la sangre periférica y en el tejido afecto, más acusado en los brotes de la enfermedad. Esta linfocitoquina activaría la eosinofilopoyesis en la médula ósea y la sangre periférica, e induciría la expresión de la cadena alfa del receptor de IL-2 (CD25) en la superficie de los eosinófilos, logrando su activación (eosinófilos CD25+) y degranulación en presencia de IL-2, con la cascada inflamatoria que ello conlleva3,4. Este mecanismo es compartido por otros cuadros mediados por eosinófilos (síndrome hipereosinofílico, síndrome de Chrug-Strauss o fascitis eosinofílica), lo que ha llevado a considerar al SW una manifestación cutánea de los anteriores y no una entidad en sí mismo. Sin embargo, a pesar de los casos descritos de solapamiento entre estas entidades, el SW tiene características clínicas e histológicas propias5,6.
Se han descrito como desencadenantes: infecciones, picaduras de insecto, asma, vacunas, fármacos, enfermedades autoinmunes, alteraciones hematológicas y tumores sólidos. En la serie presentada (tabla 1) tan solo se identificó un agente causal en el 21% de los casos7. Davis et al. recogen 3 casos de SW en una misma familia asociado a malformaciones, planteándose la existencia de un componente hereditario8. Para Caputo et al. el SW es idiopático y su diagnóstico debe excluir la presencia de desencadenantes9.
Datos epidemiológicos, etiopatogénicos, clínicos, histológicos y terapéuticos más relevantes de los casos revisados
| Autor/año | Edad/sexo | Factor desencadenante | Forma clínica | Síntomas sistémicos | Eosinofilia periférica | Histología Fig. en llamarada | Tratamiento | Recurrencias |
|---|---|---|---|---|---|---|---|---|
| Actual Caso 1 | 7/mujer | Citomegalovirus | Pápulo-nodular localizada | Astenia, febrícula | Presente | Presentes | CE tópicos y anti-H orales | No |
| Actual Caso 2 | 65/varón | No | Granuloma-anular-like diseminada | No | Ausente | Presentes | CE orales Sulfona | Sí |
| Wells1 1971 | 39/varón | ND | Tipo placa localizada | ND | Presente | ND | No. Autolimitado | Sí |
| Wells 1 1971 | 51/varón | ND | Tipo placa localizada | ND | ND | ND | CE orales | Sí |
| Wells1 1971 | 71/mujer | ND | Forma urticarial diseminada | ND | Presente | ND | CE orales Sulfona | Sí |
| Wells1 1971 | 26/mujer | ND | Tipo placa localizada | ND | Presente | ND | CE orales | Sí |
| Wells et al.2 1979 | 28/mujer | No | Granuloma-anular-like diseminada | No | Presente | Presentes | Antibióticos y anti-H orales | Sí |
| Wells et al.2 1979 | 11/varón | Parotiditis | Forma ampollosa diseminada | Fiebre, MEG | ND | Ausentes | CE orales | Sí |
| Wells et al.2 1979 | 51/mujer | Artritis reumatoide | Granuloma-anular-like diseminada | No | Ausente | Ausentes | No. Autolimitado | Sí |
| Wells et al.2 1979 | 12/varón | No | Tipo placa localizada | No | Presente | Ausentes | CE orales | Sí |
| Wells et al.2 1979 | 59/mujer | No | Pápulo-nodular diseminada | No | Presente | Presentes | No. Autolimitado | No |
| Wells et al.2 1979 | 32/varón | Tiña pedis | Granuloma-anular-like diseminada | No | Presente | Presentes | Griseofulvina | No |
| Wells et al.2 1979 | 26/varón | No | Granuloma-anular-like diseminada | No | ND | Ausentes | Griseofulvina | Sí |
| Wells et al.2 1979 | 72/mujer | No | Granuloma-anular-like diseminada | No | Ausente | Ausentes | CE tópicos | Sí |
| Fisher et al.14 1982 | 45/mujer | No | Forma ampollosa diseminada | No | Presente | Presentes | Sulfona | No |
| Fisher et al.14 1982 | 55/varón | No | Pápulo-vesicular localizada | No | Ausente | Ausentes | CE orales | Sí |
| Aberer et al.18 1988 | 59/varón | Policitemia vera | Tipo placa localizada y urticarial diseminada | No | Ausente | Presentes | CE orales y tratamiento policitemia | Sí |
| Aberer et al.18 1988 | 40/mujer | No | Tipo placa localizada | No | Presente | Presentes | CE orales Sulfona | Sí |
| Aberer et al.18 1988 | 46/varón | Amigdalitis | Pápulo-vesicular y urticarial diseminada | Artralgias | Ausente | Presentes | CE orales | Sí |
| Lindskov et al.15 1988 | 2/varón | No | Pápulo-vesicular diseminada | No | Ausente | Presentes | Antiséptico tópico | Sí |
| Lindskov et al.15 1988 | 5/mujer | No | Tipo placa y pápulo-nodular localizada | Fiebre | Presente | Presentes | Antiséptico tópico | No |
| Lindskov et al.15 1988 | 4/mujer | No | Tipo placa y forma ampollosa diseminada | No | Ausente | Presentes | CE orales | Sí |
| Lindskov et al.15 1988 | 9/varón | No | Pápulo-vesicular diseminada | Fiebre | Ausente | Presentes | Antiséptico tópico | Sí |
| Lindskov et al.15 1988 | 56/mujer | No | Tipo placa y forma ampollosa diseminada | No | Ausente | Presentes | CE orales | Sí |
| Yagi et al.5 1997 | 54/mujer | No | Pápulo-nodular diseminada | No | Presente | Presentes | CE orales Interferón gamma | Sí |
| Bogenrider et al.6 1997 | 38/mujer | No | Granuloma-anular-like diseminada | Artralgias, cefalea, astenia, disnea | Presente | Presentes | CE orales | Sí |
| Davis et al.9 1998 | 7/varón hermano | No | Tipo placa y pápulo-vesicular diseminada | Retraso mental, malformaciones | Presente | Presentes | CE orales y tópicos | Sí |
| Davis et al.9 1998 | 5/mujer hermana | No | Tipo placa localizada | Retraso mental, malformaciones | Presente | Presentes | No sistémico | Sí |
| Davis et al.9 1998 | 36/mujer madre | No | Tipo placa diseminada | Retraso mental, malformaciones | Presente | ND | No sistémico | Sí |
| Selvaag et al.17 1999 | 12/varón | No | Granuloma-anular-like diseminada | No | Presente | Ausentes | No. Autolimitado | No |
| Selvaag et al.17 1999 | 43/mujer | No | Pápulo-nodular localizada | Fiebre y MEG | Presente | Presentes | CE orales | No |
| España et al.4 1999 | 24/mujer | No | Tipo placa y ampollosa localizada | No | Presente | Presentes | CE orales Sulfona | Sí |
| Fujii et al.13 2003 | 35/mujer | No | Tipo placa localizada | Dolor epigástrico, clínica respiratoria | Presente | Presentes | CE orales | Sí |
| Fujii et al.13 2003 | 26/varón | No | Tipo placa localizada | Dolor abdominal | Presente | Presentes | No. Autolimitado | Sí |
| Fujii et al.13 2003 | 60/varón | No | Forma urticarial y tipo placa diseminada | Dolor epigástrico, neuropatía periférica | Presente | Presentes | CE orales | Sí |
| Moosavi et al.11 2003 | 2/mujer | No | Pápulo-vesicular y ampollosa localizada | No | Ausente | Presentes | CE orales y tópicos | No |
| Moosavi et al.11 2003 | 46/varón | Urticaria por presión | Tipo placa localizada | No | Ausente | Presentes | CE orales | Sí |
| Moosavi et al.11 2003 | 58/mujer | Mielofibrosis | Tipo placa diseminada | No | Ausente | Presentes | CE orales y tópicos | No |
| Moosavi et al.11 2003 | 85/varón | Absceso dental | Tipo placa localizada | No | Ausente | Presentes | CE tópicos | No |
| Moosavi et al.11 2003 | 26/mujer | Urticaria y anemia | Tipo placa localizada | No | Ausente | Presentes | Doxiciclina | No |
| Moosavi et al.11 2003 | 46/mujer | No | Pápulo-nodular localizada | No | Ausente | Presentes | CE orales y tópicos, anti-H orales | Sí |
| Moosavi et al.11 2003 | 57/mujer | Hipotiroidismo | Pápulo-nodular diseminada | No | Presente | Presentes | CE orales Azatioprina | Sí |
| Caputo et al.8 2006 | 4/mujer | No | Forma ampollosa diseminada | Fiebre | Presente | Ausentes | CE orales Amoxicilina | Sí |
| Caputo et al.8 2006 | 55/mujer | No | Tipo placa localizada | No | Ausente | Presentes | CE orales Sulfona | Sí |
| Caputo et al.8 2006 | 81/varón | No | Granuloma-anular-like diseminada | No | Ausente | Presentes | CE orales y tópicos | Sí |
| Caputo et al.8 2006 | 55/mujer | No | Granuloma-anular-like diseminada | No | Presente | Presentes | CE orales Amoxicilina | Sí |
| Caputo et al.8 2006 | 6/mujer | No | Pápulo-nodular localizada | No | Presente | Ausentes | CE tópicos | Sí |
| Caputo et al.8 2006 | 51/varón | No | Tipo placa y forma urticarial diseminada | No | Presente | Presentes | CE tópicos Anti-H orales Ceftriaxona | Sí |
| Caputo et al.8 2006 | 45/mujer | No | Granuloma-anular-like diseminada | No | Presente | Ausentes | CE orales Sulfona | Sí |
| Caputo et al.8 2006 | 51/varón | No | Pápulo-nodular localizada | No | Presente | Presentes | CE tópicos | Sí |
| Caputo et al.8 2006 | 62/mujer | No | Forma urticarial diseminada | No | Presente | Ausentes | CE tópicos Anti-H orales | Sí |
| Caputo et al.8 2006 | 39/mujer | No | Tipo placa y ampollosa localizada | No | Presente | Ausentes | CE orales Ceftriaxona | Sí |
| Caputo et al.8 2006 | 53/varón | No | Granuloma-anular-like, y papulo-vesicular localizada | No | Ausente | Ausentes | CE tópicos Anti-H orales | Sí |
| Caputo et al.8 2006 | 70/varón | No | Pápulo-nodular localizada | No | Ausente | Ausentes | CE tópicos | Sí |
| Caputo et al.8 2006 | 17/varón | No | Tipo placa localizada | No | Ausente | Presentes | No. Autolimitado | Sí |
| Caputo et al.8 2006 | 3/mujer | No | Pápulo-vesicular localizada | No | Ausente | Ausentes | CE orales y tópicos | Sí |
| Caputo et al.8 2006 | 15/varón | No | Tipo placa localizada | No | Presente | Presentes | No. Autolimitado | Sí |
| Caputo et al.8 2006 | 4/varón | No | Pápulo-nodular localizada | No | Presente | Presentes | CE orales | Sí |
| Caputo et al.8 2006 | 16/mujer | No | Tipo placa localizada | No | Ausente | Presentes | CE tópicos | Sí |
| Caputo et al.8 2006 | 15/varón | No | Tipo placa y EFM-like diseminada | No | Ausente | Ausentes | CE tópicos Amoxicilina | Sí |
| Caputo et al.8 2006 | 12/mujer | No | Granuloma-anular-like localizada | No | Ausente | Ausentes | CE tópicos | Sí |
| Sendagorta et al.12 2009 | 9/varón | No | Tipo placa y ampollosa localizada | No | Presente | Ausentes | CE orales y tópicos | No |
| González et al.19 2009 | 4/varón | No | Tipo placa y pápulo-vesicular localizada | No | Presente | Presentes | CE tópicos | No |
| Sinno et al.10 2012 | 23/varón | No | Tipo placa y ampollosa localizada | MEG | Presente | Presentes | CE orales | ND |
| Sinno et al.10 2012 | 44/mujer | No | Pápulo-nodular localizada | No | Presente | ND | CE orales | No |
| Brun et al.7 2015 | 6/mujer | No | Tipo placa localizada | No | Ausente | Presentes | CE orales y tópicos, tacrolimus, dapsona | Sí |
| Brun et al.7 2015 | 5/varón | No | Pápulo-nodular localizada | Febrícula | Presente | Presentes | CE orales | Sí |
| Brun et al.7 2015 | 10/varón | No | Tipo placa y granuloma-anular-like localizada | No | Presente | Ausentes | CE tópicos | Sí |
| Brun et al.7 2015 | 5/varón | No | Tipo placa y granuloma-anular-like localizada | No | Presente | Presentes | CE tópicos | Sí |
| Brun et al.7 2015 | 3/mujer | Picadura insecto | Tipo placa y ampollosa localizada | No | Presente | Presentes | CE orales y tópicos, tacrolimus dapsona | Sí |
| Brun et al.7 2015 | 4/mujer | Picadura insecto | Tipo placa localizada | No | Presente | Ausentes | CE tópicos Anti-H orales Amoxicilina | Sí |
| Brun et al.7 2015 | 10/mujer | No | Tipo placa localizada | No | Presente | Presentes | CE tópicos | Sí |
| Brun et al.7 2015 | 6/mujer | Picadura insecto | Tipo placa y ampollosa localizada | No | Ausente | Presentes | CE tópicos | Sí |
| Brun et al.7 2015 | 4/mujer | Picadura insecto | Tipo placa localizada | No | Presente | Ausentes | Analgésicos orales | No |
| Brun et al.17 2015 | 4/varón | No | Tipo placa y granuloma-anular-like localizada | No | Ausente | Ausentes | CE tópicos | Sí |
Anti-H: antihistamínicos; CE: corticoesteroides; MEG: mal estado general; ND: no disponible;.
Aparece a cualquier edad, desde el nacimiento (30% de los casos en niños) hasta la vejez, siendo más frecuente en adultos jóvenes (media de 46 años según esta serie). No existe clara predilección por el sexo, 55% de mujeres y 45% de varones afectos, coincidiendo con los datos recogidos en otras publicaciones10.
El cuadro se inicia con quemazón y/o prurito en las zonas donde aparecerán las lesiones, que van adquiriendo aspecto morfeiforme, para resolverse en 2-8 semanas sin dejar cicatriz, aunque se han descrito casos de hiperpigmentación residual o atrofia local11. Tiene un curso recurrente en la mayoría de los pacientes (78% en esta serie, superior a otras publicadas). La afectación puede ser localizada, en el 59% de los casos recogidos; o generalizada, en un 41%, siendo más frecuente en niños la primera y en adultos la segunda12. La apariencia clínica es muy variada, estableciéndose 7 patrones: tipo placa (más frecuente en niños), tipo granuloma-anular-like (más frecuente en adultos), forma pápulo-nodular, forma pápulo-vesicular, forma urticarial, tipo exantema fijo medicamentoso y forma ampollosa10.
En el 23% de los casos se asocia clínica sistémica como fiebre, mal estado general, astenia y/o artralgias13. La afectación sistémica es más frecuente en los niños, pero se relaciona con un curso clínico más grave y prolongado cuando aparece en adultos.
Pueden existir alteraciones analíticas, siendo el hallazgo más habitual la eosinofilia en sangre periférica (61% de los casos en la serie presentada)14. También se ha descrito aumento de IgE y VSG, y las determinaciones de IL-5 y proteína básica mayor eosinofílica (componente de los gránulos de los eosinófilos) realizadas por España et al. demostraron su elevación en sangre periférica y tejido afecto, más acusada durante los brotes4.
A nivel histológico podemos diferenciar 3 estadios11. Una fase aguda, con edema y numerosos eosinófilos perivasculares e intersticiales a nivel dérmico. Posteriormente, los eosinófilos se degranulan en torno a los haces de colágeno dando la imagen de figuras en llamarada, descritas en el 90% de los casos en la literatura y tan solo en el 68% en la serie recogida. Finalmente, los eosinófilos son sustituidos por histiocitos y células gigantes en torno a las figuras en llamarada formando granulomas10. No existen datos de vasculitis y la inmunofluorescencia directa es negativa, aunque se han descrito casos con positividad para IgM, IgA y C3 sin patrón de especificidad14,15.
La correlación clínico-histológica es necesaria para el diagnóstico. Caputo et al. propusieron 8 criterios: lesiones cutáneas con resolución espontánea o tras tratamientos no agresivos, curso recidivante, comportamiento clínico benigno, ausencia de enfermedad sistémica, ausencia de desencadenantes, cambios histológicos de dermatosis eosinofílica con o sin figuras en llamarada, inmunofluorescencia directa negativa y eosinofilia periférica incostante8. Es importante realizar una anamnesis y una exploración física completas, analítica con parámetros de rutina, estudio de parásitos en heces y biopsia16. La afectación multiorgánica es excepcional, aconsejándose estudio onco-hematológico exhaustivo en casos que presenten un curso crónico, con eosinofilia periférica de más de 6 meses o datos clínico-exploratorios que sugieran afectación de otros órganos13.
El diagnóstico diferencial incluye entidades que cursan con clínica (celulitis, urticaria, granuloma anular, etc.) o histología (penfigoide ampolloso, herpes gestacional, picaduras de insectos, etc.) similar17. A pesar de las diferencias clínicas e histológicas, la enfermedad de Churg-Strauss, la fascitis eosinofílica y el síndrome hipereosinofílico pueden dar lugar a cuadros overlap, describiéndose casos de SW con afectación sistémica propia de estas entidades o viceversa18.
El número reducido de casos y la posibilidad de resolución espontánea (11% de los pacientes presentados) dificulta la realización de un algoritmo terapéutico. Si existe causa desencadenante se recomienda tratarla. Los corticoesteroides (CE) orales son el fármaco más empleado (50% de los casos recogidos), con tasas de respuesta de hasta el 92%10. Los CE tópicos también han demostrado su eficacia, sobre todo en los niños7. Los antihistamínicos orales se han utilizado como terapia coadyuvante para el prurito, aunque existen casos resueltos con éxito en monoterapia 8. El fármaco más empleado en el mantenimiento es la sulfona, combinado o no CE19. Por último, se ha propuesto el interferón gamma, inhibidor de IL-5, como diana terapéutica, pero la experiencia en su utilización es todavía limitada5.
A partir de los pacientes presentados y los recogidos de la literatura hemos elaborado la revisión más extensa publicada hasta la actualidad con un total de 75 casos de SW, un cuadro con gran variabilidad epidemiológica, clínica y terapéutica que debemos conocer para no errar en su diagnóstico y tratamiento.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.