INTRODUCCIÓN
Los modernos sistemas de servicios de emergencias médicas (SEM) iniciaron su andadura en la década de 1970 con el objetivo de proporcionar una asistencia de emergencia a pacientes con problemas cardíacos y traumatológicos. A lo largo de los 30 últimos años la asistencia prehospitalaria ha ampliado su campo de acción asistencial hasta abarcar todo lo concerniente a las emergencias médicas y todo lo relativo al traslado de cualquier paciente con un problema médico agudo o con cualquier tipo de traumatismo. Algunas de las dificultades más importantes a las que se ha tenido que enfrentar la medicina prehospitalaria han sido la optimización de los tiempos de respuesta, la ineficacia de la interfaz entre los SEM y los servicios de urgencias (SU), y la imposibilidad de correlación entre las intervenciones efectuadas en el escenario y la evolución posterior de los pacientes. Las tecnologías de la información (TI) pueden solucionar éstos y otros problemas al garantizar que la información vital es recibida en el momento y en el lugar en los que son necesarios, al integrar de manera plena las información previa y subsiguiente de cada paciente, y al facilitar el almacenamiento seguro de toda la información.
Las distintas tecnologías de tipo médico, como la oximetría de pulso y la monitorización de la concentración de dióxido de carbono (CO2) al final del volumen corriente, los dispositivos de aplicación de presión positiva continua en la vía respiratoria (CPAP, continuous positive airway pressure) y el electrocardiograma (ECG) de 12 derivaciones, han sido adaptadas para su aplicación en el escenario del incidente y también para su movilidad. Al mismo tiempo, muchos profesionales de los SEM siguen documentando sus servicios asistenciales mediante informes de la asistencia prestada al paciente (IAP) escritos a mano al tiempo que reciben una supervisión médica directa a través de la comunicación por voz en frecuencias muy altas (VHF, very high frequency) o ultraaltas (UHF, ultra high frequency) con dispositivos de radio que tienen anchos de banda de 700 o 800 MHz1. La Administración Obama ha priorizado e incentivado las tecnologías de la información asistencial (TIA) a través de la ley American Recovery and Reinvestment Act (ARRA) promulgada en 20092; sin embargo, los líderes de la asistencia prehospitalaria no han desempeñado un papel prominente en los procesos de discusión correspondientes a los mecanismos de financiación ni tampoco en todo lo relativo a la planificación.
La tecnología que va a permitir revolucionar la forma con la que se aplica y registra la asistencia prehospitalaria ya está madura hoy en día en otros campos de actuación. Por ejemplo, la industria del taxi está migrando hacia sistemas de información inalámbricos que son implementados en los propios vehículos y que ofrecen instrucciones de actuación, localizaciones y direcciones fundamentadas en el sistema de posicionamiento global (GPS, global positioning system); componentes diversos para el entretenimiento del cliente, y procesamiento de las tarjetas de crédito en tiempo real. Los bancos intercambian de manera sistemática y a través de sistemas electrónicos información económica y personal muy sensible, al tiempo que han creado interfaces a través de internet que permiten a los clientes un acceso seguro a sus cuentas corrientes a través de ordenadores o de teléfonos móviles.
La obsolescencia de la tecnología de información prehospitalaria (TIPH) y de las tecnologías de comunicación en este ámbito quedó en evidencia tras los ataques del 11 de septiembre de 2001, cuando fue evidente que los profesionales de las emergencias correspondientes a distintas agencias no se podían comunicar entre sí3. Desde entonces, las agencias gubernamentales, los grupos de defensa del consumidor y las compañías privadas se han movilizado para el desarrollo de soluciones que permitan eliminar los problemas de comunicación interoperable4-7. En un ejemplar de Topics in Emergency Medicine correspondiente a 2004 se describía un concepto de sistema de información interoperable dirigido a su aplicación en los contextos de la respuesta de emergencias médicas, el control de las emergencias y la seguridad pública5,8. La financiación de las TIA contemplada en la ARRA y la aprobación de la legislación correspondiente a la reforma sanitaria (la ley Patient Protection and Affordable Care Act, de 2010) han tenido una gran importancia para revitalizar esta línea de trabajo y para establecer una arquitectura estratégica para la comunicación en el ámbito de las emergencias médicas, centrada en la integración de las TI para mejorar la asistencia que reciben los pacientes en el contexto prehospitalario y también para la integración de los datos prehospitalarios con el resto del sistema asistencial.
Es cada vez mayor el número de datos prehospitalarios que son generados directamente en formato electrónico, incluyendo los correspondientes a las instrucciones del centro de llamadas, la documentación de la asistencia prestada y la monitorización médica. Las agencias de SEM están comenzando a implementar mecanismos de TI en las ambulancias, incluyendo sistemas de software comercial a medida (SCAM) y dispositivos de hardware para la transmisión inalámbrica de los electrocardiogramas prehospitalarios (ECG-PH) y el IAP electrónico (IAP-e). El potencial de los sistemas TIPH para la integración de los datos procedentes de las llamadas al 911 respecto al alta hospitalaria y al seguimiento a través de la atención primaria constituye uno de los elementos más prometedores de las TIPH.
En este artículo de revisión se propone una arquitectura TIPH abierta, interoperable y escalable para garantizar la comunicación bidireccional fundamentada en 2 componentes clave: un router móvil y un paquete de software IAP-e global. Se destacan las dificultades de la integración de las TIPH y, más adelante, se describe nuestra visión de una arquitectura de red TI estratégica con consideración especial de la valoración de las necesidades tecnológicas, los estándares correspondientes a los datos, los problemas que plantea la seguridad y la privacidad de los datos, y los aspectos prácticos.
Dificultades para la integración de la transmisión inalámbrica de los electrocardiogramas prehospitalarios y de los informes asistenciales de pacientes electrónicos
Las iniciativas actuales para la transmisión inalámbrica de los ECG-PH y de los IAP-e representan un buen ejemplo de las dificultades a las que se enfrenta la implementación de arquitecturas TIPH. En este sentido, la intervención coronaria percutánea primaria es la modalidad terapéutica más utilizada en los pacientes con infarto de micardio asociado a elevación del segmento ST (STEMI, ST-segment elevation myocardial infarction)9 y en esta situación la reducción de los tiempos entre la llegada del paciente al SU y la aplicación de la sonda de balón (SU-SB) se asocia a una reducción de la mortalidad10. La realización e interpretación de un ECG-PH, el traslado directo del paciente hasta un centro designado para la recepción de pacientes con STEMI y la activación del laboratorio de cateterismo cardíaco (LCC) desde el propio escenario son estrategias importantes para la reducción de los tiempos SU-SB11-13. En 2 estudios de pequeña envergadura se demostró que la transmisión inalámbrica directa del ECG-PH al SU o a un cardiólogo redujo la tasa de activaciones falsamente positivas del LCC14,15.
Una agencia de SEM que planifique la implementación de la transmisión inalámbrica del ECG-PH va a tener que adquirir en casi todos los casos un sistema SCAM para la transmisión inalámbrica de los ECG. Habitualmente, dicha agencia va a estar obligada a utilizar el producto ofrecido por el fabricante de los sistemas de monitorización y desfibrilación que ya se están utilizando en la propia agencia de SEM debido a que el carácter propietario (patentado) de los formatos de almacenamiento de los ECG-PH y de las interfaces limita el uso de productos creados por otras compañías16. Uno de los sistemas utiliza un pequeño módem móvil que se conecta al monitor a través de un cable. Mediante el simple clic de un botón existente en el monitor/desfibrilador, el ECG se transmite a través de una red celular de datos hasta una estación receptora patentada.
Si una agencia de SEM también desea añadir un sistema de transmisión del IAP-e para potenciar sus capacidades de facturación, legibilidad y mejora de la calidad, también va a tener que adquirir habitualmente un SCAM, es decir, una solución basada en internet y desplegada en ordenadores portátiles. Idealmente, la infraestructura para la transmisión inalámbrica del ECG-PH también debería permitir la transmisión del IAP-e desde las ambulancias hasta los hospitales receptores y hasta las agencias de SEM adecuadas. En este ejemplo, el módem móvil conectado por cable directamente al monitor/desfibrilador facilita una transmisión sencilla del ECG-PH pero, por desgracia, impide que el software correspondiente al IAP-e (o a otros dispositivos existentes en las ambulancias) pueda compartir la conectividad de la red de banda ancha del módem.
Idealmente, el ECG-PH debería estar integrado en el IAP-e y tendría que ser transmitido de forma inalámbrica hasta el hospital. Por desgracia, muchos sistemas de transmisión inalámbrica del ECG son incompatibles con los sistemas de software correspondientes al IAP-e debido a que los ECG son almacenados generalmente en formatos patentados. Es frecuente que los ECG realizados con un monitor/desfibrilador correspondiente a un fabricante concreto no se puedan visualizar, almacenar ni transmitir cuando se usa el software correspondiente a otro fabricante. Esta falta de interoperabilidad representa un problema económico y logístico considerable, especialmente en las regiones geográficas en las que actúan varias agencias de SEM y varios hospitales que utilizan dispositivos de monitorización/desfibrilación y sistemas de software para el IAP-e correspondientes a fabricantes distintos.
Afortunadamente, no todos los sistemas comerciales de transmisión de los ECG-PH ni todas las soluciones IAP-e se acompañan inherentemente de limitaciones en cuanto a su grado de integración. Una arquitectura TIPH mejor planificada tendría una gran influencia en la integración de los recursos TI y en la transmisión de todos los tipos de datos prehospitalarios a través de una única conexión compartida de banda ancha.
Necesidades de información
El primer paso en el desarrollo de una arquitectura TIPH del tipo señalado es la definición de las necesidades clave de información. Podemos contemplar la ambulancia como un centro de información en el que la información entra (p. ej., los datos correspondientes a las instrucciones del centro de llamadas) y sale (p. ej., los datos del ECG-PH y del IAP-e).
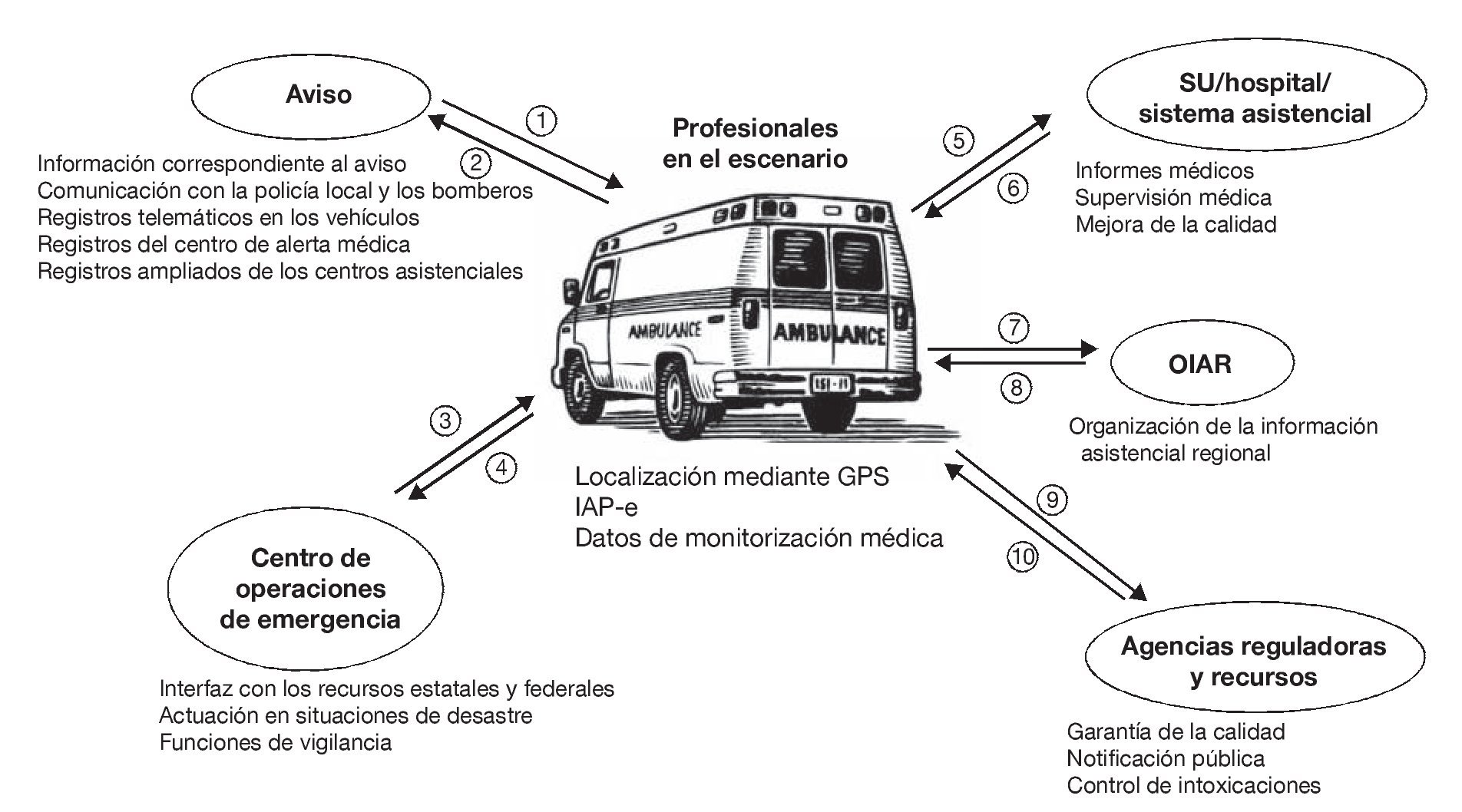
La figura 1 resume los flujos bidireccionales más comunes de la información prehospitalaria, desde el aviso inicial al 911 en solicitud de ayuda hasta que la responsabilidad de la asistencia del paciente es transferida al SU. La información correspondiente a las instrucciones del centro de llamadas, incluyendo la dirección del escenario y el síntoma principal del paciente, debe ser transmitida con precisión y rapidez a las tripulaciones (número 1 en la figura). Los sistemas de transmisión de instrucciones basados en ordenadores (CAD, computer-aided dispatch) deben transferir esta información por medios electrónicos a la tripulación de la ambulancia, lo que permite incluir la información básica del aviso en el IAP-e (número 1). Las ambulancias ofrecen, a su vez, información en tiempo real al centro de llamadas, incluyendo la disponibilidad y la localización GPS (número 2). Los profesionales de la asistencia prehospitalaria también deben ser capaces de comunicarse con el centro de operaciones de emergencia (EOC, emergency operations center) regional en el contexto de los incidentes y desastres con víctimas en masa (números 3 y 4). La comunicación bidireccional entre los profesionales de la asistencia prehospitalaria y el SU/hospital/sistema asistencial también es esencial (números 5 a 8). Los técnicos de emergencias médicas (TEM) ofrecen de manera sistemática a los hospitales información clínica antes de su llegada, al tiempo que los hospitales ofrecen supervisión médica a los profesionales asistenciales prehospitalarios y también información relativa a posibles desvíos necesarios en el traslado. A medida que está teniendo lugar la maduración de los sistemas de historia clínica electrónica (HCE) y de los sistemas de organización de la información asistencial regional (OIAR), los IAP-e deberían ser trasmitidos electrónicamente y tendrían que ser integrados también por medios electrónicos en los sistemas HCE del hospital receptor. Los profesionales de los SEM también deberían tener acceso en el escenario del incidente a los datos clínicos pertinentes de cada paciente. A medida que los datos de los SEM queden integrados cada vez mejor con otros datos correspondientes al sistema asistencial, todos los profesionales del centro de instrucciones 911 y todos los médicos de atención primaria tendrán acceso a los informes clínicos de los pacientes «en la medida de lo necesario». Como parte de la supervisión y de la mejora continua de la calidad (MCC), los SEM comparten sus datos con las agencias reguladoras y de salud pública, con los centros de control de intoxicaciones y con las organizaciones de asistencia domiciliaria (números 9 y 10).
FIGURA 1. Flujo bidireccional de la información prehospitalaria entre los profesionales que acuden al escenario y los servicios de información del sistema de servicios de emergencias médicas (SEM). Las cifras de 1 a 10 que aparecen en círculos están referenciadas en el texto, en el apartado «Necesidades de información». GPS: sistema de posicionamiento global; IAP-e: informe de la asistencia prestada al paciente electrónico; OIAR: organización de la información asistencial regional; SU: servicios de urgencias.
La asistencia del paciente no finaliza con su traslado al SU. En el documento EMS Agenda for the Future de 1996 se subrayaba el hecho de que los SEM no son solamente un componente crítico de la asistencia de emergencia sino también una parte integral de todo el sistema asistencial17,18. Los profesionales asistenciales necesitan la documentación de la asistencia prehospitalaria y los datos correspondientes al IAP-e deben ser integrados y diseminados a todo el sistema asistencial. A medida que se están definiendo las necesidades de información, también es importante considerar la forma con la que los datos prehospitalarios pueden tener utilidad para otros actores, como los profesionales de la atención primaria y de la atención especializada, los investigadores y los gerentes hospitalarios.
La solución de todas estas necesidades de información a través del TIPH es factible hoy en día y en algunas regiones geográficas ya se ha iniciado la implementación de dichas tecnologías. Por ejemplo, las ambulancias están equipadas de manera sistemática con unidades GPS, lo que ofrece información instantánea acerca de la localización y de las direcciones de las que proceden los avisos19. En el momento presente es cada vez mayor el número de vehículos privados y comerciales equipados con sistemas telemáticos que notifican de manera automática a los centros de llamadas la existencia de accidentes y su gravedad20-22. El Southwest Research Institute desarrolló un prototipo de sistema de comunicaciones prehospitalario que permite la transmisión bidireccional y en tiempo real de datos correspondientes a audio, vídeo y signos vitales entre una ambulancia y el hospital receptor23. Los profesionales de los SEM que actúan en algunas áreas geográficas de Indiana reciben en la actualidad resúmenes instantáneos de las HCE de sus pacientes a través de su sistema OIAR comunitario (Finnell JT, comunicación personal, mayo de 2010)24,25. Los directores de los SEM de Rochester, New York, también están trabajando para potenciar el intercambio de datos con su sistema OIAR comunitario, con objeto de que los datos prehospitalarios sean accesibles a un número cada vez mayor de profesionales (Hettinger AZ, comunicación personal, mayo de 2010).
En otras muchas zonas geográficas se están dando pasos innovadores similares en el uso de los sistemas TIPH. Podemos anticipar que la mayor parte de las soluciones TIPH descritas en este artículo van a ser implementadas con el paso del tiempo. A medida que conozcamos cada vez mejor las necesidades de TIPH y que la tecnología siga avanzando y se reduzcan los costes económicos, aparecerán aplicaciones incluso más creativas e innovadoras. La adopción de una arquitectura de red para la TIPH va a permitir a las agencias de SEM la implementación de estos nuevos dispositivos, sistemas de información y tecnología de la comunicación, manteniendo al mismo tiempo su infraestructura subyacente, su interoperabilidad y todos los requisitos correspondientes a la seguridad y la privacidad de la información26.
A medida que se incremente cada vez más el volumen de la información asistencial existente en formato electrónico, será inevitable la transición hacia la implementación del IAP-e. Sin embargo, el aumento de los datos y de la comunicación electrónica no siempre es lo mejor. Es frecuente que los recursos de las agencias prehospitalarias sean limitados y hasta el momento son pocos los estudios de evaluación realizados con diseño adecuado para valorar los sistemas de TIPH. Incluso sería posible que un sistema de TIPH mal implementado pudiera tener consecuencias negativas y no buscadas, como la documentación engorrosa y la sobrecarga de información27. Por tanto, las agencias solamente deberían adquirir productos que se ajustaran a las necesidades previamente definidas y que tuvieran una efectividad demostrada.
Arquitectura de red para la tecnología de la información prehospitalaria
Las propiedades óptimas de las arquitecturas de red relativas a la TIPH son la compatibilidad, la interoperabilidad y la escalabilidad. Por arquitectura compatible se entiende que el sistema ofrecido por una compañía concreta incluye interfaces para que pueda enviar y recibir datos. Es un concepto distinto del de «código abierto», que significa que el código fuente es accesible. Las compañías fabricantes no tienen que ofrecer acceso a su tecnología patentada ni tampoco a sus códigos fuente, lo único que tienen que hacer es ofrecer interfaces para sus datos y recursos. Por interoperabilidad se entiende que los datos pueden ser compartidos entre los distintos sistemas de información. Cuando las interfaces compatibles se combinan con formatos estandarizados de datos, la información puede ser interoperable. Una arquitectura ideal también debería ser escalable, es decir, debería poseer las características necesarias para crecer, ser ampliada y mantener su compatibilidad con las nuevas tecnologías.
La TIPH con arquitectura de red tiene 2 componentes principales: el hardware necesario para conectar los ordenadores y el software necesario para la introducción, visualización, manipulación, análisis e intercambio de los datos. En una arquitectura TIPH óptima estos 2 componentes clave son un router y un IAP-e.
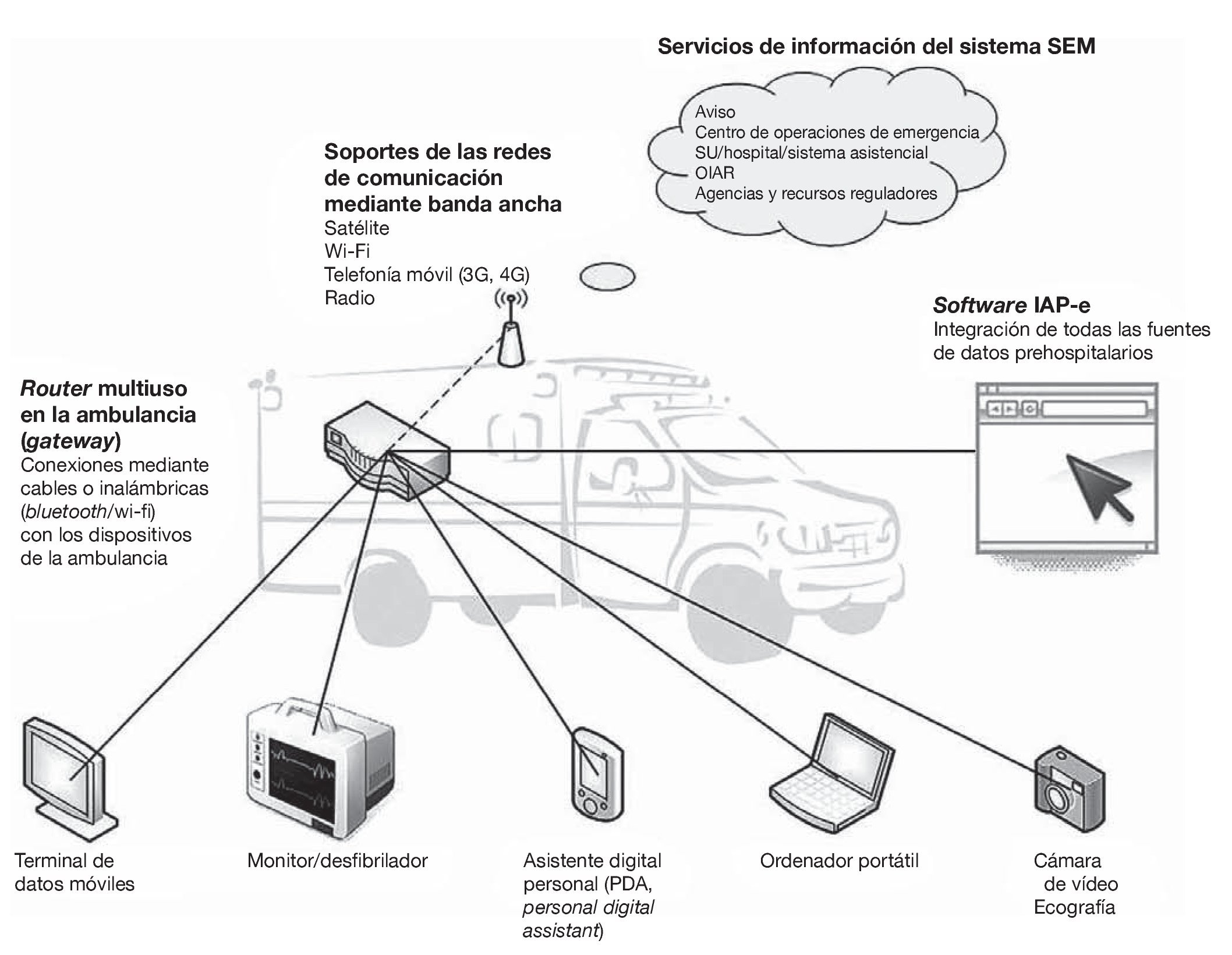
Un router (en ocasiones denominado gateway) es un dispositivo electrónico de hardware que se utiliza para conectar 2 o más ordenadores (y también generalmente para la conexión a internet) a través de elementos inalámbricos. La colocación de un router en una ambulancia permite a los profesionales enviar y recibir datos entre sus dispositivos móviles y otros servicios de información correspondientes a sistemas SEM (fig. 2). El router ofrece conectividad mediante banda ancha a través de señales de radio, telefonía móvil, wi-fi o satélite, facilitando así las comunicaciones con los servicios existentes en el exterior de la ambulancia, como los centros de llamadas y otros centros de comunicación médica, los hospitales y los centros de control de intoxicaciones. El router también pone en conexión entre sí a todos los dispositivos de información existentes en la ambulancia, incluyendo los terminales móviles de datos (MDT, mobile data terminal), los ordenadores portátiles y los asistentes digitales personales, los sistemas de monitorización y desfibrilación, los dispositivos ecográficos y las cámaras de vídeo. Estas conexiones de red internas se pueden conseguir mediante conexiones de cable dedicadas o mediante redes inalámbricas de corto alcance (es decir, bluetooth o wi-fi). La colocación de un router en la ambulancia permite que se comuniquen entre sí todos sus dispositivos existentes y también permite su comunicación con otros servicios de información de los sistemas SEM (hospital, agencias de SEM, centros de llamadas o instrucciones, etc.).
FIGURA 2. Arquitectura de red con tecnología de información prehospitalaria, con uso de un router multiuso y de software correspondiente al informe de la asistencia prestada al paciente electrónico (IAP-e) integrado. Conexiones mediante cable o inalámbricas entre los dispositivos de la ambulancia y un router móvil para la comunicación entre los distintos dispositivos de la ambulancia, la integración en un IAP-e global y la ampliación de la comunicación con otros servicios de información del sistema de servicios de emergencias médicas (SEM). OIAR: organización de la información asistencial regional; SU: servicio de urgencias.
La arquitectura de información basada en routers instalados en las ambulancias debe ser escalable. A medida que están siendo introducidas nuevas tecnologías como la telefonía móvil 4G, las redes por satélite o las redes de seguridad publica dedicadas de 700 MHz28, el router puede ser actualizado o sustituido sin que por ello sea necesario cambiar los dispositivos básicos. De la misma forma, a medida que son introducidos en la ambulancia los nuevos dispositivos de información prehospitalaria pueden ser conectados al router para el acceso inmediato a la red prehospitalaria y a internet. Por ejemplo, las imágenes ecográficas adquiridas en la ambulancia se podrían enviar al SU del hospital receptor a través del router con acceso a la red29.
El IAP-e debe constituir el «corazón» de software de la arquitectura de información prehospitalaria. En su nivel más básico, el IAP-e contiene la asistencia prestada al paciente, una información introducida por los profesionales prehospitalarios. El IAP-e debería actuar como el almacén central de datos de toda la información digital prehospitalaria, incluyendo la correspondientes al CAD, a la asistencia de los pacientes y a los datos de monitorización médica, como los signos vitales, el ECG-PH, las señales de audio y las imágenes de vídeo. El IAP-e global debería poder ser transmitido de forma instantánea y en tiempo real para su acceso por parte de los profesionales hospitalarios y por otros actores con privilegios de acceso.
El IAP-e integrado también permitiría que la información recogida por los profesionales asistenciales constituyera una documentación legible en formato electrónico. Las pantallas de introducción de datos diseñadas a medida pueden hacer que el proceso de introducción de los datos sea preciso, adecuado y estandarizado (p. ej., los informes de parada cardíaca extrahospitalaria con estilo Utstein30,31). En los sistemas IAP-e se pueden incluir mecanismos de apoyo al sistema de toma de decisiones con los objetivos de garantizar el cumplimiento de los protocolos y de incrementar la calidad de la asistencia. Por ejemplo, en los pacientes cuyo síntoma principal es el dolor torácico de probable origen cardíaco, el sistema IAP-e debería indicar a los profesionales de las emergencias médicas que administren aspirina tras confirmar la ausencia de contraindicaciones a esta medida. Los sistemas de recuerdo electrónicos también facilitan la recogida completa de los datos correspondientes al informe clínico y de los datos correspondientes a la facturación. Los datos introducidos de manera automática en el IAP-e y procedentes del sistema CAD y de los dispositivos de monitorización van a permitir a los TEM centrarse en la asistencia prestada al paciente y también le van a ayudar a reincorporarse con mayor rapidez al servicio asistencial. Finalmente, la vinculación de los datos electrónicos prehospitalarios con otros datos asistenciales va a potenciar la capacidad analítica necesaria para incrementar la calidad del servicio y para mejorar la asistencia prestada y la integración con el sistema asistencial global17,18,32.
Desde una perspectiva a corto plazo, podría ser tentador adquirir un sistema de monitorización/desfibrilación que tenga incorporado un módem para la transmisión de los ECG-PH. Sin embargo, a largo plazo la ventaja de utilizar una arquitectura TIPH fundamentada en router es la separación de los dispositivos médicos específicos respecto a los sistemas de información correspondientes a las tecnologías de comunicación y utilizados para acceder a la red de banda ancha. Los dispositivos implementados en la ambulancia pueden intercambiar información entre sí y con otros servicios de información de los sistemas SEM. La integración de todas las fuentes de datos prehospitalarios en un IAP-e global permitirá mantener en una sola localización todos los datos prehospitalarios para su recuperación y acceso sencillos, al tiempo que ello también puede disminuir el ancho de banda necesario para la transmisión.
Las agencias de SEM deberían considerar con detalle la forma con la que los datos correspondientes a los SEM quedan vinculados electrónicamente con otros sistemas de información. En una zona geográfica pequeña en la que solamente actúe una agencia de SEM y haya un solo hospital, la agencia de SEM podría vincular directamente su sistema IAP-e con los sistemas HCE del hospital. Sin embargo, en zonas urbanas en las que actúan múltiples agencias de SEM y en las que hay varios hospitales serían necesarias interfaces entre cada organización y cada sistema de información individual. Estas interfaces complejas, económicamente costosas y lentas pueden convertirse rápidamente en una barrera insuperable.
Las organizaciones regionales relacionadas con la información asistencial están siendo estructuradas para poner en conexión a los actores clave de una zona geográfica concreta con objeto de que sea posible el control del intercambio de información asistencial entre los profesionales asistenciales que actúan en dicha zona geográfica. Mediante el modelo OIAR, una agencia de SEM podría establecer conexión con el sistema OIAR y, después de ello, establecer comunicación con agencias asociadas que también forman parte del sistema OIAR, como consultas médicas, hospitales y agencias de salud pública. Recientemente, el gobierno federal ha aprobado un presupuesto de 548 millones de dólares para que las agencias estatales designadas creen sistemas OIAR33. Los fundamentos de la arquitectura de red TIPH descritos en este artículo se aplican tanto a las interfaces directas como a los sistemas OIAR, de manera que cada comunidad puede determinar el modelo que se ajusta mejor a sus necesidades.
Los sistemas de transmisión de banda ancha fundamentados en router y con un IAP-e centralizado tienen algunas desventajas. Esta arquitectura puede ser más cara que las soluciones alternativas, lo que puede obligar a una inversión de capital inicial mayor y a la contratación de profesionales experimentados para su configuración y mantenimiento. La transmisión en el contexto de la red depende de la disponibilidad de banda ancha en la propia red, que puede estar limitada en las áreas rurales y que, por otra parte, puede quedar sobrepasada en las situaciones de incidentes con víctimas en masa o puede quedar alterada en las situaciones de desastres naturales a gran escala. Por tanto, para garantizar la disponibilidad del sistema 24 h diarias y 7 días a la semana son necesarias redes de comunicación, sistemas de almacenamiento y dispositivos de hardware sustitutos o de respaldo. El incremento en la disponibilidad de los datos prehospitalarios electrónicos también puede facilitar su uso inadecuado y la aparición de problemas respecto a la privacidad y la seguridad.
En algunas regiones geográficas ya se están creando arquitecturas TIPH similares a la que acabamos de describir24,25. Por ejemplo, la city of San Diego ha comenzado recientemente a colocar routers en todos los vehículos de bomberos y ambulancias, al tiempo que está modernizando su sistema IAP-e, con objeto de que los profesionales de primera respuesta de las ambulancias puedan llevar a cabo la documentación a través de teléfonos móviles y de ordenadores portátiles. Los dispositivos móviles van a transmitir los datos en tiempo real hasta un servidor IAP-e final mediante un servicio celular directo de datos o a través de routers existentes a bordo de los vehículos, de manera que los usuarios autorizados (incluyendo los profesionales hospitalarios) puedan acceder en tiempo real a los datos generados en el escenario de un incidente. Los nuevos monitores/desfibriladores van a incorporar en el IAP-e los datos correspondientes a los signos vitales, el ECG-PH y la CO2 al final del volumen corriente. Recientemente, la región de San Diego recibió una ayuda comunitaria federal Beacon de 15 millones de dólares para la implementación de una HCE integrada con los hospitales y las consultas34. En el futuro próximo hay programada la implementación de un limitado sistema bidireccional de intercambio de datos entre el University of California at San Diego Medical Center y la compañía San Diego Medical Services.
Las arquitecturas de red de las TI prehospitalarias garantizan un intercambio eficiente de la información asistencial. Los profesionales de la asistencia prehospitalaria pueden acceder a las HCE de sus pacientes y las historias clínicas correspondientes a los SEM quedan accesibles para su uso por otros profesionales asistenciales. Una vez establecida la infraestructura es posible implementar aplicaciones creativas de software para la mejora de la calidad, el apoyo al proceso de toma de decisiones clínicas y la mejora de la salud pública y de la investigación. Por ejemplo, al tiempo que responden frente a una situación de emergencia, los profesionales prehospitalarios pueden recibir la lista de problemas médicos de un paciente, información acerca de sus antecedentes de alergia y datos relativos a posibles órdenes de no reanimación (DNR, do-not-resuscitate). Los datos relativos al aviso y al IAP-e pueden ser analizados en tiempo real para la detección temprana de problemas (p. ej., en el ámbito de la vigilancia de la salud pública). Los profesionales de la atención primaria puede ser notificados respecto a los avisos que realizan sus pacientes al 911 o bien respecto a su traslado a un SU. Son realmente ilimitadas las aplicaciones de este sistema de información médica electrónico, global y en tiempo real respecto a la mejora de la asistencia prehospitalaria y de todo el sistema de salud.
Estándares para potenciar la interoperabilidad
Uno de los elementos clave de la integración de las fuentes de datos es el establecimiento de formatos comunes de almacenamiento de datos y la creación de estándares de transmisión también comunes35,36. A medida que es cada vez mayor el volumen de información asistencial obtenida, almacenada y compartida por medios electrónicos y por parte de múltiples profesionales, también lo es la necesidad de estándares técnicos de datos aceptados de manera universal. Por ejemplo, es necesario el acuerdo respecto a si los datos son introducidos en campos comunes de los IAP-e y de otros informes médicos en forma de texto libre o de bloques de texto estandarizados y generados previamente. Estos estándares relativos a los datos permiten a los programadores la adaptación a formatos comunes e intercambiables.
El proyecto Sistema de información SEM nacional (NEMSIS, National EMS Information System) ha dado lugar al desarrollo de un conjunto de estándares de datos electrónicos para la representación de la información correspondiente a los SEM37,38. El equipo NEMSIS ha desarrollado y refinado un diccionario de datos estandarizados y estándares fundamentados en el lenguaje de marcación extensible (XML, extensible markup language) para la transmisión de los datos prehospitalarios. En la actualidad, todos los productos IAP-e deben ajustarse a estos estándares de datos y tienen que ser capaces de compartir la información entre sí.
Son imprescindibles los formatos de fichero abiertos y basados en estándares respecto a todos los datos prehospitalarios (imágenes, ECG, ecografías, vídeo) con objeto de crear una arquitectura de información interoperable, innovadora y de coste económico bajo. Los estándares de datos relacionados con la medicina de emergencia están en fases diversas de desarrollo. Por ejemplo, el proyecto Frontlines of Medicine persigue el desarrollo de métodos y elementos de datos estandarizados para la notificación de los datos de los pacientes por parte de los SU con un objetivo de mejora de la salud pública39,40. El Vehicle Emergency Data Set (VEDS) es un estándar para la comunicación telemática de datos de emergencia a las agencias relacionadas con las emergencias médicas35. El The Data Elements for Emergency Department Systems (DEEDS) es una especificación completa para los datos de los informes clínicos generados en los SU41. Se han llevado a cabo proyectos de ECG con código abierto, pero hasta el momento dichos proyectos no han suscitado el interés ni el apoyo del mercado42. Por tanto, tal como se describe en el ejemplo introductorio, la posibilidad de compartir en tiempo real los ECG entre el contexto prehospitalario, el SU y el hospital sigue siendo un objetivo de integración difícil. En última instancia, todas las fuentes de información prehospitalaria requieren un formato de datos estandarizado y ampliamente aceptado que garantice la interoperabilidad.
Los estándares correspondientes a los datos prehospitalarios también deben formar parte de los estándares TIA más amplios. Health Level Seven (HL7) es una de las organizaciones sin ánimo de lucro que están desarrollando estructuras y estándares acreditados por el American National Standards Institute (ANSI) y dirigidos hacia la potenciación del intercambio, la integración, la posibilidad de compartir y la recuperación de la información asistencial electrónica. Los directores del proyecto NEMSIS están trabajando actualmente para integrar el sistema NEMSIS en HL7; se espera que para 2013 haya una versión HL7 del sistema NEMSIS correspondiente a los productos IAP-e43. Las iniciativas internacionales similares de fusión de los estándares TIA y los correspondientes a los datos SU/SEM que necesariamente van a aparecer tienen que tener en cuenta todas las posibles fuentes de datos.
Privacidad/seguridad
Los profesionales de la asistencia prehospitalaria manejan diariamente información asistencial de carácter protegido. Tanto las agencias de «bajo nivel tecnológico», cuyos procedimientos están fundamentados en informes sobre papel y en comunicaciones mediante voz a través de la radio, como las agencias de «nivel tecnológico alto» que manejan IAP-e y transmisión mediante vídeo, pueden tener problemas en lo que se refiere a la violación de la privacidad de los pacientes que atienden. A medida que aumenta el volumen de datos prehospitalarios y que los procesos son electrónicos con una frecuencia cada vez mayor, necesitamos aplicar procedimientos para la protección de la privacidad de nuestros pacientes.
En la ley Health Insurance Portability and Accountability Act (HIPAA) de 1996 se obligaba al Secretary of Health and Human Services a garantizar el cumplimiento de la normativa relativa a la privacidad en el contexto de la información asistencial identificable a nivel individual44. El reglamento Privacy Rule subsiguiente, aprobado en 2000, se aplica a todos los profesionales asistenciales que transmiten información asistencial protegida (IAPR) en cualquier formato (electrónico, papel o verbal)45. Los objetivos principales de este reglamento eran los de definir formalmente y limitar las circunstancias en las que se puede utilizar o divulgar IAPR individual. En el transcurso de la asistencia convencional, los profesionales prehospitalarios comparten información del paciente con los profesionales del SU, con su director médico, con las agencias reguladoras estatales y, en muchos casos, con los servicios de facturación y con las compañías de seguros sanitarios. Todas estas actividades están sometidas al reglamento de privacidad (Privacy Rule) de la ley HIPAA.
A medida que se expanden las capacidades electrónicas, los profesionales de la asistencia prehospitalaria se van a convertir en usuarios y contribuyentes de las grandes bases de datos en las que queda almacenada la información asistencial. Son necesarias las políticas y tecnologías de privacidad para garantizar que los profesionales de la asistencia prehospitalaria acceden únicamente a la IAPR de sus pacientes y también que los informes prehospitalarios generados solamente son visualizados por los profesionales adecuados46. Este objetivo va a ser bastante más difícil de conseguir que el de la protección de un sistema único. Por otra parte, hay que determinar si es necesario obtener el consentimiento del paciente para el intercambio de la información relacionada con su propia salud, y también hay que determinar la forma de hacerlo; esta forma puede ser diferente en cada Estado47.
La discusión detallada de los aspectos de privacidad y seguridad de las TIA queda fuera del alcance de este artículo de revisión. La Office of the National Coordinator for Healthcare Information Technology (ONC), que es el organismo responsable máximo del plan federal para el incremento de la adopción y el uso adecuado de las TI relacionadas con la salud, ha definido una serie de grupos de trabajo para el estudio de las políticas y estándares de privacidad y seguridad con el objetivo de abordar estas cuestiones clave. La ley ARRA de 2009 también reforzó las medidas contempladas en la HIPAA y obligó a las distintas organizaciones a notificar las situaciones de violación de la confidencialidad de los datos2. La política y la normativa relacionadas con la privacidad y la seguridad van a seguir madurando para acomodarse de manera progresiva a las comunicaciones en red de la información sobre salud y los sistemas TIPH van a tener que para acomodarse también a estas recomendaciones y requisitos.
Avances en el terreno de lo práctico
Los fabricantes de productos están desarrollando rápidamente aplicaciones TIPH de carácter innovador. Con el objetivo de la implementación de la arquitectura de red TIPH propuesta, los directores de los SEM deben llevar a cabo una estudios de valoración y evaluación de sus necesidades en TI a través de un proceso basado en la evidencia, tienen que refinar los estándares correspondientes a los datos y necesitan identificar las fuentes de los recursos económicos necesarios para todo ello. Las agencias federales deberían facilitar y promocionar la innovación y la inversión en arquitecturas TIPH abiertas, interoperables y escalables.
Cada agencia de SEM debe determinar sus propias necesidades en lo relativo a los datos y las comunicaciones. La planificación debería incluir la colaboración entre las distintas agencias de SEM, los hospitales locales, los profesionales prehospitalarios que actúan en el escenario, los directores médicos, las agencias reguladoras y las compañías fabricantes de soluciones tecnológicas. Además de las necesidades locales respecto a las TIA, las agencias de SEM deberían priorizar la compra de los productos que ya han demostrado poseer fiabilidad y efectividad. Los 1.100 millones de dólares asignados recientemente por el gobierno federal para la investigación en efectividad comparativa (IEC) deberían ser utilizados para analizar el impacto de los sistemas TIPH sobre la calidad asistencial, la eficiencia y los costes económicos48,49.
El equipo NEMSIS mantiene en la actualidad un conjunto de datos de información prehospitalaria estandarizada. Sin embargo, los progresos son menores en lo relativo a otros estándares de datos relevantes, como los correspondientes al ECG, a la asistencia telemática y a la información generada en los SU. El Centers for Disease Control and Prevention (CDC) ha sido un actor clave en la telemática de los vehículos asistenciales como parte de la prevención de lesiones y de la clasificación de las víctimas traumatológicas20. Las agencias de los SEM deben seguir colaborando con el gobierno federal y también con las distintas sociedades profesionales (como la National Association of EMS Physicians, el American College of Emergency Physicians, la American Heart Association y el American College of Cardiology), así como con las compañías fabricantes de equipos, con el objetivo de desarrollar estándares de datos uniformes y arquitecturas abiertas que puedan cubrir sus necesidades. Una estrategia para ello es la consideración de estos requerimientos en las especificaciones de compra de todos los equipos y programas de software. Los organismos reguladores de los SEM y las compañías de seguros sanitarios también deberían promover e incentivar el uso de estándares asistenciales abiertos de forma que la interoperabilidad se convirtiera en algo rutinario.
Muchas agencias federales tienen intereses creados en los sistemas TIPH y podrían ofrecer algún tipo de apoyo para el avance de las arquitecturas de red estandarizadas. El Department of Health and Human Services (HHS) puede utilizar los datos prehospitalarios en tiempo real en situaciones de epidemia y también para la vigilancia de la capacidad de respuesta del sistema de salud50-52. De la misma forma, el Department of Homeland Security podría utilizar sistemas TIPH para proporcionar comunicaciones y vigilancia en tiempo real en situaciones de desastre y de ataques terroristas. La ONC, que representa el organismo encargado de la planificación y el desarrollo de sistemas TIA, ha reconocido la importancia de la información asistencial de las emergencias para la creación de infraestructuras de TIA en la comunidad y recientemente ha ofrecido ayudas Beacon por un valor de 15 millones de dólares a 4 proyectos comunitarios que persiguen la demostración de las ventajas de la integración de las HCE de los SU y los SEM con las correspondientes a los hospitales y las consultas, con objeto de mejorar la asistencia prestada34. El Emergency Care Coordination Center (ECCC), perteneciente al HHS, puede estar en una posición ideal para coordinar las iniciativas federales de mejora de los sistemas TIPH y para integrarlos en iniciativas TIA y de preparación más amplias.
conclusión
Estados Unidos se ha embarcado en una iniciativa de presupuesto multimillonario para potenciar el uso de la TIA con objeto de mejorar la asistencia prestada. Los profesionales prehospitalarios pueden aprovechar esta oportunidad para cambiar su actual revoltijo de soluciones TI por una arquitectura de red de tecnología de la información prehospitalaria global que tenga un carácter abierto, interoperable y escalable, con uso de IAP-e y de routers móviles instalados en las ambulancias. Para aprovechar todos los beneficios de esta iniciativa estratégica relativa a la TIPH son necesarios estudios adicionales que permitan definir con mayor precisión las necesidades de información y tecnológicas existentes en el contexto prehospitalario, para estandarizar los formatos de datos, para garantizar la seguridad y la privacidad de la información relativa a los pacientes, y para identificar las fuentes de financiación. La creación de sistemas de información prehospitalaria en función de este tipo de arquitectura abierta, interoperable y escalable va a tener utilidad para vincular los datos de los SEM con otros registros médicos electrónicos y va a permitir a las agencias de SEM a convertirse en usuarios importantes de los sistemas TIA actuales y futuros con el objetivo de incrementar la calidad y la eficiencia de la asistencia prehospitalaria.
Recibido el 24 de mayo de 2010 del Robert Wood Johnson Foundation Clinical Scholars Program (ABL), Yale University, New Haven, Connecticut; el Department of Emergency Medicine (ABL, KB, CMVG, DCC, SB), Yale University School of Medicine, New Haven, Connecticut; el U.S. Department of Veterans Affairs (ABL), West Haven, Connecticut; el Department of Emergency Medicine (ICR), Olive View-UCLA Medical Center, Sylmar, California; San Diego Medical Services (RMF), San Diego, California, y el Department of Emergency Medicine (JVD), University of California, San Diego, San Diego Medical Center, California. Revisión recibida el 27 de julio de 2010; aceptado para publicación el 17 de agosto de 2010.
El Dr. Landman es un becario clínico de la Robert Wood Johnson Foundation en la Yale University sufragado por el Department of Veterans Affairs estadounidense y por la Robert Wood Johnson Foundation.
Los autores declaran la inexistencia de conflictos de interés relacionados con este artículo. Los autores son los responsables únicos del contenido y la redacción del artículo.
Dirección para correspondencia y solicitud de separatas: Adam B. Landman, MD, MS, MIS,
Yale University, 333 Cedar Street, IE-61 SHM, PO Box 208088, New Haven, CT 06520.
Correo electrónico: adam.landman@yahoo.com
doi: 10.3109/10903127.2010.534235