Evaluar el coste-efectividad de diferentes métodos anticonceptivos hormonales combinados.
Material y métodoEstudio de farmacoeconomía utilizando un modelo de Markov sobre los costes de 3 métodos anticonceptivos hormonales combinados: un anticonceptivo oral financiado, un parche transdérmico y un anillo vaginal.
ResultadosEl coste total para el Sistema Nacional de Salud, teniendo en cuenta todas las mujeres en edad fértil que utilizan anticoncepción hormonal combinada, sería de 410.122.928 euros en el caso del anticonceptivo oral financiado, de 296.961.568 euros en el caso del parche y de 295.380.316 euros en el caso del anillo vaginal. Para las mujeres los costes serían de 106.164.890 euros, 521.386.383 y 534.474.699 euros respectivamente.
ConclusiónDesde la perspectiva del Sistema Nacional de Salud el método de anticoncepción hormonal combinada más coste-efectivo es el anillo vaginal. Desde la perspectiva de las mujeres el uso del anillo vaginal les cuesta más dinero, pero se exponen menos al riesgo de un embarazo no deseado.
To assess the cost-effectiveness of different combined hormonal contraceptive (CHC) methods.
Material and methodA pharmacoeconomic study was conducted using a Markov model of three CHC methods: a reimbursed oral contraceptive, a contraceptive patch, and a vaginal ring.
ResultsThe total cost to the National Health Service would be €410,122,928 if all women of fertile age who employed CHC used a financed oral contraceptive, €296,961,568 if they used the transdermal patch, and €295,380,316 if they used the vaginal ring. For women, these costs would be €106,164,890, €521,386,383, and €534,474,699, respectively.
ConclusionFrom an National Health Service perspective, the most cost-effective CHC method is the vaginal ring. For women, the vaginal ring is most expensive method, but the excess price could be balanced by a greater protection against unwanted pregnancies.
A pesar de la disponibilidad de varios métodos anticonceptivos y el copago de algunos anticonceptivos hormonales orales (AHO) en nuestro país1, siguen produciéndose un número no desdeñable de embarazos no deseados. Además, los datos de uso de métodos anticonceptivos de los últimos años no parecen encontrar relación con la financiación de alguno de ellos promovida con la Ley de salud sexual y reproductiva promulgada en el año 20102. De acuerdo a los datos publicados en las encuestas Daphne, hasta el año 20113, y de la encuesta publicada por la Sociedad Española de Contracepción, del año 20144, los hábitos anticonceptivos de las mujeres españolas no parecen haber variado con la financiación de algún tipo de AHO. El método más utilizado sigue siendo el preservativo, seguido a mucha distancia por los AHO.
En la situación actual de crisis económica que soportamos algunos estudios han puesto de manifiesto un descenso del uso de métodos anticonceptivos relacionado con su coste5 posibilitando, con ello, el incremento de mujeres en edad fértil que se exponen al riesgo de un embarazo no deseado. Conscientes de esta realidad nos planteamos realizar un estudio farmacoeconómico que estimase los costes, tanto para el Sistema Nacional de Salud (SNS) como para las mujeres del uso de anticoncepción hormonal combinada (AHC). En España los métodos de AHC disponibles son: los AHO, el parche transdérmico y el anillo vaginal. Los 2 últimos métodos no están financiados por el SNS, mientras que de los AHO existen varias combinaciones de las que algunas están financiadas y otras no lo están.
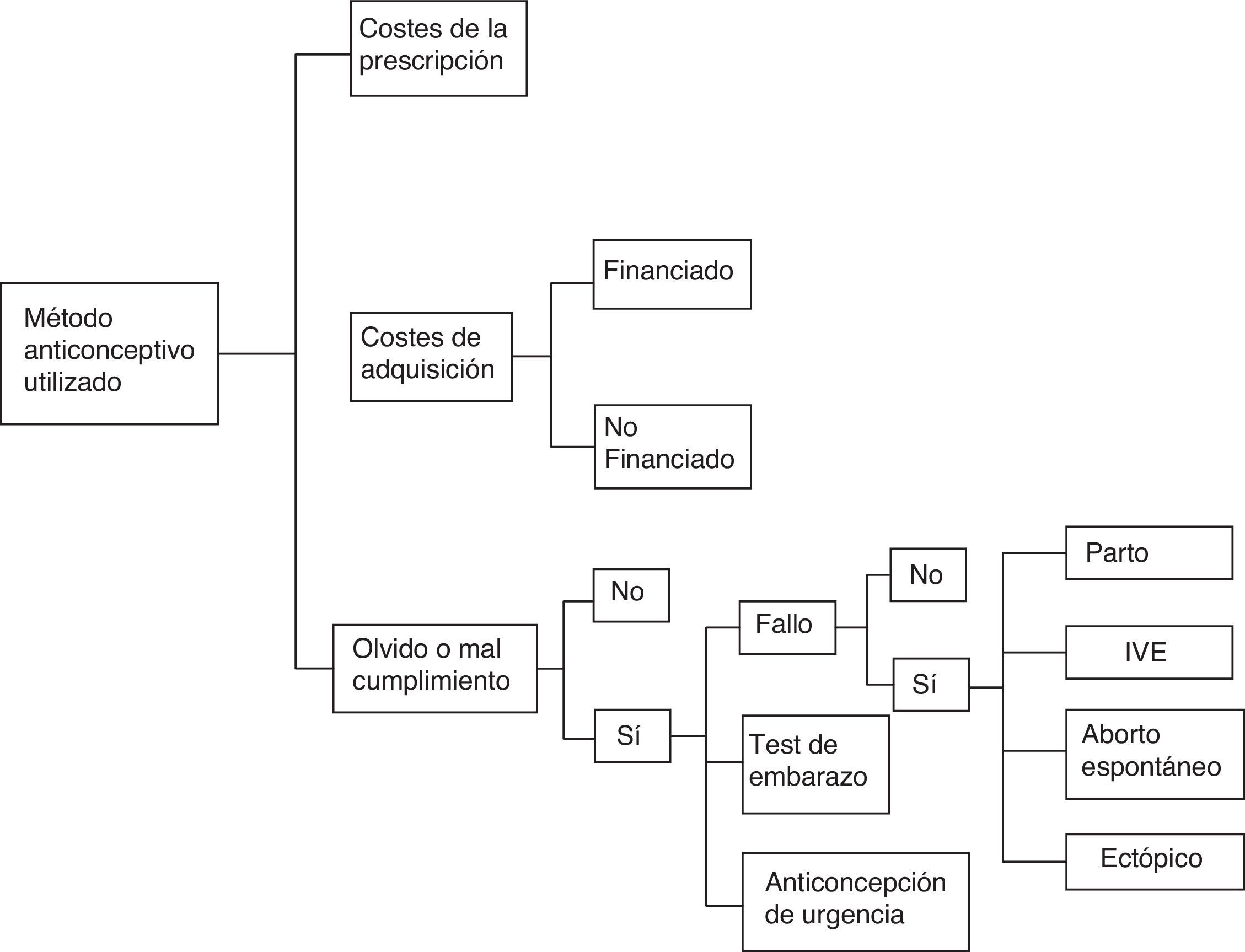
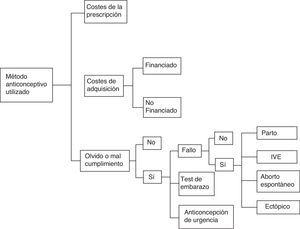
Material y métodosDiseño del modelo y poblaciónEstudio farmacoeconómico utilizando un modelo Markov (fig. 1) para estimar los costes, tanto para el SNS como para las pacientes, durante un año de uso de AHC. El modelo se construyó en función de las siguientes consideraciones: número de mujeres españolas en edad fértil (15-49 años) que utilizan AHC y coste de los anticonceptivos desde la perspectiva del SNS y para la propia usuaria. La población española femenina en edad fértil (15-49 años) se ha estimado utilizando la información facilitada por el Instituto Nacional de Estadística en el año 2011, último año del que se dispone de datos6.
Para la estimación del número de mujeres españolas que utilizan AHC se ha considerado que, de acuerdo a la Sociedad Española de Contracepción (SEC), un 16,2% de las mujeres españolas en edad fértil utiliza algún tipo de anticonceptivo hormonal combinado oral, un 3,2% utiliza el anillo vaginal y un 1,3% el parche transdérmico4.
En nuestro modelo hemos estimado que un año de uso de AHC implica 13 ciclos de tratamiento y, asimismo, hemos considerado que el 100% de las usuarias continuará utilizando el mismo método al cabo de un año. Según las conclusiones de un estudio español, las tasas de continuidad de uso de cada uno de los métodos son bastante similares7, por lo que el cómputo global de costes puede verse afectado, pero el cómputo para cada uno de los métodos no. Asimismo, los cálculos se han realizado tomando como escenario que todas las mujeres que actualmente utilizan algún AHC utilizasen, hipotéticamente, bien un AHO financiado, bien el parche transdérmico, bien el anillo vaginal.
Costes de la anticoncepción hormonal combinada durante un año de usoEl coste de adquisición del método anticonceptivo se ha extraído del precio de venta del laboratorio (PVL). Se ha considerado, en aquellos métodos anticonceptivos incluidos en el catálogo de prestaciones financiadas, la respectiva reducción en el precio según establece el Real Decreto-Ley 8/2010, así como la aportación del SNS del 60%8. Teniendo en cuenta la reciente aplicación del copago sanitario, hemos calculado una media del 50% de aportación por parte de la usuaria y del 50% por parte de la administración para el anticonceptivo financiado. El coste mensual del anticonceptivo oral con levonorgestrel, financiado, es de 6,95 euros (3,47 euros que pagaría la usuaria y 3,47 euros que pagaría la administración sanitaria), mientras que el coste mensual del anillo vaginal es de 19,92 euros y el del parche de 19,29 euros, íntegramente pagados por la usuaria. En nuestro análisis no hemos incluido los AHO no financiados por la gran variabilidad de costes entre ellos.
Para el cálculo de los olvidos y problemas de manejo de cada uno de los diferentes métodos de AHC disponibles en España se han tenido en cuenta los resultados de un estudio español, del año 2008, en el que se estimó que el porcentaje de mujeres que experimenta problemas de manejo con la píldora, el parche o el anillo es del 61%, 32% y 21% respectivamente y de ellas un 40,1% realiza un test de embarazo y un 14,2% utiliza anticoncepción de urgencia (AU), en el caso de usuarias de píldora, un 38% y un 11,1% respectivamente en el caso del parche y un 28,8% y un 6,3% en el caso del anillo9. El coste de la realización de un test de embarazo se ha estimado calculando la media de los costes de los diferentes métodos existentes en el mercado farmacéutico (9,5 euros). Para el cálculo del coste de la AU se ha considerado el precio de utilizar levonorgestrel (LNG), debido a que el método de Yuzpe no cumple criterios de indicación de uso y el método basado en el acetato de ulipristal es utilizado de manera marginal. Por ello, en nuestro estudio, hemos aplicado el precio de utilizar AU con LNG (18 euros).
Para calcular el número de embarazos no deseados que ocurrirán durante un año de uso de los métodos de AHC se han tenido en cuenta los datos de efectividad, para cada uno de ellos, que facilita la SEC10. Según la SEC la efectividad (tasa anual de fallos en usuarias típicas) de los anticonceptivos orales es del 2,1%, del parche es del 1,24% y del anillo del 1,23%.
Se han considerado 4 posibles circunstancias en el caso de un embarazo no deseado: parto, interrupción voluntaria del embarazo (IVE), aborto espontáneo y embarazo ectópico y, atendiendo a los datos estadísticos facilitados por el Instituto Nacional de Estadística hemos calculado que el porcentaje de cada uno de estos eventos sería del 59%, 25%, 15% y 1% respectivamente11.
Los costes de los embarazos no deseados ocurridos durante el uso del método anticonceptivo se han calculado en función de los códigos de los grupos relacionados con el diagnóstico (GRD) del Ministerio de Sanidad y Asuntos Sociales, y el coste de cada proceso se ha multiplicado por el número anual de eventos para obtener una estimación total12. Los costes estimados han sido: 1.905 euros para el embarazo y parto a término, 1.479 euros para la IVE, 1.479 euros para el aborto espontáneo y 1.980 euros para el embarazo ectópico12.
En nuestro estudio hemos querido calcular los costes de cada método anticonceptivo en el escenario hipotético de que todas las mujeres en edad fértil que utilizan anticoncepción hormonal combinada utilizasen exclusivamente cada uno de los métodos analizados. Es decir, en el escenario hipotético de que el 100% de esas mujeres utilizasen el anticonceptivo oral financiado, el 100% utilizasen el parche transdérmico o el 100% utilizase el anillo vaginal.
ResultadosEn España había, en el año 2011, 10.623.809 mujeres en edad fértil, de las que un 20,7% utilizaba algún método anticonceptivo hormonal combinado (píldora, parche o anillo), lo que supone un total de 2.199.126 mujeres y 28.588.645 ciclos de uso.
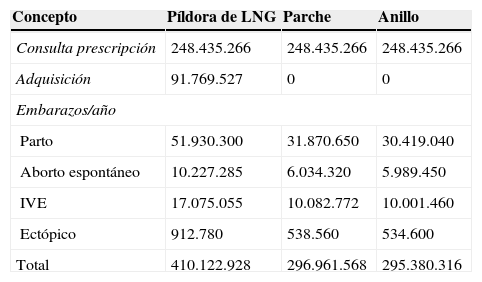
Costes para el Sistema Nacional de SaludEn el caso del anticonceptivo oral financiado (etinilestradiol [EE]/LNG), al coste de las consultas de prescripción hay que sumarle el coste para el SNS de la financiación del 50% del valor del anticonceptivo y los costes asociados a los 46.181 embarazos no deseados que se producirían durante un año con el uso de este método anticonceptivo. En el caso de que todas las mujeres utilizasen el parche transdérmico, no se incurriría en gastos de financiación por parte del SNS, y el número total de embarazos esperados sería de 27.269, mientras que en el caso de que todas utilizasen el anillo vaginal el número anual de embarazos no deseados sería de 27.050. El coste total para el SNS sería de 410.122.928 euros en el caso del anticonceptivo oral financiado, de 296.961.568 euros en el caso del parche y de 295.380.316 euros en el caso del anillo vaginal (tabla 1).
Costes, expresados en euros, para el Sistema Nacional de Salud del anticonceptivo oral con levonorgestrel financiado, del parche transdérmico y del anillo vaginal
| Concepto | Píldora de LNG | Parche | Anillo |
|---|---|---|---|
| Consulta prescripción | 248.435.266 | 248.435.266 | 248.435.266 |
| Adquisición | 91.769.527 | 0 | 0 |
| Embarazos/año | |||
| Parto | 51.930.300 | 31.870.650 | 30.419.040 |
| Aborto espontáneo | 10.227.285 | 6.034.320 | 5.989.450 |
| IVE | 17.075.055 | 10.082.772 | 10.001.460 |
| Ectópico | 912.780 | 538.560 | 534.600 |
| Total | 410.122.928 | 296.961.568 | 295.380.316 |
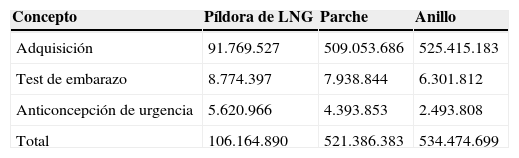
Las usuarias de los diferentes métodos deberían pagar por su adquisición, por los test de embarazo que se realizan durante la utilización del método debido al mal uso del mismo (40,1% de las usuarias de AO, 38% de las usuarias de parche y 28,8% de las usuarias de anillo) y por el uso de AU (14,2%, 11,1% y 6,3%, respectivamente). El coste total para las mujeres sería de 106.164.890 euros en el caso del AO, 521.386.383 euros en el caso del parche y 534.474.699 euros en el caso del anillo vaginal (tabla 2).
Costes, expresados en euros, para las mujeres del anticonceptivo oral con levonorgestrel financiado, del parche transdérmico y del anillo vaginal
| Concepto | Píldora de LNG | Parche | Anillo |
|---|---|---|---|
| Adquisición | 91.769.527 | 509.053.686 | 525.415.183 |
| Test de embarazo | 8.774.397 | 7.938.844 | 6.301.812 |
| Anticoncepción de urgencia | 5.620.966 | 4.393.853 | 2.493.808 |
| Total | 106.164.890 | 521.386.383 | 534.474.699 |
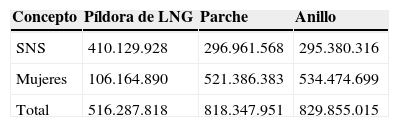
En la tabla 3 se presentan los costes totales, incluidos los costes para el SNS y los costes para las mujeres de cada uno de los métodos analizados. El método anticonceptivo que cuesta menos dinero a las arcas del Estado es el anillo vaginal que, al mismo tiempo, es el que más dinero cuesta a las mujeres.
Costes totales (para el Sistema Nacional de Salud y las mujeres) expresados en euros del uso de anticoncepción hormonal combinada
| Concepto | Píldora de LNG | Parche | Anillo |
|---|---|---|---|
| SNS | 410.129.928 | 296.961.568 | 295.380.316 |
| Mujeres | 106.164.890 | 521.386.383 | 534.474.699 |
| Total | 516.287.818 | 818.347.951 | 829.855.015 |
La diferencia de coste anual total entre el método más efectivo para evitar el embarazo (anillo vaginal) y el menos efectivo (AO) es de 313.567.197 euros. Si todas las mujeres que utilizan AHC, usasen el anillo en lugar del AO se evitarían 19.131 embarazos no deseados cada año, con un coste de 33.200.271 euros. El diferencial total entre anillo y AO es de 280.366.926 euros/año, lo que supone que para evitar esos 19.131 embarazos no deseados fruto de la menor efectividad del AO, sería necesario invertir 0,35 euros por mujer y día.
DiscusiónNuestro estudio demuestra que para el SNS el método hormonal combinado más coste-efectivo es el anillo vaginal, seguido del parche transdérmico y de la píldora de LNG financiada, mientras que para las mujeres resulta más barato utilizar la píldora financiada a costa de exponerse a un riesgo mayor de embarazo no deseado.
Es evidente, como se desprende de la información facilitada por un estudio norteamericano de coste-efectividad, que los métodos más baratos de anticoncepción son el dispositivo intrauterino (DIU) de cobre, la vasectomía y el DIU de LNG13. Un análisis del National Institute for Clinical Excellence del Reino Unido demostró que el implante subdérmico es el método más coste-efectivo actualmente disponible14. A pesar de ello, y de su elevada efectividad para evitar el embarazo, en nuestro país este tipo de anticoncepción de larga duración es utilizado por un porcentaje bajo de parejas (13,3%)4.
En un estudio farmacoeconómico realizado en EE. UU., en el que se comparó el coste de 13 métodos anticonceptivos diferentes con el coste de no utilizar anticoncepción en mujeres, en edad fértil, sexualmente activas, los autores concluyeron que los costes financieros no deben separarse de la ganancia en salud relacionada con el uso de cualquier método anticonceptivo15. En este estudio se calculó el posible incremento de los años de vida ajustados a calidad, encontrando una ganancia que oscilaba entre 0,088 y 0,147 según el método anticonceptivo utilizado.
Otros estudios han demostrado que los beneficios de facilitar métodos anticonceptivos a las mujeres superan los costes económicos que para el SNS pueda tener la financiación de algunos de estos métodos16.
En un estudio de farmacoeconomía publicado en el año 2013, en el que se estimaban los costes y ahorro económico de liberalizar la ligadura de trompas entre las mujeres de una compañía aseguradora de Estados Unidos17, se estimó que eliminar las barreras al acceso de este método anticonceptivo irreversible ayudaría a evitar 29.000 embarazos no desaseados cada año, y a ahorrar 215 millones de dólares. En España, y según las conclusiones de nuestro estudio, si las mujeres que desean utilizar AHC utilizasen un método mensual (anillo vaginal) en lugar de un método de uso diario (AHO) se podrían evitar hasta 19.131 embarazos no deseados/año con un coste de 33 millones de euros.
Ningún método anticonceptivo reúne las características que debería de disponer el método ideal, y por ello cada mujer y cada pareja deben decidir cuál es el método que más se ajusta a sus necesidades. Durante el proceso de consejo y asesoramiento anticonceptivo se suele poner el énfasis en aquellos aspectos relacionados con las condiciones médicas de la mujer utilizando los criterios de elegibilidad que recomienda la Organización Mundial de las Salud18, pero también deberíamos introducir conceptos relacionados con los costes económicos y los beneficios esperados19. El objetivo de utilizar un método anticonceptivo suele ser evitar un embarazo no deseado y, por ello, debemos abordar con la usuaria la efectividad de los mismos. De acuerdo a nuestros resultados, para el SNS resulta más coste-efectivo que los médicos prescribamos un método hormonal combinado mensual, y para las mujeres reducir el riesgo de un embarazo no deseado un 58% resultaría en un gasto adicional de 0,35 euros al día. Por ello, nos parece pertinente que durante el consejo anticonceptivo se aborde el tema del coste económico en relación con la efectividad del método, de manera que las mujeres obtengan también información sobre las posibles consecuencias del fallo del método anticonceptivo.
En otros países el coste de utilizar anticoncepción oral es mayor que en España. En Estados Unidos se estima que el coste anual del uso de AHO es de 600 dólares, casi el doble del coste en España20, y a pesar de ello la AHO sigue siendo el método anticonceptivo más utilizado. Incluso las mujeres norteamericanas opinan que, para mejorar la accesibilidad, la AHO debería ser dispensada sin receta (libre prescripción), a pesar de que ello incrementaría su coste21 y el propio American College of Obstetricians and Gynecologists aboga por esta medida que consideran beneficiosa a pesar de incrementar el coste individual para las mujeres22. No obstante, algunas experiencias de no financiación de algunos métodos anticonceptivos en países de nuestro entorno europeo, como Holanda, condujeron a que, sobre todo, las mujeres mayores de 40 años abandonasen más el uso de AHO23. Por ello parece necesario ajustar las políticas sanitarias a las circunstancias de cada país, y balancear los riesgos y beneficios de una política de desfinanciación o promoción de anticonceptivos no financiados.
En el caso de España el incremento de coste para la mujer debido al uso de un método mensual podría verse compensado con su mayor efectividad y, por tanto, menor riesgo de embarazo no deseado. Un reciente estudio español en el que se incluyeron 2 muestras representativas de la población general española y de la población de mujeres sanitarias que trabajan en el ámbito de la ginecología, puso de manifiesto que las sanitarias utilizan 10 puntos porcentuales más que las mujeres de la población general el anillo vaginal, y lo hacen por entender que es más cómodo y efectivo, y a pesar de su coste24.
Nuestro estudio tiene algunas limitaciones. En nuestro modelo hemos considerado que todas las mujeres utilizarán el método, sin abandonos, durante un año de uso. Somos conscientes de que eso es absolutamente improbable dadas las tasas de continuidad que conocemos para cada uno de los métodos analizados7, y cabría la posibilidad de realizar una subestimación de alguno de los costes si la tasa de abandono fuese mayor que la estimada, o una sobreestimación en el caso contrario. Elegimos este modelo en aras de simplificar el análisis económico, a sabiendas de que las diferencias entre los diferentes métodos anticonceptivos, en cuanto a las tasas de continuidad, no son significativas.
Otra de las limitaciones de nuestro estudio está relacionada con el hecho de que únicamente hemos realizado el análisis de los métodos hormonales combinados, sin incluir en el mismo los métodos de anticoncepción de larga duración que resultan más coste-efectivos.
Una de las posibles fortalezas de nuestro trabajo radica en el hecho de haber comparado métodos anticonceptivos que contienen estrógenos y gestágenos, por lo que el perfil de efectos secundarios, y sus costes, resultará similar en cualquier análisis. Nuestro estudio permite realizar una comparación directa entre los 3 métodos anticonceptivos hormonales combinados.
ConclusiónDesde la perspectiva del SNS el método AHC más coste-efectivo es el anillo vaginal. Si todas las mujeres que desean AHC utilizasen el anillo vaginal el SNS se ahorraría 114 millones de euros al año. Desde la perspectiva de las mujeres, el uso del anillo vaginal les cuesta más dinero (0,35 euros/día), pero se exponen menos al riesgo de un embarazo no deseado.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesIñaki Lete forma parte de Advisory Board de MSD, TEVA, Vifor, Consilient, Actavis, HRA Pharma, Adamed y Nordik y ha percibido honorarios por participar en ponencias esponsorizadas por MSD, TEVA, Bayer y Adamed.
El resto de los autores no presenta conflicto de intereses.