Se describen 3 casos de embarazos ectópicos cervicales diagnosticados y tratados conservadoramente durante el año 2008 en el hospital de la zarzuela de Madrid. El primero con embolización selectiva de las arterias uterinas y tratamiento con metotrexato a dosis única; el segundo, con embolización uterina y metotrexato a dosis múltiple y el tercero mediante instilación de CLK intramniótica con control ecográfico para reducción embrionaria, embolización de arterias uterinas y metotrexato a dosis única. Se realiza una revisión de la literatura científica sobre los distintos métodos diagnósticos y terapéuticos de esta afección, que va en aumento en los últimos años.
Three cases of cervical ectopic pregnancy treated medically are described. The first case with selective uterine artery embolization and methotrexate dose single, the second case with selective uterine artery embolization and methotrexate dose multiple, and the third case intraamniotic puncture and instillation of KCl due to persistent embryonic heartbeat was necesary, before selective uterine artery and methotrexate dose unique. A spontaneous evacuation of the cervical pregnancy occurred in all patients treated conservatively. We postulate that the preventive use of uterine artery embolization in combination with standard MTX treatment could contribute to reduce the risk of excessive bleeding and facilitate spontaneous expulsion. The diagnostic and therapeutic methods are discussed and the literature is reviewed.
De las gestaciones fuera de la cavidad uterina, el embarazo en el cuello uterino es la localización más infrecuente y supone menos del 0,5% de todas las gestaciones ectópicas1.
El diagnóstico temprano es especialmente, puesto que a medida que aumenta la edad gestacional, aumenta proporcionalmente la gravedad del cuadro en relación con los sangrados masivos y el riesgo alto de histerectomía de urgencia y transfusiones de sangre2.
Hace años, la histerectomía era la única opción en esta afección; sin embargo, actualmente, gracias a pruebas diagnósticas como la ecografía transvaginal, han mejorado considerablemente la precisión y precocidad en el diagnóstico, lo que ha permitido el uso de tratamientos más conservadores que han sustituido al tratamiento quirúrgico3,4.
Se presentan 3 casos de embarazo ectópico cervical diagnosticados durante el año 2008 en el hospital, sometidos a distinto tratamiento conservador, en los que, mediante dicho tratamiento, se consiguió mantener íntegro el aparato genital femenino.
Caso clínico 1Paciente de 30 años, sin antecedentes personales ni familiares de interés. Como antecedentes obstétricos presentaba una cesárea anterior por un feto en presentación podálica.
La gestación actual se había conseguido mediante técnicas de reproducción asistida (fecundación in Vitro [FIV]). La paciente acudió al hospital porque continuaba con sangrado vaginal tras habérsele practicado 2 legrados previos tras el diagnóstico de gestación interrumpida en una clínica externa.
En el momento del ingreso la paciente presentaba una exploración de genitales externos normal, vagina con sangrado escaso de cavidad, útero doloroso a la movilización y anejos sin hallazgos.
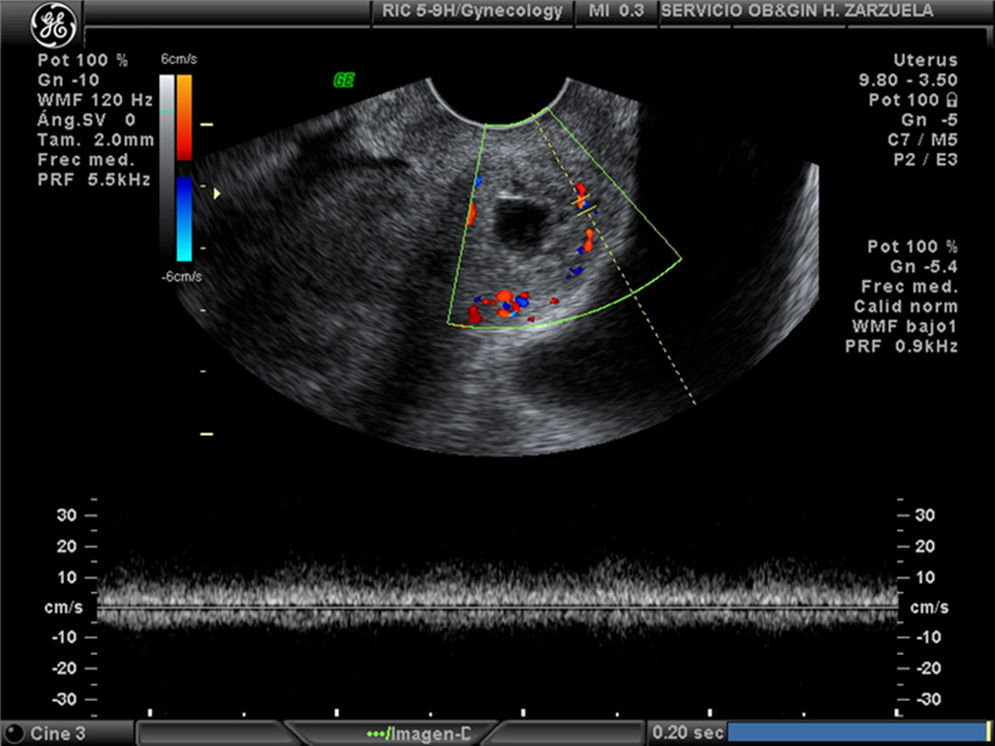
En la ecografía transvaginal que se realizó a la paciente, se visualizó un útero de tamaño normal vacío y en el labio posterior de cuello uterino había una imagen dishomogénea escasamente vascularizada, que medía 56mm×49mm, con IR bajos de 0,36, que se informó, como primera posibilidad, de probable tumor de asiento placentario, por lo que se solicitó una resonancia magnética (RM), en la que se observó un mioma degenerado de 5cm.
En ese momento, la gonadotropina coriónica humana beta (HCG-β) era de 145 Ante estos hallazgos, se decidió realizar una histeroscopia para intentar tomar una biopsia; esta prueba informó de una cavidad de morfología normal vacía y en el cuello uterino se objetivó una formación dishomogénea de aspecto necrótico, de unos 4-5cm, de la que se tomó una pequeña biopsia que se remitió para estudio anatomopatológico y que fue informada de restos ovulares. Ante estos hallazgos, se diagnosticó de embarazo ectópico cervical.
Siguiendo el protocolo de ectópico cervical que utilizamos en el hospital, y en previsión de una posible hemorragia, se decidió realizar una embolización de arterias uterinas. Dado que los valores de la HCG-β eran bajos, se propuso la administración de una dosis única de metotrexato de 1mg/kg por vía intramuscular (según su índice de masa corporal) antes de la evacuación de la gestación cervical, que le estaba produciendo constantes sangrados.
El legrado transcurrió dentro de la normalidad; no se realizaron transfusiones y sólo fue necesario un taponamiento preventivo posterior.
La anatomía patológica del legrado es de decidua y vellosidades coriales, y se dio de alta a la paciente a los 2 días de la intervención, sin incidencias.
Caso clínico 2Paciente de 33 años, sin antecedentes familiares ni personales de interés; primigesta que acudió a una revisión rutinaria de su embarazo a las 6 semanas.
La paciente está asintomática y la exploración ginecológica es normal.
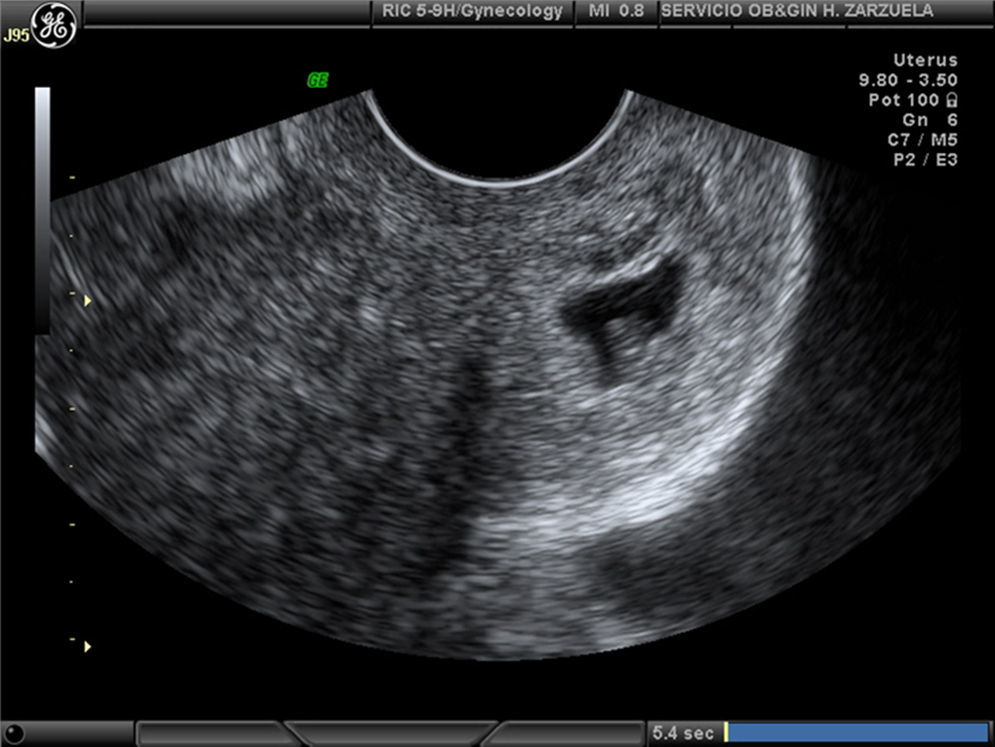
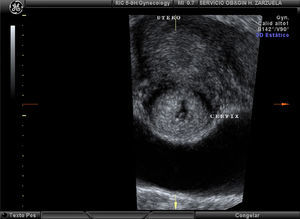
En la ecografía se visualizó una cavidad uterina vacía y en el cuello uterino se observó el orificio cervical interno (OCI) cerrado y el canal cervical dilatado, que albergaba un saco gestacional con un embrión con latido cardiaco positivo, con una longitud cráneo caudal (CRL) de 6mm (desarrollo habitual a las 6 semanas), cuyo corion invadía todo el labio anterior.
El diagnostico de embarazo ectópico cervical es claro en este caso (fig. 1).
Se solicitó una HCG-β, cuyo valor fue de 1.8624mU/ml.
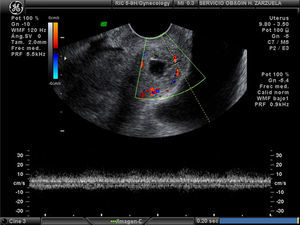
El mismo día del diagnóstico se decidió una embolización de las arterias uterinas según protocolo.
Al día siguiente, se comprobó un embrión sin latido, por lo que no fue necesaria la reducción embrionaria y se comenzó el protocolo de metotrexato a dosis múltiple alternado con ácido folínico: metotrexato los días 1, 3, 5 y 7 a dosis 1mg/kg/día por vía intramuscular y ácido polínico a dosis de 0,1mg/kg los días 2, 4, 6 y 8.
Tras la primera dosis de metotrexato, la HCG-β era de 5.556mU/ml; tras las posteriores dosis, los descensos fueron más lentos (fig. 2).
Actualmente, a los 41 días, la paciente está siendo controlada mediante ecografía; la HCG-β es negativa. La paciente está asintomática y con una imagen ecográfica en el cuello uterino dishomogénea, con Doppler color negativo, de 11mm.
Caso clínico 3Paciente de 34 años, que presentaba como antecedentes personales 2 histeroscopias previas por malformación uterina y una interrupción voluntaria del embarazo por un feto malformado anterior.
La gestación actual se había conseguido mediante técnicas de FIV-microinyección espermática (FIV-ICSI).
La paciente acudió a su revisión de embarazo con una amenorrea de 6 semanas.
En la exploración llamó la atención un cuello uterino engrosado pero cerrado; no presentaba sangrado.
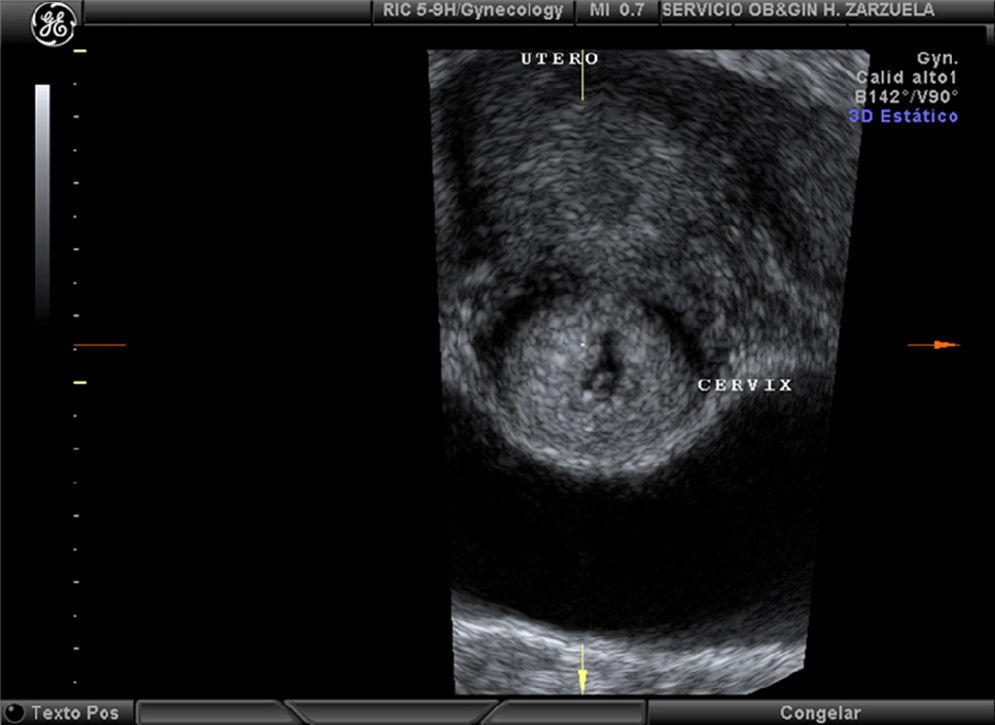
En la ecografía transvaginal se visualizó una cavidad uterina vacía, con un fino endometrio. En el canal cervical se observó un saco gestacional de 12×5mm, con una vesícula vitelina y un embrión con latido cardíaco y con un desarrollo habitual a las 5,6 semanas.
Al igual que el caso número 3, la ecografía diagnosticó una gestación ectópica cervical.
La HCG-β al ingreso fue de 5.380mU/ml (fig. 3).
Tras valoración del caso, se decidió la inyección intrasacular de CIK al 20%, con control ecográfico en el quirófano para intentar la reducción embrionaria. La embolización de las arterias uterinas no era posible en ese momento.
Tras confirmarse el cese del latido cardíaco, en días posteriores se realizó una embolización de arterias uterinas, inyección de metotrexato en dosis única de 1mg/kg por vía intramuscular (según su índice de masa corporal), ya que la paciente partía de valores bajos de HCG-β y legrado uterino.
La anatomía patológica del legrado informó de restos abortivos.
La paciente fue dada de alta a los 2 días sin incidencias.
DiscusiónLa etiología exacta del embarazo cervical en muchos casos es desconocida y puede ser multifactorial. El amplio abanico varía desde la presencia de miomas o cicatrices tras cirugía, legrados uterinos enérgicos, cesáreas y técnicas de reproducción asistida, como la FIV5. En estas últimas, los embarazos cervicales representan el 0,1% de todas las gestaciones y el 3,7% de las gestaciones ectópicas6. La cirugía sobre el cuello uterino también se ha descrito como factor de riesgo de estos embarazos6.
La patogenia varía en función de las diferentes etiologías. Se postula que los legrados muy enérgicos pueden causar daño tisular que impide una correcta anidación en la cavidad uterina, o que las infecciones graves por clamidias o micoplasmas (enfermedad inflamatoria pélvica) puedan impedir un correcto ascenso del espermatozoide7, mientras que en las técnicas de reproducción se ha localizado su causa más probable en el momento de la implantación, cuando el embrión se implante directamente sobre el canal5.
Por lo tanto, ante esta etiología, y después de la presentación de los casos, se debe intuir que si el embarazo ectópico cervical es frecuente en las técnicas de reproducción asistida, y éstas son cada vez más frecuentes, lo más lógico será que este tipo de patología obstétrica vaya en aumento.
Los 3 casos presentados se han diagnosticado en un solo año en un hospital privado de la Comunidad de Madrid.
Dos de las pacientes tenían como antecedente técnicas de reproducción asistida (casos 1 y 3) y la otra cirugía del útero (caso 3), mientras que en el caso 2 no se observó, en el momento del diagnostico, ningún factor de riesgo, aunque no se valoró si existía algún tipo de infección cervical que pudiese ser causa de esa patología, como describen algunos autores7, ni la paciente refirió en su historia antecedentes de enfermedad inflamatoria pélvica7.
Con respecto a la presentación del cuadro de las pacientes, ninguna de ellas presentaba dolor; dos estaban asintomáticas y la otra presentaba sangrados irregulares, lo que parece diferenciarlo del embarazo ectópico tubárico, que suele presentarse con cuadros en los que uno de los síntomas suele ser el dolor abdominal. Por tanto, ante una paciente con una prueba de embarazo positiva en la que no se observe un saco gestacional intraútero, se deberá pensar en la posibilidad de un embarazo fuera de la cavidad uterina. Para apoyar la sospecha del diagnóstico se solicitará una HCG-β en sangre y, si los valores de HCG-β no se duplican cada 2 días como lo hacen en la gestación normal, pero tampoco descienden como lo hacen en la gestación interrumpida, se deberá pensar en una gestación ectópica. Si existe algún factor de riesgo que haga sospechar alguna imposibilidad para una correcta anidación en la cavidad uterina8-10 se deberá valorar la posibilidad de un embarazo ectópico cervical.
En cuanto al diagnóstico de certeza, la ecografía vaginal en 2D es la principal prueba diagnóstica y en 2 de los casos presentados fue lo único que se necesitó. Sin embargo, se debe tener en cuenta algo muy importante en este diagnostico: para llegar a él se debe pensar en él, puesto que la entrada y la salida de la sonda vaginal al realizar la ecografía suele ser rápida, por lo que el canal cervical, en general, suele ser poco explorado. De hecho se puede pensar que eso fue lo que probablemente ocurrió en el caso 1, que el embarazo ectópico cervical pasó inadvertido porque no se exploró el canal cuando se realizó la ecografía y la paciente llegó al hospital tras habérsele realizado 2 legrados.
Por lo tanto, ante una cavidad vacía y unos anejos sin hallazgos en una paciente con ascensos irregulares de HCG-β se debe de pensar en esta entidad debido a la gravedad que supone un retraso en el diagnóstico.
Otro criterio ecográfico muy importante para diferenciarlo del aborto es el OCI que presenta el cuello; en el embarazo ectópico cervical está cerrado, mientras que en la gestación que se está abortando el OCI está abierto. En los 3 casos presentados el OCI estaba cerrado y el cuello abombado.
Con respecto al tratamiento, siempre se debe prever la posible hemorragia masiva que pueden experimentar las mujeres con este tipo de afección, por lo que cuanto más temprano sea el diagnostico, más posible será el tratamiento conservador.
En los casos presentados, el servicio de radiología realizó una embolización de las arterias uterinas, tal como refieren algunos autores11, en previsión de una posible hemorragia, con resultados satisfactorios en las 3 pacientes, antes de cualquier acción sobre este embarazo (tratamiento con metotrexato o legrado uterino).
Siempre se debe tener en previsión sangre cruzada de la paciente para las posibles transfusiones que puede requerir, aunque en los casos presentados no fue necesario.
Uno de los factores de mal pronóstico para el tratamiento con metotrexato es que el embrión continúe vivo; en una de las pacientes se redujo con la inyección intrasacular de CLK, tal como propugnan algunos autores12,13, y en otra se observó la muerte embrionaria al día siguiente de la embolización de las aterías uterinas, por lo que se procedió al tratamiento de dosis múltiple14,15, tal como recomiendan la mayoría de los protocolos de actuación. Esto puede hacer pensar que tras la embolización de las arterias uterinas, si el embrión es pequeño, puede producirse la muerte embrionaria.
Con respecto a otros tratamientos médicos revisados en la literatura científica, son escasos y de pocos casos. Takano et al16 utilizan sólo la embolización de las arterias uterinas en un embarazo ectópico de 6 semanas y obtienen muy buenos resultados, pues desaparece a los 31 días. Cerveira et al17 obtienen buenos resultados con metotrexato intralesional en embarazos ectópicos cervicales que fracasan con el tratamiento de metotrexato por vía sistémica.
Respecto a los controles que se deben realizar postratamiento, éstos deben seguir analíticamente hasta la negativización de la HCG-β, cuya duración es variable según el nivel hormonal de partida, con controles ecográficos y, sobre todo, evitar la gestación en los siguientes 4 meses por el efecto teratógeno del metotrexato.