La enfermedad cardiaca durante el embarazo continúa siendo una de las causas principales de muerte indirecta materna. Concretamente, la enfermedad de Ebstein es una anormalidad cardiaca congénita de la válvula tricúspide que puede asociarse a cianosis y arritmias. Para aquellas pacientes con esta anomalía que sobreviven a la etapa adulta, hay poca información disponible sobre el embarazo, las complicaciones maternas y el pronóstico fetal. Exponemos un caso clínico de una paciente embarazada afectada de esta enfermedad con el objetivo de abordar esta cuestión, de manera que estas pacientes puedan recibir el asesoramiento apropiado y obtener éxito en el manejo de la gestación de riesgo.
Cardiac disease in pregnancy remains a major cause of indirect maternal death. Specifically, Ebstein's anomaly is an uncommon congenital cardiac abnormality of the tricuspid valve that may be associated with cyanosis and arrhythmias. For female patients with this anomaly who survive to adult life, there is little information on pregnancy, maternal complications and fetal outcomes.We discuss the case of a pregnant woman with this anomaly to address this issue so that these patients can receive appropriate advice and the risks of pregnancy can be successfully managed.
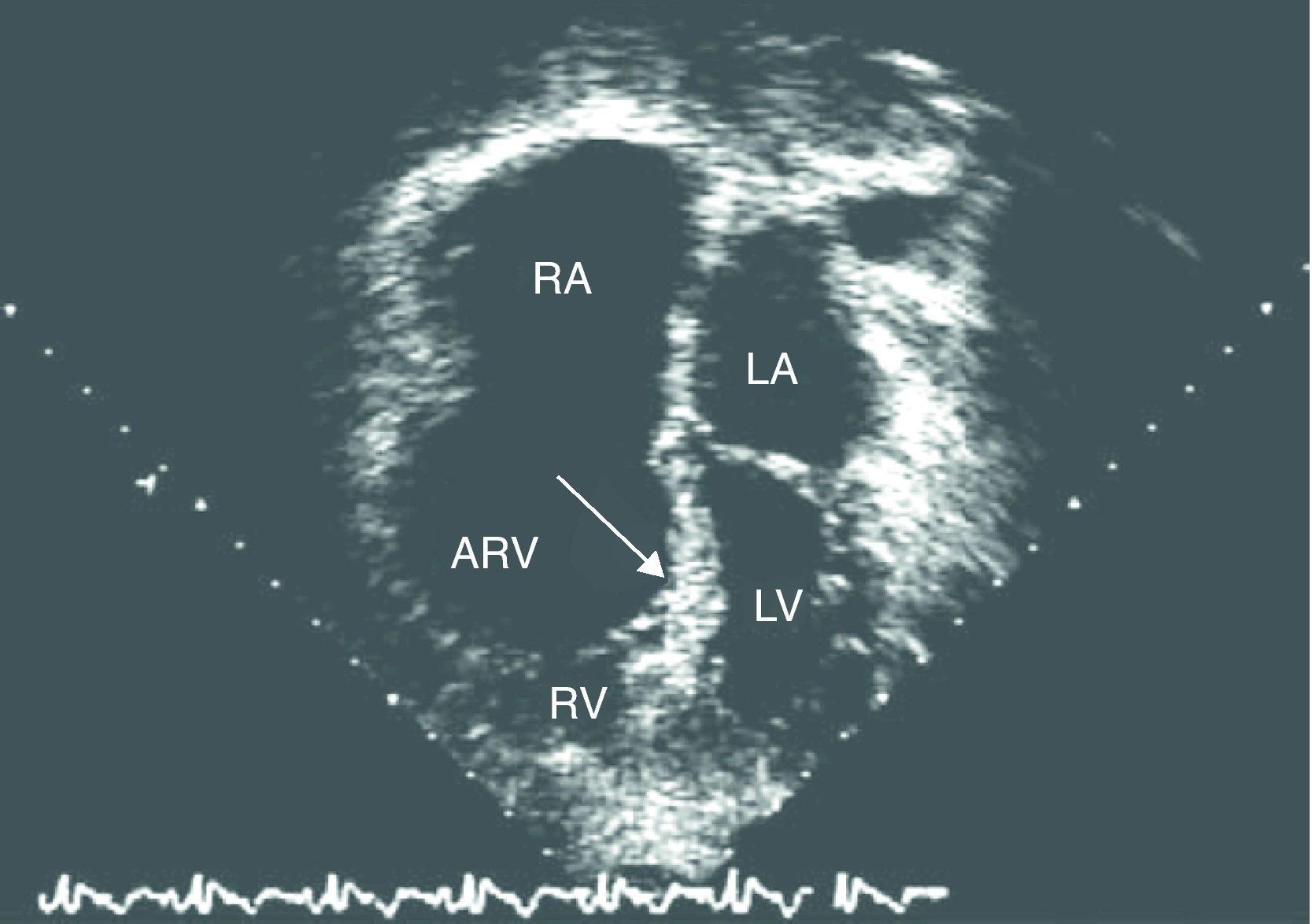
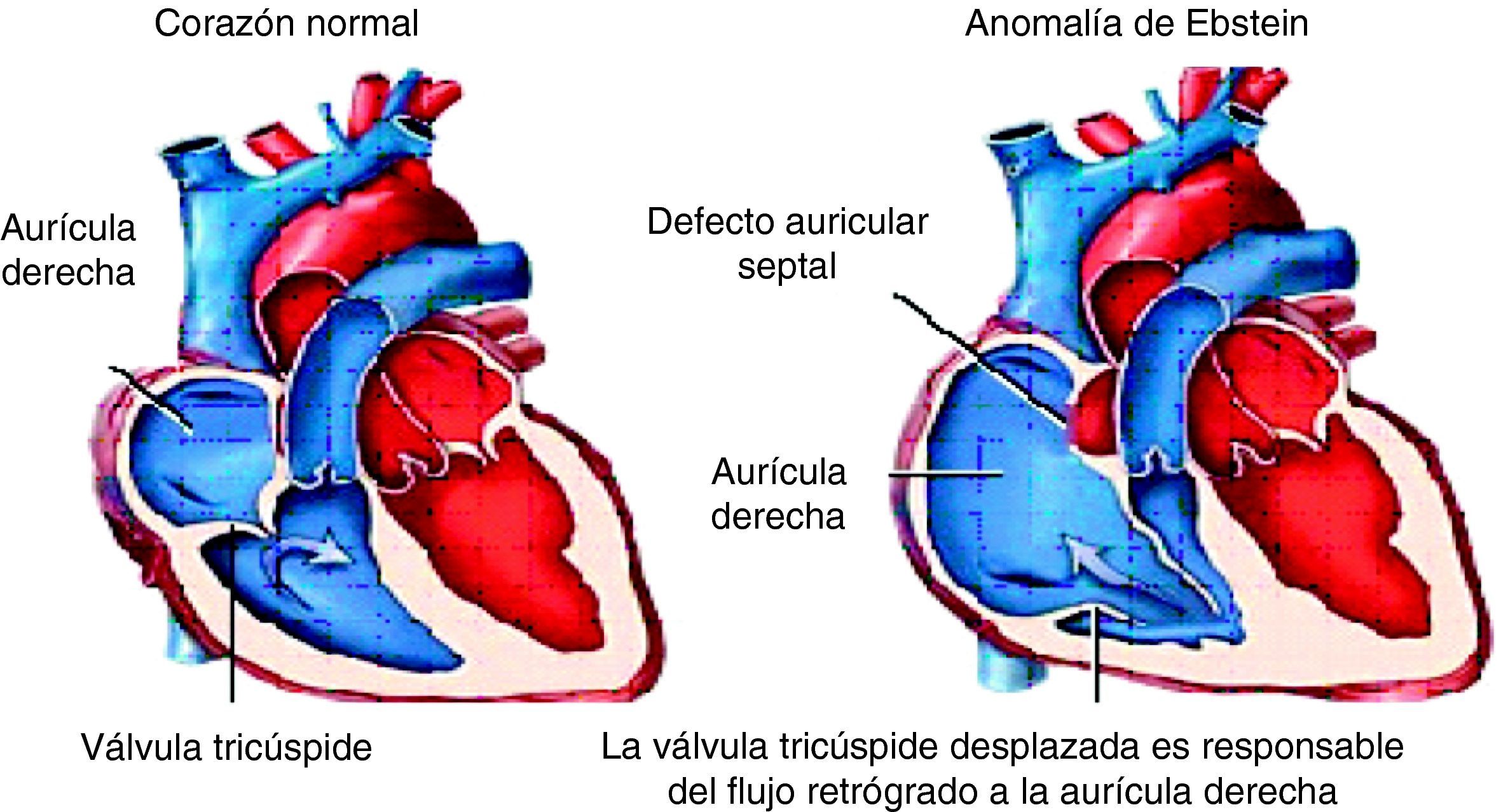
La enfermedad de Ebstein se incluye en el grupo de las cardiopatías cianóticas congénitas con disminución del flujo sanguíneo pulmonar. Se caracteriza por una auriculización de parte del ventrículo derecho y desplazamiento inferior de la válvula tricúspide hacia el ventrículo derecho, con regurgitación tricuspídea. Frecuentemente, el ventrículo derecho es hipoplásico1 (figs. 1 y 2).
Ejemplo de un ecocardiograma (corte de 4 cámaras, ápex inferior) de una paciente con enfermedad de Ebstein severa, en el que se demuestra una valva septal severamente desplazada. La valva anterior está fijada y casi inmóvil. El ventrículo derecho funcional (VD) es pequeño. ARV: ventrículo derecho auricularizado; LA: aurícula izquierda; LV: ventrículo izquierdo; RA: aurícula derecha.
Este defecto congénito tiene una incidencia de aproximadamente 1 de 20.000 nacimientos de fetos vivos y una prevalencia inferior al 0,3% de todos los casos de cardiopatías congénitas2.
Entre el 1 y el 2% de las gestantes presenta alguna cardiopatía, entre las cuales las de origen congénito son las segundas en frecuencia. Éstas, a su vez, se dividen en no cianóticas y cianóticas; a este último grupo pertenece la enfermedad de Ebstein. La mortalidad materna global en las cardiopatías es de alrededor del 1%: un 1% en los casos de prótesis biológicas y un 2-4%3 en las prótesis mecánicas o con necesidad de anticoagulación, como en el caso que presentamos.
El impacto de la cardiopatía sobre la gestación asocia una mayor incidencia de parto prematuro, retraso de crecimiento intrauterino, sufrimiento fetal y mortalidad perinatal cercana al 18%, asociándose a peor pronóstico las cardiopatías cianóticas maternas3.
Exponemos el caso de una gestante con enfermedad de Ebstein en tratamiento con acenocumarol por prótesis mecánica tricuspídea, ya que refleja el manejo básico de esta enfermedad y sus complicaciones, así como el de ciertas patologías obstétricas concomitantes y su influencia. Es además un gran ejemplo del manejo multidisciplinar en un hospital de tercer nivel, que engloba los servicios de obstetricia, cardiología, anestesiología, hematología y endocrinología.
Caso clínicoPaciente de 31 años, diagnosticada de enfermedad de Ebstein a los 5 meses de vida, que precisó sustitución valvular protésica tricuspídea por deterioro de clase funcional, aunque no presentaba ortopnea ni cuadros sincopales. A los 17 años de edad se practicó una corrección quirúrgica de la comunicación interauricular tipo ostium secundum y plicatura de ventrículo derecho (VD) en la región auricularizada. Tras la cirugía, la afectación de su cardiopatía en su vida cotidiana ha sido prácticamente nula, con leve limitación de sus actividades habituales.
Antecedentes ginecológico-obstétricos: paridad: 0-0-0-0, tipo menstrual: 4/28. Menarquia: 13 años. Preservativo como método anticonceptivo.
Desoyendo el consejo médico, la paciente queda gestante, por lo cual es remitida desde cardiología a nuestro servicio para iniciar los controles obstétricos junto a los servicios de cardiología y hematología.
A las 8 semanas de gestación se sustituye el acenocumarol por heparina de bajo peso molecular (HBPM). Se produce una trombosis valvular tricuspídea, que se trata con ácido acetilsalicílico (AAS) y un incremento de la dosis de HBPM. Se añade también furosemida, por signos de insuficiencia cardiaca derecha leve-moderada. A las 13 semanas, se revierte a acenocumarol, manteniendo valores de INR inferiores a 3. La paciente sigue su control obstétrico habitual y se diagnostica una diabetes gestacional a la semana 25, que se trata con dieta.
A las 28 semanas, la paciente refiere prurito palmo-plantar generalizado y, por sospecha de colestasis intrahepática del embarazo, se solicitan ácidos biliares, con resultado de 9,3μmol/l (normal<10). El resto de analítica es normal, a excepción de un discreto aumento de alanito aminotransferasa (50 U/l). Dada la clínica y la cifra límite de ácidos biliares, se inicia tratamiento con ácido ursodesoxicólico. Posteriormente, los ácidos biliares aumentan hasta cifras de 129,2μmol/l.
En las semanas 30-31 de gestación presenta epistaxis autolimitadas en el contexto de un cuadro catarral, que requiere un taponamiento anterior bilateral y profilaxis antibiótica con amoxicilina-ácido clavulánico tras un cuadro de epistaxis incoercible una semana después. La analítica revela un INR=5.
Posteriormente, se remite a nuestro servicio para valoración de bienestar fetal, donde se realiza un registro cardiotocográfico que muestra dinámica uterina regular cada 3min y un feto reactivo. Al tacto vaginal presenta una longitud cervical de 1,5cm, con 2cm de dilatación, por lo que ingresa para tocólisis por diagnóstico de amenaza de parto prematuro (APP). Se inicia tratamiento con atosibán, corticoides para maduración pulmonar (dexametasona 6mg/12h, 4 dosis) e insulina en bomba.
Tras la consulta con cardiología, y ante el riesgo de parto inminente, se neutraliza el acenocumarol con vitamina K y se inicia anticoagulación con heparina sódica en bomba.
El tratamiento tocolítico resulta efectivo. Se retira el taponamiento nasal a las 72h y se plantea inducción del parto a partir de la semana 34 de gestación.
A las 35 semanas la paciente refiere ausencia de ruidos protésicos y leve astenia, por lo que se avisa al servicio de cardiología, donde se diagnostica de trombosis parcial de la válvula protésica. A consecuencia de esto, se demora la inducción hasta la estabilización de la paciente, que es trasladada a la unidad coronaria, donde se reinicia tratamiento con AAS.
El control de la gestación transcurre sin incidencias obstétricas, con serologías negativas para los virus de inmunodeficiencia humana, de la hepatitis C y de la hepatitis B, y lúes, y positiva para toxoplasma y rubéola. Presenta bajo índice de riesgo en el triple cribado y los controles ecográficos y ecocardiográficos son correctos.
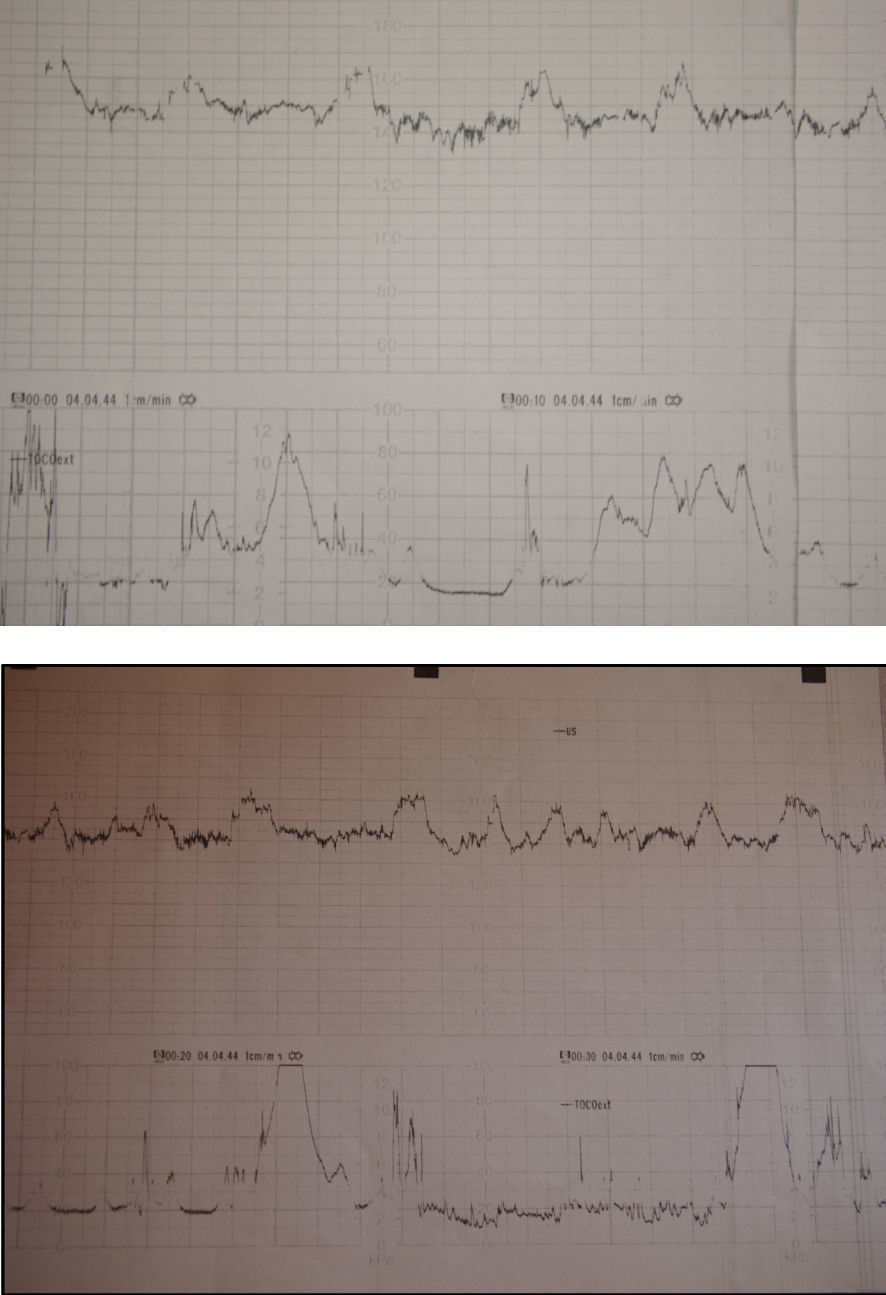
A las 35+5 semanas la paciente inicia trabajo de parto con dinámica uterina dolorosa y modificación cervical (fig. 3). Se decide intentar un parto vaginal, por lo que se suspende el tratamiento con heparina sódica y se inicia profilaxis antibiótica de endocarditis con ampicilina y gentamicina.
Después de 5h y 45min de trabajo de parto estimulado con oxitocina, se asiste al expulsivo mediante vacuum de un varón de 2.500g, con un Apgar de 9-10-10 con pH A=7,19 y pH V=7,29, que es trasladado a unidad de cuidados intensivos neonatal.
La evolución posparto es normal, con aumento de la dosis de heparina sódica, instauración de cabergolina para inhibición de la lactancia e ingreso en cardiología para control.
La paciente es dada de alta 13 días después y actualmente ella y su hijo presentan buen estado de salud.
DiscusiónEntre el 1 y el 2% de las gestantes presenta alguna cardiopatía, aunque esta cifra está experimentando un incremento como consecuencia de la mejoría en el pronóstico de las cardiopatías congénitas y el retraso de la maternidad a edades mayores. Las cardiopatías más frecuentes son las reumáticas y, entre ellas, la estenosis mitral. El segundo grupo en frecuencia lo constituyen las cardiopatías congénitas, con la comunicación interauricular y la persistencia del conducto arterial entre las más frecuentes.
Las manifestaciones clínicas de la enfermedad de Ebstein son variables, pero algunos pacientes requieren especial atención cuando presentan cianosis progresiva por shunt de la aurícula derecha a izquierda o síntomas debidos a regurgitación tricuspídea, empeoradas por el incremento del volumen plasmático hasta un 40% en presencia de embarazo. También pueden producir arritmias supraventriculares, ventriculares y síndrome de Wolf-Parkinson-White en un 20% de las pacientes4.
El diagnóstico se realiza primordialmente mediante ecocardiografía en 2D y cuantificación de la regurgitación por examen Doppler.
El electrocardiograma puede presentar anomalías (ondas p, ondas r pequeñas en V1 y V2, QRS anómalo) y también puede aparecer bloqueo completo o incompleto de rama derecha5.
El tratamiento básico, si no se valora la opción quirúrgica, comprende diuréticos y digoxina, y tratamiento antiarrítmico en caso de arritmias. En muchos casos se requiere tratamiento quirúrgico para cirugía reparadora de la válvula5 o colocación de prótesis valvular.
Muchas mujeres con anomalía de Ebstein pueden llegar a edad reproductiva. La mayoría de lesiones con repercusión clínica se reparan durante la niñez, por lo que tras una cirugía exitosa es posible intentar un embarazo tras asesoramiento por parte del especialista6. Se recomienda no demorar la gestación, ya que la mayoría de las cardiopatías empeoran con el paso del tiempo. Se debe informar también de cómo pueden afectar los cambios hemodinámicos, de la coagulación, los fármacos y la propia cardiopatía al crecimiento y desarrollo fetal.
La mortalidad materna está alrededor del 1%. Las cardiopatías pueden clasificarse en función de la clase funcional basada especialmente en la clínica (niveles I-IV de la NYHA). En concreto, las valvulopatías en clase III o IV o en fibrilación auricular aumentan la mortalidad en un 5%; las clases I-II, en un 1%.
Sin embargo, la tendencia actual se dirige a la clasificación de las cardiopatías del embarazo desde el punto de vista pronóstico respecto a la muerte materna. Existen 3 grupos de riesgo: leve (I), moderado (II) y severo (III). Así, un defecto de la válvula tricuspídea se situaría en el grupo I de riesgo de muerte asociada al embarazo, con una mortalidad menor al 1%, mientras llevar una prótesis valvular se situaría ya en el grupo II de riesgo, con una mortalidad entre el 5 y el 15%7.
El pronóstico fetal también empeora; tienen peor pronóstico las cardiopatías cianóticas maternas. La influencia de la cardiopatía sobre la gestación asocia una mayor incidencia de complicaciones fetales y perinatales8, por ello, en los siguientes casos, debería desaconsejarse el embarazo e incluso indicarse su interrupción como aborto terapéutico antes de las 12 semanas, autorizado por la ley9:
- 1.
Grados funcionales III y IV.
- 2.
Hipertensión pulmonar.
- 3.
Cardiopatía congénita con cianosis y grado funcional III y IV.
- 4.
Síndrome de Marfan con dilatación de más de 4-5cm de la raíz aórtica o con antecedentes familiares de rotura.
- 5.
Lesiones subobstructivas izquierdas severas, sintomáticas o asintomáticas con disfunción sistólica.
- 6.
Portadoras de válvulas artificiales.
- 7.
Antecedentes de miocardiopatía asociada a embarazo.
Durante la gestación, suele haber insuficiencia del VD por sobrecarga de volumen y aparición de cianosis y empeoramiento de la misma. En estos casos, la paciente presentará disnea moderada, sobre todo en el tercer trimestre de embarazo. Las complicaciones maternas van a depender del grado de insuficiencia tricuspídea, de la disfunción ventricular derecha y de la cianosis por el cortocircuito derecha-izquierda auricular. Cuanta más cianosis, más riesgo de embolia paradójica, hipoxemia fetal, endocarditis e insuficiencia cardiaca derecha10. La presencia de cianosis puede estar asociada a prematuridad y bajo peso al nacer10, con una supervivencia al nacer del 50-55%. En ausencia de cianosis, estas mujeres por lo general toleran bien el embarazo. La anomalía de Ebstein aumenta el riesgo de cardiopatía congénita en un 0,6%4.
Las pacientes que tiene una prótesis valvular mecánica deben recibir anticoagulación y la pérdida fetal es frecuente. El nivel circulante de catecolaminas4 superior durante el embarazo aumenta el riesgo de arritmias y deberá prestarse atención a los fármacos antiarrítmicos usados. Algunos antiarrítmicos, como propanolol, sotalol, disopiramida, procainamida, flecainida y amiodarona, se han utilizado durante el embarazo sin efectos adversos fetales, aunque la mayoría de estos fármacos pertenecen al grupo C de la clasificación de la Food and Drug Administration3.
La mortalidad materna es del 3-4% con válvulas mecánicas7 y las principales causas son la insuficiencia cardiaca congestiva y la muerte súbita. También hay un aumento de mortalidad por embolismo durante el embarazo por una alta incidencia de enfermedad tromboembólica.
La gestante con cardiopatía congénita deberá ser sometida a un estricto control multidisciplinar, para tener en cuenta y percatarse a su debido tiempo de la sobrecarga hemodinámica que plantea el embarazo a estas pacientes.
En general, debería efectuarse un parto vaginal7, aunque se deberían evitar periodos de dilatación y expulsivos prolongados. La cesárea aumenta la mortalidad en pacientes cardiópatas y debería contraindicarse el embarazo en cardiopatías graves o mal compensadas.
Hay varios puntos importantes que habría que resaltar en este caso clínico:
- 1.
La enfermedad de Ebstein tiene en común con muchas otras cardiopatías la necesidad de uso de anticoagulación, y ello implica varios riesgos:
- a.
Teratogénicos: se conoce que el uso de acenocumarol, en especial en el período de las 6 a 9 semanas, se asocia a embriopatías, abortos espontáneos, malformaciones del sistema nervioso central, hemorragias, etc. Por ello se cambió el acenocumarol por heparina en el primer trimestre. Por otro lado, este cambio se asocia a un mayor riesgo de trombosis valvular, como ocurrió en nuestra paciente. Por ello, hay que vigilar estrechamente a la paciente después de esta transición.
- b.
Hemorrágicos
- –
Maternos: en nuestro caso, la paciente presentó una epistaxis moderada. Cuando fue diagnosticada la APP, y para prevenir el sangrado excesivo durante el parto, se cambió el acenocumarol por heparina sódica, de efecto reversible poco después de suspenderla y, por ello, más útil durante el parto.
- –
Fetales: el acenocumarol tiene un tiempo de aclarado en sangre de 3-4 días, que también afecta al feto, al pasar la barrera placentaria. El efecto del acenocumarol se puede revertir con vitamina K, pero no así en el feto, que queda susceptible a fenómenos hemorrágicos (sobre todo, cefalohematoma y hemorragia intracraneal) durante ese período. Si en este caso clínico hubiera progresado el parto en un período inferior a 3-4 días (cuando se ingresó por APP), la vía de parto debería haber sido la cesárea para prevenir hemorragias fetales, ya que el período de aclarado hubiera sido insuficiente.
- –
- a.
- 2.
Colestasis intrahepática del embarazo: el ácido ursodesoxicólico tiene una elevada unión a las proteínas plasmáticas (70%) y probablemente desplazó la unión de acenocumarol a estas proteínas, dando como consecuencia un aumento del INR y la epistaxis.
- 3.
Planteamiento del parto:
- a.
Cardiológicamente: se recomendó la vía vaginal, siempre que la duración del parto fuera corto y no hubiera muchos pujos, ya que la cesárea alteraría más a la paciente hemodinámicamente, tanto por el sangrado (de más cantidad), como por la necesidad de anestesia general (contraindicada la raquídea por el riesgo de hemorragia espinal). Por ello también se acortó el período expulsivo mediante vacuum y se utilizó oxitocina.
- b.
Hematológicamente: para evitar el sangrado excesivo se recomendó suspender la bomba de heparina sódica 2h antes de la hora prevista del parto.
- c.
Anestesiología: la paciente fue sometida a analgesia mediante mórfico (bomba de remifentanilo), debido a la imposibilidad de realizar una punción raquídea (por el riesgo de hemorragia espinal) o una anestesia general, al ser un parto por vía vaginal y no poder preverse el tiempo de exposición fetal al anestésico general.
- a.
La enfermedad de Ebstein no es una de las cardiopatías con peor pronóstico de entrada, aunque el impacto sobre la salud materno-fetal depende, en gran medida, de la clase funcional materna al inicio del embarazo. En nuestro caso clínico, la paciente se encontraba en una clase funcional I de la NYHA y en el grupo II según su riesgo cardiológico al ser portadora de una válvula protésica. A pesar de ello, presentó varias complicaciones obstétricas y cardiológicas, algunas de ellas graves. En conclusión, aunque en general el embarazo es bien tolerado en las pacientes con anomalía de Ebstein, debe tratarlas estrechamente un grupo médico multidisciplinario dada su potencial morbilidad de inciertas consecuencias.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.