- 1.
Información sobre temas relacionados con la salud sexual y reproductiva: durante el desarrollo puberal para confirmar la normalidad del proceso y ayudar a los jóvenes en esta etapa de cambios1; en las adolescentes que ya están al final de la pubertad con el fin de confirmar su normalidad ginecológica; en las jóvenes que ya mantienen relaciones sexuales para la prevención y el diagnóstico precoz de los trastornos ginecológicos; en todas estas situaciones, así como en los procesos patológicos, se informará sobre sexualidad saludable, anticoncepción y prevención de infecciones de transmisión sexual (ITS). La consulta con el ginecólogo también sirve a las adolescentes para tener a un profesional de referencia con quien consultar en caso de tener dudas o problemas2,3.
- 2.
Trastornos de la pubertad femenina (retraso puberal).
- 3.
Trastornos menstruales: dismenorrea severa, amenorrea primaria y secundaria, irregularidades menstruales más de 2-3 años después de la menarquia, sangrado genital abundante.
- 4.
Trastornos mamarios: nódulo, asimetría, exceso o defecto en el tamaño de las mamas, secreción, mastitis, traumatismo.
- 5.
Signos de hiperandrogenismo: acné importante, hirsutismo.
- 6.
Enfermedad vulvar: trastornos himeneales, vulvovaginitis, asimetría, nódulo, dolor, traumatismo.
- 7.
Infecciones de transmisión sexual.
- 8.
Dolor abdominal, para descartar enfermedad ginecológica.
- 9.
Masas anexiales4.
- 10.
Embarazo.
- 11.
Desórdenes del desarrollo sexual.
- 12.
Abuso sexual.
- 13.
Anticoncepción.
La entrevista ginecológica con la adolescente puede realizarse con la joven a solas o con un acompañante. Cuando la entrevista se realiza con la adolescente acompañada siempre hay que reservar un tiempo para hablar con ella a solas. Hay que asegurarle la confidencialidad5, y que algunos temas solo se tratarán con sus padres o acompañantes si ella así lo desea. Cuando exista algún problema grave para la salud hay que comentarle que el tema deberá ser tratado con los adultos responsables.
AnamnesisAntecedentes familiares- •
Enfermedades hereditarias, alteraciones de la coagulación, tromboembolias.
- •
Talla y tipo constitucional de los padres y hermanos.
- •
Edad de menarquia de la madre y las hermanas.
- •
Edad de menopausia de la madre.
- •
Tipo menstrual de la madre y las hermanas.
- •
Problemas ginecológicos de la madre y las hermanas.
- •
Filiación.
- •
Motivo de la consulta.
- •
Alimentación.
- •
Cambios de peso.
- •
Medicaciones y drogas.
- •
Deporte.
- •
Situación escolar.
- •
Estado mental y psicológico.
- •
Problemas asociados: acné, hirsutismo, secreción mamaria, olfacción.
- •
Enfermedades generales.
- •
Cirugía.
- •
Alergias.
- •
Medicaciones.
- •
Vacunaciones: rubéola, varicela, hepatitis B, VPH.
- •
Grupo sanguíneo y Rh.
- •
Crecimiento y desarrollo.
- •
Cronología del desarrollo puberal.
Es recomendable aconsejar a las adolescentes que anoten en un calendario las fechas de sus menstruaciones6.
- •
Edad de la menarquia.
- •
Cantidad de menstruación.
- •
Duración de la menstruación.
- •
Duración de los ciclos.
- •
Apósitos utilizados.
- •
Fecha de la última menstruación.
- •
Dismenorrea.
- •
Relaciones sexuales.
- •
Edad de inicio.
- •
Número de parejas sexuales.
- •
Anticoncepción y frecuencia de utilización.
- •
Utilización de preservativo.
- •
Embarazos.
- •
Antecedentes de agresión o abuso sexual.
En la exploración física general en la adolescencia utilizamos las curvas de crecimiento para valorar el peso, la talla y la relación entre ellos (índice de masa corporal) así como la correspondencia de estos datos dentro de la normalidad según cada edad cronológica.
Realizar toma de tensión arterial y pulso, valorar el estado de la piel y las mucosas (especialmente relevante en las jóvenes con trastornos por sangrado excesivo) y realizar una palpación abdominal.
Valorar la presencia de signos de enfermedades generales y de endocrinopatías, incluido el hiperandrogenismo (acné, seborrea, hirsutismo).
La valoración del desarrollo puberal se realiza mediante los estadios de Tanner, descritos en 19627, para situar a cada paciente dentro de la normalidad según su edad cronológica. Se valora el vello axilar, el vello pubiano y el crecimiento mamario8. Los estadios puberales catalogan el desarrollo puberal, valorando los distintos pasos de esta evolución corporal (tabla 1).
Valoración del desarrollo puberal (estadios de Tanner)
| Estadio I | Mama preadolescente o infantil, pezón sin masa glandular mamaria subyacenteAusencia de pilosidad pubiana y pilosidad axilarAspecto no estimulado de la vulva |
| Estadio II | Elevación de la mama y del pezón, aumento de tejido celular subcutáneo, agrandamiento del diámetro areolar con ligera pigmentación, botón glandular mamarioInicio de la pilosidad en los labios mayores, poco pigmentadaInicio de la pilosidad axilarAspecto estimulado de la vulva |
| Estadio III | Agrandamiento de la mama y de la aréolaPilosidad más espesa, rizada y pigmentada, que alcanza el pubisDesarrollo de los labios vulvares |
| Estadio IV | Mama de mayor volumen, prominencia de la aréola y del pezón, aparición de las glándulas de MontgomeryPilosidad más abundante |
| Estadio V | Mama adulta, globulosa y esférica, pezón prominente eréctil, glándulas accesorias mamarias (sebáceas, sudoríparas, pilosas)Pilosidad pubiana completa, distribución femenina (triángulo invertido), extensión a cara interna de los muslosPilosidad axilar completa.Menarquia |
Cuando una adolescente ha de ser sometida a una exploración ginecológica suele presentar cierto temor. Ello generalmente es debido a la información que ha recibido a través de su familia (madres, hermanas), su círculo de amistades o también a través de los medios de comunicación9. Suele ser una mezcla de miedo, desinformación en muchas ocasiones y temor a lo desconocido. En la mayoría de los casos esta será la primera exploración ginecológica de una joven, y por tanto puede condicionar determinadas actitudes frente al colectivo sanitario en el futuro. Por tanto es de especial interés que el médico adquiera la habilidad de explicar qué es lo que se va a realizar, con el fin de obtener la cooperación de la paciente10. El/la médico ha de ganarse la confianza de la joven y la ha de tranquilizar. De esta manera es más fácil que la adolescente pueda volver: es un principio para la continuidad de las revisiones ginecológicas que deberá realizar en el futuro11.
En determinados casos, siempre que no haya una urgencia inmediata, se puede posponer la exploración.
La explicación que hay que dar a la adolescente (y en ocasiones también a sus padres o acompañantes) ha de incluir que no se trata (en la inmensa mayoría de las ocasiones) de una exploración dolorosa, si acaso algo molesta o desagradable, principalmente por el hecho de la vergüenza a enseñar algunas partes del cuerpo a una persona extraña.
Es recomendable la presencia de una enfermera o auxiliar que explique a la paciente qué es lo que debe hacer y la ayude a desvestirse, así como que le ofrezca una bata o toalla para respetar su pudor.
Al finalizar la exploración hay que comentar con la joven (si es el caso) que todo es normal, con el fin de tranquilizarla (muchas jóvenes tienen miedo a no ser normales por el aspecto de sus genitales externos o sus mamas)12.
En general se recomienda explorar a la adolescente sin acompañante por encima de los 13 años, a no ser que ella lo pida específicamente. Antes de esta edad se debe respetar las preferencias de la joven. Siempre se reservará un momento en el cual se hable con la adolescente a solas (el médico o la enfermera), con el fin de comentar la confidencialidad de la exploración y para aprovechar si quiere expresar alguna preocupación que no quiere comentar delante de la persona acompañante. Ese es el momento de preguntar si mantiene relaciones sexuales coitales, si usa preservativo y ofrecerle la posibilidad de consultar a solas si así lo desea. También servirá para que ella sepa dónde ha de acudir si presenta algún problema relacionado con su salud sexual y reproductiva.
Se realizará la inspección y palpación mamarias para valorar la consistencia de las mamas (muy a menudo en la pubertad y la juventud estas son muy fibrosas) y la presencia de masas. Al principio de su desarrollo la mama es muy sensible a la palpación y hay que realizarla con mucho cuidado. Hay que recordar también que el desarrollo del botón mamario puberal puede ser asimétrico al principio. Se calcula que entre el inicio del desarrollo de una mama y de la otra pueden transcurrir hasta 12 meses. Se considera que el desarrollo mamario finaliza a la edad de 18 años13.
La exploración genital variará según la existencia o no de relaciones sexuales coitales. Si no ha habido relaciones sexuales la exploración se basará principalmente en la inspección, y si es necesaria la exploración intravaginal se utilizan espéculos pediátricos o virginales (solamente si el himen permite su paso y escogiendo la medida del espéculo en función de la amplitud del orificio himeneal)14.
Para la exploración intravaginal se utilizan espéculos pediátricos de distintos tamaños. El tamaño de la apertura vaginal nos indicará el tipo de espéculo que debemos utilizar. En determinados casos se puede utilizar un vaginoscopio o histeroscopio con fuente de luz fría para la inspección del cérvix y la vagina. Las indicaciones de la exploración intravaginal en una adolescente no activa sexualmente son: leucorrea persistente que no responde a tratamientos, sospecha de cuerpo extraño intravaginal, sangrado genital de origen desconocido, sospecha de infección de transmisión sexual y si se precisa obtener un cultivo vaginal no contaminado por la vulva15–17.
El tacto rectal se puede realizar para la búsqueda de cuerpos extraños intravaginales (al palparlos a través de la pared vaginal posterior), para determinar el volumen uterino y la existencia de masas anexiales cuando existe dolor abdominal o pelviano o trastornos ginecológicos. Esta técnica es muy desagradable para las jóvenes, y como actualmente se dispone de métodos diagnósticos menos agresivos y que proporcionan mucha más información solo se usa en raras ocasiones.
En la adolescente que mantiene relaciones sexuales con penetración, la exploración ginecológica es igual a la de la mujer adulta: inspección del cuello del útero y tacto vagino-abdominal combinado para valorar los genitales internos.
Hay que recordar que probablemente esta será la primera o una de las primeras revisiones ginecológicas de la adolescente. Por lo tanto el/la médico deberá ser muy cuidadoso y lo menos agresivo posible.
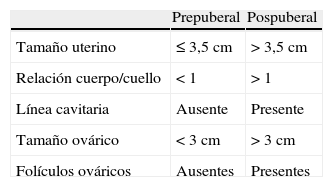
Exploraciones complementarias en ginecología de la adolescenciaEcografía ginecológicaLa ecografía ginecológica es una técnica diagnóstica de gran ayuda en la adolescencia, ya que nos ofrece información relevante con una prueba no agresiva18. Se realizará por vía transabdominal con repleción vesical en la joven no sexualmente activa, o intravaginal en la adolescente que mantiene relaciones sexuales coitales. También se puede utilizar la ecografía transrectal. Según los hallazgos de la ecografía ginecológica se puede determinar si una joven ha iniciado o no su pubertad (tabla 2).
Indicaciones de la ecografía ginecológica en la adolescencia:
- •
Retraso puberal.
- •
Alteraciones menstruales (dismenorrea, amenorrea, sangrado infrecuente, sangrado excesivo).
- •
Masas pélvicas.
- •
Dolor abdominopelviano.
- •
Hirsutismo (para valorar el aspecto ovárico).
- •
Desórdenes del desarrollo sexual.
- •
Malformaciones genitales.
Indicada para el estudio de nódulos mamarios, infecciones, secreciones. Para ampliar el estudio se puede utilizar la punción citológica mamaria ecoguiada, o el estudio citológico de las secreciones.
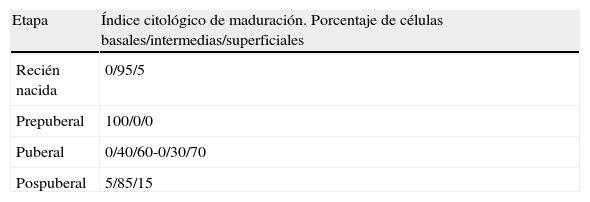
Citología vaginalLa citología vaginal nos sirve para el diagnóstico precoz del cáncer del cuello uterino. Se realizará la primera citología cérvico-vaginal en los primeros 2-3 años después del inicio de las relaciones coitales. También se puede usar en caso de dudas sobre la impregnación estrogénica vaginal19. Según el aspecto morfológico de la citología, definiendo el índice de maduración, podremos determinar el estado hormonal de la adolescente (tabla 3).
Cultivos cérvico-vaginales y serología de las infecciones de transmisión sexualEn caso de vulvovaginitis, agresión sexual o enfermedad inflamatoria pélvica se podrán realizar:
- •
Cultivo general.
- •
Cultivo de Thayer-Martin.
- •
Cultivos de micoplasma, ureaplasma.
- •
PCR Chlamydias.
- •
Serologías de hepatitis, lúes, VIH.
En la tabla 4 se reseñan las pruebas analíticas hormonales a solicitar en función del proceso clínico que presente la paciente.
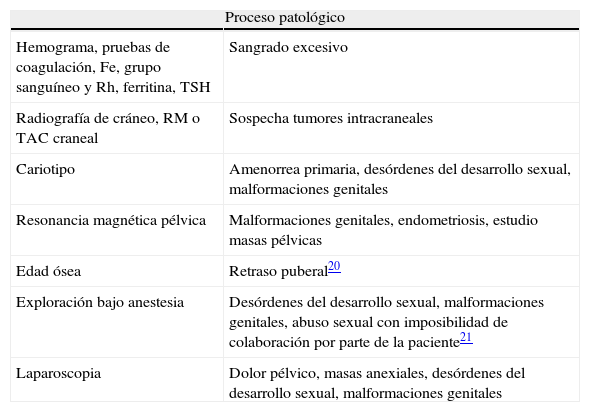
Otras exploraciones complementariasEstarán indicadas según los datos aportados por la anamnesis y los hallazgos de las anteriores exploraciones (tabla 5).
Otras exploraciones complementarias
| Proceso patológico | |
| Hemograma, pruebas de coagulación, Fe, grupo sanguíneo y Rh, ferritina, TSH | Sangrado excesivo |
| Radiografía de cráneo, RM o TAC craneal | Sospecha tumores intracraneales |
| Cariotipo | Amenorrea primaria, desórdenes del desarrollo sexual, malformaciones genitales |
| Resonancia magnética pélvica | Malformaciones genitales, endometriosis, estudio masas pélvicas |
| Edad ósea | Retraso puberal20 |
| Exploración bajo anestesia | Desórdenes del desarrollo sexual, malformaciones genitales, abuso sexual con imposibilidad de colaboración por parte de la paciente21 |
| Laparoscopia | Dolor pélvico, masas anexiales, desórdenes del desarrollo sexual, malformaciones genitales |
Analítica hormonal a solicitar según el proceso clínico
| Analítica | Proceso clínico |
| Prueba de embarazo en orina; β-HCG | Retraso menstrual, amenorrea |
| FSH, LH, PRL, E2, progesterona, TSH | Amenorrea, sangrado menstrual infrecuente |
| Testosterona total, SHBG, SDHEA,17-OH-progesterona | Hiperandrogenismo |
- •
La población adolescente es, en general, sana.
- •
La adolescencia es un periodo de transición a nivel somático, cognitivo y social, en el que cualquier experiencia positiva o negativa va a tener trascendencia para la vida adulta. La primera visita al ginecólogo puede ser una experiencia traumática o por el contrario educativa y gratificante, y va a condicionar la relación médico-paciente para siempre.
- •
En la adolescencia existe una disociación entre la información que reciben y su integración en el comportamiento. Es característica una falta de percepción del riesgo. Esto les hace población diana de accidentes, embarazos no deseados e ITS.
- •
La esfera sexual es la más íntima de la persona. Por ello la adolescente demanda confidencialidad y respeto por parte del médico. Se deben evitar las actitudes paternalistas tanto como las de excesiva familiaridad y los juicios de valor.
| Líneas guía en la consulta ginecológica de la adolescente |
| Favorecer el acceso de la joven a la consulta, la cita personal y la privacidad de la misma |
| Establecer una buena relación médico-paciente: es preferible que sea una mujer y que se presente afablemente |
| Reservar un tiempo para hablar con la adolescente a solas. Garantizar la confidencialidad de todo lo que se diga o haga en la consulta, a no ser que exista algún peligro grave para la salud |
| Establecer la presencia o no de acompañantes durante la entrevista y la exploración, atendiendo siempre al deseo de la joven |
| Escuchar mucho y escribir poco |
| Utilizar un lenguaje asequible y explicar previamente los distintos momentos de la exploración ginecológica. Tranquilizar a la joven |
| Facilitar la comodidad de la paciente a la hora de desvestirse. Ser cuidadoso en la exploración |
| Respetar el deseo de la paciente de no ser explorada en determinadas ocasiones. Realizar siempre la exploración mínima que nos permita obtener la mayor información. Comentar (si es el caso), que la exploración es normal |
| Inculcar responsabilidad a la adolescente en su esfera ginecológica: control del ciclo, métodos anticonceptivos, prevención de infecciones de transmisión sexual, etc. |
| Animarla a volver y realizar revisiones periódicas, y a consultar con el ginecólogo siempre que le surjan problemas |
Los Protocolos Asistenciales de la Sociedad Española de Ginecología y Obstetricia pretenden contribuir al buen quehacer profesional de todos los ginecólogos, especialmente los más alejados de los grandes hospitales y clínicas universitarias. Presentan métodos y técnicas de atención clínica aceptadas y utilizadas por especialistas en cada tema. Estos protocolos no deben interpretarse de forma rígida ni excluyente, sino que deben servir de guía para la atención individualizada a las pacientes. No agotan todas las posibilidades ni pretenden sustituir a los protocolos ya existentes en departamentos y servicios hospitalarios.