Presentamos el caso de una gestante de 23 años, de 33+ 4 semanas, ingresada por un cuadro de hemianopsia bitemporal y alteraciones endocrinas para estudio. Mencionamos los principales diagnósticos diferenciales haciendo un repaso de la fisiopatología de la hipofisitis linfocitaria, así como el manejo de la patología.
We report the case of a 23-year-old woman at 33+4 weeks of pregnancy who was admitted for investigation of bitemporalhemianopsia and endocrine disruption. We discuss the main differential diagnoses by reviewing the pathophysiology of lymphocytic hypophysitis, as well as the management of this disease.
La adenohipófisis o hipófisis anterior constituye el 75% del peso total de la glándula hipofisaria, unos 600mg. En la embarazada, se produce una hiperplasia de los lactotropos, por lo que aumenta su tamaño, llegando a pesar 760mg. Los estrógenos estimulan el número y el tamaño de estas células conforme avanza la gestación. Las enfermedades de la adenohipófisis en el embarazo son raras, representan entre el 0,2 y el 1,5% de todas las enfermedades endocrinas durante la gestación1,2. La hipofisitis linfocitaria es una alteración de la glándula pituitaria de causa autoinmune que se manifiesta como sintomatología derivada de masa e hipopituitarismo. A continuación, describimos un caso de hipofisitis linfocitaria en una gestante de 34 semanas.
Descripción del casoPresentamos el caso de una mujer de 23 años, gestante de 33+ 4 semanas, secundigesta, con un aborto previo del primer trimestre, natural de República Dominicana, que acudió al Servicio de Urgencias de nuestro hospital por cefalea fronto-orbitaria, astenia, alteraciones visuales (hemianopsia bitemporal) e hipoglucemias.
Se trataba de una gestación única, controlada de evolución normal; analítica del primer trimestre realizada en otro centro, no aportada; analítica del segundo trimestre, sin hallazgos significativos. Serologías para VIH, VHB, VHC, Chagas y toxoplasma, negativas, y rubéola, inmune.
Ingresó a cargo de nuestro Servicio de Ginecología y Obstetricia para ampliar el estudio y se solicitaron interconsultas a los servicios de Endocrinología y Neurocirugía para ver actitud y tratamiento.
Se habla, como primera opción, de un macroadenoma hipofisario que está comprimiendo el quiasma óptico, sin poder descartar hipofisitis linfocítica.
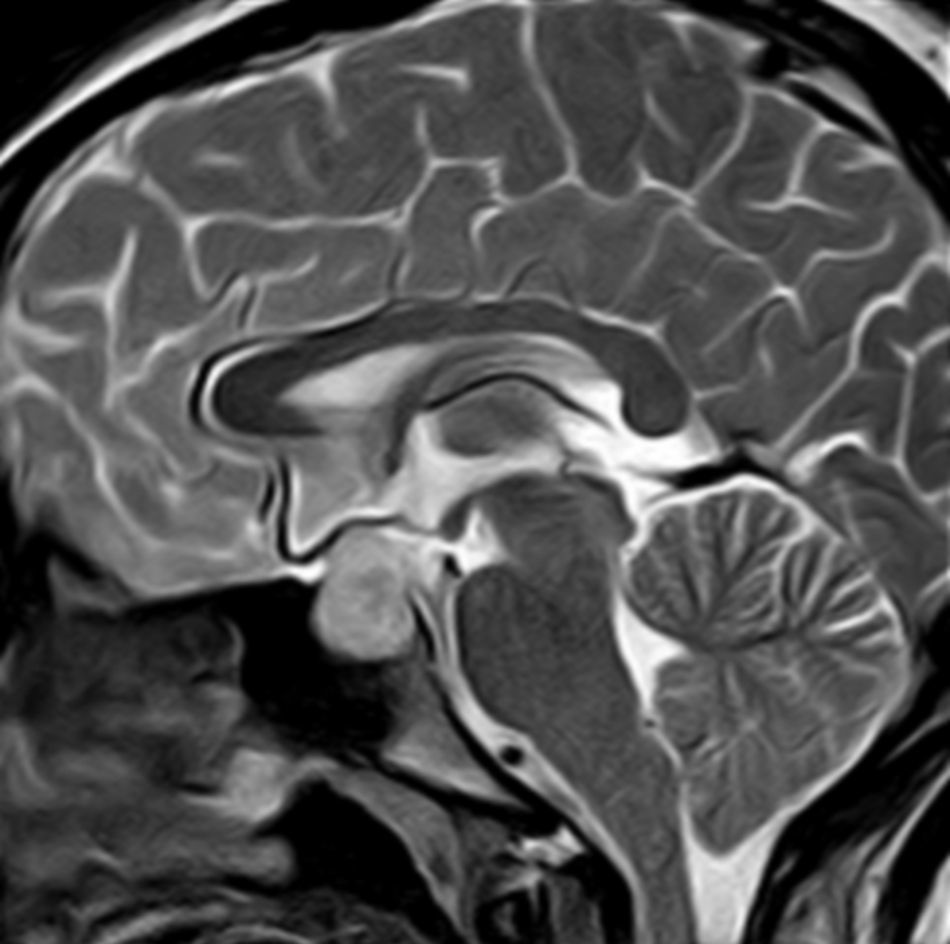
Al ingreso, la paciente presentaba déficit de glucocorticoides, del eje tirotropo, diabetes insípida y elevación de prolactina en rangos en torno a 70ng/ml. Se realiza una resonancia magnética nuclear de hipófisis sin contraste durante su ingreso, que el Servicio de Radiología informa como: aumento del tamaño de la adenohipófisis que remodela la silla turca, diámetro máximo craneocaudal de 18mm, comprimiendo el quiasma óptico. No se observan signos indicativos de sangrado intrahipofisario. Conclusión: probable macroadenoma hipofisario (fig. 1).
El Servicio de Neurocirugía plantea como primera opción terapéutica el tratamiento quirúrgico tras el parto de la paciente; no recomienda realizar cirugía con feto intraútero. De forma multidisciplinar, se decide finalizar gestación y no se recomienda realizar maniobras de Valsalva, por lo que se opta por cesárea electiva.
Durante el ingreso, se produce un agravamiento de los síntomas de la paciente, por lo que se decide finalizar la gestación en semana 34+5, previa maduración pulmonar. Neurocirugía indica la necesidad de realizar cirugía con la mayor brevedad posible tras el parto para evitar el riesgo de apoplejía o lesión neurológica permanente, puesto que no se sabía precisar con exactitud el tiempo de instauración de la hemianopsia bitemporal.
Se realiza profilaxis anteparto con actocortina para solventar el déficit corticotropo.
Se realiza cesárea segmentaria transversa programada, en ayunas, previa profilaxis con perfusión continua de actocortina e hidratación con suero fisiológico y minurin (desmopresina acetato). Durante la cirugía, se realizó anestesia epidural y se controlaron estrictamente la diuresis y la reposición de pérdidas por la sospecha de diabetes insípida. La cesárea se realizó según la técnica habitual y cursó sin incidencias; nació un varón de 2.110 g, con test de Apgar al minuto y a los 5 min de 9 y 10, respectivamente, y pH arterial de cordón de 7,32.
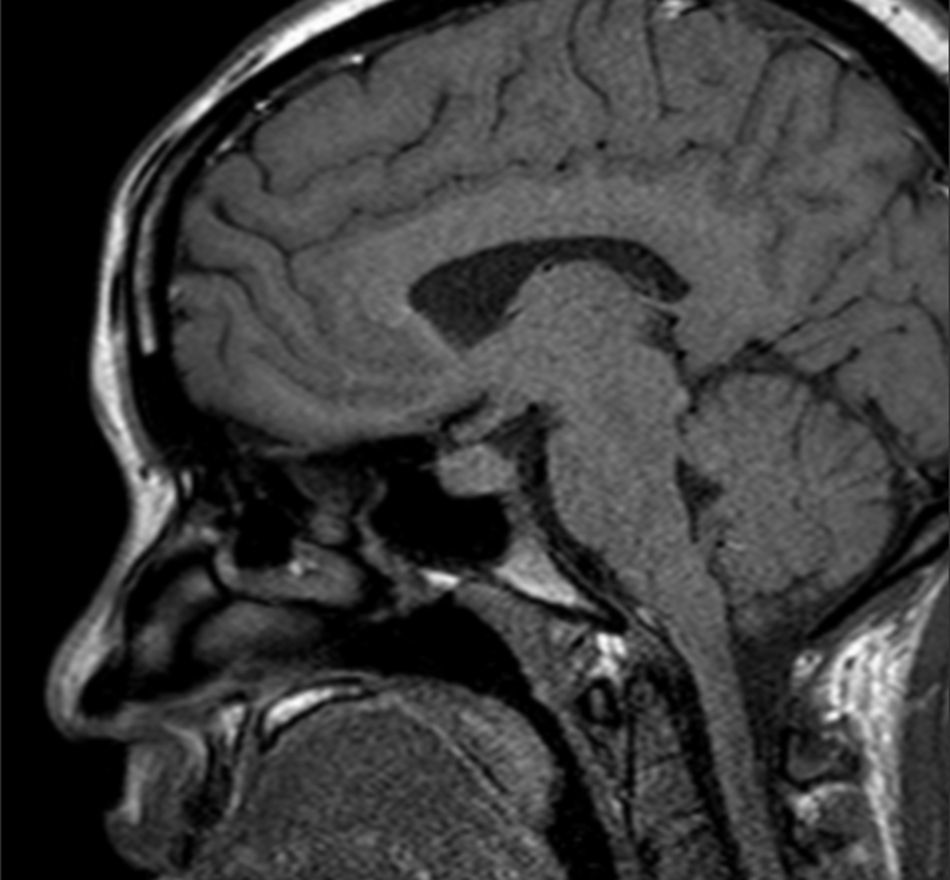
El puerperio cursa sin incidencias; se administra cabergolina 2mg monodosis, para inhibir la lactancia por patología materna. Se realiza una resonancia magnética nuclear al tercer día tras cesárea: disminución significativa del tamaño de la glándula hipofisaria con respecto al previo (10 días), midiendo en el momento 12mm de diámetro máximo, lo que indica, como primera posibilidad, hipofisitis linfocitaria (fig. 2).
La campimetría visual mejoró tras la cesárea. La paciente es dada de alta por parte de Ginecología, Neurocirugía y Endocrinología al sexto día de puerperio, con el correspondiente tratamiento sustitutivo hormonal y corticoides: prednisona 30mg/día y levotiroxina 50 μg/día.
Dos meses después de la cesárea, la sintomatología visual ha remitido totalmente, presenta cefalea ocasional, que cede con paracetamol, y continúa en tratamiento sustitutivo con prednisona y levotiroxina. En la revisión, se realiza una nueva resonancia magnética nuclear con gadolinio por vía intravenosa, en la que se aprecia estabilidad de tamaño de la glándula con respecto a la segunda resonancia realizada posparto. Hallazgos compatibles con hipofisitis linfocitaria.
DiscusiónLa hipofisitis linfocítica es la forma más frecuente de hipofisitis3, es una enfermedad rara: incidencia < 1% de los procedimientos quirúrgicos de la hipófisis. Es más frecuente en mujeres (6/1), edad media 35 años, en más de la mitad de los casos relacionada con el tercer trimestre del embarazo o los 2 primeros meses después del parto4. No influye en el pronóstico materno ni fetal; el antecedente de haber tenido hipofisitis linfocitaria no aumenta el riesgo para embarazos sucesivos1–3.
La frecuente asociación con el embarazo parece ser que podría derivar de una teoría basada en el mimetismo molecular, por la existencia de un autoantígeno expresado tanto en la glándula pituitaria como en la placenta5.
La clínica se manifiesta como síntomas derivados de compresión selar e hipopituitarismo. Los síntomas principales son cefalea y trastornos visuales (alteración del campo visual y pérdida de agudeza visual por compresión del quiasma óptico). El déficit parcial de las hormonas de la adenohipófisis suele manifestarse, en primer lugar, como déficit de la hormona adrenocorticotropa, seguido de tirotropina, gonadotropinas y, por último, prolactina1,6. La enfermedad evoluciona de manera que en un principio se produce un aumento del tamaño de la hipófisis producida por la infiltración de los linfocitos, dando lugar a los síntomas de compresión, y las determinaciones hormonales revelan hipopituitarismo. Si la inflamación se resuelve, se producen la remisión y la curación de la paciente. Si la inflamación progresa, la proliferación de tejido fibroso destruye la glándula y esta pierde su función. Los estudios anatomopatológicos en biopsias y autopsias demuestran presencia de infiltración de linfocitos, distorsionando la glándula a veces en forma de folículos linfoides. No se ha demostrado predominio de linfocitos T o B1.
En cuanto al diagnóstico, debemos pensar en hipofisitis linfocítica en una mujer embarazada o 2 meses tras el parto, que presenta sintomatología derivada de compresión selar e hipopituitarismo2,7.
El gold standard del diagnóstico es el diagnóstico histopatológico, para lo cual hay que recurrir a la biopsia, con los riesgos que conlleva6. En nuestro caso, no se realizó.
El diagnóstico diferencial debe hacerse con la apoplejía hipofisaria y fundamentalmente con el adenoma2,7. El adenoma es la afección hipofisaria más frecuente durante el embarazo8; es usualmente asintomático, pero puede presentar cefalea y alteraciones visuales; la hipofisitis se manifiesta como cefalea, alteraciones visuales, fatiga, polidipsia y suele ir ligada a otras alteraciones autoinmunes. Las alteraciones hormonales en el adenoma hipofisario afectan a las hormonas que dependen de la adenohipófisis (niveles de prolactina muy elevados, usualmente por encima de 200ng/ml) y no se manifiesta como alteraciones de las hormonas dependientes de la neurohipófisis, mientras que en la hipofisitis linfocitaria sí4. En el caso de nuestra paciente, el trastorno no iba ligado a otras enfermedades autoinmunes, los niveles de prolactina eran normales para una gestante; sin embargo, presentaba diabetes insípida como afectación de la neurohipófisis.
El diagnóstico diferencial radiológico es complejo6. En la resonancia magnética nuclear se observa un agrandamiento simétrico y homogéneo de la glándula, sin desviación y conservación del suelo de la silla turca. Durante la gestación, un tamaño hipofisario por encima de 9-10mm es indicativo de ser patológico2. En el adenoma se manifiesta como una masa de extensión supraselar, no como un agrandamiento homogéneo.
Dado que la evolución de la hipofisitis linfocitaria es variable, el manejo es controvertido6. El tratamiento es sintomático, incluyendo el tratamiento hormonal sustitutivo. Para reducir la masa tumoral pueden emplearse corticoides (prednisona 20-60mg/día).
La cirugía transesfenoidal durante el embarazo solo está justificada en casos de compresión grave del quiasma9, como ocurrió en nuestro caso.
ConclusionesLa hipofisitis linfocitaria es una enfermedad autoinmune relativamente rara, estrechamente relacionada con el género femenino y el embarazo y puerperio.
En la mayoría de los casos, se manifiesta como síntomas derivados del hipopituitarismo y síntomas compresivos por el aumento del tamaño de la glándula. Los pacientes con hipofisitis linfocitaria requieren tratamiento sustitutivo y un seguimiento posterior de los déficits hormonales.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.