INTRODUCCION
Clásicamente se ha definido menorragia como la pérdida sanguínea igual o superior a 80 ml o una duración superior a los 7 días por ciclo sin relación con otra afección1.
Es un problema común que afecta al 30% de las mujeres en edad reproductiva2, lo que se traduce en un importante motivo de consulta ambulatoria. En el Reino Unido lo presenta el 22% de las mujeres mayores de 35 años3. En España el 18,6% de las consultas ginecológicas se deben a una hemorragia uterina disfuncional4. Es la causa más común de anemia ferropénica en la mujer sana y fértil5.
El tratamiento de primera línea generalmente es médico6. Entre otras opciones de tratamiento destacan las de tipo quirúrgico. La histerectomía fue durante muchos años el tratamiento quirúrgico de elección. La resección/ablación endometrial surgió como una buena alternativa a la histerectomía, al conseguir un buen control del sangrado a corto plazo, reduciendo las complicaciones posquirúrgicas y la estancia hospitalaria. Esta técnica ha entrado en discusión a partir de los resultados de los estudios con un seguimiento superior a 5 años, que demuestran una alta tasa de fracasos que varía del 157 al 40%8.
El dispositivo liberador de levonorgestrel (LNG-IUS) es un dispositivo intrauterino liberador de 20 µg/día de levonorgestrel. Su duración media es de 5 años. Se desarrolló inicialmente para su uso como anticonceptivo y, viendo el efecto que tenía sobre la reducción del sangrado menstrual, se investigó para su utilización en el tratamiento de la menorragia obteniendo buenos resultados9.
El objetivo de este estudio aleatorizado es comparar los resultados de la resección endometrial por histeroscopia y la colocación de un dispositivo LNG-IUS para el tratamiento de la menorragia.
MATERIAL Y MÉTODOS
La selección de la muestra se llevó a cabo entre las mujeres remitidas a nuestro hospital para estudio por menorragia persistente que no respondía a tratamiento hormonal o bien que había recidivado. Se aleatorizaron en 2 grupos de 25 pacientes: en uno recibieron tratamiento quirúrgico y en el otro se les insertó el LNG-IUS.
El estudio básico consistió en la práctica de un hemograma, una ecografía transvaginal y una histeroscopia diagnóstica con biopsia endometrial. La presencia de miomas subserosos, pólipos endometriales o patología maligna uterina se consideraron criterios de exclusión para el estudio.
Las pacientes ingresaron en régimen de cirugía mayor ambulatoria. El procedimiento consistió en la resección del endometrio y de la capa superficial del miometrio con posterior coagulación con bola de toda la cavidad. Para ello se utilizó un resector de 9 mm y el asa de 0,5 mm. El material obtenido se remitió en todos los casos para su análisis histológico. Previamente se había realizado tratamiento con 3,75 mg de triptorelina administrada mensualmente los 2 meses anteriores a la cirugía.
La colocación del LNG-IUS se realizó en las consultas externas durante la menstruación.
Se llevó a cabo un seguimiento a los 12 meses y se analizaron los valores séricos de hemoglobina, el patrón de sangrado y el grado de satisfacción de las pacientes con el tratamiento.
Para evaluar las diferencias entre las variables se utilizaron las pruebas no paramétricas de la U de Mann-Whitney para las variables independientes y la prueba de Wilcoxon para las variables apareadas. El análisis estadístico se realizó con el SPSS 10.0.
RESULTADOS
Iniciaron el estudio 50 mujeres con menorragia; se aleatorizó a 25 para resección/ablación endometrial y a otras 25 para la inserción de un LNG-IUS.
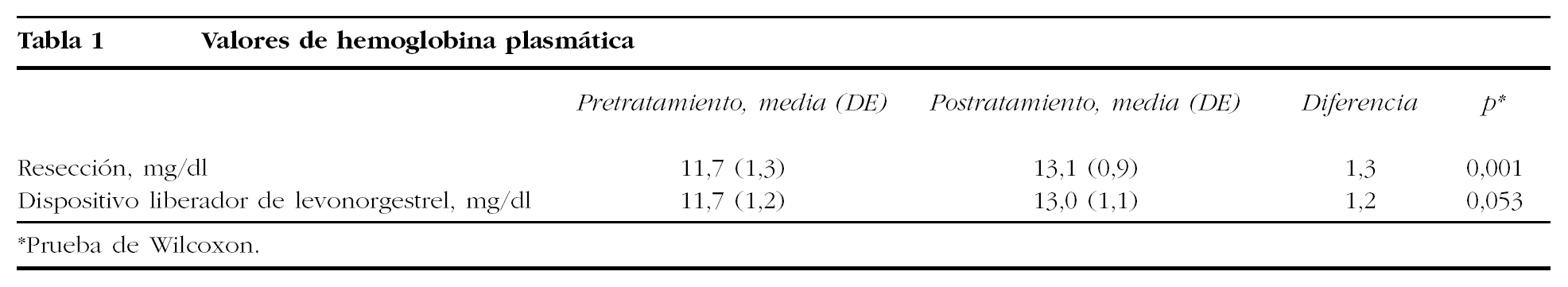
No se encontraron diferencias significativas respecto de las características basales de ambos grupos: la edad media fue de 44,2 años (rango, 39-53) para el grupo de ablación y de 44,3 años (rango, 34-53) para el del LNG-IUS; los valores medios de hemoglobina plasmática previos al tratamiento fueron de 11,7 mg/dl para los dos grupos (tabla 1).
En el grupo quirúrgico 3 pacientes rechazaron la cirugía por mejoría del sangrado. En otras 3 fue necesario realizar una histerectomía por la presencia de una hiperplasia atípica en el estudio histológico del endometrio tras la resección.
En la tabla 1 se pueden comparar los valores medios de hemoglobina antes y después del tratamiento en cada grupo. Tal y como se observa, ésta aumentó en ambos. Para el grupo quirúrgico el incremento fue del 11,3% respecto a la que presentaban previamente, y para el de LNG-IUS fue del 10,7%.
El patrón de sangrado se analiza en la tabla 2. Podemos destacar que en el 70,6% del grupo de resección y en casi el 60% del LNG-IUS el patrón de sangrado más frecuente fue el de amenorrea/hipomenorrea. Llama la atención que ninguna paciente a la que se le había practicado una resección se quedó amenorreica, mientras que entre las que se les había colocado un dispositivo liberador de levonorgestrel ocurrió en el 18,2%. El grupo del LNG-IUS presentó spotting en un 18,2% de los casos, que fue en el síntoma adverso más frecuente para la mayoría de las pacientes.
En cuanto al grado de satisfacción con la técnica empleada, los resultados fueron muy buenos en el 94,1% del grupo de la resección endometrial y del 86,4% en el grupo del LNG-IUS (p > 0,05).
La única complicación de la resección endometrial consistió en una endometritis que se resolvió con tratamiento antibiótico; posteriormente se realizó una histerectomía por la presencia de una hiperplasia atípica en el estudio histológico del endometrio. En el grupo del LNG-IUS hubo una paciente que presentó hipermenorrea y dolor abdominal a los 4 meses que obligó a retirar el dispositivo. Al año de tratamiento se retiró el LNG-IUS en otras 2 ocasiones por la presencia de spotting persistente de aparición entre los 8 y 9 meses. En todos ellos se acabó realizando una resección endometrial.
DISCUSIÓN
Con este estudio se puede concluir que tanto la resección endometrial como la utilización de un LNG-IUS son eficaces en el tratamiento de la menorragia. Nuestros resultados coinciden con los de otros trabajos publicados en la literatura médica: se consigue incrementar los valores plasmáticos de hemoglobina y mejorar el patrón de sangrado menstrual, ya que en la mayoría de los casos se llegó a alcanzar el estado de amenorrea/hipomenorrea10-13. Más del 85% de las pacientes de los dos grupos se quedaron satisfechas con el tratamiento recibido.
El principal inconveniente del LNG-IUS es la presencia de spotting durante los primeros meses de utilización; éste es el motivo más frecuente de abandono. Dados los resultados y de que se trata de un método poco agresivo, podríamos considerarlo como un tratamiento de primera línea en la menorragia persistente.
La resección endometrial, a diferencia del LNG-IUS, nos ofrece la posibilidad hacer un estudio histológico de todo el endometrio. Gracias a ello, en nuestra serie encontramos 3 casos de hiperplasia atípica que en su momento no fueron detectados con la histeroscopia diagnóstica ni con la biopsia previa.
Aunque los resultados actuales del LNG-IUS para el tratamiento de la menorragia son buenos, hacen falta más estudios aleatorizados con un número mayor de casos y con seguimiento a largo plazo para poder establecer nuevas conclusiones.
Correspondencia:
Dr. L. Zamora.
Instituto Clínico de Ginecología, Obstetricia y Neonatología. Hospital Clínico de Barcelona.
Villarroel, 170. 08036 Barcelona. España.
Correo electrónico: zamoracorzo@hotmail.com
Fecha de recepción: 3/4/05.
Aceptado para su publicación: 25/10/05.