Existen muy pocos estudios publicados en la literatura científica que evalúen la utilidad real de la radiopelvimetría (RPM). Las recomendaciones actuales acerca de su empleo están basadas en un único metaanálisis que incluye tan sólo 4 estudios con muy escaso nivel de evidencia científica.
ObjetivosEvaluar la utilidad de la RPM en la inducción del parto en mujeres primíparas para el diagnóstico de la desproporción pélvico-cefálica y analizar su influencia en la duración del parto, la mortalidad neonatal y la tasa de cesáreas.
Material y métodosSe ha realizado un estudio observacional prospectivo, aleatorizado y doble ciego en una población de 264 gestantes primigestas en las que estaba indicada la inducción del parto.
ResultadosLa RPM no influye en la tasa de cesáreas ni en los resultados perinatales y presenta un valor predictivo bajo como factor pronóstico de la vía del parto.
There are very few studies published in the scientific literature to assess the real value of the x-ray pelvimetry (X-PM). The current recommendations on its use are based on a single meta-analysis that includes only four studies with a very low level of scientific evidence.
ObjectivesTo evaluate the usefulness of the X-PM in induction in primiparous women for the diagnosis of pelvic-cephalic disproportion and analysing its influence on the duration of pregnancy, neonatal mortality and the rate of caesarean sections.
Materials and methodsThe observational, prospective, randomised, double-blind, study, in a population of 264 primigravid pregnant women in whom induction of labour was an indication.
ResultsX-ray pelvimetry did not influence the rate of caesarean section or the perinatal results, and has a low predictive value as a prognostic factor in the method of delivery.
La radiopelvimetría (RPM) es una técnica radiológica que ha sido prácticamente erradicada de la práctica obstétrica e incluso estigmatizada como ejemplo de mala práctica clínica, al relacionarla directamente con un incremento de la tasa de cesáreas en las mujeres en las que se indicaba.
La calidad de la evidencia científica disponible en la actualidad, y de la que se han extraído las recomendaciones propuestas por la Organización Mundial de la Salud (OMS)1,2, la fundación Cochrane3 y algunas sociedades científicas4-7, se basan en un único metaanálisis que realizaron Pattinson y Farell8 para la Cochrane en 2002 y que actualizaron posteriormente en 2004. Este metaanálisis se basó en 4 estudios: el de Crichton9, de cuyos datos se extraen recomendaciones de tipo B; el de Pearson y Spellacy10 (grado de recomendación C); el de Richards et al11 (grado de recomendación C), y el de Thubisi et al12 (grado de recomendación C). La conclusión de Pattinson y Farell8 fue que, en los grupos de mujeres a las que se realizaba una RPM, presentaban un incremento significativo de la tasa de cesáreas, con una disminución, no significativa, de la mortalidad perinatal. Estos datos han llevado a distintas sociedades científicas1-7 a recomendar que no se emplee esta técnica. Sin embargo, la Sociedad Española de Ginecología y Obstetricia (SEGO)13 admite todavía que la RPM podría tener, incluso actualmente, algunas indicaciones concretas. Si se tiene en cuenta que estas recomendaciones se basan en estudios muy escasos y de mala calidad, realizados con diferentes técnicas de RPM, e incluso confusión a la hora de definir su utilidad (posición de la SEGO), hemos considerado necesario y útil realizar este estudio con el fin de aportar información para mejorar la calidad de la evidencia disponible. Con este fin, diseñamos y realizamos un estudio observacional prospectivo, aleatorizado y doble ciego que permite evaluar definitivamente la utilidad de la RPM en la toma de decisiones clínicas y su influencia en la tasa de cesáreas. Para ello, hemos empleado la técnica de Bedoya14, que se venía utilizando en el Hospital Universitario Virgen Macarena de Sevilla desde el año 1963.
MATERIAL Y MÉTODOSHemos seleccionado una cohorte de 264 gestantes, todas ellas primíparas, con edades comprendidas entre los 20 y los 35 años, una edad de gestación ≥ 37 semanas cumplidas, con función feto-placentaria normal y en las que existía una indicación médica para la inducción del parto. Se excluyó a las gestantes con gestaciones múltiples o únicas en presentación pelviana.
Las 264 embarazadas fueron elegidas, por estricto orden cronológico, entre las que tenían indicación de inducción del parto y cumplían las condiciones de inclusión. Se distribuyeron en 2 grupos de estudio y para su adscripción empleamos una tabla de números aleatorios. Al primer grupo (en adelante grupo A) se le asignaron 133 gestantes, a las que se les practicó una RPM previa a la inducción del parto según la técnica de Bedoya, y al segundo (en adelante grupo B) se le adscribieron 131 embarazadas, a las que no se les practicó una RPM previa a la inducción del parto.
La tabla de números aleatorios sólo era conocida por el investigador encargado del reclutamiento, responsable clínico de la inducción y el único que estaba autorizado a tomar decisiones clínicas en relación con la interpretación de la RPM, que evaluó siempre antes de comenzar la inducción del parto.
Las inducciones se realizaron empleando misoprostol en forma de comprimidos, que se colocaron en el fondo de saco vaginal, a una dosis inicial de 50μg cada 4, hasta conseguir la maduración cervical (prueba de Bishop > 6) y/o una dinámica uterina efectiva. Una vez madurado el cérvix, se utilizó, en los casos en que fue necesario, una perfusión de oxitocina para conseguir y/o mantener una dinámica adecuada. El seguimiento de la inducción y del trabajo del parto se realizó por el equipo de obstetras y matronas que habitualmente se encargan de realizar esta labor y que desconocían si se había hecho o no una RPM. En todos los casos se realizó la vigilancia del feto con cardiotocografía externa y se elaboró un tocograma para el seguimiento de la progresión del parto.
Todas las gestantes a las que se practicó una RPM fueron previamente informadas de forma detallada y sólo se incluyó en el estudio a las gestantes que dieron su consentimiento.
En los dos grupos de estudio, se han analizado comparativamente las siguientes variables: el tiempo transcurrido desde el inicio de la inducción hasta la expulsión o extracción del feto, la vía de terminación del parto, la tasa de partos instrumentales, los efectos adversos y los resultados perinatales.
El estudio estadístico se ha realizado con el programa informático SPSS versión 12.0 en entorno Windows y ha consistido en el análisis descriptivo de cada una de las variables. La comparación de las variables se realizó con la prueba de la t de Student para datos independientes, previa comprobación de la normalidad, mediante la prueba de Scheffé, y de la igualdad de la varianza mediante la prueba de Lévene. En el caso de «no normalidad», se utilizó la prueba de Mann–Whitney.
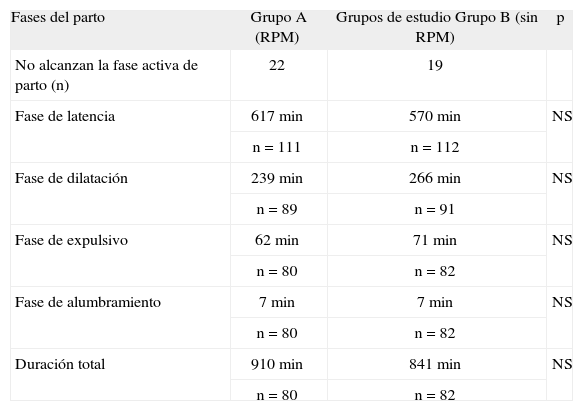
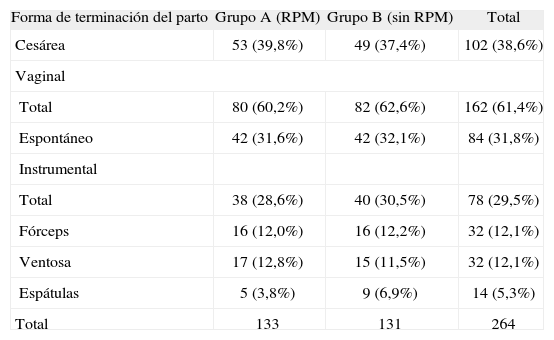
RESULTADOSNo hemos observado diferencias significativas entre ambos grupos de estudio, en el tiempo transcurrido desde el inicio de la inducción hasta el momento de la terminación del parto, en la duración de sus diferentes fases (tabla 1), en la vía de terminación del parto ni en la tasa de partos vaginales instrumentales (tabla 2). En cuanto a los resultados perinatales, no hemos encontrado diferencias estadísticamente significativas en el sexo, el peso ni en la talla de los recién nacidos, ni tampoco en la estancia media hospitalaria de las madres y de los recién nacidos. No hubo ningún caso de muerte materna o perinatal, ni morbilidad relevante en ambos grupos.
Duración de las diferentes fases del parto
| Fases del parto | Grupo A (RPM) | Grupos de estudio Grupo B (sin RPM) | p |
| No alcanzan la fase activa de parto (n) | 22 | 19 | |
| Fase de latencia | 617min | 570min | NS |
| n = 111 | n = 112 | ||
| Fase de dilatación | 239min | 266min | NS |
| n = 89 | n = 91 | ||
| Fase de expulsivo | 62min | 71min | NS |
| n = 80 | n = 82 | ||
| Fase de alumbramiento | 7min | 7min | NS |
| n = 80 | n = 82 | ||
| Duración total | 910min | 841min | NS |
| n = 80 | n = 82 |
RPM: radiopelvimetría.
Forma de terminación del parto
| Forma de terminación del parto | Grupo A (RPM) | Grupo B (sin RPM) | Total |
| Cesárea | 53 (39,8%) | 49 (37,4%) | 102 (38,6%) |
| Vaginal | |||
| Total | 80 (60,2%) | 82 (62,6%) | 162 (61,4%) |
| Espontáneo | 42 (31,6%) | 42 (32,1%) | 84 (31,8%) |
| Instrumental | |||
| Total | 38 (28,6%) | 40 (30,5%) | 78 (29,5%) |
| Fórceps | 16 (12,0%) | 16 (12,2%) | 32 (12,1%) |
| Ventosa | 17 (12,8%) | 15 (11,5%) | 32 (12,1%) |
| Espátulas | 5 (3,8%) | 9 (6,9%) | 14 (5,3%) |
| Total | 133 | 131 | 264 |
RPM: radiopelvimetría.
Tras el análisis pormenorizado de la duración de las diferentes fases del parto y el tipo de parto, en sus diferentes variantes, queda patente que no hemos encontrado diferencias significativas entre los 2 grupos de estudio. En nuestra casuística, en 42 mujeres se indicó la realización de una cesárea por «falta de progresión del parto» y por «desproporción radiológica». De ellos, 21 correspondieron al grupo B y 21 al grupo A, pero en este último en 3 casos la cesárea fue electiva por desproporción radiológica diagnosticada con la RPM. Esto significa que con esta técnica se «ahorró» el trabajo de parto teóricamente ineficaz al 14,28% de las mujeres que finalizaron el parto mediante cesárea por falta de progresión del parto y desproporción, y que representaron, a su vez, el 5,6% de todas las gestantes del grupo A que terminaron el parto mediante cesárea. El número necesario para tratar (NNT) para obtener este resultado fue de 100. Es evidente que una prueba complementaria que precisa realizarse a 100 pacientes para diagnosticar un solo caso es claramente ineficaz e ineficiente; esta es la principal razón para desaconsejar su empleo.
Por otra parte, al igual que Parson y Spellacy10, tampoco encontramos un aumento significativo del número de cesáreas en el grupo en el que se realizó la RPM. Sin embargo, nuestros resultados discrepan de los de Crichton et al9 y de los de Thubisi et al12, quienes comunicaron un aumento significativo de la tasa de cesáreas en el grupo de mujeres a las que realizaron una RPM, si bien es preciso aclarar que en el caso de Thubisi et al12, el estudio lo realizaron en mujeres con cesárea anterior, por lo que sus resultados no son comparables.
En resumen, podemos afirmar que, al menos en nuestra experiencia, la práctica de una RPM no influye en la duración del parto, en su terminación, ni en la tasa de cesáreas, por lo que carece de utilidad como herramienta para pronosticar la vía de terminación de este, cuando se realiza de forma previa a la inducción del parto. Tampoco es útil para disminuir la tasa de cesáreas en ninguna de sus indicaciones y no influye en la morbimortalidad materna, ni sobre la perinatal. No obstante, Stalberg et al15 han publicado recientemente un estudio en el que afirman que la RPM podría tener aún actualmente una indicación, concretamente si se realiza al mes de practicarse una cesárea y sólo en mujeres cuya indicación hubiera sido un período expulsivo prolongado y sospechoso de ser secundario a una desproporción pélvico-cefálica. La RPM tendría como objeto confirmar este supuesto, es decir, demostrar la existencia de una pelvis reducida y así poder planificar a priori la vía de terminación de los embarazos sucesivos. Estos autores demuestran en su estudio, realizado en 30 gestantes de estas características y que comparan con un grupo de control, formado por mujeres que han tenido un parto vaginal espontáneo, que las primeras presentaban una reducción significativa de los diámetros pélvicos respecto de las que tuvieron el parto por vía vaginal. Teniendo en cuenta que es el único estudio de estas características realizado hasta el momento, con una casuística pequeña, sería necesario al menos confirmar estos resultados con estudios más amplios, ya que por el momento es el único que avalaría el mantenimiento de esta técnica radiológica en el contexto de la obstetricia moderna.