INTRODUCCIÓN
El cáncer de endometrio es el más frecuente de los cánceres ginecológicos(1). Desde 1988, la Federación Internacional de Ginecólogos y Obstetras recomienda la estadificación quirúrgico-patológica como tratamiento inicial en estas pacientes para determinar la extensión de la enfermedad(2). Esta estadificación incluye histerectomía total abdominal con anexectomía bilateral. citologías de lavado peritoneal, omentectomía infracólica y linfadenectomía pélvica bilateral y aortocava(2).
Sin embargo, esta estadificación completa está siendo puesta en tela de juicio en aquellos casos en que el riesgo de afectación linfática sea bajo(3), habiéndose demostrado que la linfadenectomía puede obviarse en determinados casos seleccionados(4).
La invasión miometrial es uno de los factores más importantes asociados a metástasis linfática en cáncer de endometrio(5). Algunos autores abogan por el uso de la evaluación macroscópica o mediante biopsia intraoperatoria de la invasión miometrial durante el acto quirúrgico como ayuda en la decisión de realizar o no la linfadenectomía en casos de estadio I clínico de cáncer de endometrio(6,7). Sin embargo, esto consume tiempo y no puede realizarse en todos los hospitales. Por tanto, la disponibilidad de un medio por el cual se pudiera precisar la invasión miometrial con fiabilidad de modo preoperatorio sería de gran ayuda para poder individualizar el tratamiento quirúrgico en cada paciente.
La ultrasonografía transvaginal ha demostrado ser una técnica útil en la evaluación preoperatoria de la invasión miometrial en cáncer de endometrio(8-10).
Los niveles séricos de CA-125 se han correlacionado con la extensión de la enfermedad(11) y diversos estudios han demostrado que a mayores niveles de CA-125 mayor probabilidad de invasión miometrial(12-15).
Por otro lado, dos parámetros histológicos que pueden obtenerse en el diagnóstico preoperatorio del cáncer de endometrio están relacionados con la invasión miometrial: el grado de diferenciación y el tipo histológico del tumor. Así a menor diferenciación, mayor probabilidad de invasión miometrial(5).
En el presente estudio nuestro objetivo es desarrollar un modelo mediante regresión logística multivariante utilizando parámetros obtenidos preoperatoriamente en un grupo de mujeres con diagnóstico de cáncer de endometrio y analizar su rendimiento diagnóstico para predecir invasión miometrial.
MATERIAL Y MÉTODOS
Se trata de un estudio retrospectivo en una serie consecutiva de 65 pacientes con diagnóstico de cáncer de endometrio y sometidas a estadificación quirúrgica en nuestro centro entre diciembre de 1995 y diciembre de 1999.
Se revisaron los datos clínicos, ecográficos, niveles de CA-125 e histopatológicos en cuanto a grado de diferenciación y tipo histológico del tumor en todas las pacientes.
La edad media de las pacientes era de 59,4 años (SD: 10,3; rango: 27-78 años). Cincuenta y dos (78%) pacientes eran menopáusicas. El tiempo medio de menopausia era de 12,9 años (SD: 9.2; rango: 1-37 años).
Todas las pacientes habían sido evaluadas mediante ecografía transvaginal. El espesor endometrial se midió en un plano sagital uterino a nivel del espesor máximo apreciado y expresado en mm. El grado de invasión miometrial se estimó de acuerdo al método de Weber et al(16). Brevemente, consiste en la ratio entre espesor endometrial y diámetro anteroposterior uterino. Las pacientes se clasificaron en dos grupos: invasión miometrial < al 50% o >= 50%.
Todos los exámenes habían sido realizados por un mismo examinador. La variación intraobservador de la estimación de la invasión miometrial se analizó aplicando el índice de Kappa de Cohen; éste fue de 0,78. La variación intraobservador de la medición del espesor endometrial se calculó aplicando el coeficiente de correlación intraclase; éste fue de 0,97(17).
En todos los casos, el mismo día de la ecografía se había tomado una muestra de sangre a las pacientes para determinar los niveles séricos de CA-125. Se usó un método de enzimo-inmunoensayo con anticuerpo monoclonal (Cobas-Core CA-125-II, laboratorios Roche) con una variación intraensayo de < 5,3% e interensayo de < 7,5%. Un CA-125 >= 35 UI/ml se consideró como sugestivo de invasión >= 50%(12).
En todas las pacientes se practicó legrado uterino bajo anestesia general o microlegrado en consulta para el diagnóstico del cáncer de endometrio. Se incluyeron en el estudio todos aquellos casos en los que se sabía preoperatoriamente el tipo histológico y el grado de diferenciación histológica del tumor.
Todas las pacientes se sometieron a estadificación quirúrgica completa según criterios de la FIGO(18). El diagnóstico histopatológico definitivo respecto a la invasión miometrial se usó como «patrón oro». A efectos de análisis estadístico las pacientes se clasificaron en dos grupos: invasión miometrial < 50% o invasión miometrial >= 50%.
El test de Kolmogonov-Smirnov se usó para comparar la distribución de las variables cuantitativas. El test «t» Student o el test de U Mann-Whitney a dos colas se aplicaron para comparar variables cuantitativas según fuera apropiado. Las variables cualitativas se compararon aplicando el test exacto de Fisher. Los datos se presentan como media con desvío estándar o mediana con rango intercuartil según sea apropiado.
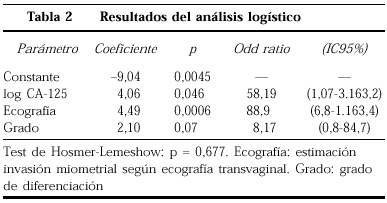
Se realizó un análisis de regresión logística binaria usando como variable dependiente la invasión miometrial histopatológica, codificado como «0»: invasión < 50% o «1»: invasión >= 50%. Como variables independientes o predictoras se usaron el logaritmo de CA-125 (logCA125) como variable cuantitativa y la estimación ecográfica de la invasión miometrial («0»: invasión < 50%; «1»: invasión >= 50%) y el grado de diferenciación histológica tumoral («0»: bien diferenciado; «1»: moderada o pobremente diferenciado) como variables cuantitativas.
La probabilidad de invasión miometrial > 50% se calculó en cada caso aplicando la siguiente fórmula:
1
p = --------
1 + ez
donde «p» es la probabilidad estimada y «z» es el resultado obtenido aplicando la fórmula derivada del análisis de regresión logística.
Se aplicó el test de Hosmer-Lemeshow para evaluar la bondad de ajuste del modelo desarrollado(19).
Se realizaron curvas ROC para estimar el mejor punto de corte para determinar una invasión miometrial >= 50% para CA-125, espesor endometrial y probabilidad estimada según el modelo logístico. Se calculó el área bajo la curva para cada caso y se compararon usando el método de Hanley(20).
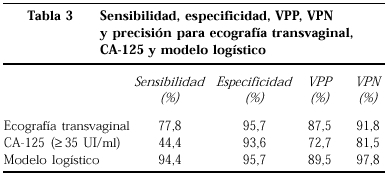
Se calculó la sensibilidad, especificidad, VPP y VPN para la ultrasonografía transvaginal, el CA-125 (usando punto de corte predeterminado de 35 UI/ml) y el modelo logístico.
Se consideró una p < 0,05 como estadísticamente significativa.
Todos los análisis estadísticos se realizaron usando el SPSS 9.0 para Windows y Roc Analyzer®.
RESULTADOS
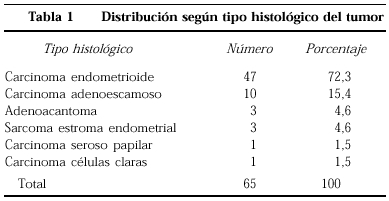
Sesenta y cinco pacientes han sido incluidas en este estudio. Todas habían sido diagnosticadas de carcinoma de endometrio mediante legrado uterino fraccionado o microlegrado uterino. El tipo histológico más frecuente fue el adenocarcinoma endometrioide (tabla 1).
Treinta y seis pacientes (55,4%) tenían tumores bien diferenciados, 22 (33,8%) eran moderadamente diferenciados y siete (10,8%) pobremente diferenciados.
Los estadios quirúrgico-patológicos fueron como siguen: estadio Ia, nueve (13,8%); estadio Ib, 33 (50,8%); estadio Ic, seis (9,2%); estadio IIb, cinco /7,7%); estadio IIIa, cuatro (6,2%); estadio IIIb, uno (1,5%), y estadio IIIc, siete (10,8%).
Histopatológicamente en 47 pacientes (72,3%) el tumor invadía < 50% del miometrio y en 18 (27,7%) >= 50%. En un caso de estadio IIb, dos de estadio IIIa, uno de IIIb y en uno IIIc el tumor invadía < 50%.
No había diferencias estadísticas en la edad media entre las pacientes con invasión < 50% (57,9 años; SD: 8,7) y las pacientes con invasión > 50% (63,2 años; SD: 13,2) (p = 0,064). Tampoco hubo diferencias en el tiempo medio de menopausia entre ambos grupos (11,8 años; SD: 9,3 frente a 15,8 años; SD: 8,4; p = 0,187)
Un 34% de pacientes con invasión < 50% tenían un tumor moderada o pobremente diferenciado frente a un 72,2% de pacientes con invasión > 50% (p = 0,011).
El espesor endometrial era significativamente mayor en el grupo con invasión >= 50% (18,8 mm; SD: 10,5) respecto a las que tenían invasión < 50% (13,2 mm; SD: 6,6; p = 0,013).
La mediana de CA-125 fue significativamente mayor en el grupo con invasión >= 50% (34 UI/ml; rango intercuartil: 56,8) respecto al grupo con invasión < 50% (14,9 UI/ml; rango intercuartil: 11,0; p = 0,0001).
Según la ecografía transvaginal 49 pacientes (75,4%) tenían invasión < 50% y 16 (24,6%) >= 50%.
Los resultados del análisis de regresión logística quedan reflejados en la tabla 2.
La sensibilidad, especificidad, VPP, VPN y precisión para la ecografía transvaginal y CA-125 se muestran en la tabla 3.
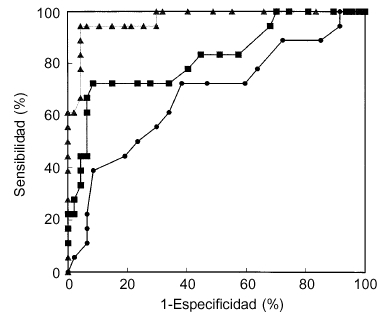
La figura 1 muestra las gráficas ROC para espesor endometrial, CA-125 y probabilidad estimada según el modelo logístico. Este último presenta un área bajo la curva significativamente mayor que el espesor endometrial y CA-125.
Figura 1. Curvas ROC para espesor endometrial (punto: ABC: 0,68; IC95%: 0,53-0,84), CA-125 (cuadrado: ABC: 0,82; IC95%: 0,70-0,94) y probabilidad estimada según modelo logístico (triángulo: ABC: 0,97; IC95%: 0,94-1,00). ABC: área bajo la curva; p < 0,05.
El mejor punto de corte para el espesor miometrial era de 14,5 mm, con una sensibilidad del 72,2% y una especificidad del 61,7%.
El mejor punto de corte para CA-125 era de 28 UI/ml, con una sensibilidad del 72,2% y una tasa de falsos positivos del 6,4%.
El mejor punto de corte para la probabilidad estimada era una probabilidad mayor o igual al 26%, con una sensibilidad del 94,4% y una tasa de falsos positivos del 4,3% (tabla 3).
DISCUSIÓN
La estadificación quirúrgica es el tratamiento inicial recomendado en pacientes con cáncer de endometrio estadio clínico I. Esta estadificación implica una histerectomía total abdominal con doble anexectomía, omentectomía parcial infracólica, lavados peritoneales y linfadenectomía aortopélvica(2).
Sin embargo, en algunos casos seleccionados en los que el riesgo de metástasis ganglionar es bajo la linfadenectomía puede obviarse(4). El principal criterio usado hoy día para decidir si se hace o no una linfadenectomía aortopélvica en estas pacientes es la evaluación intaoperatoria de la pieza de histerectomía de la invasión miometrial del tumor, bien microscópicamente o bien por biopsia intraoperatoria(6,7), junto con el grado de diferenciación tumoral. Si el tumor no infiltra o lo hace < 50% y se trata de un tumor bien diferenciado puede no realizarse la linfadenectomía.
Una evaluación preoperatoria precisa de la invasión miometrial podría ser útil en determinadas circunstancias clínicas en las que los riesgos operatorios para la paciente fueran considerables, como, por ejemplo, la obesidad, enfermedades cardiovasculares o edad avanzada. De este modo se podría programar una cirugía más individualizada en cada caso.
Entre los métodos preoperatorios que se usan hoy día para la evaluación de la invasión miometrial en pacientes con cáncer de endometrio existen varias técnicas de imagen, como la ecografía transvaginal o la resonancia magnética y el marcador tumoral CA-125.
La ecografía transvaginal es sin duda la más usada, habiendo demostrado una eficacia similar a la resonancia magnética, con una sensibilidad que oscila entre el 78 y 93%(16,17,21,22). En nuestro estudio la sensibilidad de la ecografía fue del 78%, con una tasa de falsos positivos del 4,3% similar a lo reportado en otros trabajos.
En cuanto al marcador CA-125, nuestros resultados también son similares a otros estudios publicados(8,23). Usando un punto de corte de 35 UI/ml obtenemos una buena especificidad (94,4%) pero una baja sensibilidad (40%). Sin embargo, según el análisis ROC; bajando dicho punto de corte a 28 UI/ml se consigue un incremento significativo de la sensibilidad sin modificar la especificidad.
En el presente estudio hemos desarrollado un modelo logístico que incluye la evaluación ecográfica y la tasa de CA-125 junto con otro parámetro que se asocia a mayor invasión endometrial y que puede conocerse preoperatoriamente que es el grado de diferenciación histológica del tumor. De este modo podemos conocer la importancia de cada uno de estos parámetros y si son predictores independientes o no de invasión miometrial profunda.
Con el modelo desarrollado alcanzamos una sensibilidad del 94,4% con una tasa de falsos positivos del 4,3%. Es decir, aunque no mejoramos especificidad respecto a la ecografía o CA-125 por sí solos, sí que mejoramos la sensibilidad frente a ambos métodos por separado.
En conclusión, el uso de este modelo puede incrementar el rendimiento diagnóstico de la ecografía y CA-125 por separado, siendo útil en la predicción preoperatoria de la invasión miometrial profunda del miometrio en pacientes con cáncer de endometrio.