Determinar la prevalencia de incontinencia urinaria (IU) a los 2 meses del parto, así como los factores asociados del parto y del embarazo. Determinar la persistencia de la IU a los 6 y 12 meses del parto en las mujeres que presentaron IU a los 2 meses del parto.
Material y métodosEstudio observacional, prospectivo, longitudinal, con seguimiento a los 2, 6 y 12 meses desde la inclusión durante el ingreso hospitalario por parto, que se desarrolló en el Hospital General de Vic como hospital general básico de la comarca de Osona (Cataluña central). Se incluyó a mujeres que tuvieron un parto a término con recién nacido vivo entre el 1 de enero de 2001 y el 31 de marzo de 2002. Durante el ingreso por parto se recogieron datos de 707 madres (edad, paridad, índice masa corporal, síntomas de incontinencia durante el embarazo), del tipo de parto (vaginal, cesárea) y del feto (peso, circunferencia craneal). A los 2 meses del parto, 531 mujeres fueron visitadas por un ginecólogo para detectar y establecer el diagnóstico clínico de IU mediante un protocolo específico. Se preguntaba a las mujeres acerca de si tenían síntomas de escapes involuntarios de orina; las pacientes con síntomas de IU eran sometidas a una exploración pélvica y se solicitó una prueba de la compresa. Las mujeres con IU objetivada a los 2 meses posparto fueron citadas a los 6 meses para una nueva valoración clínica. A los 12 meses se realizó un contacto telefónico con todas las mujeres que persistían con síntomas en la visita de los 6 meses.
Se calculó la prevalencia de IU a los 2 meses del parto y se determinó la persistencia de los síntomas a los 6 y 12 meses del parto. Se analizó la asociación de los síntomas de IU a los 2 meses del parto, con factores maternos, fetales y del parto con la obtención de las odds ratio (OR) y sus intervalos de confianza (IC).
ResultadosDe las 531 mujeres visitadas a los 2 meses del parto, 41 fueron diagnosticadas de IU. A los 12 meses posparto, 11 (26,8%) de las 41 mujeres con IU seguían con síntomas. La prevalencia de IU a los 2 meses del parto fue del 7,7% (IC del 95%, 5,6-10,3). De acuerdo con los resultados de un modelo de regresión logística para IU a los 2 meses (variable dependiente) en el que se introdujeron las variables independientes tipo de parto, edad de la madre y peso y circunferencia craneal del recién nacido, la IU se asoció al parto vaginal (OR=14,4; IC del 95%, 1,9-107,2).
ConclusionesEl parto vaginal es un factor de riesgo conocido de incontinencia urinaria y nuestros resultados confirman su impacto en la práctica clínica de un hospital general básico. Pese a que los casos severos persisten, cabe destacar una importante reducción de los síntomas en el transcurso de los 12 primeros meses.
To determine the prevalence of urinary incontinence (UI) 2 months after delivery as well as the factors associated with delivery and pregnancy. To determine the persistence of UI at 6 and 12 months after delivery among women with UI at 2 months after delivery.
Material and methodsWe performed an observational, prospective, longitudinal study with follow-up at 2, 6 and 12 months after inclusion in the study during hospital admission for delivery in the Vic General Hospital, the basic general hospital in the region of Osona (central Catalonia). Women who delivered live newborns at term between 1 January, 2001 and 31 March, 2002 were included. During admission for delivery, data were gathered on 707 women (age, parity, body mass index, symptoms of incontinence during pregnancy), type of delivery (vaginal, cesarean) and fetuses (weight, head circumference). At 2 months after delivery, 531 women were seen by a gynecologists to detect and establish a clinical diagnosis of UI through a specific protocol.
Women were asked whether they had involuntary leaks of urine. Women with UI symptoms underwent a pelvic examination and a pad test was requested. Women with UI at 2 months after delivery were called for further clinical evaluation at 6 months. All women with persistent symptoms at the 6-month visit were contacted by telephone at 12 months. The prevalence of UI at 2 months after delivery was calculated and the persistence of symptoms at 6 and 12 months of delivery was determined. The association of IU at 2 months of delivery with maternal, fetal, and delivery-related factors was analyzed by obtaining odds radios (OR) and confidence intervals.
ResultsOf the 531 women seen 2 months after delivery, 41 were diagnosed with UI. At 12 months after delivery, 11 (26.8%) of the 41 women with UI had persistent symptoms. The prevalence of UI at 2 months after delivery was 7.7% (95% CI, 5.6- 10.3). A logistic regression model for UI at 2 months (dependent variable), in which the independent variables of type of delivery, maternal age, and weight and head circumference of the newborn were introduced, revealed that UI was associated with vaginal delivery (OR=14.4; 95% CI, 1.9-107.2).
ConclusionsVaginal delivery is a known risk factor for UI and our results confirm the impact of this route of delivery in clinical practice in a general hospital. Although severe cases persist, there is substantial reduction in symptoms in the first 12 months.
La relación del embarazo y el parto como factores etiológicos de las disfunciones del suelo pélvico (DSP) y, de forma especial, la incontinencia urinaria (IU) constituye un área de interés creciente en la investigación epidemiológica. Las cifras de los estudios que analizan la prevalencia de la IU en el posparto son muy variables. Si analizamos los datos los estudios que presentan cifras de prevalencia a los 3 meses posparto, se encuentra un rango muy amplio de valores. Wilson et al1 estudiaron a 1.505 mujeres (primíparas y multíparas) a los 3 meses del parto mediante un cuestionario enviado por correo postal; el 34% de ellas refería algún escape involuntario de orina y en un 3% los escapes eran diarios. Eason et al2, en un estudio prospectivo, incluyeron una cohorte de 949 mujeres embarazadas (primíparas y multíparas), reclutadas en el tercer trimestre de gestación; se les envió un cuestionario a los 3 meses del parto: un 31,1% refirió algún tipo de IU y un 2,8%, pérdidas una o más veces al día. En estos 2 estudios los autores incluyeron a mujeres gestantes, cualquiera que sea su paridad, y distinguieron entre las que refieren cualquier pérdida y las que tienen escapes diarios. Otros estudios se centran en mujeres primíparas, como el de Chaliha et al3, que es un estudio prospectivo en que se entrevistó a 549 mujeres primíparas a para investigar la presencia o ausencia de síntomas urinarios a las 34 semanas de gestación y a los 3 meses del parto. Los autores encontraron una prevalencia de IU a los 3 meses del parto del 14,6% y sólo un 5% había iniciado la IU en el posparto. Glazener et al4 estudiaron la prevalencia de IU a los 3 meses posparto en un grupo de 3.405 primíparas; un 29% refirió algún tipo de IU en el posparto.
La evolución de los síntomas de IU en el posparto fue también motivo de estudio por algunos autores. Farrell et al5 siguieron una cohorte de 489 primíparas continentes antes de la gestación: 107 (22%) pacientes presentaban algún tipo de IU a las 6 semanas posparto y en 24 (5%) mujeres la pérdida de orina fue diaria. Evaluadas nuevamente a los 6 meses, un 21% presentó algún tipo de incontinencia y un 3% tenía escapes de orina diarios. En una muestra de 523 (primíparas y multíparas) reclutadas en el hospital durante su ingreso por parto, Burgio et al6 realizaron entrevistas telefónicas a las 6 semanas, 3, 6 y 12 meses posparto y encontraron que a las 6 semanas posparto un 11,36% refería algún tipo de escapes involuntarios de orina y durante los 12 meses de seguimiento esta cifra se mantuvo pero disminuyó el número de episodios (pasaron de una media de 16 escapes a la semana, a las 6 semanas posparto, a una media de 5 escapes a la semana, a los 12 meses posparto). Viktrup et al7, en 2006, publicaron los resultados de la cohorte de primíparas que habían estudiado en el posparto y que, 12 años después del parto, contestaron el mismo cuestionario sobre IU; recogieron que de las 11 mujeres con síntomas de IU a los 3 meses posparto, 10 seguían con síntomas de IU 12 años después. MacArthur et al8 describieron la persistencia de los síntomas de IU a los 6 años posparto en un estudio longitudinal de una población de 4.214 mujeres mediante un cuestionario a los 3 meses y 6 años. Los autores encontraron que los síntomas de IU persisten a los 6 años, y en el 24% de las mujeres que tenían síntomas a los 3 meses.
Además, existe controversia acerca cuáles son los factores de riesgo para la IU posparto. El interés se ha centrado sobre todo en investigar los factores relacionados con el parto que pueden predisponer a una lesión que provoque cambios estructurales en los elementos de soporte y en los nervios y que sean causantes de las disfunciones, como la IU o la incontinencia fecal. En general, se acepta que el parto por cesárea protege de estas lesiones, pese a que no se aclara la influencia de la cesárea en el curso de parto, y que el parto vaginal (espontáneo o instrumental) sería el factor causal principal5,9,10,11. El papel que representan los factores maternos, como la edad, el índice de masa corporal y el tabaquismo, y los factores fetales, como el peso y el perímetro craneal, en la aparición de la IU posparto no está bien establecido12.
En nuestro medio existen muy pocos datos sobre la prevalencia de IU en el posparto y no tenemos noticia de que exista alguna publicación que haga referencia a la persistencia de estos síntomas durante el primer año después del parto. Por este motivo se planteó y se llevó a cabo un estudio de base epidemiológica para cuantificar esta sintomatología en las mujeres atendidas por parto en un hospital general básico con los siguientes objetivos: determinar la prevalencia de los síntomas de IU e incontinencia fecal a los 2 meses posparto y la persistencia de los síntomas a los 6 y 12 meses en las mujeres que los habían manifestado a los 2 meses del parto, y analizar los factores asociados a la aparición de IU a los 2 meses posparto.
MATERIAL Y MÉTODOSSe planteó un estudio longitudinal de seguimiento de 12 meses de las mujeres que presentaban síntomas de IU a los 2 meses del parto. Todas las pacientes ingresadas por parto en nuestro hospital entre el 1 de enero de 2001 y el 30 de marzo de 2002 fueron elegibles para su inclusión en el estudio. Para el cálculo muestral se consideraron una prevalencia de la IU a los 2 meses del parto del 25%, una precisión de la estimación de la prevalencia de ± 3% y un intervalo de confianza (IC) del 95%. Resultó un tamaño muestral mínimo de 373 mujeres, pero se asumió una tasa de participación del 80% y que un 5% podría cumplir criterios de exclusión. Por ello, se estableció en 500 el número mínimo de mujeres que se incluirían en la segunda visita para, con estas asunciones, esperar 93 casos con IU a los 2 meses del parto. Los criterios para la exclusión de las mujeres del estudio fueron los siguientes: parto prematuro (inferior a las 37 semanas de gestación), síntomas de IU o incontinencia fecal previos al embarazo en curso, recibir tratamiento por una infección de orina, cirugía pélvica o anal anterior al embarazo, enfermedades neurológicas u otras enfermedades que provocan IU o incontinencia fecal e incapacidad para comprender y contestar las preguntas del cuestionario; también se excluyó del estudio a las mujeres con su residencia habitual fijada en un municipio fuera del área de referencia de nuestro hospital, ya que esto hacía muy difícil hacer el seguimiento después del parto. Además, para cumplir los requisitos éticos del proyecto, también se excluyó a las mujeres que no expresaron su consentimiento para participar libremente como sujetos del estudio.
A todas las mujeres incluidas (n = 707) en el estudio se les realizó la visita de inclusión durante el ingreso hospitalario por parto. En este primer contacto se les explicaba la organización del estudio y el programa de visitas de seguimiento. Se programó, a todas las mujeres que aceptaron participar en el estudio, una primera visita de seguimiento a los 2 meses del parto. Un total de 531 mujeres acudieron a esta visita, que consistió en la valoración de los síntomas urinarios por un mismo ginecólogo. A partir de esta visita, sólo se consideró tributarias de seguimiento con una tercera visita a los 6 meses a las mujeres que fueron diagnosticadas de IU, es decir un total de 41 mujeres.
La selección de las pacientes se hizo durante el ingreso hospitalario por parto y se valoraron los criterios de exclusión. Para descartar la sintomatología de IU antes del embarazo, se preguntó directamente a las pacientes si habían tenido escapes involuntarios de orina antes de la gestación actual. Sólo se incluyó a las mujeres que contestaron negativamente a esta pregunta, las que no presentaban ningún criterio de exclusión y las que consentían participar en el estudio. Durante el ingreso por parto se recogieron datos de la madre (edad, paridad, índice masa corporal, síntomas de incontinencia durante el embarazo), del parto (vaginal, cesárea) y del feto (peso, circunferencia craneal). La presencia de síntomas de IU durante el embarazo se evaluó mediante 2 preguntas: «¿Se le escapaba la orina cuando hacía esfuerzos como toser, estornudar, reír, bailar, saltar, correr, caminar o subir escaleras?» y «¿Se le escapaba la orina antes de llegar al WC, cuando notaba una sensación repentina de ganas de orinar?».
En la visita con el ginecólogo a los 2 meses del parto se analizaban los síntomas y se realizaba una exploración pélvica. Se hizo la detección de la IU a partir de la propia expresión sintomática de la paciente, mediante la utilización de las preguntas que se habían utilizado para investigar la IU en el embarazo (véase arriba). Se consideró que una paciente tenía síntomas de IU a los 2 meses posparto si contestaba positivamente una de las 2 preguntas. En cada uno de estos casos, cuando referían síntomas de pérdida involuntaria de orina de cualquier tipo, intensidad y frecuencia, se les indicaba una exploración pélvica por un ginecólogo investigador del estudio y se las citaba en el plazo de una semana para realizar la prueba de la compresa de 1h y para repetir la prueba de esfuerzo (maniobra de provocación del escape de orina con la tos) si ésta había sido negativa. El diagnóstico clínico de IU se daba al constatar el escape de orina durante la prueba de esfuerzo o al obtener una prueba de la compresa positiva (igual o superior a 2g). Se consideró que una paciente tenía una IU de esfuerzo cuando respondía positivamente a la pregunta «¿Se le escapa la orina cuando hace esfuerzos como toser, estornudar, reír, bailar, saltar, correr, caminar o subir escaleras?» y tenía la prueba de esfuerzo positiva. Se hizo el diagnóstico de IU de urgencia cuando respondía positivamente a la pregunta «¿Se le escapa la orina antes de llegar al WC, cuando nota una sensación repentina de ganas de orinar?» y no se había evidenciado ningún escape con la prueba de esfuerzo. Cuando la respuesta era positiva a las 2 preguntas y la prueba de esfuerzo era también positiva se consideró que se trataba de una IU mixta. A las pacientes con diagnóstico de IU se las instruyó para la realización de ejercicios de contracción de los músculos del suelo pélvico (ECMSP).
Se realizó una tercera valoración a los 6 meses del parto de las pacientes que fueron diagnosticadas de IU a los 2 meses posparto. Todas las pacientes con diagnóstico clínico de IU habían sido instruidas por el ginecólogo para realizar ejercicios de los músculos del suelo pélvico, pero no se dispone de datos acerca de cuántas siguieron las instrucciones y los realizaron de forma regular. Al igual que en la visita a los 2 meses, las pacientes que en la visita a los 6 meses manifestaban la desaparición de sus síntomas finalizaban su participación en el estudio. A los 12 meses posparto se realizó un seguimiento por teléfono de las pacientes que se mantenían sintomáticas por su IU en la visita anterior (a los 6 meses).
Para el análisis estadístico se utilizó el programa informático SPSS en su versión 13.0. Para cada variable del estudio se realizó un análisis descriptivo; en el caso de variables cualitativas trabajamos con medias, mientras que cuando se trataba de variables cuantitativas hablamos de frecuencias. También se determinó la prevalencia de IU a los 2 meses y su persistencia a los 6 y 12 meses de la inclusión; se calcularon los respectivos IC con una probabilidad superior al 95%. Se realizó un análisis bivariado para identificar asociación entre los factores del parto y del embarazo con la presencia o no de incontinencia (prueba de la χ2); cuando las variables a probar fueron cuantitativas se realizó un contraste con la prueba la t de Student. Si no se cumplían los criterios de aplicación, las pruebas se realizaron con sus homólogas no paramétricas. Se realizó una regresión logística para estudiar los factores de riesgo de la IU a los 2 meses del parto. El estudio fue aprobado por el comité de ética del Hospital General de Vic y se obtuvo el consentimiento informado de todas las pacientes como requisito para su inclusión.
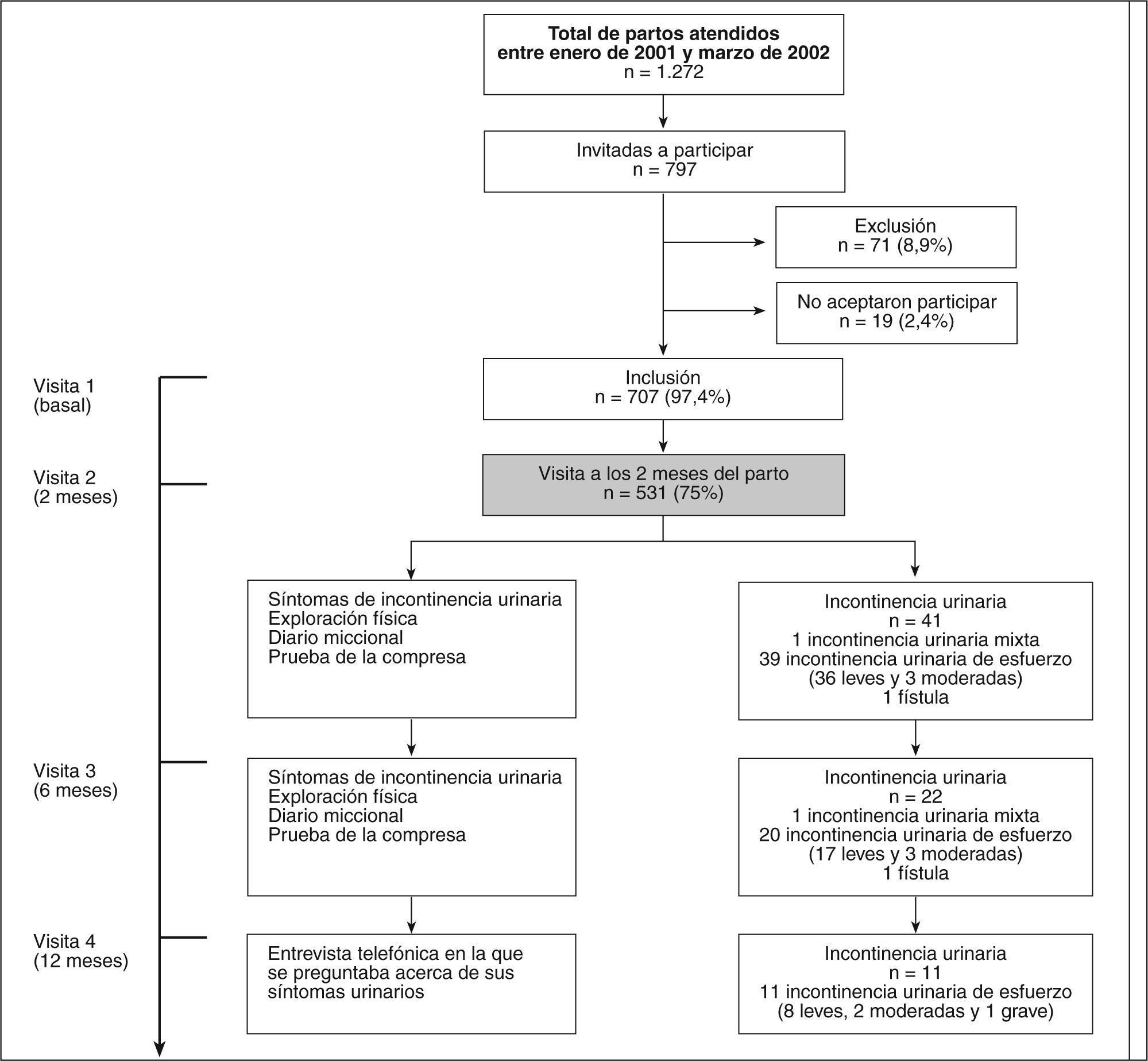
RESULTADOSDurante el período de inclusión (15 meses), en el hospital se atendieron 1.272 partos y se invitó a participar a un total de 797 parturientas. De ellas, 71 (8,9%) presentaban alguno de los criterios de exclusión previstos (11 parto prematuro, 5 síntomas de IU o incontinencia fecal previos al embarazo en curso, 3 recibían tratamiento por una infección de orina y 52 adujeron incapacidad de comprender y contestar las preguntas del cuestionario, básicamente mujeres inmigrantes). De las 726 mujeres que cumplían criterios de inclusión, 19 (2,6%) no consintieron su participación y, por tanto, se dispuso de información clínica, social y demográfica de 707 mujeres que participaron en la primera visita. De las 707 mujeres que participaron en la visita de inclusión durante su estancia en el hospital después del parto, un 41,3% declaró haber presentado síntomas de IU durante el embarazo y, de ellas, un 19,1% manifestaba haberlo tenido muy frecuentemente o diariamente.
De estas 707 mujeres, 531 (75,1%) realizaron la visita a los 2 meses del parto. En la tabla 1 se muestran las características generales de las 531 mujeres que participaron en el estudio acudiendo a la segunda visita, así como el tipo de parto y el peso y circunferencia craneal de los recién nacidos. La edad media ± desviación estándar de estas 531 mujeres fue de 31,6 ± 4,5 años. El 90,2% no presentaba ningún antecedente patológico en su historia clínica; la diabetes gestacional se presentó en 15 (2,8%) mujeres; 6 (1,1%) pacientes tenían un diagnóstico de asma, 2 (0,4%) mujeres tenían un diagnóstico de hipertensión arterial y otras 2 (0,4%) mujeres tenían un diagnóstico de diabetes mellitus. Las mujeres que no participaron en la segunda visita fueron perdidas para el seguimiento, pero sus características clínicas y las del parto se obtuvieron en la visita de inclusión. La edad media ± desviación estándar de estas mujeres fue de 29,7 ± 4,8 años, significativamente inferior (p = 0,000) a la edad de las mujeres que participaron en el estudio. En este grupo, el porcentaje de parto vaginal llegó al 91,6%, mientras que en el de mujeres seguidas que fueron visitadas a los 2 meses el parto vaginal representó el 76,3% (p = 0,000). No se observaron diferencias significativas para ningún otro parámetro estudiado. En la figura 1 se presenta el flujo de las mujeres partiendo del número total de partos atendidos durante el período de reclutamiento para el estudio y la distribución de los contingentes y de los hallazgos en cada una de las visitas protocolizadas del proyecto.
Características generales de las mujeres, los partos y los recién nacidos de las pacientes que participaron en el seguimiento
| Características clínicas | n = 531 |
| Primíparas (%) | 312 |
| Índice de masa corporal al inicio del embarazo, media ± DE | 23,1 ± 3,6 |
| Índice de masa corporal antes del parto, media ± DE | 27,9 ± 3,7 |
| Parto múltiple (%) | 5 (0,9) |
| Tipo de parto | |
| Vaginal (%) | 405 (76,3) |
| Cesárea (%) | 126 (23,7) |
| Presentación | |
| Cefálica (%) | 508 (95,7) |
| Nalgas (%) | 23 (4,3) |
| Anestesia | |
| Sin anestesia (%) | 20 (3,8) |
| Local (%) | 180 (33,9) |
| Regional (%) | 323 (60,8) |
| General (%) | 8 (1,5) |
| Semanas de gestación, media ± DE | 39,6 ± 1,3 |
| Peso | |
| ≤ 2.500g (%) | 24 (4,5) |
| 2.501-3.500g (%) | 361 (68,0) |
| 3.501-3.800g (%) | 89 (16,8) |
| > 3.800g (%) | 57 (10,7) |
| Circunferencia craneal, media ± DE | 34,3 ± 1,4 |
DE: desviación estándar.
En la visita realizada a los 2 meses del parto, se diagnosticaron 41 mujeres con IU; 490 no presentaban síntomas de IU. Ello se correspondía con una prevalencia de un 7,7% (IC del 0,95, 5,6-10,3). De las 41 pacientes con síntomas de IU, en 39 se hizo el diagnóstico de IU de esfuerzo, con lo que la prevalencia de ésta en las 531 mujeres seguidas fue del 7,3% (IC del 0,95%, 5,3-9,9). En un solo caso el ginecólogo consideró que se trataba de una IU mixta y en otro caso se había diagnosticado una fístula vesicovaginal. El 62,9% de las mujeres con IU a los 2 meses del parto declaró haber tenido problemas de IU durante el embarazo y sólo el 39,6% de las que no eran incontinentes en ese momento del posparto tuvieron problemas de IU durante su embarazo (p = 0,012).
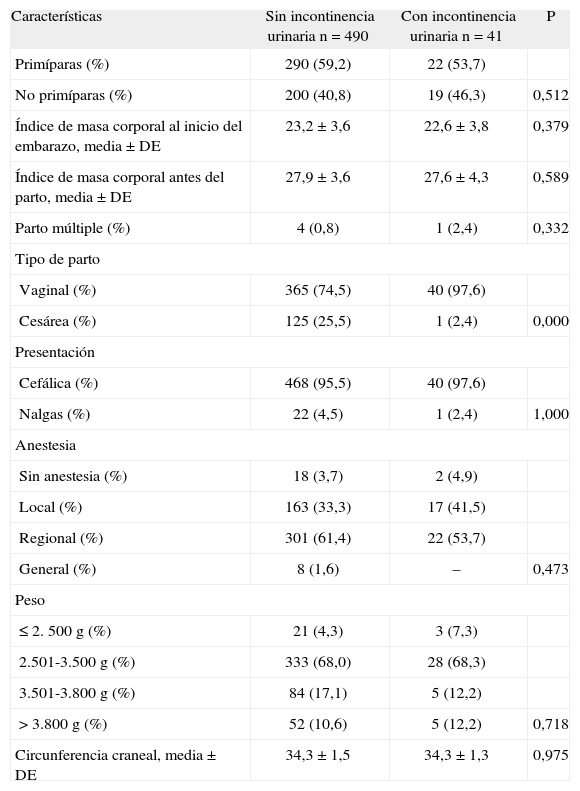
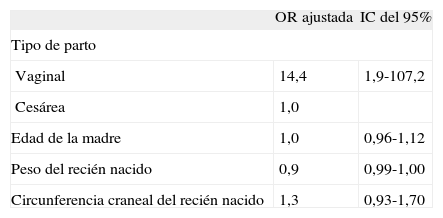
La comparación de las características de las madres, los partos y de los recién nacidos entre el grupo de madres con IU y el grupo de madres sin IU se presenta en la tabla 2. El porcentaje de partos vaginales entre las mujeres con IU fue del 97,6%, mientras que en las que no manifestaban síntomas el porcentaje fue de 74,5% (p = 0,000). En la variable cesárea, se agrupan las cesáreas electivas y las urgentes, dado que sólo se observó una paciente con IU entre las cesáreas. Al ajustar el modelo de regresión logística teniendo como variable dependiente la presencia de IU a los 2 meses y como variables independientes el tipo de parto (vaginal o cesárea), la edad y el peso de la madre, el peso y la circunferencia craneal del recién nacido, se observó (tabla 3) que el tipo de parto es un factor de riesgo con significación estadística (odds ratio [OR] = 14,4; IC del 0,95%, 1,9-107,2). La bondad del ajuste se ha comprobado mediante la prueba de Hosmer-Lemeshow.
Comparación de las características de las mujeres con y sin incontinencia a los 2 meses del parto. Características de las mujeres, del parto y del recién nacido
| Características | Sin incontinencia urinaria n = 490 | Con incontinencia urinaria n = 41 | P |
| Primíparas (%) | 290 (59,2) | 22 (53,7) | |
| No primíparas (%) | 200 (40,8) | 19 (46,3) | 0,512 |
| Índice de masa corporal al inicio del embarazo, media ± DE | 23,2 ± 3,6 | 22,6 ± 3,8 | 0,379 |
| Índice de masa corporal antes del parto, media ± DE | 27,9 ± 3,6 | 27,6 ± 4,3 | 0,589 |
| Parto múltiple (%) | 4 (0,8) | 1 (2,4) | 0,332 |
| Tipo de parto | |||
| Vaginal (%) | 365 (74,5) | 40 (97,6) | |
| Cesárea (%) | 125 (25,5) | 1 (2,4) | 0,000 |
| Presentación | |||
| Cefálica (%) | 468 (95,5) | 40 (97,6) | |
| Nalgas (%) | 22 (4,5) | 1 (2,4) | 1,000 |
| Anestesia | |||
| Sin anestesia (%) | 18 (3,7) | 2 (4,9) | |
| Local (%) | 163 (33,3) | 17 (41,5) | |
| Regional (%) | 301 (61,4) | 22 (53,7) | |
| General (%) | 8 (1,6) | – | 0,473 |
| Peso | |||
| ≤ 2. 500g (%) | 21 (4,3) | 3 (7,3) | |
| 2.501-3.500g (%) | 333 (68,0) | 28 (68,3) | |
| 3.501-3.800g (%) | 84 (17,1) | 5 (12,2) | |
| > 3.800g (%) | 52 (10,6) | 5 (12,2) | 0,718 |
| Circunferencia craneal, media ± DE | 34,3 ± 1,5 | 34,3 ± 1,3 | 0,975 |
DE: desviación estándar.
Factores asociados a los síntomas de incontinencia urinaria a los 2 meses posparto
| OR ajustada | IC del 95% | |
| Tipo de parto | ||
| Vaginal | 14,4 | 1,9-107,2 |
| Cesárea | 1,0 | |
| Edad de la madre | 1,0 | 0,96-1,12 |
| Peso del recién nacido | 0,9 | 0,99-1,00 |
| Circunferencia craneal del recién nacido | 1,3 | 0,93-1,70 |
IC: intervalo de confianza; OR: odds ratio.
Para realizar la regresión logística, introdujimos en el modelo las variables que son estadísticamente significativas y también las que son clínicamente relevantes.
A los 6 meses del parto, las 41 mujeres con sintomatología y diagnóstico de IU a los 2 meses posparto fueron visitadas de nuevo por un ginecólogo y se observó que, de los 41 casos de IU, persistían con síntomas 22 (57,9%) mujeres; de ellas 20 tenían una IU de esfuerzo. Se siguió a estas 22 pacientes por contacto telefónico a los 12 meses del parto; la mitad de ellas (11) seguían con la IU que se había iniciado con el parto, es decir, el 26,8% de las pacientes que presentaban incontinencia a los 2 meses del parto la seguían presentando al cabo de 12 meses. En todos los casos se trataba de una IU de esfuerzo (fig. 1).
DISCUSIÓNEn España existen muy pocos datos epidemiológicos sobre la IU en el posparto. En el ámbito internacional, hay muy pocos estudios publicados sobre la historia natural de las mujeres con IU en el posparto en cuanto a la resolución, persistencia o gravedad de estos síntomas5–8. Los factores de riesgo para presentar estos síntomas son distintos factores maternos y fetales y relacionados con el tipo de parto12.
Este estudio, de base epidemiológica, pretendía cuantificar los indicadores de esta sintomatología entre las pacientes atendidas por parto en un hospital general básico, pero también ha permitido conocer mejor la evolución de los síntomas de IU en una situación de práctica clínica habitual en la consulta de ginecología de la cuarentena y su evolución posterior, incluido el consejo de realizar ejercicios de contracción de los músculos del suelo pélvico.
Desde el punto de vista de los síntomas de IU a los 2 meses posparto, y aunque las pacientes fueron incluidas en el posparto inmediato durante su estancia en el hospital y se excluyó a las mujeres que manifestaban haber tenido síntomas antes de la gestación actual, por que no habían sido estudiadas antes ni durante la gestación, se considera únicamente la prevalencia como medida de frecuencia del fenómeno estudiado. Así, la prevalencia de IU diaria a los 2 meses posparto fue del 7,7% (IC del 0,95%, 5,6-10,3). En los estudios publicados, la prevalencia de IU diaria en las mujeres que han tenido un parto vaginal está entre el 3 y el 5%, evaluada entre los 3 y 6 meses posparto1,2,5. La cifra que referimos en nuestro estudio es superior a estos artículos revisados, pero puede explicarse por 2 motivos: el primero es porque es algo más precoz, nosotros adoptamos como momento de evaluación de la prevalencia posparto la visita que habitualmente la puérpera realiza al ginecólogo alrededor de las 8 semanas posparto y el segundo es que en nuestro estudio no se han valorado sólo los síntomas que refiere la mujer, sino que ésta se ha sometido un protocolo diagnóstico y se valoró a todas las mujeres de forma objetiva por el investigador principal con una exploración física (prueba de de esfuerzo) y la prueba de la compresa. Con la aplicación de este protocolo diagnóstico, se obtuvo el tipo de IU, de forma que se observó que la mayoría (39 de 41 mujeres) tenía una IU de esfuerzo, en 1 caso se clasificó como IU mixta y otro caso de fístula vesicovaginal. La mayoría de los estudios en los que se han investigado los distintos síntomas de IU coincide en que la IU de esfuerzo es la más frecuente en el postparto2–4.
En el siguiente control, a los 6 meses posparto, se observó que sólo en 22 (57,9%) de las 41 mujeres con síntomas de IU a los 2 meses, éstos persistían a los 6 meses. Existen pocos datos disponibles en los estudios epidemiológicos que intentan contestar la pregunta acerca de la persistencia de los síntomas a más largo plazo, pero en la revisión de lo publicado se observa que la tendencia en los meses posparto es a que disminuya la proporción de mujeres con síntomas de IU. Farell et al5 observan que en la cohorte de 489 primíparas que eran continentes antes de la gestación, a las 6 semanas posparto 24 (5%) mujeres presentaban pérdida de orina diaria; revaloradas a los 6 meses sólo 12 seguían con IU diaria, es decir en el intervalo entre la semana 6 y los 6 meses posparto, el 50% de las mujeres había dejado de tener síntomas de IU. En un estudio similar al que se presenta, con una cohorte de 523 mujeres (primíparas y multíparas) reclutadas en el hospital durante su ingreso por parto y seguidas durante 12 meses, Burgio et al6 encontraron que a las 6 semanas posparto un 11,36% refería algún tipo de escapes involuntarios de orina y durante los 12 meses esta cifra se mantiene, pero disminuye el número de episodios de IU, que va de una media de 16 escapes a la semana a una media de 5 escapes a la semana (de la semana 6 a los 12 meses del parto), lo cual indica que si aplicara el criterio de IU igual a escape diario, una parte de mujeres no entraría en esta definición y ello se traduciría en una importante reducción de la prevalencia desde las 6 semanas a los 12 meses.
Tal como señalábamos en el párrafo anterior, en nuestro estudio la tendencia durante los 6 primeros meses posparto fue a reducir la proporción de mujeres con IU. En las 22 mujeres en las que persistían los síntomas a los 6 meses, se las llamó por teléfono a los 12 meses y se constató que en 11 mujeres el problema persistía, pero en otras 11 los síntomas habían desaparecido o se habían solucionado. Es decir que, según nuestros datos, de las pacientes que presentan una IU diagnosticada por un especialista a los 2 meses posparto, al año 1 de cada 4 persiste incontinente. Estas cifras se tienen que valorar considerando que a todas las pacientes con síntomas de IU a los 2 meses se les instruyó para hacer ejercicios de contracción de los músculos del suelo pélvico, pero no tenemos datos sobre la proporción de mujeres que los realizaron de forma habitual. En el estudio de Burgio et al6 un 72% de las mujeres afirmó que habían sido instruidas para hacer ERMSP, pero sólo un 30% manifestaba realizarlos habitualmente durante el período de seguimiento.
Como limitaciones de los resultados de nuestro estudio observacional, podemos señalar que ha tenido un porcentaje de pérdidas del seguimiento pero se ha alcanzado el tamaño muestral previsto. Dado que, entre las mujeres que no participaron en el seguimiento, hay una proporción significativamente superior de parto vaginal y, por que éste es un factor de riesgo para la IU, nuestro estudio (pese a que demuestra un riesgo mínimo de casi el doble) podría seguir subestimando el riesgo de IU en el posparto vaginal. Este resultado del modelo de regresión logística coincide con la mayoría de los estudios que analizan los factores de riesgo para la IU en el posparto y que identifican claramente también al parto vaginal como factor de riesgo. No obstante, este dato tiene escasa trascendencia para la práctica clínica ya que es necesario profundizar más en el impacto de los síntomas durante el embarazo y de los factores maternos y fetales en la constelación causal de la incontinencia. En nuestro estudio, ni la edad de la madre, ni el peso del recién nacido ni la circunferencia craneal ejercieron relación significativa alguna en este grupo de mujeres, pero observamos que el 62,9% de las mujeres con IU a los 2 meses del parto declaró haber tenido problemas de IU durante el embarazo y sólo el 39,6% de las que no eran incontinentes en este momento del posparto tuvo problemas de IU durante su embarazo (p = 0,012).
En resumen, a los 12 meses del parto, la IU se resolvió en el 73,2% de las mujeres que presentaban síntomas diarios a los 2 meses posparto y que fueron instruidas para realizar ECNSP. Una de las pacientes requirió cirugía correctora de la IU de esfuerzo y se le implantó una banda libre de tensión retropúbica tipo TVT y otra fue intervenida de una fístula urinaria. En nuestra opinión, este estudio, además de proporcionarnos datos de prevalencia de IU al final del período del puerperio y de la persistencia de los síntomas al año posparto, nos puede ofrecer una propuesta de actuación para la evaluación de los síntomas de IU de las mujeres en el posparto, que puede ser aplicable tanto en atención primaria como en el hospital. Son necesarios más estudios prospectivos que sigan a las pacientes desde el inicio de la gestación y que se prolonguen de forma que los investigadores puedan concluir sobre la historia natural de esta disfunción en relación al embarazo y el parto.
Los autores agradecen los comentarios recibidos del revisor anónimo y a Emma Puigoriol, estadística del Servicio de Epidemiología Clínica del Hospital General de Vic, la validación de los resultados obtenidos.
Proyecto financiado por el Instituto de Salud Carlos III-Fondo de Investigación Sanitaria (FIS 2000/0781).