INTRODUCCIÓN
La Listeria monocytogenes (LM) es un bacilo grampositivo que puede afectar, en ciertas condiciones, a la especie humana y a una gran variedad de especies animales. La resistencia de esta bacteria a factores ambientales le permite estar ampliamente distribuida en la naturaleza; es posible aislarla en suelo, agua, vegetación, animales, crustáceos e insectos. El reservorio principal es el ganado bovino, porcino y ovino, y las aves silvestres. Existen 4 serotipos; los serotipos B y C son los más frecuentes en el hombre. No existe certeza sobre las vías de infección; se supone que su transmisión se produce a través de alimentos contaminados con materias fecales provenientes de reservorios animales, humanos o ambientales, como el suelo. La afección humana puede darse en el contexto de una gestación o inmunosupresión; la embarazada, el feto y el recién nacido (RN) son los individuos más susceptibles.
En nuestro estudio se recogieron de forma retrospectiva todos los casos de listeriosis, diagnosticados mediante hemocultivos positivos a esa bacteria, durante más de una década, entre enero de 1992 y hasta junio de 2005, con el objetivo de conocer los casos de hemocultivos positivos frente a LM y analizar los efectos de esa infección durante el embarazo y el parto. Los casos ocurrieron en 2 brotes diferentes: una epidemia de 21 casos de listeriosis, 11 de ellos en pacientes embarazadas, en relación con una epidemia ocurrida en Gran Canaria en 1992; y el resto entre los años 2004 y 2005, sin relación con un brote epidémico.
MATERIAL Y MÉTODOS
Con el objetivo de analizar los efectos de la infección por LM en la gestación y en el período perinatal, se recogieron de forma retrospectiva todos los casos de infección por LM, diagnosticados mediante hemocultivos positivos, desde enero de 1992 hasta junio de 2005. El total de casos (21) se obtuvo del análisis del libro de registro de hemocultivos del servicio de Medicina Preventiva del Hospital Universitario Materno Infantil de Canarias entre los años 1992 y 2004. Todos los casos se identificaron por presentar hemocultivos positivos frente a LM, en pacientes gestante o RN. La asistencia de los pacientes, gestantes o RN, se realizó en la Unidad de Medicina Materno-Fetal del Servicio de Obstetricia y Ginecología y en la Unidad de Neonatología del Servicio de Pediatría. Se diferenciaron 2 grupos: el grupo 1 (listeriosis y embarazo), constituido por los casos diagnosticados durante la gestación, y grupo 2 (listeriosis y parto), constituido por los casos diagnosticados en el neonato. En el grupo 1 se intentó identificar la forma de comienzo de la enfermedad, así como su efecto en la gestación y el resultado final de ésta; en el grupo 2 se analizó la forma de inicio del cuadro
clínico, las características del parto (registro cardiotocográfico [RCTG], las características del líquido amniótico y la vía de finalización) y los resultados neonatales (muerte neonatal, ingreso en la UCIN, el test de Apgar, los valores de pH de la arteria umbilical y las complicaciones del neonato). Asimismo se evaluaron diferentes datos de carácter epidemiológico: la incidencia de la infección por LM durante ese período y la edad y paridad de las gestantes.
RESULTADOS
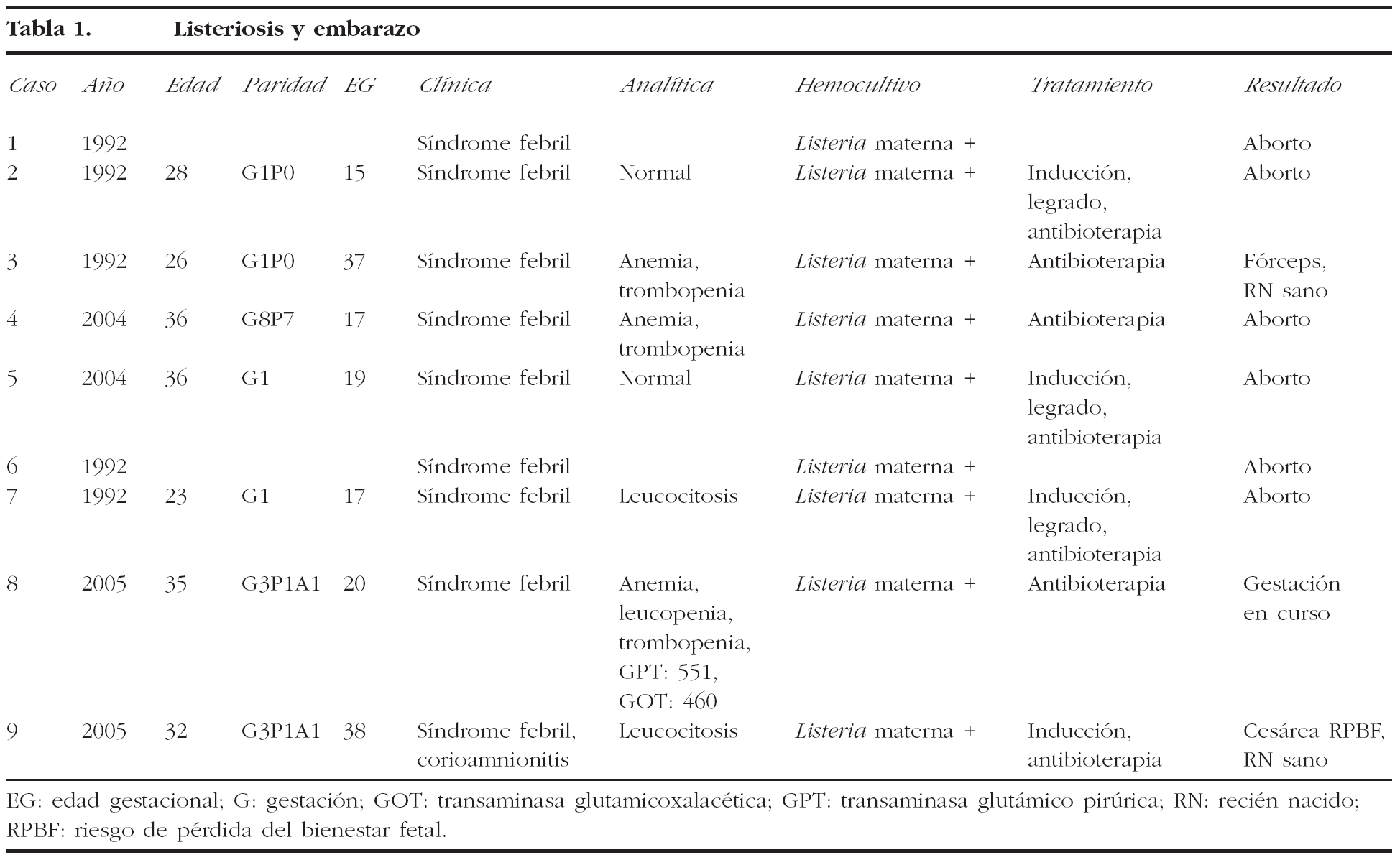
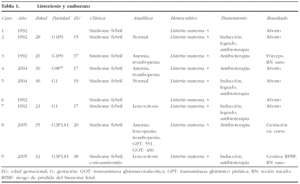
La incidencia fue de 21 casos de infección por LM, diagnosticados en nuestro centro de los 97.839 partos y 99.210 RN (2,1 casos/10.000 nacimientos); 9 casos de listeriosis diagnosticada durante el embarazo, por presentar hemocultivos maternos positivos, y 12 casos de listeriosis neonatal en relación con el parto, diagnosticados por hemocultivos positivos en el neonato. El 28% (6/21) de los casos acabó en aborto, el 38% (8/21) en cesárea y el 28% en partos vaginales (6/21); el 57% (12/21) de los RN ingresaron en la UCIN; hubo una sola muerte neonatal (1/21), lo que supone el 4,7% de los casos y una gestación se encuentra aún en curso, con evolución aparentemente normal. En el grupo 1 (listeriosis y embarazo), con diagnóstico mediante hemocultivo positivo en las gestantes, todos los casos debutaron con idéntica sintomatología: síndrome febril sin foco aparente; la edad gestacional variaba al momento del diagnóstico. Seis casos se diagnosticaron durante el segundo trimestre, otros 2 en el tercer trimestre, y en el último caso la gestación aún continúa (con un diagnóstico entre la 20 y la 21 semana de gestación). Terminaron en aborto todas las gestaciones con diagnóstico de listeriosis realizado antes de las 20 semanas gestacional (6 casos). Los otros 3 casos se diagnosticaron en las semanas 37, 38 y 20 de gestación; los 2 primeros tuvieron como resultado a un RN sano, el primero mediante parto vaginal y el segundo mediante cesárea por riesgo de pérdida del bienestar fetal (RPBF); el tercero, actualmente en la semana 40 de edad gestacional, cursa sin incidencias, con una evolución normal de la gestación y un feto con adecuado crecimiento y pruebas de valoración de su estado normales.
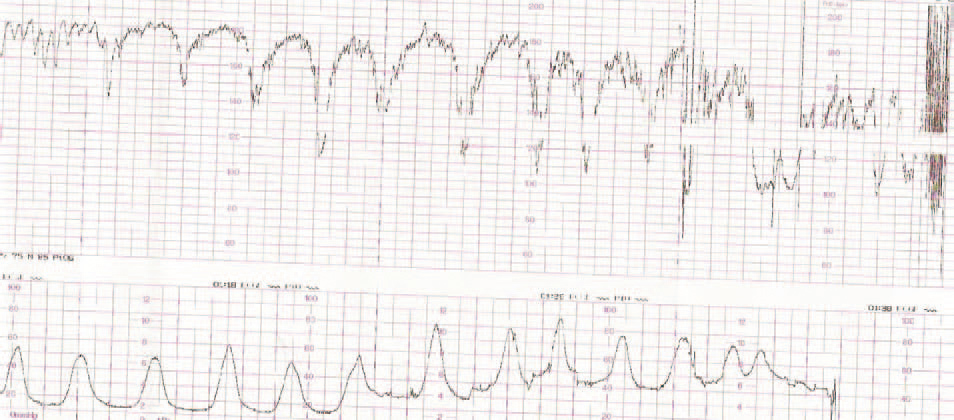
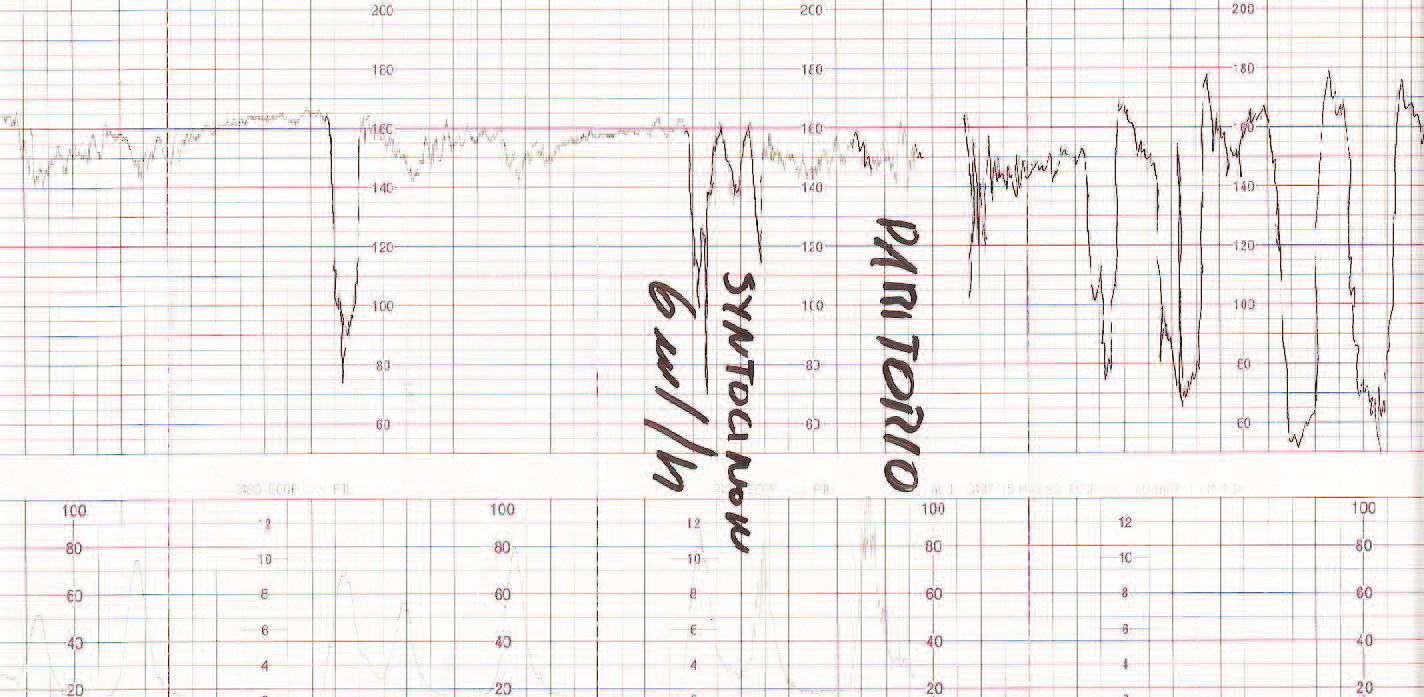
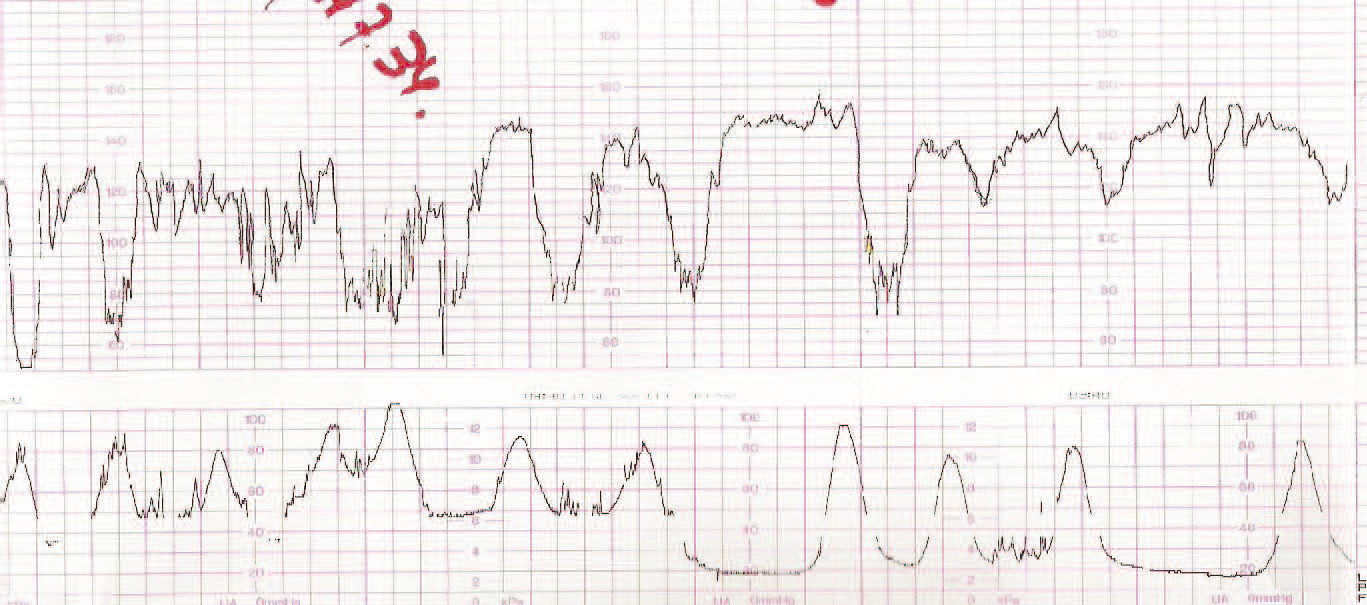
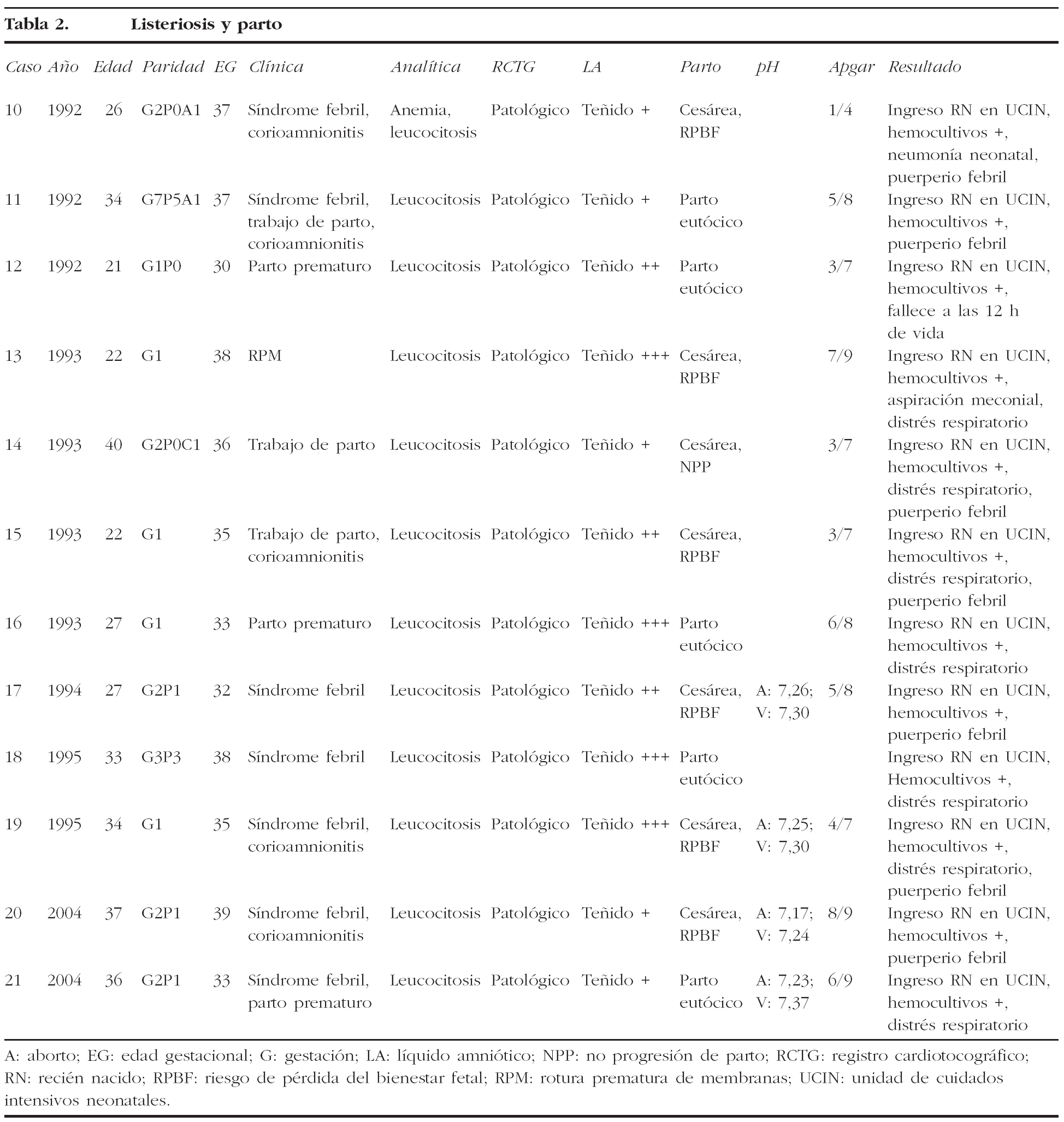
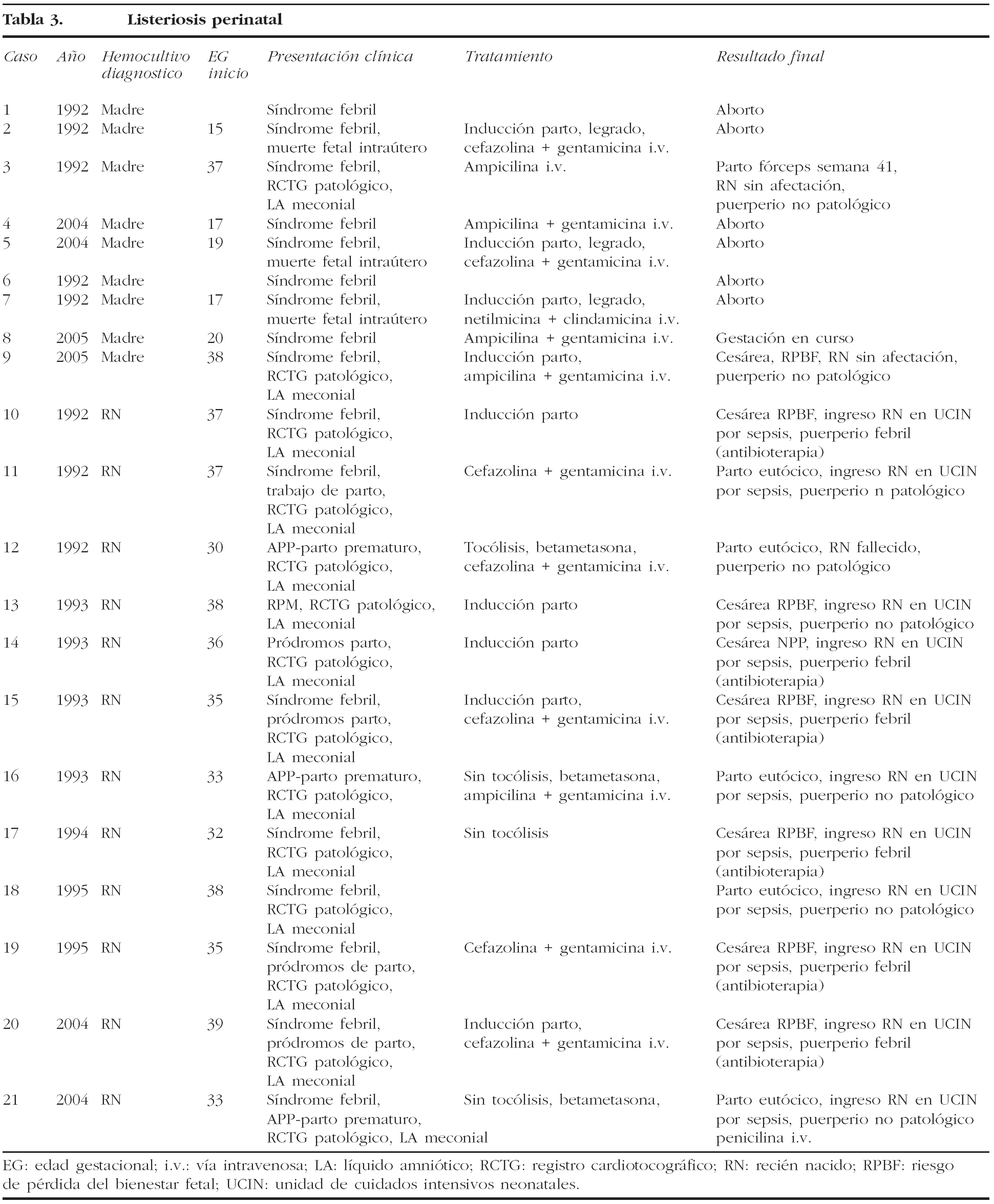
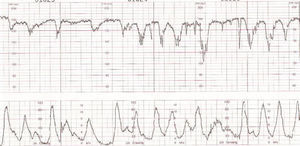
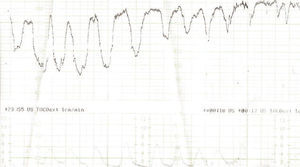
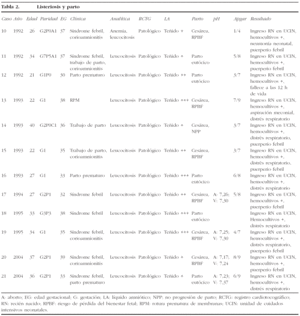
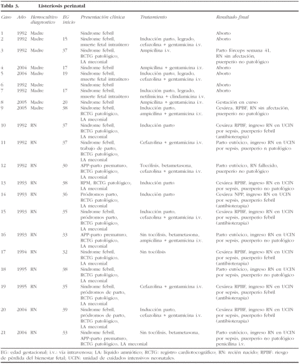
El grupo 2 (listeriosis y parto) está constituido por 12 casos que cursaron con hemocultivos positivos en el RN, más los 2 casos del grupo 1 que llegaron al final de la gestación. El 58% de los casos inició trabajo de parto pretérmino, con un rango entre las 30 y 36 semanas de embarazo. Se presento síndrome febril como manifestación inicial en el 58% (7/12) de los casos, y en 8 casos se cumplieron, al menos, dos de los criterios establecidos en nuestro servicio para el diagnóstico de coriamnionitis aguda (fiebre materna superior a 38,5 °C, taquicardia materna, taquicardia fetal, irritabilidad uterina y recuento leucocitario superior a 20.000 l/ml). Todas las parturientas presentaron una leucocitosis superior a 15.000 l/ml. El líquido amniótico se presentó como meconial en todos los casos. El RCTG intraparto fue considerado patológico en el 100% de los casos del grupo 2, así como en los 2 casos del grupo 1 que llegaron al parto (fig. 1-7). Todos los RN que tenían hemocultivos positivos frente a LM presentaron un RCTG intraparto patológico y un líquido amniótico teñido de meconio. En cuanto a la vía de finalización del parto, 8 (57,14%) de los 14 casos acabaron en cesárea, es decir, el 38,1% del total de los 21 casos recogidos. La indicación de la cesárea en 7 de estos 8 casos fue por RPBF (87,5% de las indicaciones de cesárea); en un solo caso de cesárea la indicación fue por falta de progresión/desproporción cefalopélvica. Al valorar los resultados perinatales, destaca que un 78,6% (11/14) de los RN ingresaron en la UCIN, y otro falleció por prematuridad y sepsis neonatal. Sólo se obtuvieron RN sanos de los 2 partos del grupo 1.
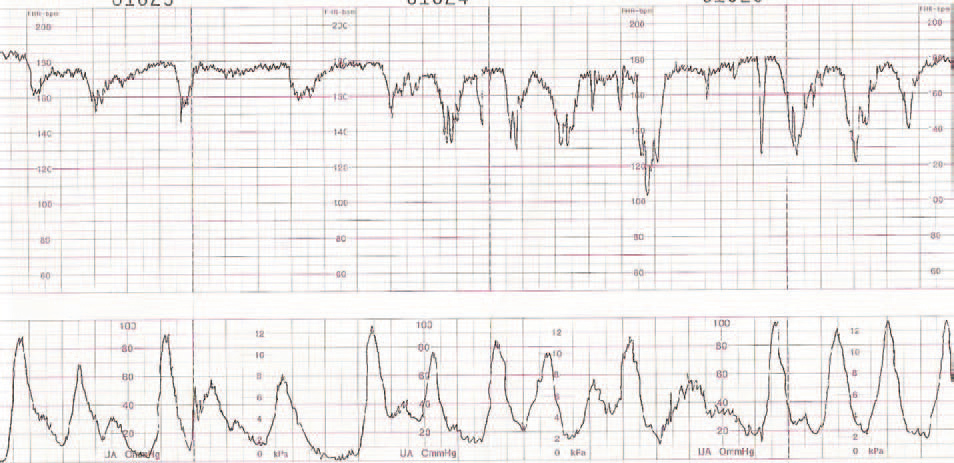
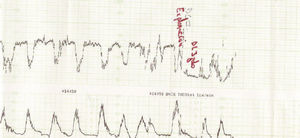
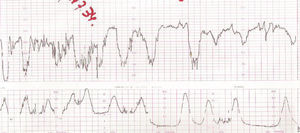
Figura 1.Registro cardiotocográfico del caso número 17.
Figura 2.Registro cardiotocográfico del caso número 19.
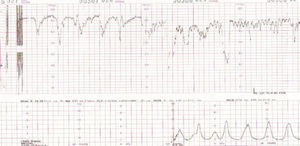
Figura 3.Registro cardiotocográfico del caso número 3.
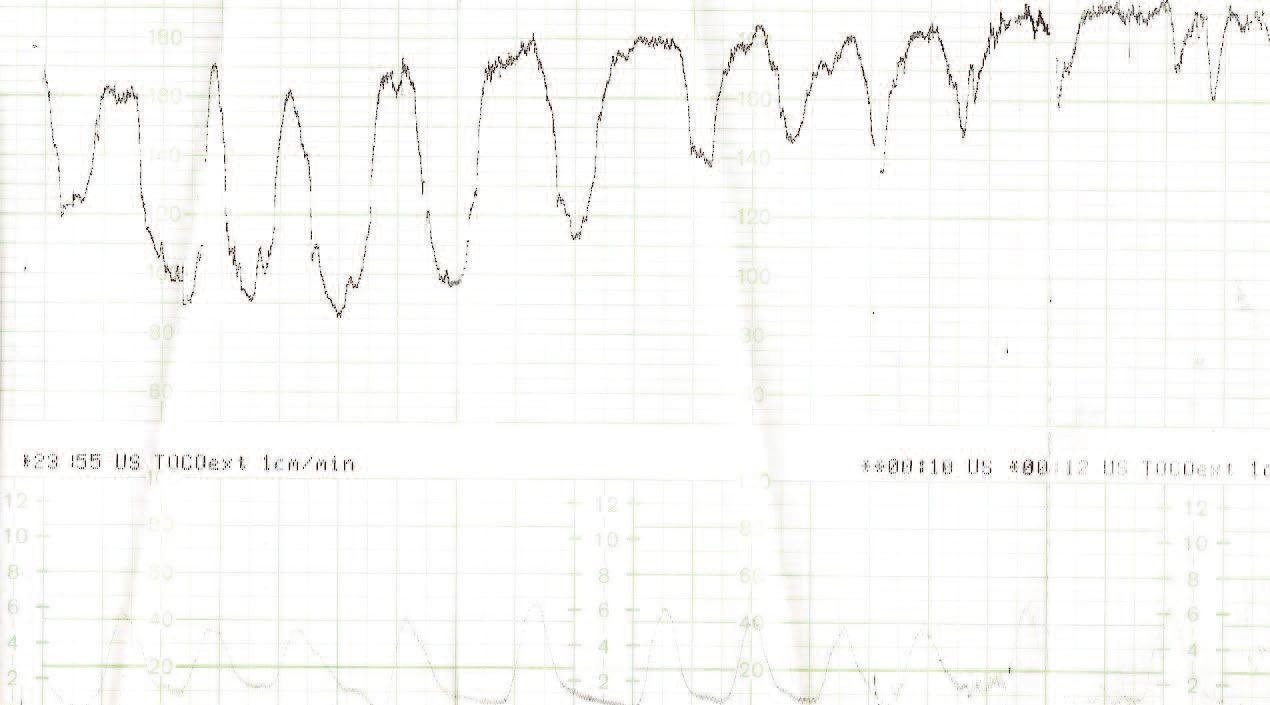
Figura 4.Registro cardiotocográfico del caso número 20.
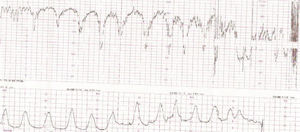
Figura 5.Registro cardiotocográfico del caso número 11.
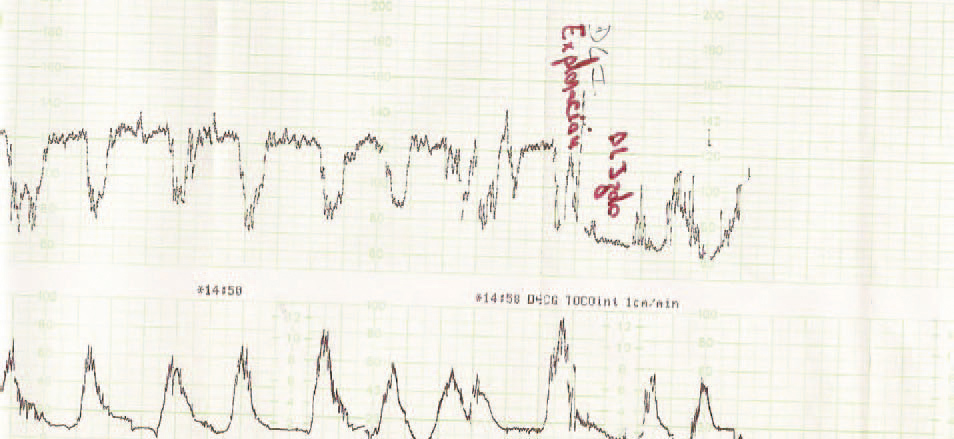
Figura 6.Registro cardiotocográfico del caso número 16.
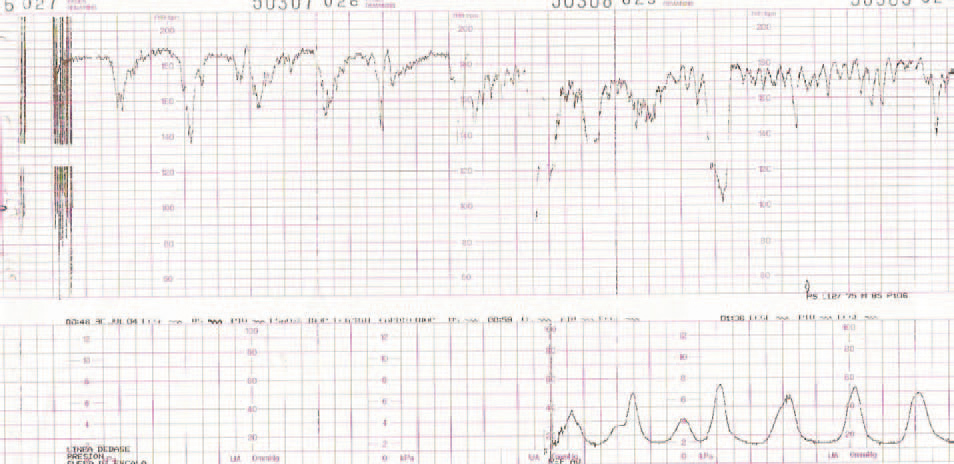
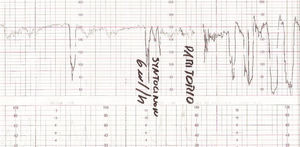
Figura 7.Registro cardiotocográfico del caso número 9.
Desde el punto de vista estrictamente materno, la listeriosis no complicó de forma grave la vida de las gestantes; como única afección se presentó puerperio infantil en 6 casos. En las tablas 1, 2 y 3 se muestran de forma resumida todos los casos de listeriosis recogidos.
DISCUSIÓN
La listeriosis es una enfermedad infectocontagiosa infrecuente que afecta a diversos animales y al ser humano, caracterizada por un variado espectro de formas clínicas. El agente microbiano causante de la enfermedad es la LM, que Murray et al1 describieron por primera vez en 1926, denominada años después, por Pirie2 como Listerella hepatolytica en reconocimiento a lord Lister; en 1939 se rechazó el término de Listerella y se propuso el nombre Listeria3. En 1951, Reiss et al4 describieron, por primera vez, la afección del feto y el RN, y señalaron que la LM podía ser causa de muerte intrauterina, aborto, parto prematuro o muerte del RN en los primeros días de vida. En general, se trata de una infección poco común en individuos inmunocompetentes, pero cuya incidencia aumenta en individuos especialmente inmunocomprometidos5. Se estima su incidencia en la población general en el 0,7/100.000, mientras que en las mujeres gestantes sería del 12/100.0006. Nolla-Salas et al7, en un estudio multicéntrico realizado en la ciudad de Barcelona, recogieron 144 casos de listeriosis; 30 (21%) de ellos se presentaron en pacientes gestantes. Esta infrecuente infección se contagia a través de la ingesta de alimentos infectados por la LM, y puede manifestarse, más frecuentemente, como episodios esporádicos y aislados, y en diversas ocasiones como episodios epidémicos8,9. Hace aproximadamente una década, en nuestro centro, Valle et al9 publicaron diferentes casos de listeriosis en pacientes embarazadas coincidentes con un brote epidémico que afectó a Gran Canaria. En ese artículo se recogieron 21 casos de listeriosis, de los cuales 11 se asociaron al embarazo, haciendo mención a una mayor tasa de abortos y complicaciones perinatales de la listeriosis durante el embarazo y el parto. Según describen Doblas et al10, desde el punto de vista obstétrico, puede complicar el embarazo con abortos, muerte fetal intraútero, parto pretérmino, corioamnionitis y listeriosis neonatal. McLauchlin11 recoge que la listeriosis perinatal complica 16 de cada 100.000 nacimientos y constituye el 2% del total de muertes fetales. Este y otros autores11,12 exponen que los 2 hechos fundamentales en la listeriosis son: la contaminación alimentaria y la existencia de un estado de inmunodepresión del huésped. Se ha relacionado esta condición con diferentes tipos de alimentos como son coliflor, leche pasteurizada, cremas, quesos, patés, lengua de cerdo, pollo crudo y alimentos congelados13,14. Tras la ingestión de los alimentos contaminados por parte de la mujer gestante, aparece un período de incubación de 2 a 6 semanas, aproximadamente, y posteriormente se manifiestan los síntomas de la enfermedad: fiebre, cefalea, artromialgias, tos no productiva, náuseas y vómitos, y leucocitosis. Este cuadro suele diagnosticarse como seudogripal, dado lo inespecífico de las manifestaciones clínicas15. El contagio fetal se puede producir por vía hematógena transplacentaria o de forma vertical. La inmunosupresión materna facilita una posterior infección intrauterina; tras la bacteriemia materna, se desencadena una septicemia fetal, la excreción del agente bacteriano por la orina fetal al líquido amniótico, la deglución de este líquido amniótico infectado y el posterior compromiso respiratorio y digestivo fetal16. Incluso se pueden producir lesiones de aspecto granulomatoso, que se pueden encontrar en todos los órganos comprometidos, e incluso microabscesos placentarios que, al provocar una disminución del flujo uteroplacentario, pueden llevar a la muerte fetal17. La bacteriemia sin foco evidente es la presentación clínica más frecuente en la paciente gestante, y a través de una posterior diseminación transplacentaria causa infección intrauterina, que puede conducir a corioamnionitis, aborto espontáneo, parto pretérmino, muerte fetal e infección precoz del neonato18. El diagnóstico definitivo se realiza mediante cultivos seriados positivos para LM en sangre, líquido cefalorraquídeo o líquido amniótico19. La LM es un microorganismo sensible a penicilina, ampicilina, eritromicina, trimetropim-sulfametoxazol, cloramfenicol, rifampicina, tetraciclinas, aminoglucósidos, imipenem, quinolonas y cefalosporinas20. El tratamiento de elección es la ampicilina o la penicilina por vía intravenosa. Como alternativa se recomienda el uso de trimotropim-sulfametoxazol20,21. Es conocido que el tratamiento durante la fase de bacteriemia materna puede evitar la infección neonatal22; existen diferentes publicaciones que corroboran este hecho22-24. Fleming et al23 describen un caso de una madre con sepsis por LM, que fue tratada con éxito a las 24 semanas de embarazo; en nuestra experiencia, los casos de aparición antes de las 20 semanas tuvieron un peor pronóstico en comparación con los de aparición más tardía. Si bien Cruikshank et al24 describen un caso de sepsis y coriamnionitis por LM tratado a las 13 semanas con éxito, con un RN sano como resultado. Las 2 gestaciones de nuestro grupo 1, que siguieron su evolución después de tratamiento adecuado, terminaron en cesárea urgente por RPBF23,24. La tasa de cesáreas en los casos de listeriosis perinatal es más elevada que en la población general25. Doblas et al10 describen la relación del líquido amniótico de color oscuro y aspecto viejo con la infección por LM. Cruz et al26, así como otros autores9,27, refieren la presencia de meconio antes de las 34 semanas como extremadamente infrecuente, y cuando aparece se trataría de un indicador importante de listeriosis. Al producir cuadros de fiebre intraparto y corioamnionitis, la infección por LM puede producir frecuentemente alteraciones en el registro cardíaco fetal; estos 2 aspectos son fundamentales en las indicaciones de cesárea por RPBF. En los casos que hemos recogido, todos los fetos que estuvieron sometidos a trabajo de parto presentaron un líquido amniótico con esas características, así como un RCTG patológico (ritmo silente, taquicardia con pérdida de la variabilidad y desaceleraciones tardías) (figs. 1-7).
De nuestros resultados se puede inferir que la infección por LM termina con frecuencia en aborto si la infección se produce antes de la semana 20 de gestación, y que en los casos en que la gestación supera el segundo trimestre o la infección después de esta etapa, el trabajo de parto se inicia prematuramente y cursa con fiebre intraparto, corioamnionitis aguda, meconio en el líquido amniótico, RCTG patológicos, mayor tasa de cesáreas que la población normal y una mayor morbilidad y mortalidad perinatal.
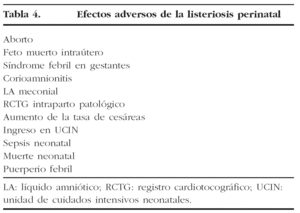
En la tabla 4 se enumeran los posibles efectos adversos en relación con la listeriosis perinatal.
CONCLUSIONES
LM produce una enfermedad bacteriana poco frecuente, que afecta a seres humanos inmunológicamente comprometidos, y en particular a mujeres embarazadas y a RN. En la paciente gestante no presenta manifestaciones clínicas específicas; cursa con cuadros de fiebre, tos, malestar, artromialgias y una serie de manifestaciones de carácter seudogripal. Ante toda embarazada con un cuadro de fiebre y bacteriemia sin foco se debe descartar la presencia de una LM. En el RN, su sintomatología es igualmente variada y si la infección no es reconocida con la prontitud necesaria para efectuar un rápido y oportuno tratamiento, puede tener consecuencias fatales. El obstetra debe sospechar una infección por LM frente a historia de prematuridad, aborto espontáneo y feto muerto. El diagnóstico se basa en aislar LM en cultivos sanguíneo o de líquido amniótico. Si aparece de forma precoz, se relaciona con un peor pronóstico y con abortos en los casos que aparecen antes de las 20 semanas. Los casos de debut durante el tercer trimestre son más frecuentes y de mejor pronóstico; son cuadros susceptibles de terapéutica antimicrobiana con importantes tasas de éxito. En general, es causa de resultados obstétricos desfavorables, con cuadros de aborto, muerte fetal intraútero, corioamnionitis intraparto, mayor tasa de cesáreas, episodios de RPBF, ingreso neonatal en UCIN, sepsis neonatal y muerte neonatal. Intraparto cursa con fiebre, leucocitosis, corioamnionitis, líquido amniótico meconial y RCTG patológico.
Correspondencia:
Dra. I. Eguiluz Gutiérrez-Barquín.
Lope de Vega, 9 1.o. 35005 Las Palmas de Gran Canaria. España.
Correo electrónico: mabarber@mac.com
Fecha de recepción: 23/11/2005.
Aceptado para su publicación: 17/4/2007.