El objetivo de este estudio es determinar si existe una relación entre la aparición del trastorno de hiperactividad y déficit de atención (THDA) y la hipotiroxinemia durante la gestación.
Material y métodosSe seleccionó a 59 pacientes con determinaciones de FT4 en el tercer trimestre de la gestación, entre los 15 meses y los 2 años después del parto. De estas mujeres, 34 tenían valores < 0,79 ng/dl (que es el percentil 10 de la distribución de T4 en gestantes normoyodadas de nuestra área).
Se interrogó a la madre sobre la presencia de los 18 síntomas que constituyen la prueba de HTDA. Las respuestas obtenidas se transformaron en una puntuación dependiendo de la frecuencia de aparición de los citados síntomas.
ResultadosTener una T4 anormal implica de media 6,7 (intervalo de confianza [IC] del 95%, 1,75-11,58) puntos más de la escala y esta diferencia resultó significativa (p = 0,009).
ConclusiónParece existir una relación positiva entre la hipotiroxinemia gestacional y una frecuencia aumentada en la aparición de síntomas de HTDA, aunque el diagnóstico del trastorno debería realizarlo un profesional cualificado.
To investigate the relationship between ADHD test scores in children and mothers who had low levels of thyroxine while pregnant.
Material and methodsA total of 59 women and their children were included in the study. In 28 of them a free thyroxine (FT4) lower than the percentile 10 of normal pregnancy values was detected in the third trimester of gestation. The control group (n = 30) was selected randomly from 442 pregnant women from an original cohort having normal FT4 values using the SPSS program. The ADHD test was administered to the mothers by a trained interviewer and a score was obtained covering two different dimensions, one on attention and the other related to hyperactivityimpulsivity.
Resultschildren of mothers with gestational hypothyroxinaemia had an average of 7.3 more points in the ADHD global score (95% CI, 2.6-12.05, P=.003). For the attention scale this difference was 2.2 (95% CI, 0.33-4.05, P=.022), and for hyperactivity-impulsivity it was 5.1 points (95% CI, 1.4-8.9, P=.008). Logistic regression analysis showed that the offspring of mothers with gestational hypothyroxinaemia had an adjusted odds ratio of 3.9 (95% CI, 1.1-14.2, P=.036) of having an abnormal ADHD test score.
ConclusionLow maternal FT4 in third trimester of gestation is associated with abnormal ADHD scores and a significant risk of ADHD in the offspring. Appropriate correction of gestational hypothyroxinaemia by means of sufficient iodine supply in the preconception period or thyroxine supplementation very early in pregnancy may prevent future development of ADHD in the progeny.
El síndrome de trastorno de hiperactividad y déficit de atención (THDA) es un trastorno infantil caracterizado por dificultad en mantener la atención, pobre control de impulsos e hiperactividad o incapacidad para regular el grado de actividad que la situación requiere. Se cree que este trastorno se origina de forma temprana en la infancia y se considera orgánico en su patología1. Existe una disfunción de los lóbulos frontal y prefrontal, y de las áreas estriadas cortical y subcortical, involucradas en el control de la impulsividad y de la actividad motora junto con una inhibición de las respuestas irrelevantes y de las funciones ejecutivas2. El THDA es un trastorno que predispone a fracaso escolar, baja autoestima y conductas delictivas en la pubertad.
Se ha publicado una elevada prevalencia (70%) de THDA en niños con síndrome de resistencia generalizada a la hormona tiroidea (GRTH)3, una enfermedad causada por la mutación en el gen para el receptor tiroideo β y caracterizado por una respuesta reducida a la acción de la hormona tiroidea en los tejidos pituitarios y periféricos. En un estudio reciente realizado en un área con yododeficiencia moderada, Vermiglio et al4 encontraron una incidencia del 70% de THDA, que fue del 87,5% en madres que además eran hipotiroxinémicas. Podría pues existir una asociación entre este desorden neurofisiológico con el síndrome GRTH y la hipotiroxinemia gestacional secundaria a déficit de yodo.
El objetivo de este estudio es explorar la asociación entre hipotiroxinemia en el tercer trimestre de la gestación y la presencia posterior de síndrome de THDA en el niño.
MATERIAL Y METODOSPoblaciónDurante el período 2003–2004 se determinaron, durante el tercer trimestre de la gestación, los valores de T4 libres en todas las gestaciones únicas atendidas en una consulta de obstetricia de bajo riesgo del Hospital Clínico de Barcelona, hospital de referencia que cubre un área de yododeficiencia leve. Se excluyó a las gestantes con historia previa de enfermedad tiroidea, así como las que recibían tratamiento antitiroideo y/o hormona tiroidea; resultó una población total de 372 gestaciones. De estas, 30 mujeres presentaron valores de T4 libres inferiores al percentil 10 en nuestra población (0,79 ng/dl) y se las incluyó en la cohorte como grupo expuesto. Del total de 442 mujeres con valores normales de T4, se seleccionó al azar, mediante procedimiento computerizado (SPSS 11.0), otras 30 gestantes que formaron el grupo no expuesto. Cada mujer dio su consentimiento para el estudio y se obtuvo permiso del comité de ética local.
MedidasLos valores de FT4 se analizaron mediante inmunoensayo tipo «sándwich», que usa quimioluminiscencia directa (Advia Centaur, Bayer).
Para la evaluación del trastorno, un entrevistador entrenado interrogó a la madre de manera enmáscarada a los resultados de la T4 sobre la presencia de los 18 síntomás que constituyen la prueba de THDA procedente de la 4.a edición revisada del Manual para el diagnóstico y estadificación de los trastornos mentales5. Las respuestas obtenidas se transformaron en una puntuación dependiendo de la frecuencia de aparición de los citados síntomás. La prueba se descompone en una subescala de atención y otra de hiperactividad-impulsividad. El diagnóstico del DSM-IV requiere 6 sintomás de inatención o bien 6 de hiperactividad-impulsividad, aunque el objetivo del estudio no era establecer un diagnóstico, ya que este requiere de una evaluación psicológica especializada además de informatión obtenida de múltiples fuentes, como padres, pediatras y profesores, durante un período de al menos 6 meses.
AnálisisSe realizó un análisis de regresión para ajustar el efecto de la hipotiroxinemia por posibles factores de confusión que fueron definidos a priori: edad de la madre (variable continua: años cumplidos en el momento del parto), nivel de estudios (variable binaria: primarios, secundarios o superiores), edad gestacional al parto (variable continua: semanas de gestación), consumo de pescado (variable categórica: > 3 veces por semana, 2–3 veces semanas y < 2 veces semana) y edad del niño en el momento de la realización de la prueba (variable continua: meses desde el nacimiento). Se realizó una regresión logística para la asociación entre hipotiroxinemia y puntuación de la prueba de ADHD anormal (< 1 DE; 8,4) y una regresión lineal para la variable puntuación continua. Para el análisis estadístico se usó el programa SPSS 11.0.
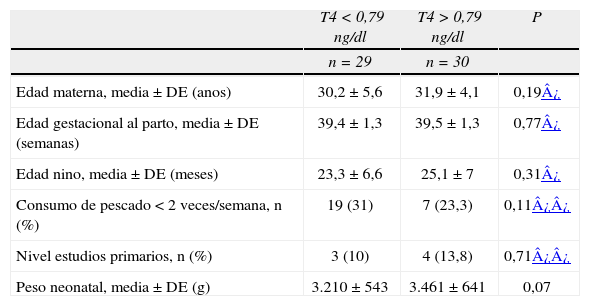
RESULTADOSUn total de 59 mujeres pudieron ser contactadas: 29 en el grupo expuesto (valores de T4 libres inferiores al percentil 10) y 30 mujeres en el grupo no expuesto. No se observaron diferencias significativas entre los grupos de expuestos y no expuestos en cuanto a la edad materna, el índice de mása corporal, las semanas al parto, la edad del niño, el consumo semanal de pescado ni el nivel de estudios. La tabla 1 resume la distribución de estas variables en la cohorte de estudio.
Características de la población incluida
| T4 < 0,79 ng/dl | T4 > 0,79 ng/dl | P | |
| n = 29 | n = 30 | ||
| Edad materna, media ± DE (anos) | 30,2 ± 5,6 | 31,9 ± 4,1 | 0,19¿ |
| Edad gestacional al parto, media ± DE (semanas) | 39,4 ± 1,3 | 39,5 ± 1,3 | 0,77¿ |
| Edad nino, media ± DE (meses) | 23,3 ± 6,6 | 25,1 ± 7 | 0,31¿ |
| Consumo de pescado < 2 veces/semana, n (%) | 19 (31) | 7 (23,3) | 0,11¿¿ |
| Nivel estudios primarios, n (%) | 3 (10) | 4 (13,8) | 0,71¿¿ |
| Peso neonatal, media ± DE (g) | 3.210 ± 543 | 3.461 ± 641 | 0,07 |
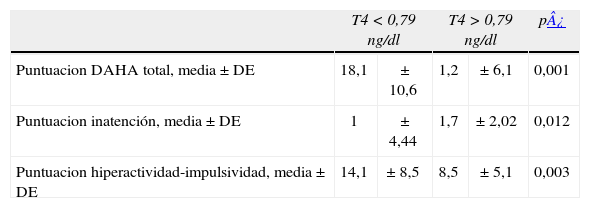
Los niños cuyas madres tenían valores de T4 libre bajos significativamente presentaron una mayor puntuación en la escala THDA total, así como para las subescalas de inatención e hiperactividad-impulsividad. La tabla 2 muestra la media ± desviacion estándar de la puntuación total de THDA, así como de la escala de inatención y para la escala de hiperactividad-impulsividad para niños cuyas madres tenían valores bajos y normales de T4 libre.
Puntuación de la prueba DAHA por grupo de estudio
| T4 < 0,79 ng/dl | T4 > 0,79 ng/dl | p¿ | |||
| Puntuacion DAHA total, media ± DE | 18,1 | ± 10,6 | 1,2 | ± 6,1 | 0,001 |
| Puntuacion inatención, media ± DE | 1 | ± 4,44 | 1,7 | ± 2,02 | 0,012 |
| Puntuacion hiperactividad-impulsividad, media ± DE | 14,1 | ± 8,5 | 8,5 | ± 5,1 | 0,003 |
DAHA: deficit de atención e hiperactividad: DE: desviación estandar.
El análisis mediante regresión logistica demostró qué niños, cuyas madres tenían valores bajos de T4 libre, tenían una odds ratio ajustada por las variables de confusión de 3,9 (intervalo de confianza [IC] del 95%, 1,1-14,2; p = 0,036) de tener una puntuación de THDA total anormal. El análisis mediante regresión lineal, ajustando por las variables de confusión, demostró que para la escala THDA total los niños cuyas madres tenían valores bajos de T4 presentaron una media de 7,3 (IC del 95%, 2,6-12,05) puntos más en la escala (p = 0,003). Para la subescala de inatención, los niños cuyas madres tenían valores bajos de T4 presentaron de media 2,2 puntos más de esta escala (IC del 95%, 0,33-4,05); esta diferencia fue significativa (p = 0,022). El mismo análisis para la subescala de hiperactividad-impulsividad demostró una media de 5,1 puntos más de esta escala para los niños cuyas madres tenían valores bajos de T4; esta diferencia fue significativa (p = 0,008) (IC del 95%, 1,4-8,9).
DISCUSIONLa causa más frecuente de hipotiroxinemia durante la gestación es la yododeficiencia moderada y la tiroiditis autoinmunitaria crónica. La frecuencia de hipotiroxinemia aislada en la gestación es 75 veces superior que la de mujeres con valores elevados de TSH6. Estas mujeres no manifiestan clínica de hipotiroidismo, ya que su hipotiroxinemia sólo refleja la incapacidad de la glándula para adaptarse al incremento de la demanda de T4 durante la gestación y, además, en la mayoría de los casos su valor de T3 se mantiene dentro del rango normal7. No obstante, la disminución en la disponibilidad de T4 en etapas tempranas de la gestación conduce a un patrón anormal de corticogénesis y a anomalías funcionales persistentes, junto con cambios en la expresión de diferentes genes cerebrales8–10. En un metaanálisis de 19 estudios de función cognitiva y motora, Blichrodt y Born11 concluyeron que la yododeficiencia conduce a nivel de la población global a una pérdida de 13,5 puntos de coeficiente intelectual. Además, se han encontrado células heterotópicas en el neocórtex de fetos resultado de una interrupción del embarazo en una región yododeficiente de China12. Estas células heterotópicas tambíen se han observado en otros trastornos neurológicos como la epilepsia13,14.
La elevada prevalencia del síndrome de THDA (2-5% de niños en edad escolar) ha llevado a que algunos autores argumenten que es un fenómeno cultural resultante del modo de vida occidental. Esto se ha rebatido en un reciente artículo en el que se comparaba a niños de Noruega y Sudáfrica13, que observó que los niños afectados de síndrome de THDA eran más parecidos entre ellos que a sus respectivos grupos control. El hecho de encontrar patrones similares en poblaciones reclutadas con métodos diferentes y en diferentes culturas Podría ser consecuencia de un mecanismo biológico y este mecanismo pudiera ser específico. De hecho, en niños con síndrome de THDA, las técnicas de imagen y la investigación neuropsicológica sugieren una implicación de la circunvolución fronto-estriada del hemisferio derecho14,15 e indican una disfunción específica en la percepción y el tratamiento de los estímulos visuoespaciales.
La magnitud de la diferencia Podría haber sido mayor si las determinaciones de T4 se hubieran realizado de forma temprana durante la gestación. En 1999, Pop et al encontraron diferencias significativas en cuanto a desarrollo psicomotor anómalo en hijos de madres hipotiroxinémicas a las 12 semanas; en cambio, a las 32 semanas no se encontraron estas diferencias16 debido posiblemente a que a partir de las 16–20 semanas el feto ya puede fabricar hormona tiroidea de forma significativa. Nosotros hemos extrapolado la hipotiroxinemia encontrada en el tercer trimestre al primer trimestre, aunque carecemos de evidencias sólidas al respecto.
Los resultados del estudio, aunque preliminares, son prometedores, ya que a pesar del escaso número de casos se obtiene una diferencia significativa. No obstante, el intervalo de confianza es amplio y se requeriría un estudio prospectivo con mayor número de casos para poder establecer de manera más concluyente la asociación entre la hipotiroxinemia y el síndrome de THDA. La prevalencia de anomalías tiroideas durante la gestación es del 5-15%17. Un cribado rutinario para los trastornos tiroideos durante la gestación podría mejorar el desarrollo neurológico de los hijos de las gestantes afectadas y disminuiría la morbilidad de las gestantes que podrían identificarse y tratarse de forma más temprana.
CONFLICTO DE INTERESESLos autores declaran no tener ningún conflicto de intereses.