INTRODUCCION
Los sarcomas mamarios son tumores muy poco frecuentes que se presentan de la misma manera que los fibroadenomas. Por tanto, insistimos en que los clínicos deben estar siempre atentos ante la posibilidad de que una masa móvil, bien delimitada y aparentemente benigna pueda no serlo...
Ilustramos esta revisión con un breve caso clínico recientemente diagnosticado y tratado en nuestro servicio.
CASO CLINICO
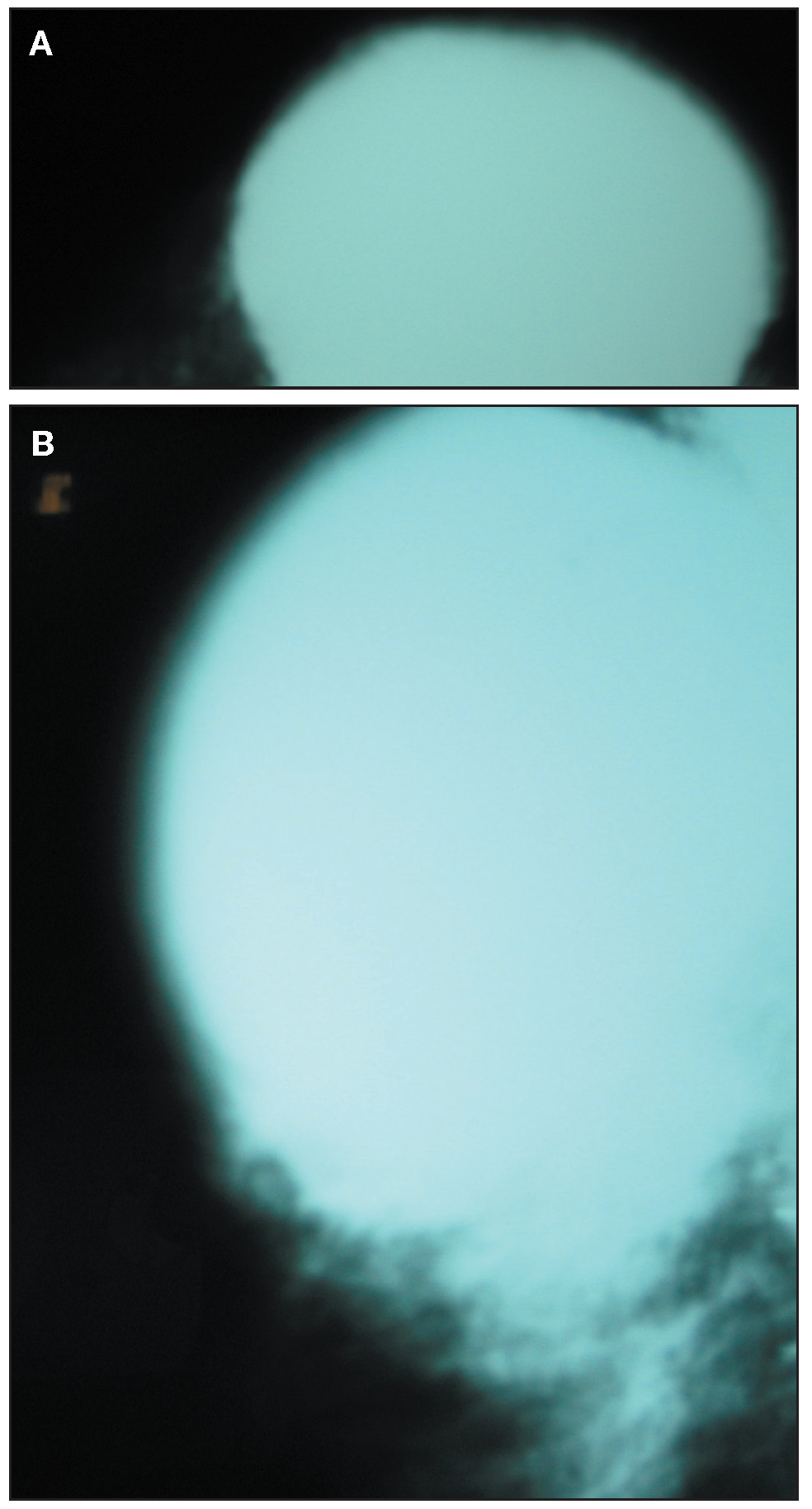
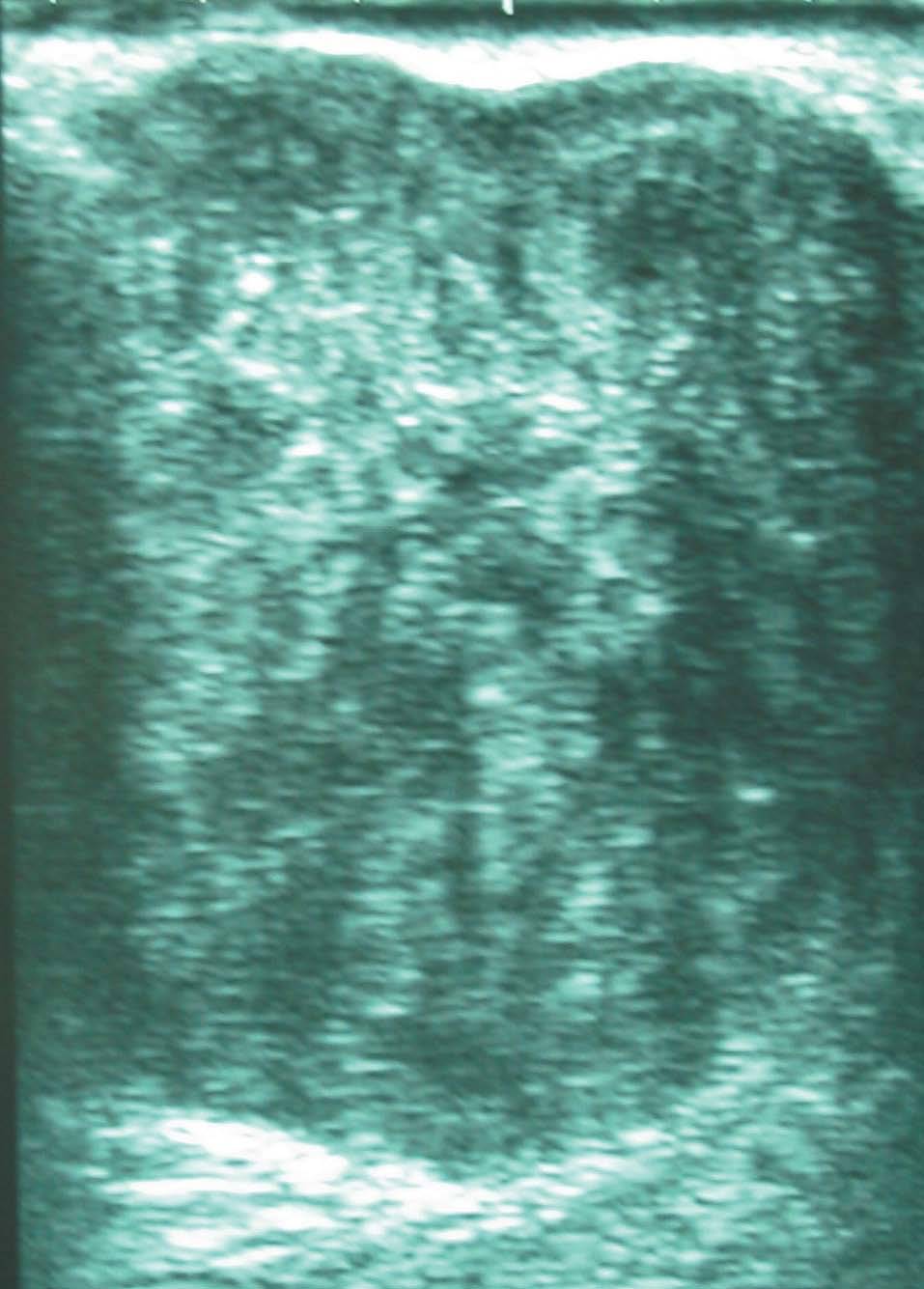
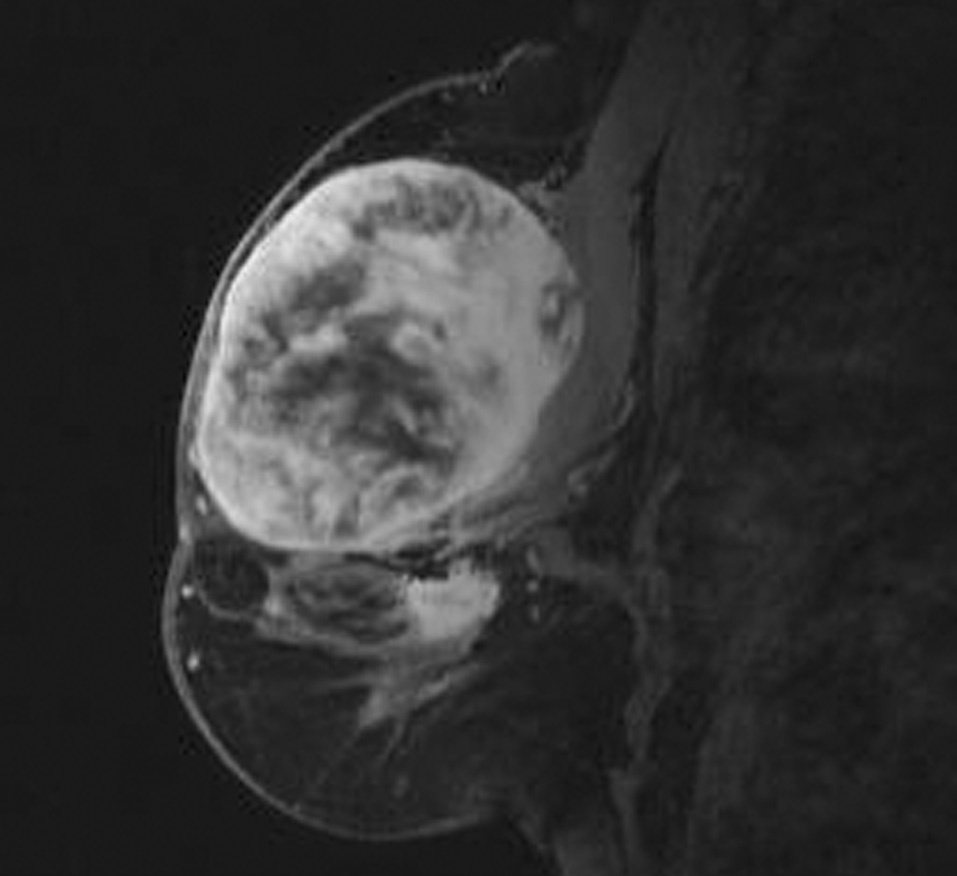
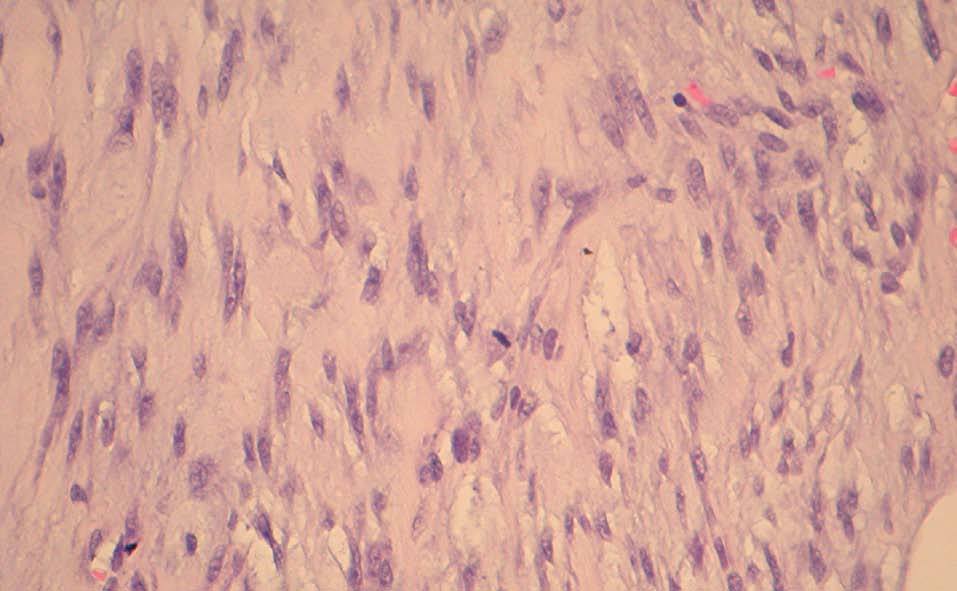
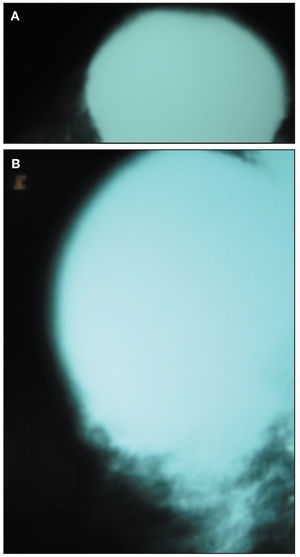
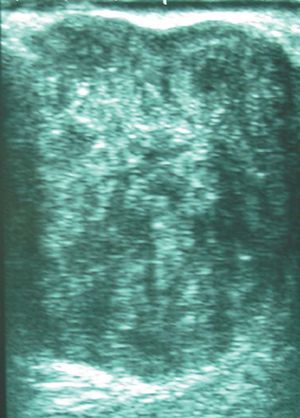
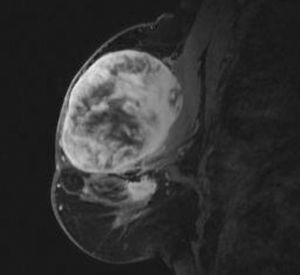
Una paciente de 56 años acude a consultas externas de nuestro centro por presentar desde hace varias semanas una gran masa, bien circunscrita, en la mama izquierda sin signos de afección dérmica. La exploración no identifica otros nódulos sospechosos; el tamaño tumoral es de 8 x 6 cm, de consistencia pétrea, que ocupa ambos cuadrantes superiores. No se palpan nódulos axilares, supraclaviculares o infraclaviculares. La mamografía muestra una masa única de 6 x 6 cm, de contorno redondeado sin otros hallazgos de interés (fig. 1A y B). La ecografía muestra una única masa sólida de ecogenicidad heterogénea, de 6 x 3,4 x 5,8 cm (fig. 2). La resonancia magnética (RM) muestra 2 nódulos de similares características, el mayor ocupa los cuadrantes superiores de la mama izquierda y mide 6 x 6 cm; el menor se sitúa por debajo de nódulo antes descrito y mide 1,8 x 2,3 cm, y no puede visualizarse al revisar las mamografías ni las ecografías. El comportamiento dinámico de ambas masas es indicativo de malignidad (fig. 3). Se realiza una biopsia con aguja gruesa que muestra un tejido fibroso, con características neoplásicas, muy indicativo de miofibrosarcoma mamario. Se realiza una mastectomía simple. La inspección macroscópica de la pieza muestra una masa de 5,5 cm con unas paredes nacaradas, lisas y parcialmente bien definidas con zonas que infiltran los tejidos adiposos vecinos. No se aprecian áreas de necrosis. Microscópicamente, se aprecian numerosos fascículos de células fusiformes separados entre ellos por amplias bandas colágenas, entre las cuales se encuentran pequeños grupos de adipocitos (figs. 4 y 5). En general, el pleomorfismo nuclear es muy acusado y la mayoría de las células presenta núcleos fusiformes, aunque algunas muestran núcleos redondos con abundante citoplasma eosinófilo. El índice mitótico es de 6 figuras por 10 campos de gran aumento. El estudio inmunohistoquímico muestra una intensa positividad de las células tumorales para el sarcoma mamario y vimentina; numerosas células muestran positividad para CD68. No se aprecia positividad para desmina, citoqueratinas ni antígeno de la membrana epitelial. El diagnóstico histopatológico final es de miofibrosarcoma mamario de grado II con márgenes libres de infiltración tumoral.
Figura 1 A y B. Mamografía que muestra una masa única de 6 x 6 cm y de contorno redondeado.
Figura 2. Ecografía que muestra una única masa sólida de ecogenicidad heterogénea.
Figura 3. Resonancia magnética que muestra 2 nódulos de similares características.
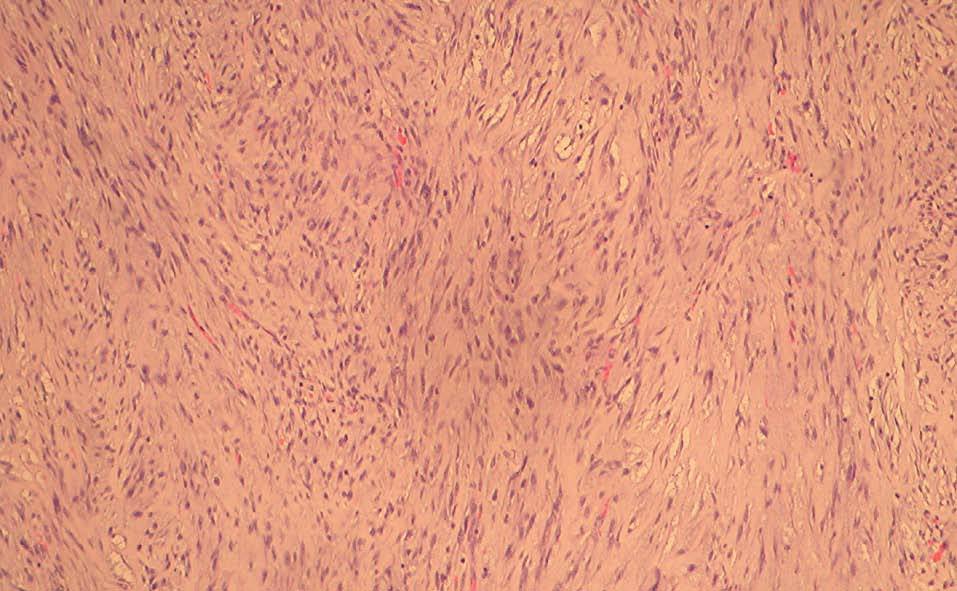
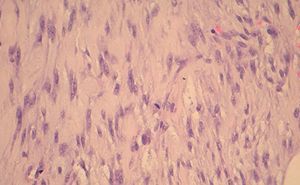
Figura 4. Imágenes histológicas que muestran un tejido fibroso, indicativo de miofibrosarcoma mamario.
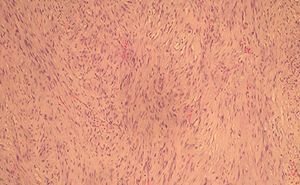
Figura 5. Imágenes histológicas que muestran un tejido fibroso, indicativo de miofibrosarcoma mamario.
Tras la cirugía, se administra radioterapia (RT) (5.000 Gy) y quimioterapia (CT) (4 ciclos de adriamicina, uno cada 21 días, a 60 mg/m2/ciclo). La paciente está libre de enfermedad 24 meses tras la finalización del tratamiento.
DISCUSION
El término sarcoma (del griego sarkoma, crecimiento carnoso) se aplica a tumores no epiteliales1. Los sarcomas de tejidos blandos suponen alrededor del 1% de todos los tumores en humanos; los sarcomas mamarios son mucho menos frecuentes2,3. Esto hace que la mayoría de la información sobre los sarcomas mamarios se limite a escasos estudios retrospectivos y a casos clínicos.
La patogenia de la mayoría de los sarcomas es desconocida y se clasifican histológicamente en función de los tejidos adultos a los que más se parecen: fibrosarcomas, tumores desmoides, liposarcomas, miosarcoma, schwannomas malignos, sarcomas osteogénicos o condrosarmomas (tabla 1)2,4.
Clínicamente, suelen presentarse como grandes masas indolororas que comprimen los tejidos circundantes. La media de edad a la que se presentan es de 52 años5,6. La mayoría de las pacientes refiere un crecimiento rápido y brusco de una masa ya conocida5,7. Tienden a metastatizar por vía hemática --generalmente al pulmón y el hueso-- y la afección linfática es muy poco frecuente8.
El estudio histológico de los sarcomas mamarios muestra un predominio de células fusiformes que crecen formando masas con márgenes que comprimen e infiltran, pese a la impresión macroscópica de que no existe infiltración de los tejidos circundantes. Los miofibrosarcomas --y sus equivalentes benignos, los miofibroblastomas-- pueden localizarse en lugares distantes del cuerpo9-11. Se caracterizan por presentar células que producen cantidades variables de tejido colágeno que se deposita en los espacios intercelulares en forma de material hialino sólido1.
El diagnóstico diferencial incluye, en primer lugar, los leiomiosarcomas y los histiocitomas malignos. Los leiomiosarcomas se componen de células fusiformes con citoplasmas más eosinófilos y núcleos de contorno menos afilado que los miofibrosarcomas. La ultraestructura de los leiomiosarcomas carece de uniones especializadas célula-matriz --típicas de los miofibrosarcomas--9,10. La identificación histológica del sarcoma mamario y la detección de fibras musculares orientan hacia la presencia de un tumor de origen muscular más que un histiocitoma fibroso maligno --que suele expresar vimentina y sólo en raras ocasiones presenta positividad para desmina y sarcoma mamario9,12,13.
La estadificación de los sarcomas mamarios es idéntica a la de los sarcomas extramamarios (sistema TNMG)14.
En las mamografías, los sarcomas mamarios aparecen como masas lobuladas, redondeadas u ovaladas y bien circunscritas. Las ecografías suelen mostrar masas sólidas y bien delimitadas con ecogenicidad heterogénea en su interior. Es difícil diferenciar los sarcomas mamarios de los fibroadenomas o los tumores phyllodes mediante las mamografías y las ecografías15. La RM muestra masas ovaladas, redondas o polilobuladas con márgenes bien circunscritos y señales de alta intensidad. El estudio dinámico muestra una captación rápida de contraste y generalmente un lavado rápido de éste o bien un lavado «en meseta». La RM puede mostrar la totalidad del contorno del sarcoma --contrariamente a las demás pruebas por imagen, que a veces sólo delimitan parcialmente los tumores-- y puede servir para detectar tumores satélite que han pasado desapercibidos en la exploración, la mamografía y las ecografías previas. La utilidad de la punción-aspiración con aguja fina en el diagnóstico de estos tumores es un tema controvertido y la fiabilidad de la biopsia con aguja gruesa queda por determinar con precisión.
El tratamiento de los sarcomas mamarios requiere un enfoque multidisciplinario que incluya la colaboración de un cirujano con experiencia en patología mamaria, patólogos, radioterapeutas y oncólogos médicos6,16. El primer paso en el tratamiento es resecar el tumor obteniendo márgenes libres de resección; la resección puede requerir la realización de una mastectomía si el tumor es grande; la talla tumoral es el factor más importante a la hora de determinar el tipo de cirugía que se debe realizar8,17,18. Es importante insistir en que el resultado quirúrgico está determinado más por la idoneidad de la resección que por el tamaño de ésta; cuando se consiguen márgenes libres de resección tras una tumorectomía, el pronóstico es similar al que se logra con una mastectomía simple o radical6. No se debe descartar la realización de una cuadrantectomía con posterior irradiación del lecho quirúrgico en algunos casos bien seleccionados18,19. Es muy importante que el patólogo confirme que los márgenes están libres, dado que la incidencia de recidivas locales se correlaciona estrechamente con la incidencia de afección de márgenes8. En los casos en que se presenta una recidiva, generalmente se lleva a cabo una mastectomía20. La disección axilar no está indicada, en general, ya que estos tumores diseminan predominantemente por vía hemática, y sólo se debe realizar en los casos en que haya ganglios axilares clínicamente palpables1,6,18. Aunque la eficacia de la RT queda todavía por determinar, cada vez hay más consenso respecto a irradiar la mama para mejorar el control local en los casos de tumores mayores de 5 cm y con márgenes afectados18. Las dosis y los esquemas de irradiación son similares a los que se aplican a pacientes con carcinomas ductales infiltrantes. El control local se logra en el 90% de los casos cuando se reseca el tumor, consiguiendo márgenes libres de infiltración y, posteriormente, se irradia el lecho quirúrgico18.
El papel de la quimioterapia es controvertido, aunque se acepta su utilización en los casos en que el tamaño tumoral alcance los 5 cm. La quimioterapia neoadyuvante en casos de tumores de gran tamaño puede tenerse en cuenta para facilitar la cirugía y obtener márgenes libres16. Tras la resección quirúrgica, algunos estudios sugieren que los pacientes con tumores quimiosensibles podrían recibir quimioterapia de nuevo para tratar la enfermedad micrometastásica16; dicho esto, se ha comunicado que ni la RT ni la quimioterapia se acompañan de mejorías en la supervivencia de las pacientes con sarcomas de mama18.
Correspondencia:
Dr. A.V. Millet.
Servicio de Obstetricia y Ginecología. Hospital Clínico Universitario de Valencia. Hospital Materno Infantil. Sección de Patología Mamaria. 6.o piso, 17.
Avda. Blasco Ibáñez. 46010 Valencia. España.
Correo electrónico: antonmillet@amillets.com
Fecha de recepción: 7/4/05.
Aceptado para su publicación: 12/7/05.