Las metástasis mamarias bilaterales de melanoma son infrecuentes y generalmente en el momento del diagnóstico este tumor posee otros sitios de diseminación. El pronóstico clínico es malo, con una supervivencia habitualmente menor a un año a pesar de efectuar un tratamiento agresivo.
La afectación ovárica por un melanoma metastásico tampoco es habitual y puede confundirse con un tumor primario, representando un reto diagnóstico tanto clínico como anatomopatológico.
Presentamos un caso atípico de melanoma de localización primaria desconocida que comenzó clínicamente con metástasis mamarias y ováricas bilaterales.
Bilateral breast metastases from melanoma are rare and, at the time of diagnosis, usually show other sites of dissemination. The clinical prognosis is poor, with an average survival of less than 1 year despite aggressive treatment. Malignant melanoma involving the ovary is also uncommon and may be confused with a primary tumor, presenting a clinical and pathological diagnostic challenge. We report an unusual case of melanoma of unknown primary site that presented clinically as bilateral breast and ovarian metastases.
Las metástasis mamarias de cualquier tumor maligno son infrecuentes1–4, constituyendo el 1,3-2,7% de todos los tumores malignos diagnosticados en la mama2–4. Entre los tumores primarios que metastatizan en la mama, el melanoma cutáneo es uno de los orígenes más frecuentes1–4 y con el incremento de la incidencia del mismo esta observación está aumentando3. Generalmente, en el momento del diagnóstico de la metástasis mamaria el melanoma posee otros sitios de diseminación1–4, siendo la supervivencia media inferior a un año1,2,4. El correcto diagnóstico de estas metástasis puede prevenir una cirugía demasiado radical, que no mejoraría el pronóstico1,3,4.
El ovario es un sitio más frecuente que la mama de diseminación de neoplasias5 y aproximadamente el 6-7% de los casos con sospecha de neoplasia de ovario corresponden a mestástasis5. Un melanoma metastásico de ovario puede simular un cáncer ovárico primario5 y plantear un reto diagnóstico5,6, y en la mayoría de los casos se asocia a enfermedad diseminada y mal pronóstico5–7.
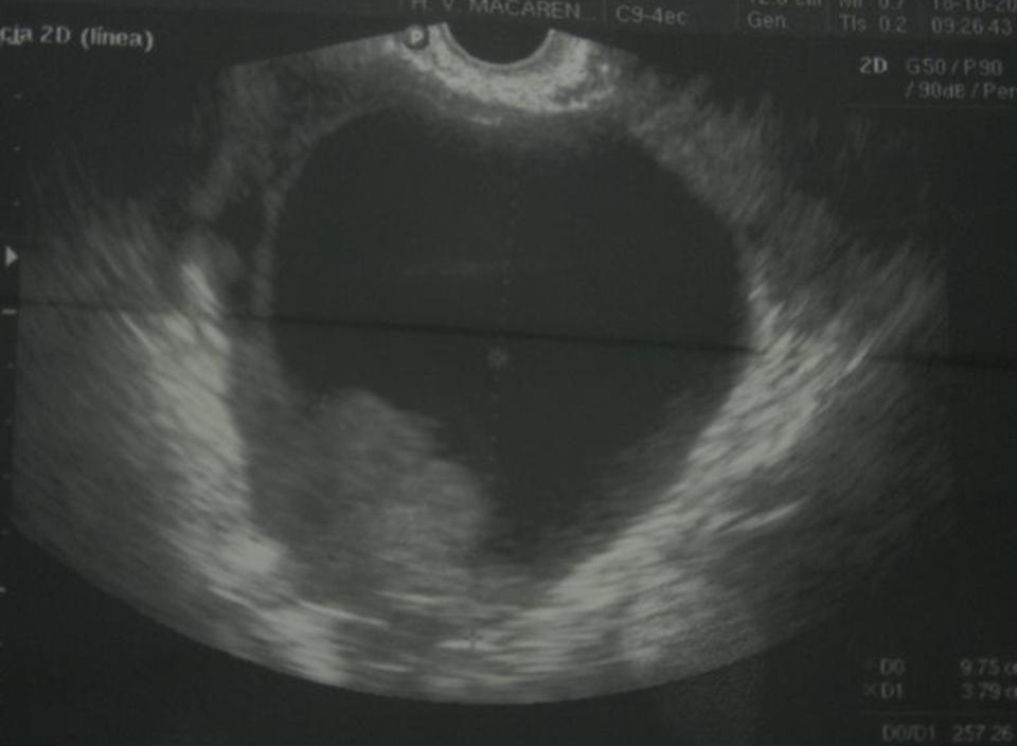
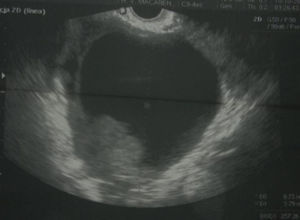
Caso clínicoPaciente de 48 años, sin antecedentes familiares ni ginecoobstétricos de interés. Presentaba cifoescoliosis dorsal y una hiperplasia nodular tiroidea en seguimiento desde hacía 7 años. La paciente acude a consulta de ginecología para revisión rutinaria de un dispositivo intrauterino de cobre insertado hacía varios años, refiriendo dolor en la fosa ilíaca izquierda y una tumoración palpable en cuadrante superointerno de la mama izquierda de un mes de evolución. Se realiza una ecografía transvaginal, apreciándose el dispositivo intrauterino normoinserto y una masa quística en zona anexial izquierda de 97×98mm con crecimiento sólido en su interior de 50×31mm (fig. 1) y ligera cantidad de líquido libre en el Douglas.
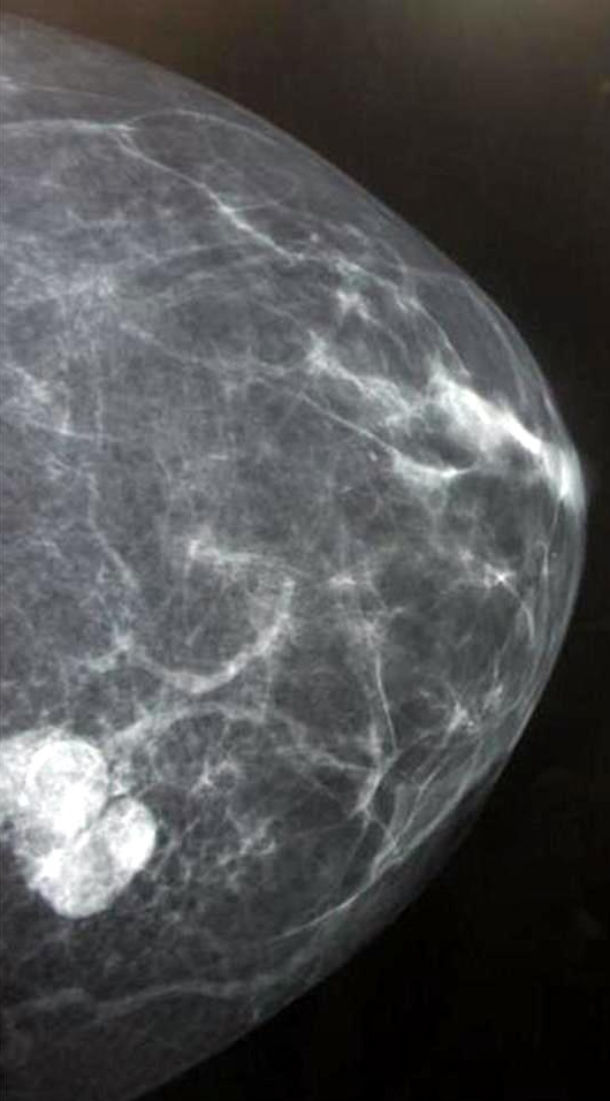
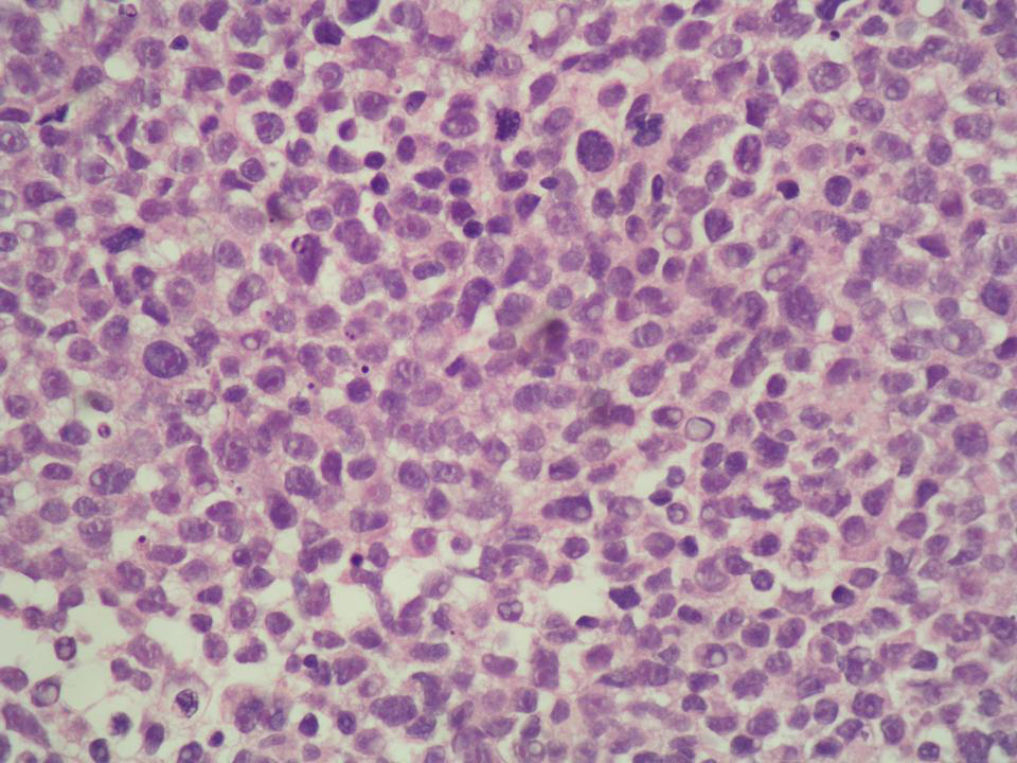
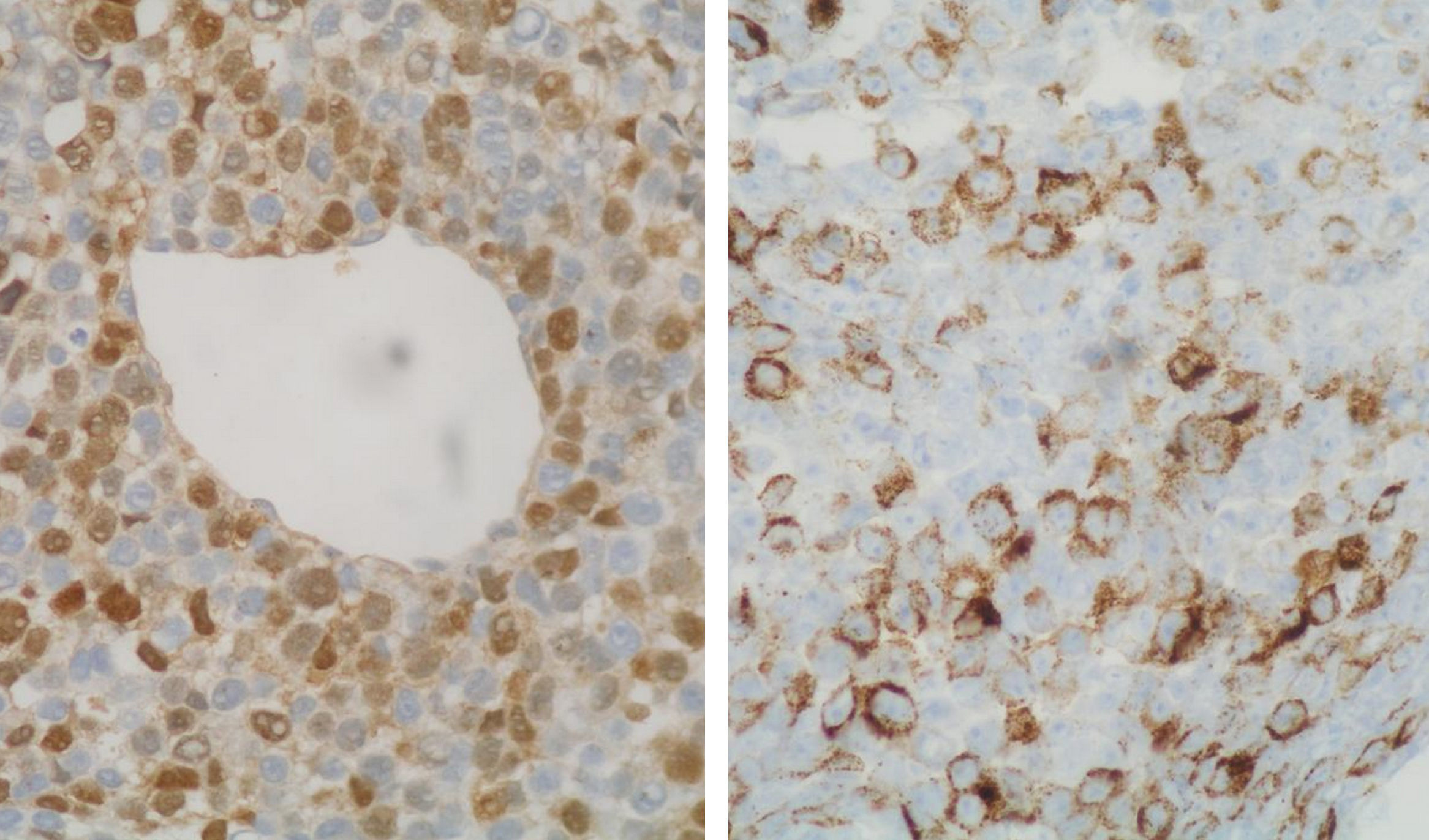
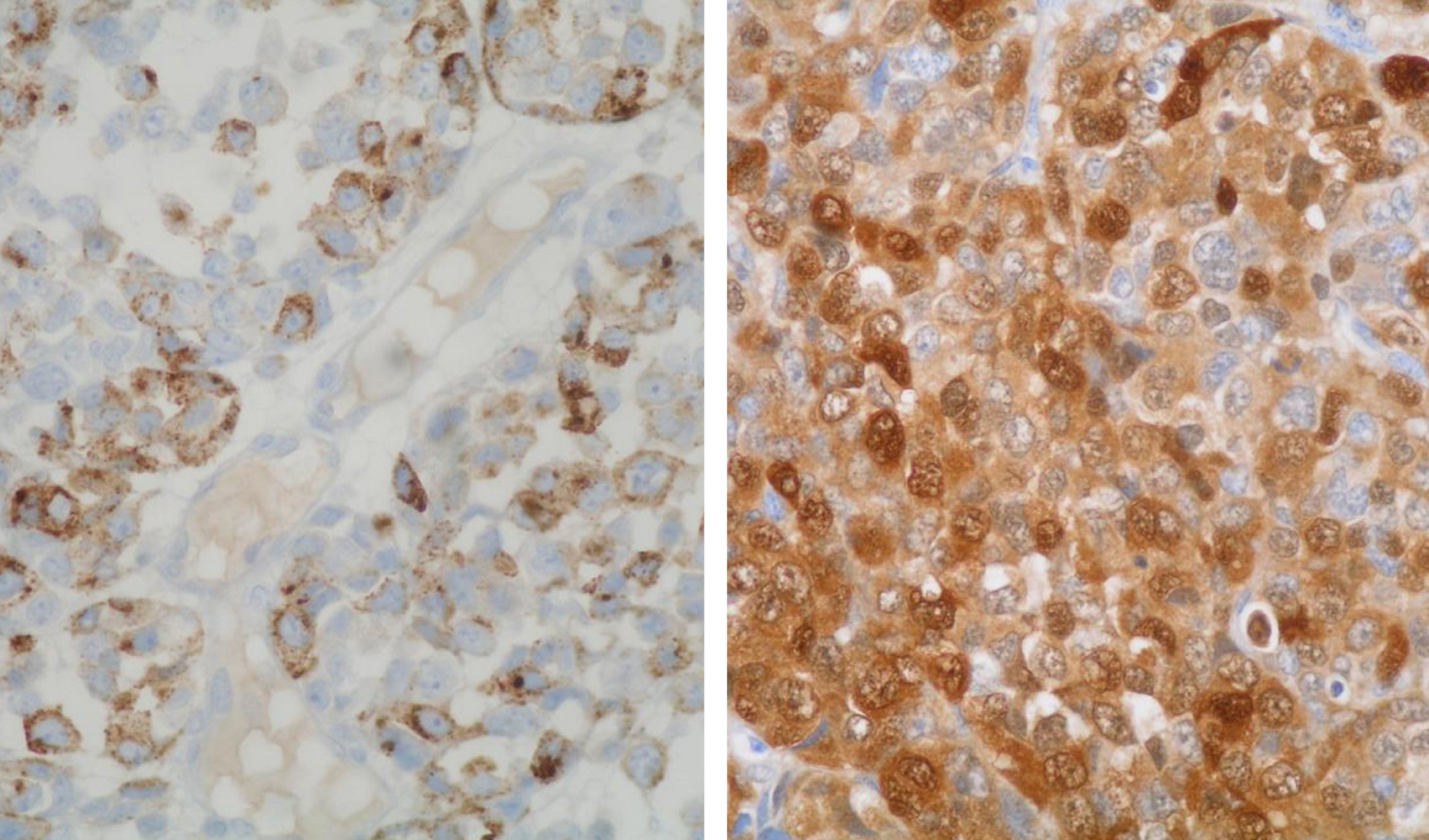
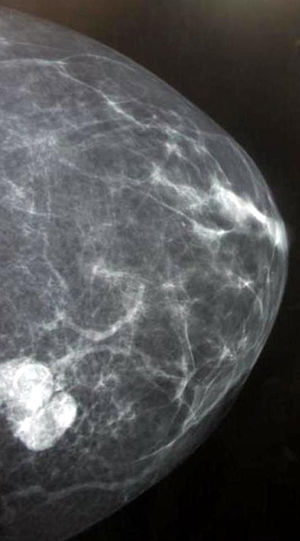
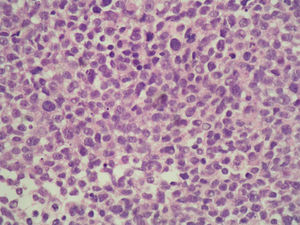
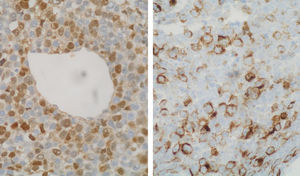
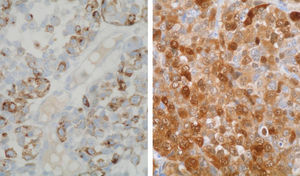
La paciente es remitida a nuestra Unidad de Ginecología Oncológica para su valoración por sospecha de cáncer de ovario, programándose una laparotomía exploradora y contactándose con la Unidad de Mama para estudio simultáneo de la tumoración mamaria. En la mamografía se apreció en la mama derecha un nódulo mal definido de 10mm en la unión de los cuadrantes externos, y en la otra mama otro en cuadrante superointerno de 32mm (fig. 2). Se realizó una ecografía con biopsia con aguja gruesa de ambos nódulos, informando el estudio anatomopatológico como metástasis de melanoma. La tinción con hematoxilina-eosina mostró infiltración del parénquima mamario por células epitelioides con pleomorfismo e hipercromatismo nuclear y mitosis (fig. 3). Por técnicas de inmunohistoquímica, estas células eran positivas para CD30, proteína S-100, sinaptofisina y HMB-45 (fig. 4), siendo negativas para citoqueratinia, fosfatasa alcalina placentaria, CD20 y CD45. También se efectuó una punción-aspiración con aguja fina de un ganglio axilar izquierdo, obteniéndose hallazgos citológicos indicativos de metástasis de carcinoma. En la laparotomía se halló un tumor libre polilobulado en el ovario derecho de 8×5×4cm y otro en el izquierdo de 13×11×6cm que crecía en el retroperitoneo y se adhería firmemente a la cara posterior del útero y al sigma, desplazando el uréter. Los vasos ilíacos comunes derechos presentaban algunas adenopatías y en el retroperitoneo existía fibrosis. Tras la realización de lavado peritoneal, adhesiólisis y doble anexectomía, la cirugía se completó efectuando histerectomía total, linfadenectomía pélvica bilateral y paraaórtica, omentectomía y apendicectomía, ya que la biopsia intraoperatoria de ambos ovarios informó de carcinoma poco diferenciado, aunque pendiente de filiación definitiva.
El posterior estudio anatomopatológico mostró la existencia de metástasis de melanoma en ambos ovarios, con inmunohistoquímica idéntica a la mama (fig. 5). No se hallaron elementos neoplásicos en el lavado peritoneal, útero, cérvix, apéndice, epiplón ni en ninguno de los ganglios extirpados a nivel pélvico ni paraaórtico. La evolución postoperatoria fue satisfactoria.
La paciente es remitida al Servicio de Oncología Médica, donde se efectúa una exploración cutánea con inspección anal, interdigital y del cuero cabelludo que no muestra lesiones melánicas sospechosas. Se solicita un estudio completo de extensión. La tomografía por emisión de positrones-tomografía axial computarizada, realizada un mes después de la intervención, puso de manifiesto la afectación mamaria izquierda, linfática cervical bilateral, axilar izquierda, hilio-mediastínica y abdominal, ósea, de partes blandas, rectal y vaginal. Se decidió no intervenir las mamas inicialmente y continuar únicamente con tratamiento citostático, recibiendo 3 ciclos de quimioterapia paliativa con fotemustina (Mustoforan®, Italfármaco) en monoterapia a dosis de 100mg/m2 en perfusión por vía intravenosa. Por progresión tumoral, se decide iniciar tratamiento de segunda línea con ipilimumab (Yervoy®, Bristol-Myers Squibb) a razón de 3mg/kg cada 3 semanas, un total de 4 ciclos, pero la paciente ingresa por empeoramiento de su estado general, objetivándose en una radiografía de tórax un derrame pleural bilateral. La paciente fallece a los 12 días de ingresar, 10 meses después de haber sido intervenida.
DiscusiónLa edad media de las pacientes con melanoma metastásico mamario recogida en varias series es de 38-40 años1. Las metástasis mamarias de melanoma normalmente se presentan en forma de nódulo solitario de rápido crecimiento en el cuadrante superoexterno1 y pueden simular tumores primarios2. La afectación mamaria bilateral, como en la paciente que reportamos, es infrecuente1,2.
La mayoría de los tumores metastásicos de mama pueden diagnosticarse mediante punción-aspiración con aguja fina o biopsia con aguja gruesa, siendo en algunos casos necesario el estudio inmunohistoquímico. El tratamiento del melanoma metastásico de mama es la extirpación de las metástasis con márgenes libres, seguido de quimioterapia paliativa1. Las metástasis mamarias bilaterales de melanoma siempre se asocian a enfermedad diseminada1; nuestra paciente presentaba afectación multiorgánica al mes de la operación. El pronóstico es malo1, siendo la supervivencia inferior a un año1,2; en nuestro caso, 10 meses.
El melanoma de ovario rara vez se diagnostica durante la vida5,6, aunque aproximadamente el 20% de las pacientes que fallecen de melanoma tienen afectación ovárica en el examen post mortem5. Las mujeres en edad reproductiva, como nuestra paciente, son más propensas a presentar metástasis ováricas y mamarias1,3,5,6. Esto puede atribuirse al mayor flujo sanguíneo5. Sbitti5 afirma que las metástasis ováricas de melanoma son, en su mayoría, unilaterales, pero según McCluggage8 y Guarch9 la bilateralidad es una fuerte evidencia en apoyo de un melanoma metastásico. Algunos autores establecen el diagnóstico de melanoma ovárico primario en aquellos casos limitados a este órgano, sin antecedente de melanoma en otra localización, o cuando aparece en el contexto de un teratoma5.
Los niveles de los marcadores tumorales no son discriminatorios y ni la ecografía ni la tomografía axial computarizada son válidas para caracterizar la lesión5. Las imágenes de resonancia magnética de la lesión pueden levantar sospechas de su naturaleza a causa de una señal hiperintensa en T15, presentándose en alrededor de un tercio de los casos5.
El diagnóstico patológico es también difícil, ya que la morfología de la lesión es a menudo inespecífica5,6. La característica macroscópica del melanoma metastásico en el ovario que ayuda al diagnóstico es la presencia de lesiones nodulares pigmentadas de color negro, pero solo cuando el melanoma produce gran cantidad de pigmento; si esto no ocurre, entonces se puede confundir con un tumor maligno primario de ovario6. Desde el punto de vista microscópico, el diagnóstico de melanoma es claro cuando se demuestran células epitelioides o fusiformes cargadas de pigmento, pero cuando es un melanoma amelánico, se debe considerar el diagnóstico diferencial con tumores de células germinales, tumores de los cordones sexuales-estroma e incluso el carcinoma de células pequeñas tipo hipercalcémico6. El diagnóstico definitivo se basa en el patrón de expresión de marcadores melanocíticos mediante técnicas inmunohistoquímicas5, siendo el más sensible el S-100, que se expresa en el 95% de los casos5,6.
El tratamiento del melanoma de ovario es fundamentalmente quirúrgico7. La salpingooforectomía unilateral ha sido propuesta como un tratamiento adecuado, si no hay pruebas de la implicación del ovario contralateral o de propagación extraovárica5,10. En las enfermedades diseminadas se emplea la quimioterapia, con un índice de respuesta de hasta un 25%5.
En el caso presentado hemos supuesto que los tumores ováricos y mamarios son metástasis de melanoma primario de origen desconocido, dada la rareza de dicho tumor primario en estas localizaciones. Esta suposición se refuerza por la ausencia de antecedentes de teratoma ovárico en nuestra paciente y por la bilateralidad de la afectación, tanto mamaria como ovárica.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.