Comparar las tasas de mortalidad perinatal del Hospital Clínico San Carlos entre los períodos 1995-1999 y 2000-2004.
Material y métodosEstudio retrospectivo de la mortalidad perinatal del quinquenio 2000-2004, empleando la clasificación internacional de la Federación Internacional de Ginecología y Obstetricia. Se recopiló un total de 157 casos y se estudiaron la mortalidad según el tipo de parto, así como los resultados de los estudios anatomopatológicos post mórtem realizados.
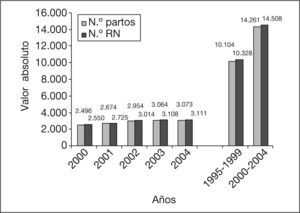
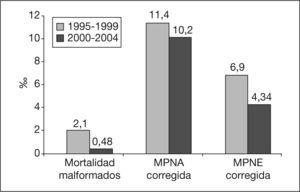
ResultadosLa mortalidad perinatal ampliada (MPNA) fue de 10,68/1.000 nacidos y la mortalidad perinatal estándar (MPNE) de 4,82‰, sobre un total de 14.261 partos, con 14.508 recién nacidos de 500 g o más de peso. Las tasas de MPNA y MPNE corregidas fueron de 10,2 y 4,34/1.000 nacidos, respectivamente.
ConclusionesLa mortalidad perinatal ha disminuido de forma drástica, de 13,6‰ nacidos en el período 1995-1999 a un 10,68‰ en el período estudiado. Los mejores resultados se obtuvieron en el año 2002 (6,63‰ nacidos vivos).
To compare perinatal mortality in San Carlos Clinic Hospital of Madrid during the period 2000-2004 with the period 1995-1999.
Material and methodsWe performed a retrospective study of perinatal deaths during the period 2000-2004, using the international FIGO classification. A total of 157 cases were collected. Mortality was studied by type of childbirth, and the histopathology results of the autopsies.
ResultsExtended perinatal mortality is 10.68 per thousand and standard perinatal mortality is 4.48%, in a total of 14,261 childbirths, with 14,508 newborns of 500 g. or more in weight. Corrected extended and standard perinatal mortality are 10.2% and 4.34%, respectively.
ConclusionsPerinatal mortality is decreasing significantly, from 13.6% during 1995-1999 to 10.68% in 2000-2004. The best results were obtained in 2002 (6.63% newborns).
La muerte del feto cuando éste ha alcanzado ciertas probabilidades de supervivencia fuera del claustro materno es lo que se define como mortalidad perinatal (MPN), que se puede dividir a su vez en MPN estándar o período perinatal I y MPN ampliada o período perinatal II1.
La MPN es uno de los parámetros más importantes para medir el grado de desarrollo de un país, ya que depende tanto de la disponibilidad de recursos sanitarios como del nivel socioeconómico de la población2.
En 1936, Munro Kerr3 publicó un estudio sobre la mortalidad y morbilidad maternas estableciendo una relación entre esa mortalidad y factores epidemiológicos, tales como la clase social, la ubicación geográfica, la edad y la paridad. Basándose en esos estudios, Douglas Baird3 estableció, años más tarde, que las condiciones sociales y ambientales de la madre eran de gran importancia para el feto, así como los cuidados prenatales durante el embarazo y el parto.
La tasa de MPN ha experimentado un descenso progresivo en las últimas décadas, llegando a valores muy difíciles de mejorar. El mayor conocimiento de la fisiopatología fetal y materna, así como el avance que ha supuesto la genética molecular en el diagnóstico prenatal, podría repercutir en la mejora de los índices de MPN. Este hecho obliga, tanto al obstetra como al neonatólogo, a estudiar de manera pormenorizada los valores de esas tasas con el fin de rentabilizar los recursos sanitarios y así disminuir incluso más sus valores.
El objetivo de nuestro estudio es establecer las diferencias existentes entre los resultados de las tasas de MPN en nuestro hospital entre el período comprendido entre 2000-2004 y el quinquenio anterior, 1995-1999.
MATERIAL Y MÉTODOSSe realizó un estudio retrospectivo en el Hospital Clínico San Carlos durante el período comprendido entre enero de 2000 y diciembre de 2004; se recogió un total de 157 muertes perinatales de la base de datos del servicio de obstetricia y ginecología y del servicio de neonatología.
Las definiciones empleadas son las elaboradas por la Federación Internacional de Ginecología y Obstetricia (FIGO), aceptadas de manera internacional.
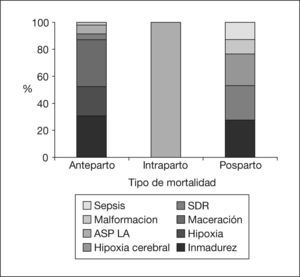
Se incluyó en el estudio a los fetos fallecidos de peso ≥ 500 g y se analizó el tipo de mortalidad: anteparto (extraclínica o MAPE e intraclínica o MAPI), intraparto (MIP), posparto (inmediato o MPPI, mediato o MPPM, y tardío o MPPT), perinatal estándar (MPNE), perinatal ampliada (MPNA) y corregida. Cuando la mortalidad fetal se produce antes del ingreso en el hospital se denomina MAPE. Por el contrario, se define MAPI a las muertes del feto que ocurren antes del parto con la gestante ingresada. La MIP incluye fetos fallecidos desde que la dilatación alcanza los 2 cm hasta el final del período expulsivo. Los recién nacidos fallecidos dentro de las primeras 24 h de vida se denominan MPPI, pudiendo ser pretérmino, a término o postérmino. Si el fallecimiento del neonato se produce entre las primeras 24 h y los 7 días posnatales, se hace referencia a MPPM. La MPPT es aquella acaecida desde los 7 hasta los 28 días de vida del recién nacido. Se define como tasa de MPNE la relación entre el número de fetos muertos de más de 28 semanas de gestación cumplidas, con más de 1.000 g de peso hasta el séptimo día tras el nacimiento por cada 1.000 recién nacidos con peso ≥ 1.000 g, pudiéndose dividir, según el momento de la muerte del feto, en la mortalidad fetal estándar (MFE) y la mortalidad neonatal estándar (MNE). La tasa de MPNA es aquella que incluye el número de fetos muertos entre las 22 semanas cumplidas y las 28, o bien entre los 500-999 g, así como los neonatos que fallecen hasta los 28 días de vida posnatal. Al igual que la MPNE, podemos subdividir la MPNA en mortalidad fetal ampliada (MFA) y la mortalidad neonatal ampliada (MNA). Esta tasa de mortalidad se debe emplear, según el criterio de la FIGO, para establecer la comparación estadística en el ámbito nacional. La mortalidad corregida se consigue tras eliminar los casos de muerte a consecuencia de malformaciones incompatibles con la vida.
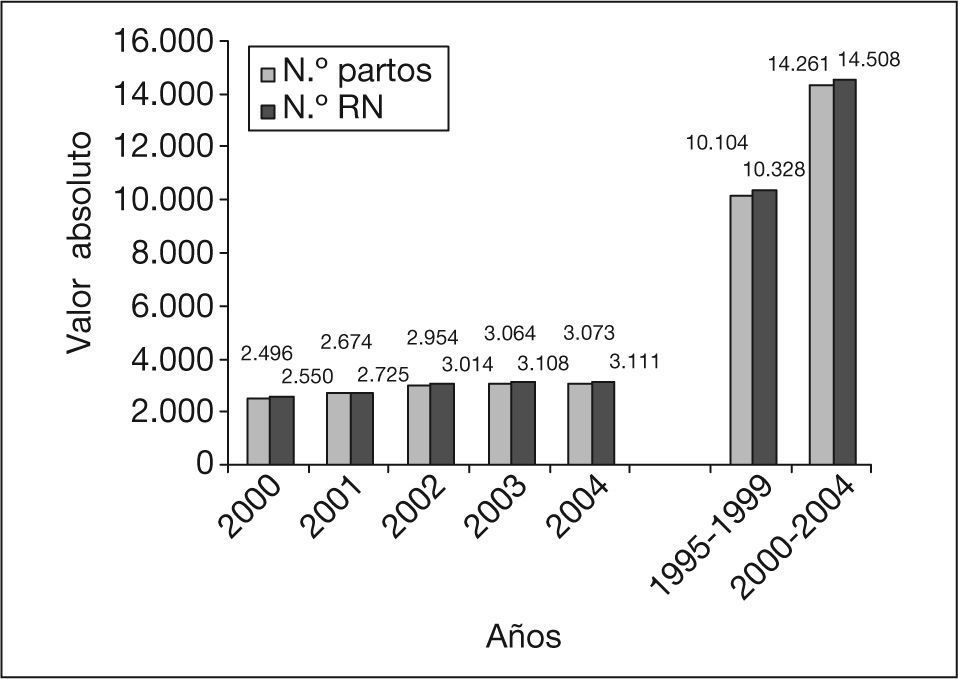
RESULTADOSEl total de partos en el período 2000-2004 fue de 14.261, mientras que hubo 14.508 recién nacidos (fig. 1).
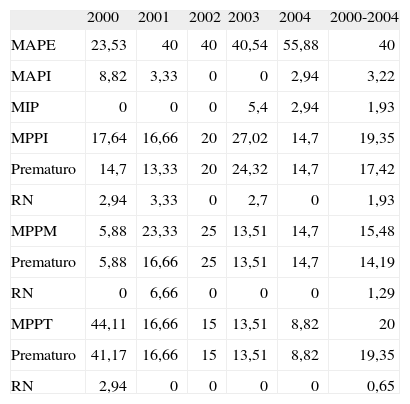
En la tabla 1 se reflejan los porcentajes de las diferentes mortalidades con respecto al total de la MPN. El porcentaje más elevado, un 40%, pertenece a la MAPE, mientras que la MIP sólo constituye el 1,93% de toda la MPN acaecida en el período 2000-2004.
Distribución porcentual de las mortalidades perinatales en el período 2000-2004 con respecto al total de muertes por año
| 2000 | 2001 | 2002 | 2003 | 2004 | 2000-2004 | |
| MAPE | 23,53 | 40 | 40 | 40,54 | 55,88 | 40 |
| MAPI | 8,82 | 3,33 | 0 | 0 | 2,94 | 3,22 |
| MIP | 0 | 0 | 0 | 5,4 | 2,94 | 1,93 |
| MPPI | 17,64 | 16,66 | 20 | 27,02 | 14,7 | 19,35 |
| Prematuro | 14,7 | 13,33 | 20 | 24,32 | 14,7 | 17,42 |
| RN | 2,94 | 3,33 | 0 | 2,7 | 0 | 1,93 |
| MPPM | 5,88 | 23,33 | 25 | 13,51 | 14,7 | 15,48 |
| Prematuro | 5,88 | 16,66 | 25 | 13,51 | 14,7 | 14,19 |
| RN | 0 | 6,66 | 0 | 0 | 0 | 1,29 |
| MPPT | 44,11 | 16,66 | 15 | 13,51 | 8,82 | 20 |
| Prematuro | 41,17 | 16,66 | 15 | 13,51 | 8,82 | 19,35 |
| RN | 2,94 | 0 | 0 | 0 | 0 | 0,65 |
MAPE: mortalidad anteparto extraclínica; MAPI: mortalidad anteparto intraclínica; MIP: mortalidad intraparto; MPPI: mortalidad posparto inmediata; MPPM: mortalidad posparto mediata; MPPT: mortalidad posparto tardía; RN: recién nacido.
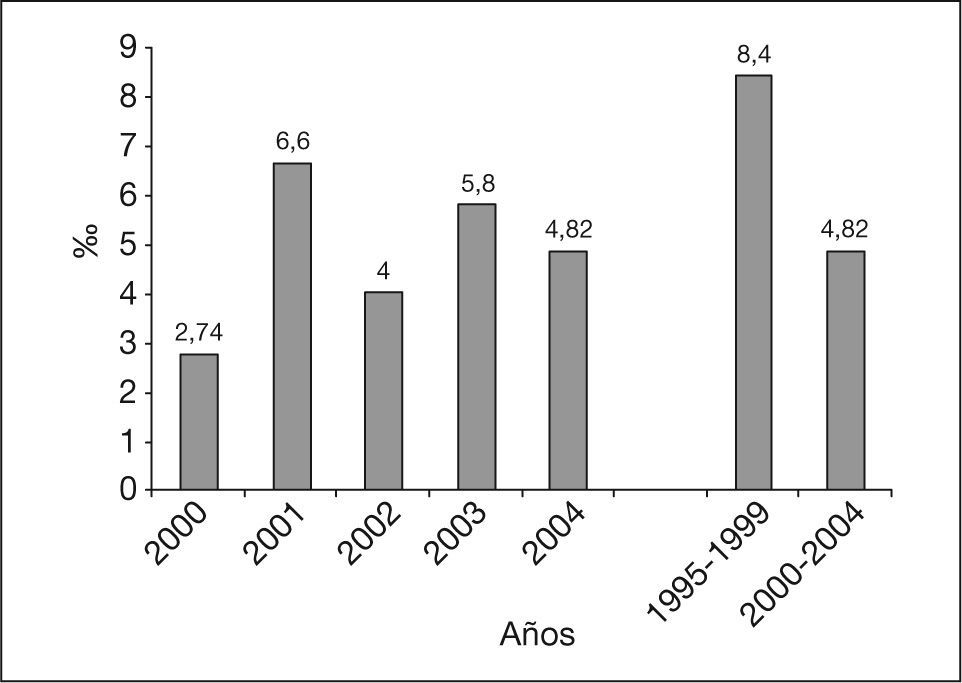
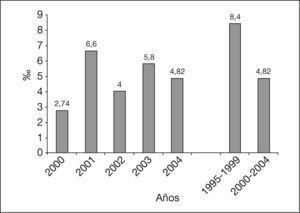
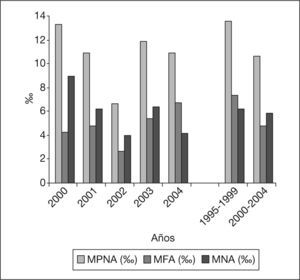
La tasa de MPNE fue de 4,82/1.000 nacidos durante el período 2000-2004, habiendo disminuido considerablemente con respecto a la tasa del quinquenio anterior, que fue de 8,4/1.000 nacidos (fig. 2). El año con una cifra menor de tasa de MPNE fue el 2000, con un valor de 2,74/1.000 nacidos. La incidencia de la MFE y MNE sobre la MPNE, durante los 5 años de estudio, ha resultado del 76,14 y el 23,85% respectivamente, mientras que las cifras alcanzadas en el quinquenio 1995-1999 fueron del 64,28 y el 29,76%, respectivamente.
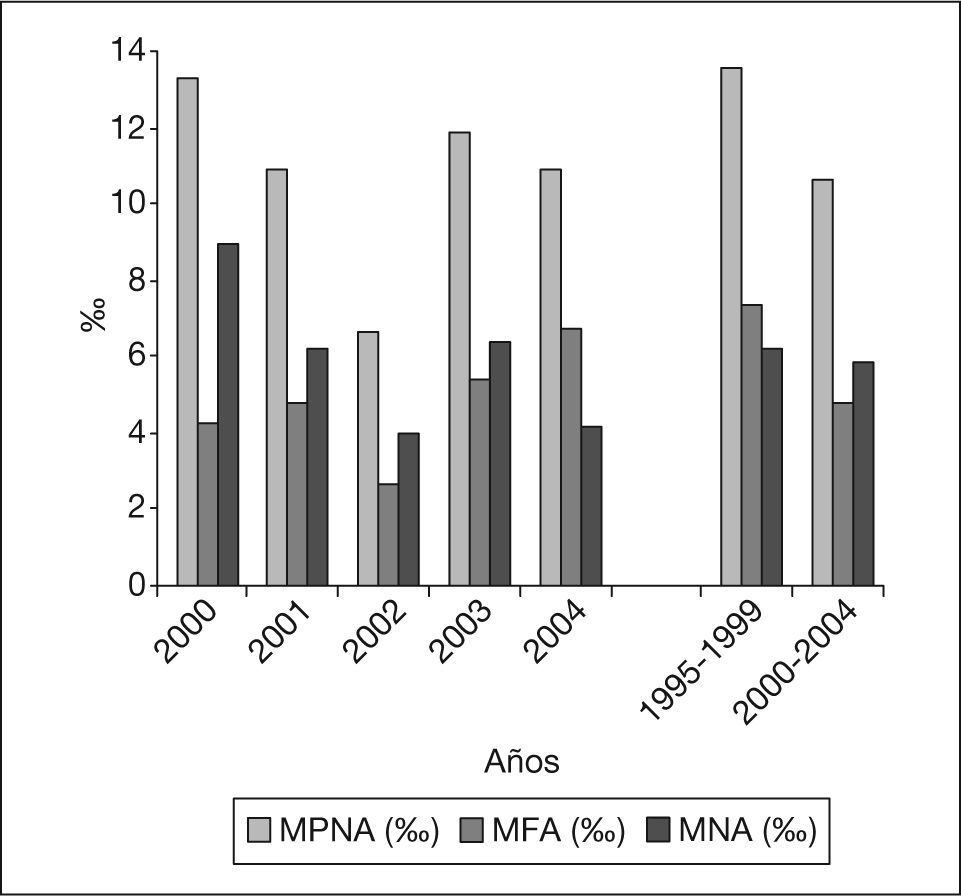
La figura 3 representa la evolución de las diferentes tasas de mortalidad ampliada desde el año 2000 hasta el año 2004, con la posterior comparación con el período 1995-1999. La tasa de MPNA es de 10,68/1.000 nacidos en el período 2000-2004, en contraposición con el valor de esa tasa en el período 1995-1999, que había sido de 13,6/1.000 nacidos. El año 2002 fue el año con menor tasa de MPNA: 6,63/1.000 nacidos. La incidencia, en porcentaje, de la MFA y MNA en el cómputo global de MPNA durante los años de estudio resultaron del 45,13 y el 54,87%, respectivamente, y en el quinquenio 1995-1999 fueron del 54,41 y el 45,59%. En el año 2000 se obtuvo el porcentaje más bajo de muertes fetales (32,33%) y mayor de muertes neonatales (67,67%), y se observó una inversión de los valores hasta alcanzar el punto de contraposición en el año 2004 (MFA: 61,83%; MNA: 38,17%). En el período 2000-2004 la mayoría de las muertes perinatales se produjeron anteparto (MFAP: 43,22%) y sólo un 1,93% tuvo lugar en el momento del parto (MIP).
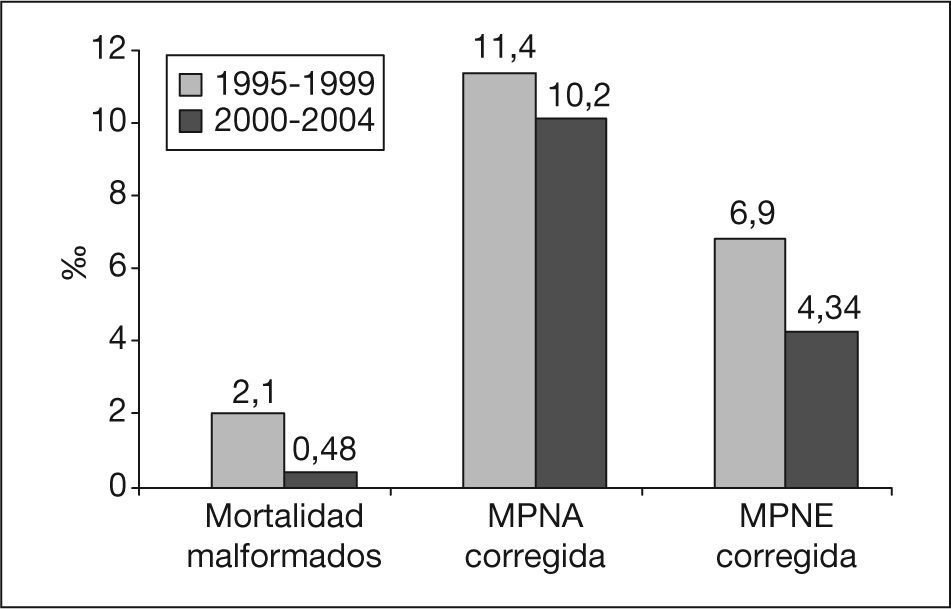
La comparación de las mortalidades corregidas en los períodos 2000-2004 y 1995-1999 se expone en la figura 4. Tras esa corrección, las tasas de MPNA y MPNE quedan en valores de 10,2 y de 4,34/1.000 nacidos, respectivamente.
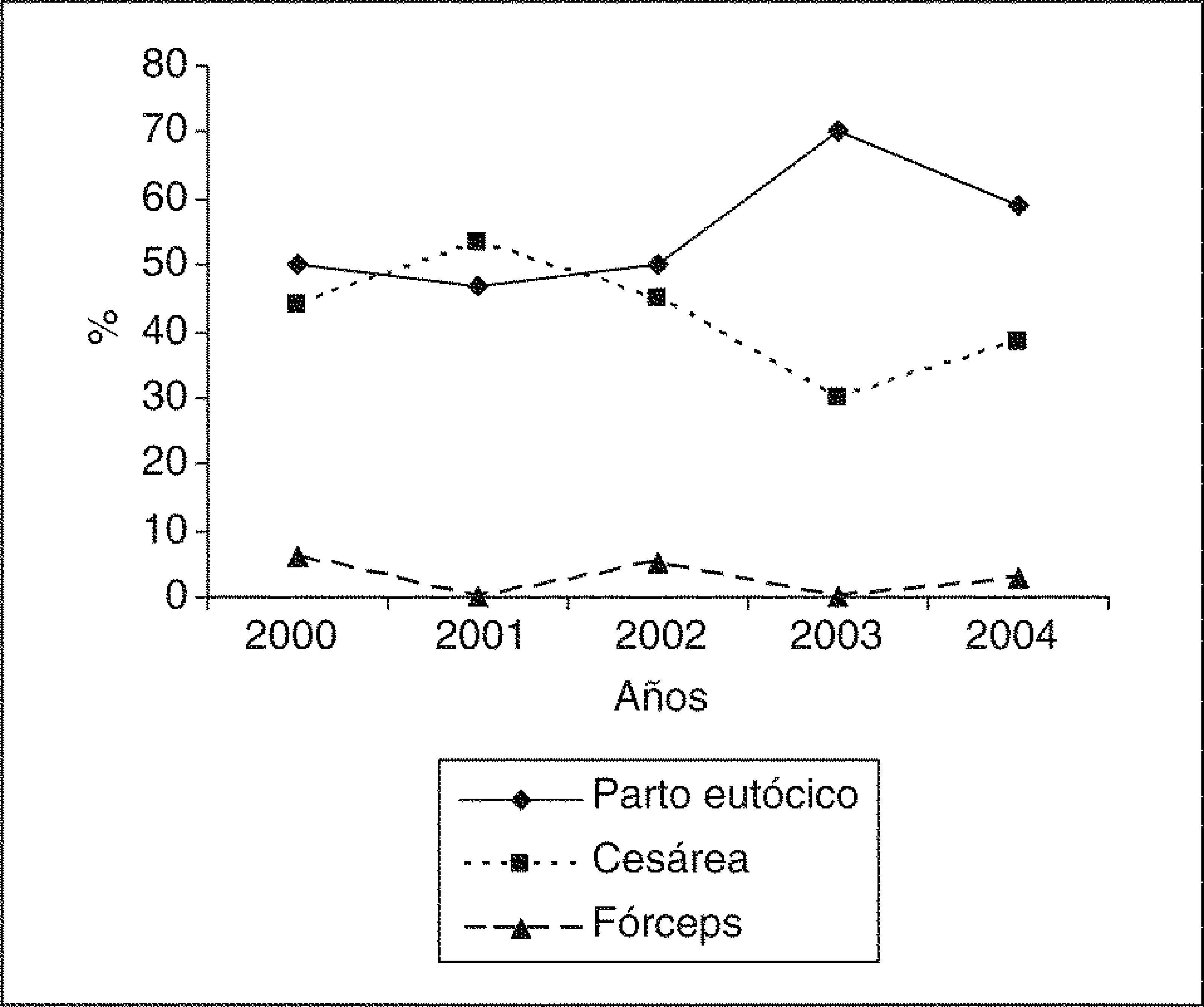
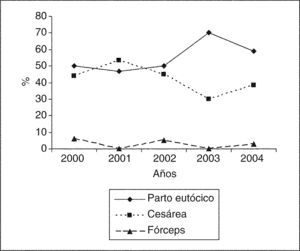
En la figura 5 se puede observar que el tipo de parto más frecuente en la mortalidad perinatal es, excepto en 2001, el parto vaginal (alcanza un 70,27% en 2003).
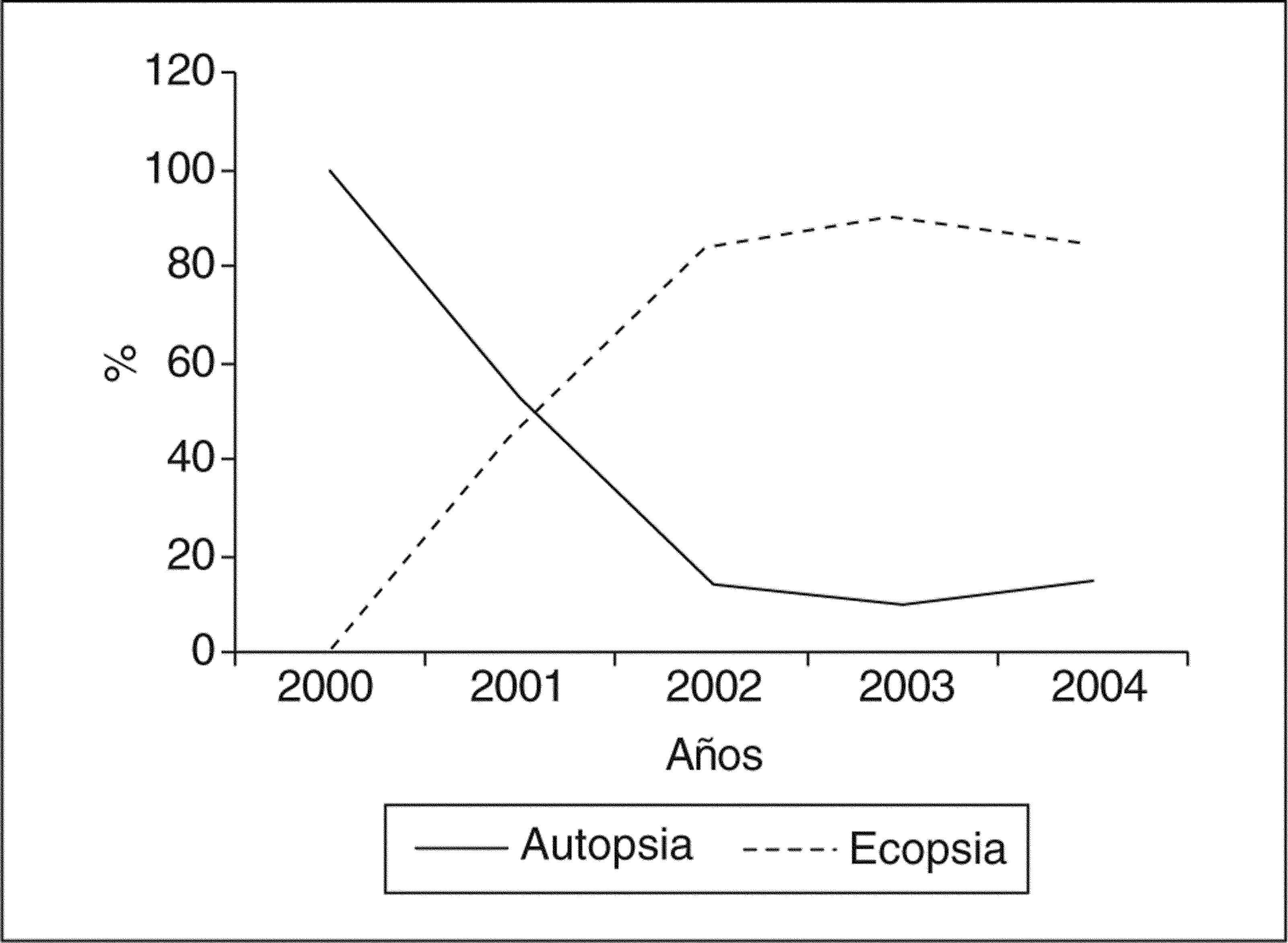
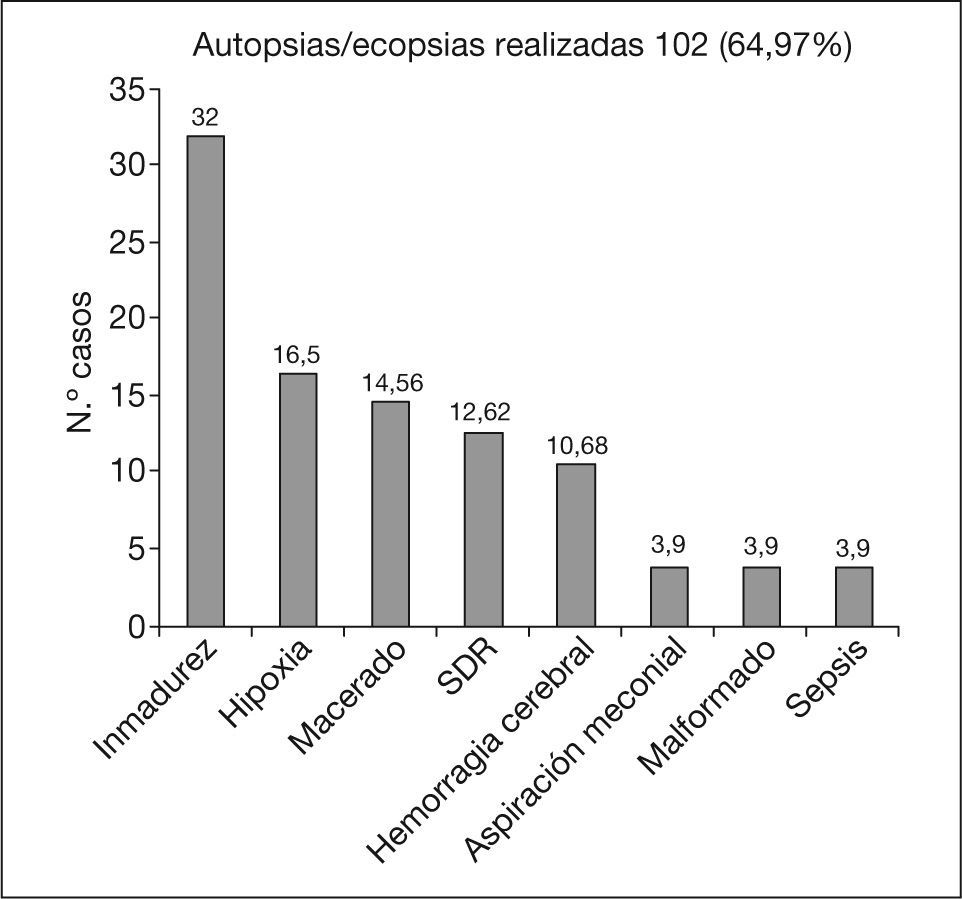
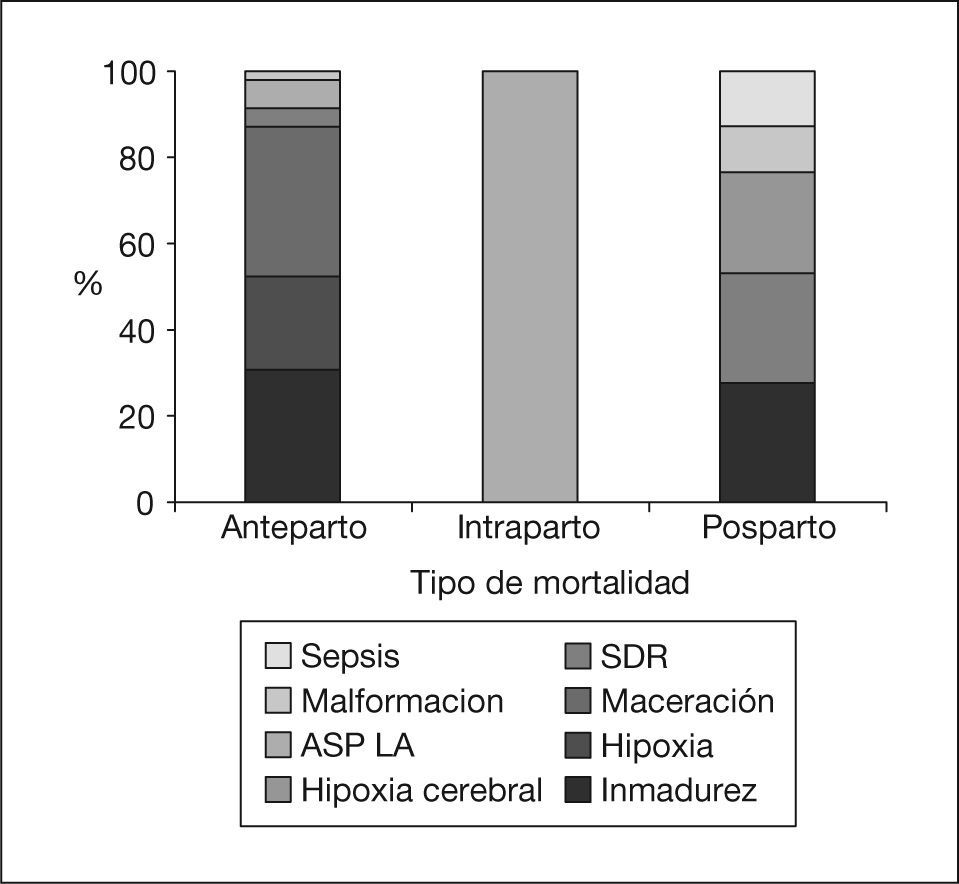
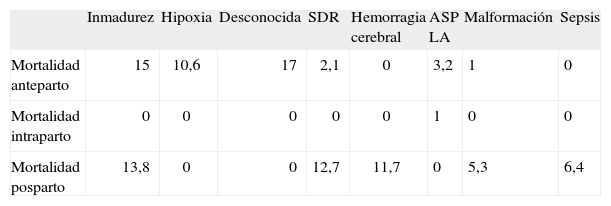
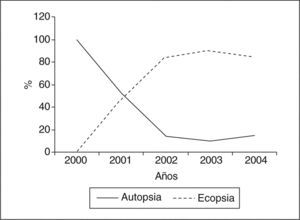
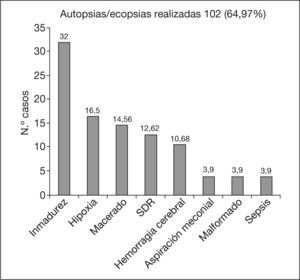
En el período comprendido entre los años 2000 y 2004, en el Hospital Clínico San Carlos se llevaron a término 102 necropsias, que constituían el 64,97% de todas las muertes perinatales acaecidas en nuestro centro. La figura 6 muestra la inversión en la frecuencia de realización de las 2 técnicas de necropsia, la autopsia y la ecopsia, en el quinquenio estudiado. Analizando los resultados anatomopatológicos de las muertes perinatales se comprueba que el hallazgo más frecuente fue la inmadurez (32%), seguida de la hipoxia (siendo ésta la más frecuente en el período 1995-1999, con un 46,8%) y la maceración (fig. 7). Cuando se analizaron las causas de muerte según el momento en el que se produjeron, se encontró que la causa más frecuente de mortalidad anteparto y posparto fue la inmadurez (32% del total de resultados de necropsias). En el momento intraparto la aspiración de líquido amniótico se registró como la única causa de muerte: fue el 1% del total de resultados de autopsias/ecopsias (tabla 2).
Distribución de las causas de muerte según las distintas mortalidades perinatales en el período 2000-2004 con respecto al total de necropsias
| Inmadurez | Hipoxia | Desconocida | SDR | Hemorragia cerebral | ASP LA | Malformación | Sepsis | |
| Mortalidad anteparto | 15 | 10,6 | 17 | 2,1 | 0 | 3,2 | 1 | 0 |
| Mortalidad intraparto | 0 | 0 | 0 | 0 | 0 | 1 | 0 | 0 |
| Mortalidad posparto | 13,8 | 0 | 0 | 12,7 | 11,7 | 0 | 5,3 | 6,4 |
ASP LA: aspiración de líquido amniótico; SDR: síndrome de distrés respiratorio.
El descenso de la tasa de mortalidad perinatal, tanto ampliada como estándar, en nuestro centro, entre los períodos 1995-1999 y 2000-2004, indica la mejora asistencial tanto en el servicio de obstetricia como en el de neonatología. Aunque esas tasas se pueden ver incrementadas porque nuestro hospital es centro de referencia de embarazos de alto riesgo y por el incremento del número de recién nacidos en 5 años, de un 29% con respecto al quinquenio anterior4,5.
La mejoría de la mortalidad perinatal observada en los resultados del estudio podría deberse, por una parte, a la mejora en el seguimiento y control de las gestaciones de curso normal y de alto riesgo, realizados en los centros de especialidades, al mayor conocimiento sobre el diagnóstico y tratamiento de las patologías del embarazo, en parte potenciado por el cribado neonatal del primer trimestre, y, por otra parte, al perfeccionamiento de las técnicas de reanimación y tratamiento por parte de los neonatólogos de los recién nacidos a término y pretérmino.
La tasa de MPNA de menor valor se obtuvo en el año 2002, con una cifra de 6,63/1.000 nacidos, con un valor para el quinquenio 2000-2004 del 10,68‰. Esta tasa ha experimentado una mejora con respecto al período anterior (13,6‰), situándose en valores próximos a los obtenidos en Dinamarca en los años ochenta (10‰), pero todavía lejos de los resultados logrados por Japón, 4,4‰ (1989)6 . En cambio, se encuentra por encima de las cifras logradas en los países en vías de desarrollo (11,4‰ en México7,8, 25,68‰ en Kosovo9). Por todo ello, no deberíamos conformarnos con esas tasas y habría que hacer hincapié en rentabilizar los recursos sanitarios orientados a elevar la calidad de la asistencia perinatal4,6 (fig. 8).
En los últimos años existe un gran incremento en la tasa de cesáreas que se están realizando, tanto en centros públicos como en el sector privado, debido al interés por obtener una disminución de la morbimortalidad fetal. Al igual que en otros centros, la vía de parto más frecuente en nuestro hospital en el período comprendido entre 2000 y 2004 es la vía vaginal, parto eutócico y parto instrumental en su conjunto; esto puede deberse a que el porcentaje más elevado de mortalidad perinatal sigue perteneciendo a la mortalidad anteparto, fundamentalmente extraclínica, cuyas causas, todavía hoy, son difíciles de esclarecer y, por tanto, de evitar10.
La causa definitiva de los casos de mortalidad perinatal no se puede confirmar, de ahí la importancia de la colaboración a la hora de permitir la realización de necropsias. La innovación en nuestro hospital viene de la mano del desarrollo de una nueva técnica de realización de aquéllas, la ecopsia. Los datos resultantes de las autopsias/ecopsias nos permiten una aproximación a la posible etiología de la mortalidad.
CONCLUSIONESLa mortalidad perinatal ha disminuido de forma drástica, del 13,6‰ nacidos en el período 1995-1999 al 10,68‰ en el período estudiado. Los mejores resultados se obtuvieron en el año 2002 (6,63‰ nacidos vivos). A pesar de estos datos alentadores, es imprescindible continuar realizando estudios de valoración de las diferentes tasas de mortalidad perinatal, no sólo para establecer la comparación entre períodos dentro de un mismo centro, sino realizar análisis multicéntricos, y así poder mejorar la calidad asistencial de los servicios de obstetricia y neonatología a todos los niveles.