La mullerianosis vesical, entidad raramente descrita, fue definida por primera vez en 1996 por Young y Clement como la combinación de al menos 2 tipos de tejido ectópico de origen mulleriano (endometriosis, endocervicosis y endosalpingiosis) en el espesor de la pared vesical. Se ha intentado explicar su origen tanto por un mecanismo de implantación como metaplásico. El carácter cíclico de la sintomatología, que puede aparecer hasta en el 50% de las pacientes, debería hacer sospechar su presencia. Aunque la resección transuretral tiene un valor diagnóstico indudable, el carácter transmural de la lesión aconseja su exéresis completa (cistectomía parcial), como ocurrió en nuestro caso.
Müllerianosis of the urinary bladder, a rare entity, was first defined by Young and Clement in 1996 as the combination of at least two types of ectopic tissue of Müllerian origin (endometriosis, endocervicosis, and endosalpingiosis) in the bladder wall. Theories of implantation or metaplasia have been proposed to explain the origin of this entity. Recurrent or cyclic symptomatology, which is reported in up to 50% of patients, is highly suspicious of müllerianosis of the bladder. Although transurethral resection is useful in diagnosis, complete removal of the lesion (partial cystectomy) is highly advisable, as performed in the patient presented herein.
Hasta 1992 la única de las posibles proliferaciones de epitelio glandular mulleriano descrita en el espesor de la pared vesical era la endometriosis. Pero ese año Clement y Young1 publicaron 6 casos de endocervicosis vesical, una lesión mulleriana benigna caracterizada por glándulas de tipo endocervical en esa localización. En 1996 estos mismos autores2 utilizaron por primera vez el término «mullerianosis vesical» tras la descripción de 3 casos de endosalpingiosis vesical asociados a, al menos, una de las otras 2 lesiones de origen mulleriano, es decir, endocervicosis o endometriosis.
Presentamos un nuevo caso de mullerianosis vesical, el decimoquinto publicado hasta ahora, tratado satisfactoriamente con histerectomía y cistectomía parcial, tras una larga historia de sintomatología irritativa miccional y dolor hipogástrico de carácter cíclico.
Caso clínicoSe trata de una paciente de 49 años con el antecedente de 2 cesáreas previas a los 22 y 25 años de edad, y un largo historial de clínica relacionada con el tracto urinario inferior que comenzó a los 30 años de edad como dolor hipogástrico, tenesmo vesical y polaquiuria de varios días de evolución, tras finalizar cada periodo menstrual, sin hematuria macroscópica acompañante. Diez años después del inicio del cuadro clínico se le detectó un efecto masa en la cara posterior de la vejiga durante la realización de un estudio cistoscópico, por lo que fue sometida seguidamente a una resección transuretral de la neoformación con resultado de «tejido ectópico». Aunque se produjo una mejoría clínica inmediata, la paciente presentó recurrencia de la sintomatología a los 4 meses del tratamiento endoscópico, aun con un estudio con TAC que resultó normal.
A los 7 meses del procedimiento quirúrgico endoscópico se volvió a evidenciar en una cistoscopia de control una zona mamelonada en la cara posterior de la vejiga, por lo que se realizó una nueva resección transuretral, ya con 42 años de edad, con resultado anatomopatológico de «restos glandulares de carácter mulleriano».
La paciente refirió la reaparición de la sintomatología en la primera revisión, al cabo de un mes de la intervención, como dolor hipogástrico y polaquiuria en el periodo inmediatamente posterior a la menstruación, de varios días de evolución. Al cabo de un año la paciente presentó nuevamente una lesión papilar en la cara posterior de la vejiga en el estudio endoscópico.
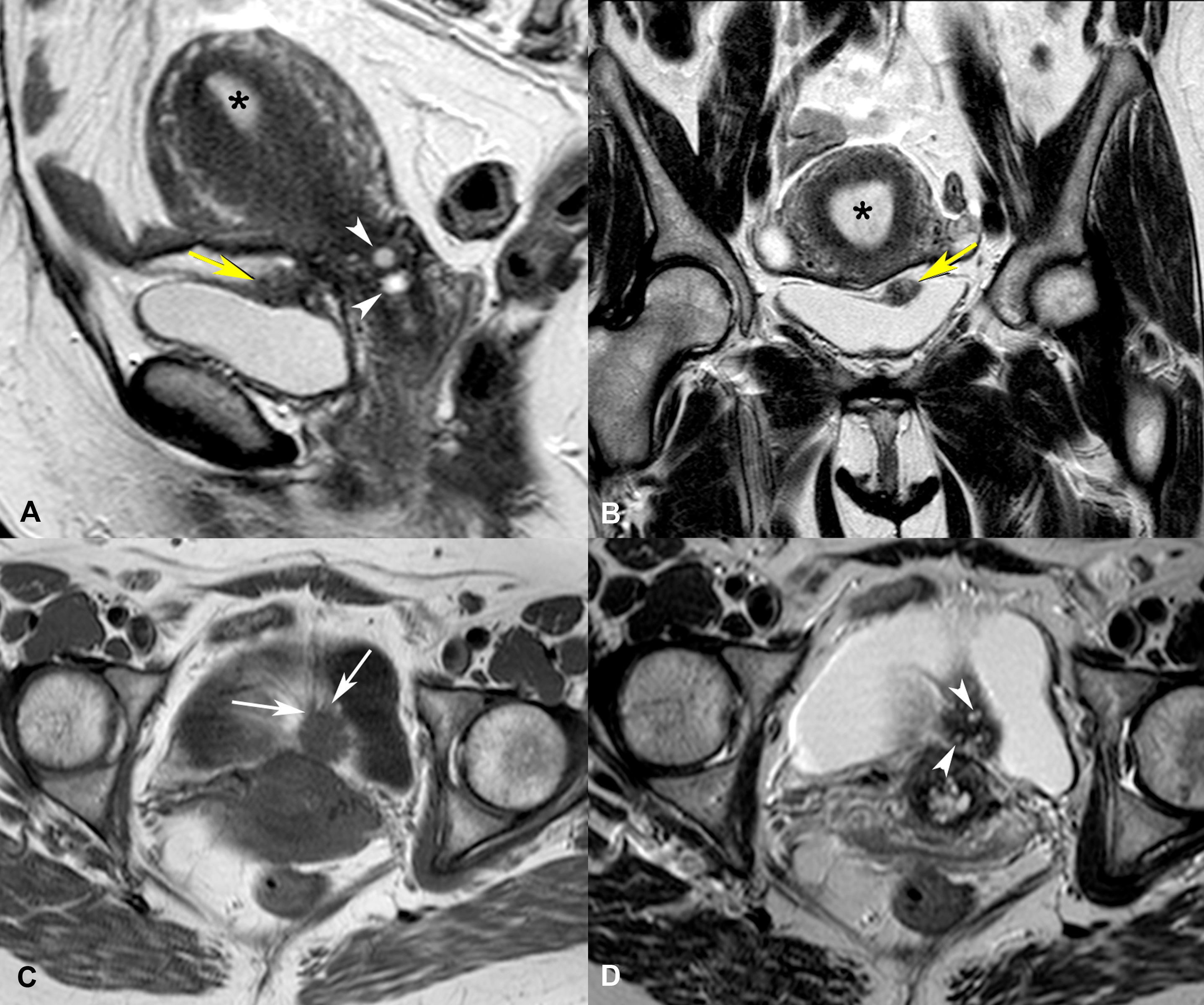
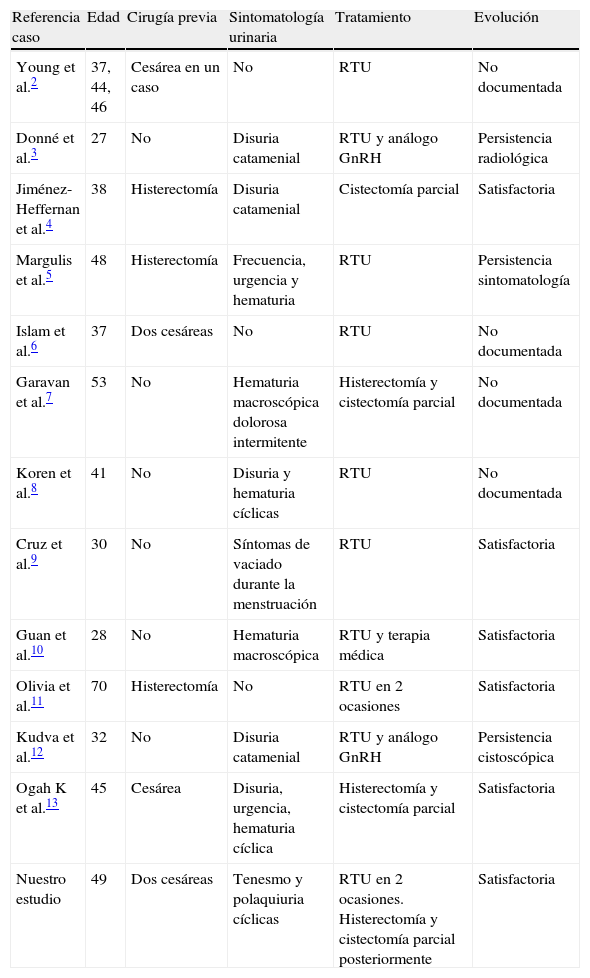
La paciente no acudió a la consulta hasta 3 años después. Una nueva cistoscopia continuó evidenciando la presencia de una lesión nodular con áreas papilares en la cara posterior de la vejiga. Se complementó el estudio con una RMN pélvica (fig. 1), en la que se observó un nódulo de 22×11×23mm, en íntimo contacto con la cúpula vesical, de señal heterogénea, con áreas hipo e hiperdensas y bordes espiculados.
A-D. Mullerianosis vesical. Imágenes de RM en planos sagital (A) y coronal (B). TSE-T2: nódulo hipointenso (flecha amarilla) adherido a la pared posterior de la vejiga, quistes de Naboth (puntas de flechas) en el cuello uterino, distensión de la cavidad endometrial por secreciones retenidas (asterisco) y pequeños quistes ováricos foliculares. Imágenes axiales TSE-T1 (C) y TSE-T2 (D): nódulo retrovesical de bordes mal delimitados, de señal intermedia en secuencias potenciadas en T1 (flechas) e hipointensa con pequeños focos muy hiperintensos en las potenciadas en T2, correspondiendo estos últimos a glándulas mucinosas (puntas de flecha).TSE-T1=turbo espín eco T1; TSE-T2=turbo espín eco T2.
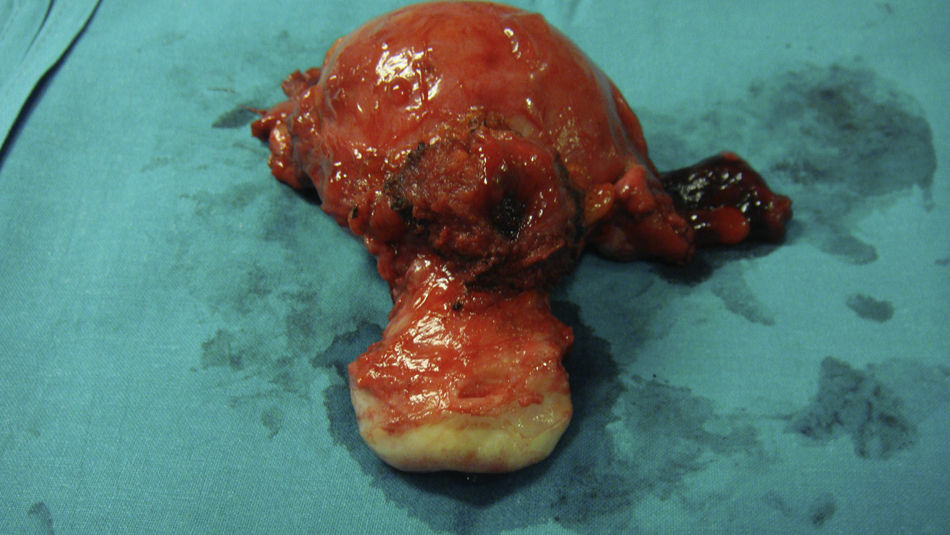
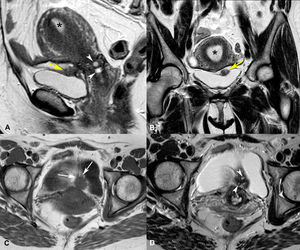
Ante los hallazgos de las pruebas realizadas, la persistencia de la clínica, la coexistencia de metrorragias y después de valorar las posibilidades terapéuticas con la paciente, se realizó laparotomía exploradora con el hallazgo de un nódulo de 2cm, aproximadamente, en la cara posterior de vejiga, intensamente adherido a un útero que era, por lo demás, normal. Finalmente, y como estaba previsto, se realizó una histerectomía con doble anexectomía y cistectomía parcial (fig. 2).
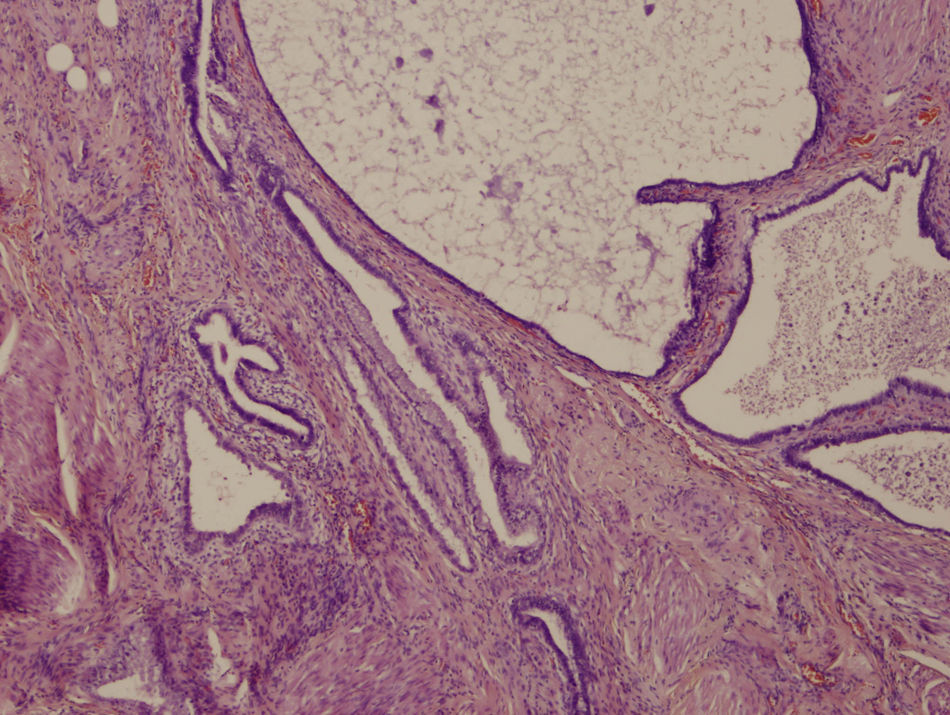
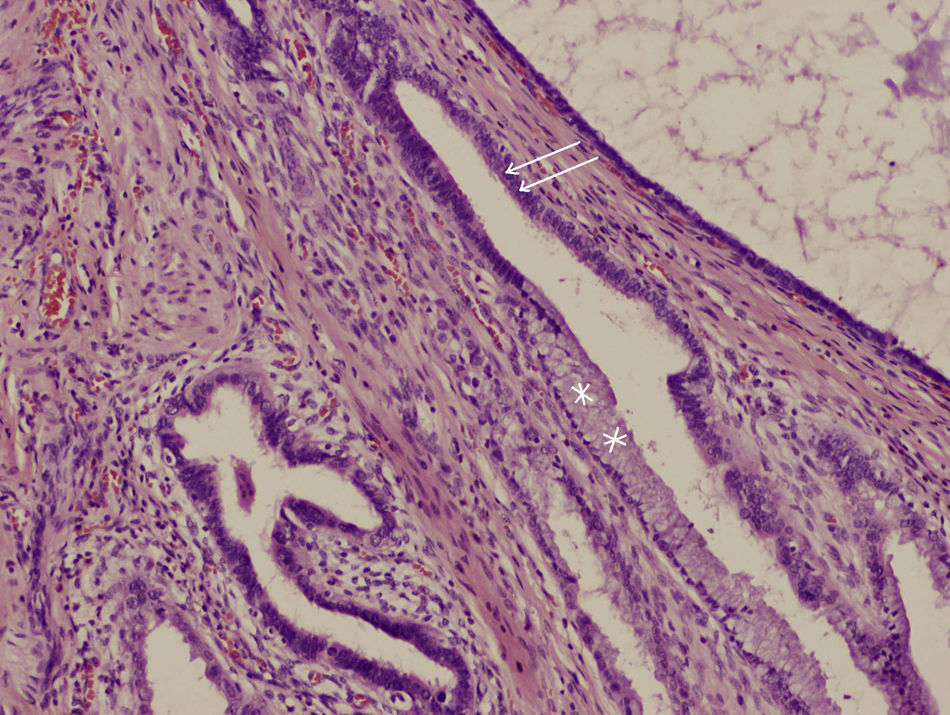
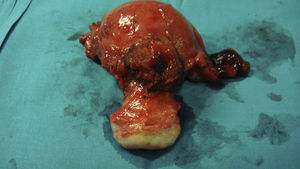
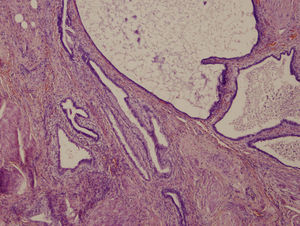
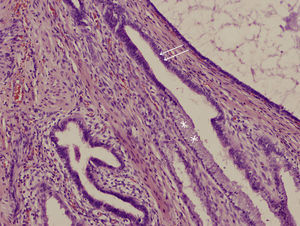
El resultado anatomopatológico (figs. 3 y 4) mostró la presencia de estructuras glandulares revestidas por epitelio cilíndrico, que en la mayoría de las áreas estudiadas era ciliado, compatible con endosalpingiosis, y en otras más escasas mucinoso, compatible con endocervicosis, incluso a veces en la misma glándula. En ningún área se reconoció estroma de tipo endometrial, por lo que se pudo descartar la presencia endometriosis concomitante.
Tras un año de seguimiento la clínica miccional que motivó todo el proceso previo ha desaparecido, con cistoscopia, sedimento de orina y estudio ecográfico normales en las distintas revisiones.
DiscusiónLa mullerianosis vesical es una rara y compleja lesión tumoral, compuesta de al menos 2 tipos de tejido ectópico de origen mulleriano, esto es, endometriosis, endocervicosis o endosalpingiosis en el espesor del músculo detrusor. Los aspectos diagnósticos y terapéuticos de los casos publicados hasta ahora, 15 incluyendo el nuestro, se resumen en la tabla 1. Se suele diagnosticar en mujeres en edad reproductiva, con media y mediana de 41 años (límites: 27-70 años). En 7 casos existió el antecedente de cirugía en el área pelviana y en 8 la sintomatología tuvo un carácter cíclico o recurrente. Al igual que ocurre con la endometriosis vesical, la resección transuretral puede no ser curativa ya que, debido al carácter transmural de la lesión, existe una alta probabilidad de perforación durante el procedimiento si la resección es completa14. Existe poca información en relación con el tratamiento médico en estos casos, en concreto con los agonistas de la hormona liberadora de gonadotrofinas. En los 2 publicados en los que se utilizó este tipo de medicación3,12 la respuesta fue parcial, posiblemente debido a que solo respondió el componente endometriósico asociado en esos casos.
Resumen de los aspectos clínicos y terapéuticos de los casos publicados de mullerianosis vesical
| Referencia caso | Edad | Cirugía previa | Sintomatología urinaria | Tratamiento | Evolución |
| Young et al.2 | 37, 44, 46 | Cesárea en un caso | No | RTU | No documentada |
| Donné et al.3 | 27 | No | Disuria catamenial | RTU y análogo GnRH | Persistencia radiológica |
| Jiménez-Heffernan et al.4 | 38 | Histerectomía | Disuria catamenial | Cistectomía parcial | Satisfactoria |
| Margulis et al.5 | 48 | Histerectomía | Frecuencia, urgencia y hematuria | RTU | Persistencia sintomatología |
| Islam et al.6 | 37 | Dos cesáreas | No | RTU | No documentada |
| Garavan et al.7 | 53 | No | Hematuria macroscópica dolorosa intermitente | Histerectomía y cistectomía parcial | No documentada |
| Koren et al.8 | 41 | No | Disuria y hematuria cíclicas | RTU | No documentada |
| Cruz et al.9 | 30 | No | Síntomas de vaciado durante la menstruación | RTU | Satisfactoria |
| Guan et al.10 | 28 | No | Hematuria macroscópica | RTU y terapia médica | Satisfactoria |
| Olivia et al.11 | 70 | Histerectomía | No | RTU en 2 ocasiones | Satisfactoria |
| Kudva et al.12 | 32 | No | Disuria catamenial | RTU y análogo GnRH | Persistencia cistoscópica |
| Ogah K et al.13 | 45 | Cesárea | Disuria, urgencia, hematuria cíclica | Histerectomía y cistectomía parcial | Satisfactoria |
| Nuestro estudio | 49 | Dos cesáreas | Tenesmo y polaquiuria cíclicas | RTU en 2 ocasiones. Histerectomía y cistectomía parcial posteriormente | Satisfactoria |
RTU: resección transuretral.
Como se puede observar en la tabla 1, de los 12 casos en los que se realizó tratamiento endoscópico solo en 3 los resultados fueron satisfactorios, aunque con menos de un año de seguimiento; en 5 no se hace referencia a la evolución y en otros 4 se objetivó la persistencia de la tumoración o la ausencia de mejoría de la sintomatología miccional. En casos como el nuestro, en los que la lesión está en íntimo contacto con el útero y la vejiga, la resección transuretral se limitaría a un simple beneficio en cuanto al diagnóstico, con escaso valor terapéutico, como así lo ha demostrado la evolución posterior.
Se han descrito casos de degeneración maligna del tejido mulleriano, incluso en la localización vesical, ya sea como carcinoma endometrioide7 o como adenocarcinoma de células claras15, por lo que sería deseable la extirpación completa de todo el tejido ectópico, bien mediante una resección transuretral amplia bien, si existen dudas en cuanto a la extensión del proceso, mediante cistectomía parcial.
El origen de la mullerianosis vesical ha sido objeto de varias teorías, entre las que destacan, al igual que en la endometriosis, la iatrógena o por implantación y la metaplásica. La primera se considera el resultado de una diseminación intraoperatoria de tejido de origen mulleriano durante procedimientos quirúrgicos en el área pelviana. En estos casos el resto de la pelvis estaría virtualmente libre de endometriosis. Así, se ha hallado el antecedente de cesárea en el 39% del total de los casos publicados de endometriosis vesical en la literatura española14. También apoyaría esta teoría el hallazgo de casos como el de una endosalpingiosis pura en una paciente con historia previa de cirugía pelviana por traumatismo, con lesión vesical asociada, con confirmación mediante estudio inmunohistoquímico de la coincidencia entre el tejido mulleriano hallado en la vejiga y los controles en la trompa de Falopio de la misma paciente16.
Sin embargo, la coexistencia de diferentes tipos de tejidos mullerianos de distinto origen anatómico, frecuentemente localizado en áreas hormonosensibles tales como la pared posterior de la vejiga, apoyan el mecanismo de la metaplasia, y un número creciente de publicaciones corroborarían esta teoría3,8,17.
Como conclusión, es necesario descartar la presencia de algún tipo de tejido de origen mulleriano en aquellas pacientes que se presenten en la consulta con sintomatología miccional de carácter cíclico o recurrente, tengan o no el antecedente de cirugía sobre el área pelviana, lo que podría orientar el diagnóstico y el tratamiento adecuados, evitando así un sufrimiento innecesario a la paciente por el retraso en el reconocimiento del proceso. La resección transuretral de la lesión vesical desempeña un importante papel en cuanto al diagnóstico, pero su valor en el tratamiento parece limitado, a menos que sea muy profunda, con el consiguiente riesgo de perforación. En estos casos la cistectomía parcial sería el tratamiento de elección.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener conflicto de intereses ni apoyo financiero en la elaboración del trabajo.