INTRODUCCION
La neurofibromatosis (NF) o enfermedad de Von Recklinghausen es un desorden de la cresta neural genéticamente transmitido. Se hereda con carácter autosómico dominante (gen NF del cromosoma 17). Afecta a una gran variedad de órganos, por ello las posibles manifestaciones clínicas que se pueden observar son múltiples: manchas parduscas en la piel de aspecto «café con leche», neurofibromas (nódulos en la piel y el tejido subcutáneo), afección del sistema nervioso central y periférico, desórdenes oculares, afecciones esqueléticas, del aparato digestivo y del sistema cardiovascular (aneurismas de aorta, carótida y arterias renales)1,2. A pesar de ser una enfermedad genética frecuente, se diagnostica raramente3,4. La NF y el embarazo acontecen en 1 de cada 3.000 nacimientos5.
Múltiples publicaciones revelan el efecto adverso que la NF puede tener en el embarazo, tanto para la salud de la madre como de su hijo. Es por esto que se debe considerar estos embarazos como de alto riesgo; en la literatura científica se sugiere constantemente la conveniencia de hacer su seguimiento en centros terciarios6,7.
Describimos el caso de una gestante con NF seguida en nuestro centro, con resultado de muerte fetal en el segundo trimestre del embarazo.
CASO CLINICO
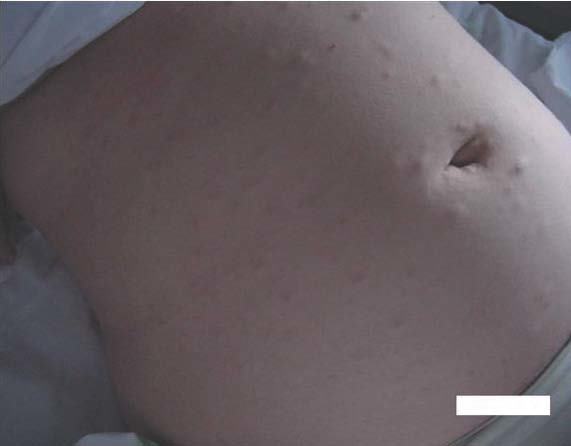
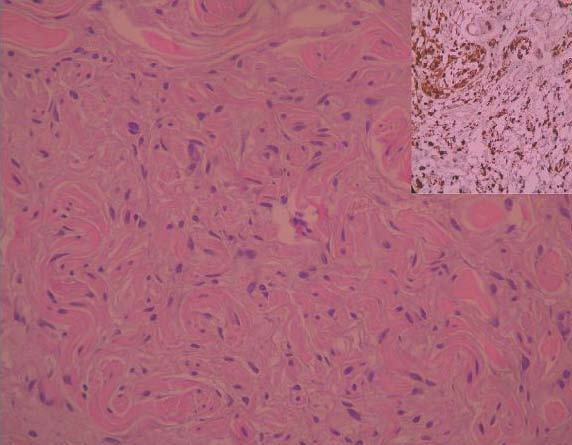
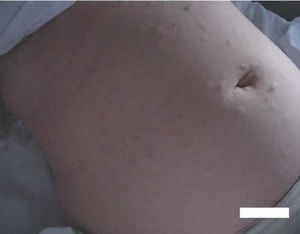
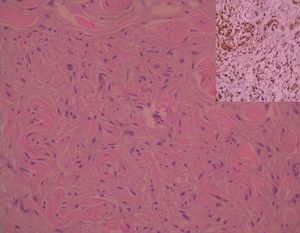
Paciente de 34 años, primigesta, de 24 semanas de embarazo, que acude a nuestro servicio por epigastralgia. La exploración concluye que se trata de un cuadro compatible con cólico nefrítico derecho. Ese cuadro cede con analgesia. Igualmente se observa un cuadro cutáneo con lesiones quísticas o seudoquísticas pruriginosas en el abdomen y la espalda (fig. 1), que fueron valoradas por el servicio de dermatología. Se realizó una biopsia de esas lesiones que confirmó la presencia de neurofibromas (fig. 2).
Figura 1.Lesiones quísticas y seudoquísticas de abdomen.
Figura 2. Proliferación intradérmica no encapsulada de células fusiformes entremezcladas con colágeno estromal (hematoxilina-eosina, x20). Esas células son S-100 positivo (recuadro superior derecho de la figura: S-100 x20).
La paciente no refirió antecedentes médicos, personales ni familiares de interés.
Durante el estudio se observó una presión arterial ligeramente elevada, que se trató y controló con 500 mg/8 h de alfametildopa. En la analítica destacaron: plaquetopenia leve (96.000 plaquetas/μl) y 20 mg/dl de proteínas en orina. El resto de las pruebas analíticas (bioquímica sanguínea, hematimetría y orina) fueron compatibles con la normalidad. Las serologías tuvieron los siguientes resultados: rubéola inmunizada, toxoplasma IgG positiva e IgM negativa, virus de la inmunodeficiencia humana (1+2) negativo, antígeno HBs negativo y lúes negativo. En este caso se consideró conveniente realizar serología y reacción en cadena de la polimerasa frente a parvovirus B19, que también dieron un resultado negativo. Durante el segundo trimestre se realizó un estudio genético fetal prenatal con amniocentesis en otro centro, que informó de un feto mujer cromosómicamente normal (46XX).
La radiografía de tórax y ecografía abdominal no mostraron ningún hallazgo patológico.
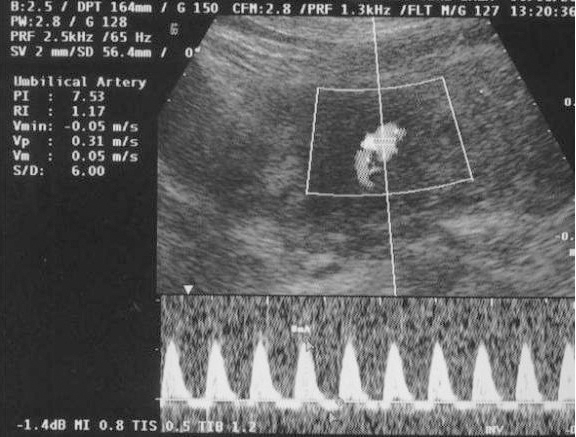
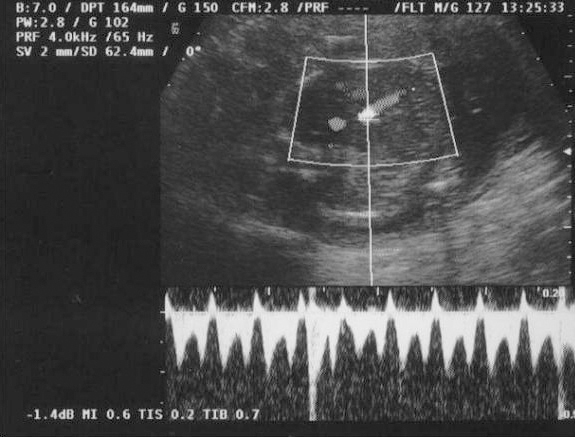
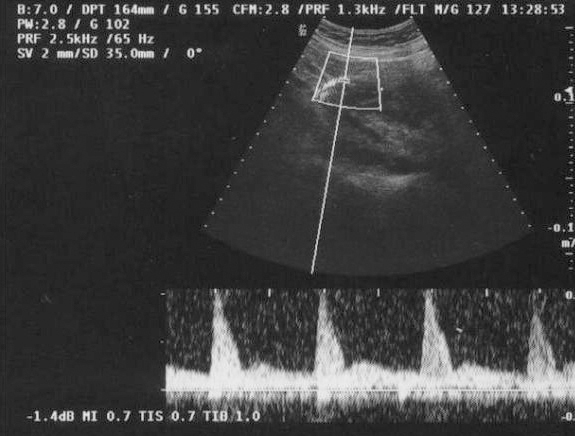
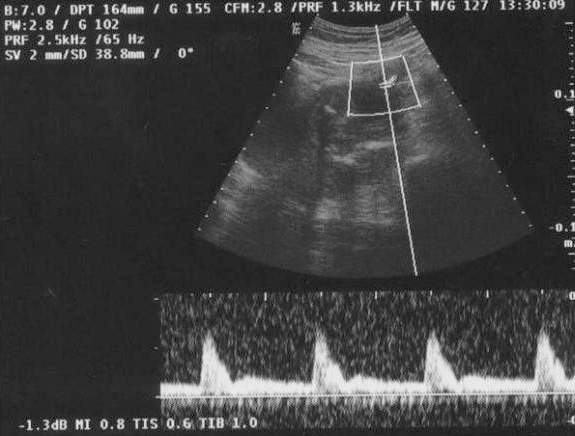
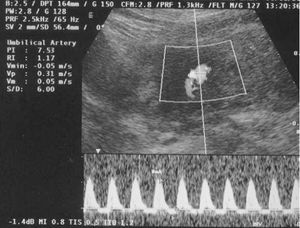
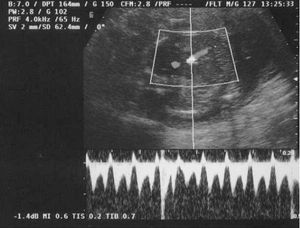
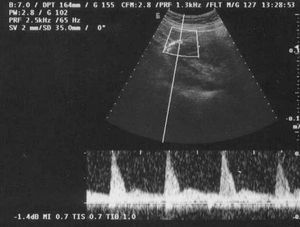
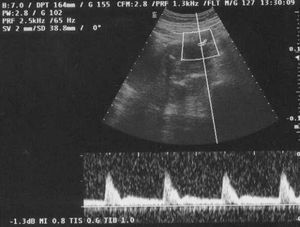
En la ecografía obstétrica se observó un feto afecto de crecimiento intrauterino retardado (CIR) tipo II severo y oligoamnios. El estudio Doppler fetal fue compatible con un patrón hemodinámico muy deteriorado en el territorio arterial (flujo reverso en la arteria umbilical; fig. 3) y venoso (flujo reverso en el ductus venoso fetal; fig. 4), ambos indicativos de hipoxemia y acidemia fetal. El estudio Doppler de las arterias uterinas maternas evidenció la presencia de profundas muescas en ambos lados (figs. 5 y 6). La paciente fue valorada en nuestro centro de referencia y se confirmaron los hallazgos referidos. Se concluyó que, dado la edad gestacional de la paciente, no se podía ofrecer ninguna opción de acabar el embarazo, por lo que fue seguida en nuestro centro periódicamente. Finalmente, en torno a la semana 27 de embarazo se confirmó por ecografía el diagnóstico de muerte fetal intraútero; se procedió a la inducción del parto con prostaglandinas vaginales. Se produjo un parto vaginal de un feto mujer de 520 g. La necropsia fetal informó de un feto sin malformaciones, con signos de hipoxia fetal y CIR, y placenta de tamaño disminuido con marcados signos de isquemia y extensas áreas de infarto.
Figura 3.Doppler fetal: flujo reverso en la arteria umbilical.
Figura 4.Doppler fetal: flujo reverso en el ductus venoso.
Figura 5.Doppler materno: notch protodiastólico en la arteria uterina derecha.
Figura 6.Doppler materno: notch protodiastólico en la arteria uterina izquierda.
Actualmente, la paciente, basándose en el asesoramiento recibido, está valorando la posibilidad de recurrir a la adopción.
DISCUSION
En pacientes afectas de NF y embarazadas, la literatura médica documenta un mayor riesgo de complicaciones, tanto para la madre como para el feto:
Preeclampsia que puede evolucionar a síndrome de HELLP y eclampsia6,8. La hipertensión inducida por el embarazo es la complicación más frecuente que puede aparecer en la gestante con NF (70% de los casos)9. En algún caso esta hipertensión es de origen renovascular8,10-13.
Muerte materna: cuando ocurre, suele deberse a hemorragias intracraneales masivas2,6 o rotura de aneurismas vasculares14.
Reactivación de un feocromocitoma silente hasta ese momento11.
Mayor proporción de nacimiento por cesárea respecto a las gestantes normales4,7,15.
Aparición de nuevos neurofibromas15, aumento de tamaño o incluso degeneración sarcomatosa de los preexistentes11.
Mayor riesgo de aborto espontáneo4,11,14,15, crecimiento intrauterino retardado1,3,4,7,11,15,16, oligohidramnios1,11, prematuridad7,9,15 y muerte fetal4,7,11,14,15. La mortalidad para algunos estudios es de 600 por 1.000 embarazadas con NF.
Otro dato importante es que la fertilidad de las pacientes con NF no parece afectarse4,14,17.
Todo lo anterior nos permite concluir que el embarazo en una mujer con NF debe considerarse como un embarazo de alto riesgo por sus potenciales complicaciones graves para la madre y para el feto, y requerirá de una vigilancia muy estrecha4,6,7, preferiblemente en centros terciarios por equipos multidisciplinarios6,7,9,14,17,18. Algunos autores sugieren incluso que el embarazo debe terminarse y la paciente, esterilizarse19. Es importante, previo al embarazo, ofrecer a la paciente un consejo genético apropiado, no sólo por los efectos adversos recíprocos entre la enfermedad y el embarazo y los riesgos para el feto, sino también por la posibilidad de que el feto herede la enfermedad materna. Si la paciente finalmente decide intentar un embarazo, deberá realizarse un examen médico completo antes de la concepción y si está afecta de una NF severa se debe desaconsejar el embarazo a la gestante.
Correspondencia:
Dr. A.J. Heredia Ruiz.
Servicio de Obstetricia y Ginecología. Hospital General Básico de Baza.
Ctra. Murcia, s/n. Granada. España.
Correo electrónico: aherediar@terra.es
Fecha de recepción: 8/5/06.
Aceptado para su publicación: 15/11/06.