INTRODUCCION
El parto pretérmino es el que ocurre antes de las 37 semanas de gestación (menos de 259 días a partir del primer día de la última menstruación), acordado por la Organización Mundial de la Salud (OMS) (1970-1977)1-6. El límite inferior de la edad gestacional entre el parto pretérmino y el aborto es, de acuerdo con la OMS, de 22 semanas o 500 g de peso o 25 cm de corona a rabadilla1,3-5. Estos parámetros, modificados por la Federación Internacional de Ginecólogos y Obstetras, con un límite diagnóstico superior de 37 semanas y un inferior de 20 semanas, son los que se usan en Cuba6. El parto pretérmino es una de las causas más importante de morbilidad y mortalidad perinatal. Su incidencia mundial es aproximadamente del 8-10% del total de partos, y en Cuba este índice oscila entre el 8 y el 9%1,3,6. Las infecciones cervicovaginales se han considerado durante muchos años, y aún en la actualidad, como una de las principales causas de parto pretérmino y de aborto espontáneo. Se han identificado varios gérmenes como agentes causales; entre ellos, los más frecuentes son: Trichomonas vaginalis, Gardnerella vaginalis y gérmenes anaerobios, como Mobiluncus spp. y Bacteroides spp. Otros gérmenes son Chlamydia trachomatis, Candida albicans y Streptococcus del grupo B. El ascenso de los gérmenes patógenos a la cavidad uterina y los anejos fetales produce una reacción inflamatoria local, deciduiditis, o miodeciduiditis, y corioamnionitis. En función del alcance de estos gérmenes aumenta la síntesis de sustancias útero-estimulantes, que a su vez conlleva el inicio del trabajo de parto, acortando de esta manera el tiempo de evolución de la gestación que no ha llegado aún a término4,7,8. El parto pretérmino es hoy día en Cuba uno de los principales problemas obstétricos. El 75% de las muertes perinatales y el 50% de las anormalidades neurológicas son atribuibles directamente a la prematuridad6,9. En los últimos años, en Cuba, se ha observado una disminución significativa en las tasas de morbimortalidad perinatal, pero a pesar de los avances en perinatología, el futuro neurológico y el desarrollo psíquico de los niños nacidos pretérmino que sobrevivieron continúa siendo incierto6. Esta situación nos ha impulsado a realizar este trabajo, buscando la posible relación entre la presencia de gérmenes patógenos de la microflora vaginal de la embarazada y el parto pretérmino en nuestro medio, y contribuir así a la disminución la morbimortalidad maternoinfantil asociada de origen infeccioso en el parto pretérmino y obtener recién nacidos vivos con mejores posibilidades de un desarrollo saludable.
MATERIALES Y MÉTODO
Se realizó un estudio prospectivo, descriptivo e investigacional, durante un período de 6 meses a 285 mujeres embarazadas ingresadas con el diagnóstico de signos de alarma de amenaza de parto pretérmino, o amenaza de parto pretérmino, en el Hospital Ginecobstétrico Docente Provincial Ana Betancourt de Mora, de Camagüey. De ellas, 155 grávidas presentaron el parto antes de las 37 semanas de gestación, de las cuales 147 constituyeron nuestra muestra de estudio. Se realizó a las gestantes un examen directo y microbiológico de las secreciones cervicovaginales y un estudio colposcópico en búsqueda de lesiones de la mucosa exocervical y vaginal, características de la presencia de patógenos cervicovaginales. Se aplicó el seguimiento y el tratamiento de amenaza de parto pretérmino, tal como establece el protocolo de trabajo de nuestro centro; fueron excluidas del estudio 8 grávidas, que no cumplían este protocolo. Se confeccionó un formulario según la bibliografía revisada y los criterios de expertos, al cual se transcribió la información obtenida de los expedientes clínicos y las entrevistas individuales, que constituyeron la fuente primaria de datos. Las variables reflejadas por este registro secundario de la investigación incluyen: datos personales, antecedentes ginecológicos y obstétricos, métodos diagnósticos empleados con sus resultados, tipo de tratamiento impuesto, datos del parto y de la morbilidad materna y neonatal. Los datos obtenidos se procesaron en un microodenador y se aplicó un análisis estadístico descriptivo, una distribución de frecuencias y porcentajes, además de un test de hipótesis de proporciones. Los resultados se expresaron en tablas.
RESULTADOS
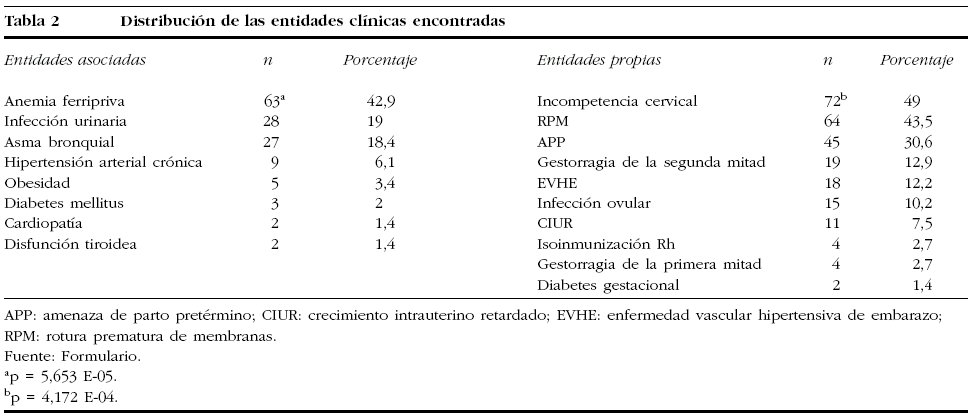
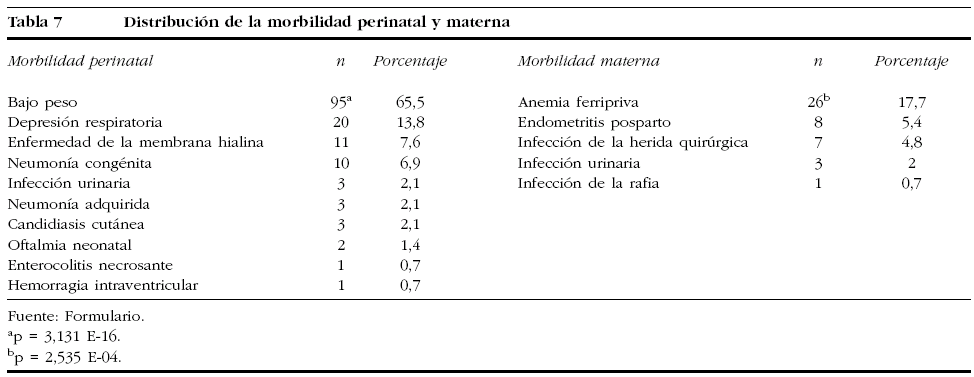
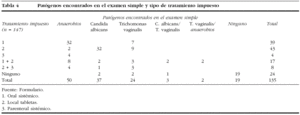
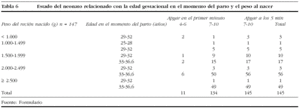
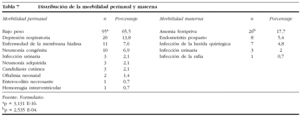
En el período abarcado por nuestro estudio, un total de 285 grávidas fueron ingresadas por signos de alarma de amenaza de parto pretérmino y amenaza de parto pretérmino; de ellas, 155 presentaron el parto antes de las 37 semanas, cifra que representa el 4,9% del total de los 3.172 partos atendidos en nuestro centro. En ese mismo período, la tasa de mortalidad infantil registrada fue del 6,6% del total de nacimientos (11 fallecidos); de éstos, 5 (45,5%) fueron asociados al parto pretérmino. En la tabla 1 se analiza la edad y la paridad de las gestantes; el grupo de edad más representado de nuestro estudio fue el de 26-30 años; las nulíparas representaron al 52,4% de la muestra de estudio; este predominio de las nulíparas y el grupo de edad de 26-30 años coincide con lo planteado por otros investigadores7,8,10: la gestación en edades extremas de la fertilidad constituye un mayor riesgo demográfico de prematuridad1,2,4. A pesar de los avances de nuestro Programa de Atención Materno-Infantil, aún se encuentra una proporción elevada de gestantes adolescentes en nuestra serie. Se informa que en las últimas 2 décadas la tasa de partos en nulíparas fue de más del doble en mujeres de 30-39 años, y aumentó en un 50% en las de 40-44 años1,3,10. Se ve reflejado sin lugar a dudas cómo ha disminuido la multiparidad en Cuba, hecho que se debe en gran parte a las acciones de salud ya mencionadas, orientadas por el Departamento Materno Infantil del país. En relación con las entidades asociadas y propias del embarazo señaladas en la tabla 2, un total de 101 (68,7%) embarazadas fueron portadoras de una entidad clínica asociada a la gestación; se observó que la más predominante de ellas fue la anemia ferripriva. La entidad clínica propia de la gestación más frecuente fue la incompetencia cervical; otras entidades propias destacadas en nuestra serie fueron la amenaza de parto prétermino y la rotura prematura de membranas. Es indudable que la incompetencia cervical y la rotura de membranas aumentan la frecuencia de parto pretérmino1,2,4,5. Se sabe que tanto la salud materna previa a la gestación, las posibles enfermedades asociadas y las dependientes de ésta son factores determinantes en la génesis del parto pretérmino1,2,5,11. En la tabla 3 observamos el predominio de los gérmenes anaerobios responsables de la vaginosis bacteriana observado en nuestra investigación, que constituyó el 34% de la muestra de estudio, seguido en orden de frecuencia por C. albicans y T. vaginalis en el 24,7 y el 16,3%, respectivamente, un hecho constatado en otros estudios8,10,12-14. Debe destacarse la presencia de gérmenes no detectados al examen simple, sino al cultivo de las secreciones cervicovaginales en 12 pacientes, un total de 22 embarazadas presentaban cultivo positivo a patógenos cervicovaginales; primaron Enterococcus sp., Staphylococcus coagulasa negativo en el 41 y el 27,3%, respectivamente. La invasión y la multiplicación de patógenos de las membranas ovulares y dentro de la cavidad intraamniótica se conoce como infección ovular, está causada por una variedad de microorganismos y ha surgido como una causa posible de rotura de membranas, trabajo pretérmino o ambos fenómenos1,4,5. En el análisis de diversas investigaciones realizado por Romero y Mazor4 se observó que la infección ovular se correlaciona con la rotura prematura de membranas, y el trabajo de parto pretérmino con una tasa del 27-33%. Al examinar la bibliografía revisada, se puede concluir que la vía de acceso principal para las infecciones intrauterinas es la ascendente desde la vagina y el cuello uterino1,9,14. Al relacionar los patógenos encontrados en el examen simple con el tipo de tratamiento impuesto (tabla 4), se observa que los esquemas terapéuticos más utilizados fueron los antimicrobianos de acción local (vaginal) y los antimicrobianos orales de acción sistémica, en el 27,9 y el 27,2% de los casos, respectivamente. El tipo de esquema antimicrobiano puede tener importancia en la prevención de esta entidad, dado que algunos de los agentes antimicrobianos pueden empeorar los resultados finales7,14,15. A partir de este concepto, se observa una tendencia cada vez mayor a prescribir macrólidos antes que agentes betalactámicos en los esquemas de tratamiento sistémico oral y parenteral, pues los primeros no provocan la liberación de endotoxinas ni de prostaglandinas, sustancias que, según se ha documentado, son capaces de producir el estímulo del músculo uterino, al ejercer su efecto antimicrobiano1,4,8,14,15. Igualmente, se prefiere el uso de agentes con acción sistémica respecto a los de acción local, por su mejor espectro antimicrobiano, incluso como medida profiláctica del parto pretérmino. No obstante, los elevados costes de estos agentes ha conllevado que en muchos países subdesarrollados se utilicen alternativas menos costosas y, en muchos casos, menos efectivas6,7,14,15. La eficacia del tratamiento inicial impuesto influye mucho en la duración del proceso investigacional; es más breve cuanto más específica es la terapéutica para el germen causante de la infección vaginal. El fin de todo ello es la prolongación de la gestación, con la consiguiente reducción de la morbimortalidad perinatal y la morbilidad materna1,4,14,16. En la tabla 5 se relaciona la edad gestacional en que se efectuó el diagnóstico de infección por patógenos cervicovaginales y la alcanzada en el parto; se pudo conocer que en el 78,9% de las pacientes el parto se presentó entre las 33 y 36,6 semanas de gestación. La edad gestacional promedio durante el parto fue de 33,6 ± 3 semanas. La eficacia del tratamiento inicial impuesto influye mucho en la duración del proceso investigacional; es más breve cuanto más específica es la terapéutica para el germen causante de la infección vaginal8,14,15. En nuestra investigación, el 58,5% de las gestantes necesitaba 2 exámenes de las secreciones cervicovaginales después del diagnóstico inicial de patógenos causantes de infección vaginal, realizado en todas ellas antes de las 33 semanas de gestación. La efectividad de la terapéutica y las medidas aplicadas se refleja en el hecho de que el 78,9% de las grávidas presentaron el parto a las 33-36,6 semanas de gestación. Al relacionar el peso y el estado al nacer (tabla 6), registramos que 59 (40,1%) y 50 (34%) de los niños tuvieron un peso al nacer de 2.000-2.499 y >= 2.500 g, respectivamente. El peso al nacer promedio de la muestra de estudio fue de 1.082,7 ± 672 g. En 3 neonatos el peso registrado fue de menos de 1.000 g. De un total de 145 nacidos vivos, 134 (92,4%) fueron niños sanos. Al primer minuto 11 neonatos estaban deprimidos y ninguno al quinto. Como dato de interés, se observó que se obtuvo un test de Apgar favorable al minuto de vida en 114 (93,4%) de los 126 recién nacidos entre las 33 y 36,6 semanas de gestación, y en 19 (86,4%) de los 22 nacidos entre las 29 y 32 semanas. Dos (1,4%) niños tuvieron un peso inferior a 1.000 g, 3 (2,1%) de 1.500-1.999 y 6 (4,1%) de 2.000-2.499 g. El test de Apgar al primer minuto determina la necesidad de reanimación inmediata, pero el recuento a los 5 min está relacionado más estrechamente con la morbimortalidad perinatal; además, tanto la edad gestacional como el peso al nacer son factores que cabe considerar ante el test de Apgar bajo1,2. Robertson et al16 observaron una reducción acentuada en la incidencia del síndrome de dificultad respiratoria con el incremento en la edad gestacional, de un 31% a las 33 semanas a un 13% a las 34 semanas, y de un 6% entre las 35 y las 38 semanas. Sin embargo, en nuestra investigación se encontró una relación significativa entre el test de Apgar bajo y la edad gestacional respecto al 80% de los neonatos evaluados de moderadamente deprimidos al primer minuto de vida, nacidos entre las 33 y las 36,6 semanas de gestación, que representaron el 7,6% de los niños en nuestra serie. El bajo peso al nacer y el parto pretérmino se asociaron claramente con altas tasas de morbimortalidad perinatal por diversos autores1,2,7,12. Al describir la morbilidad perinatal, aclaramos que más de una variable de morbilidad estuvo presente en algunos neonatos; la más frecuente fue el bajo peso al nacer (tabla 7), representada por el 65,5% de los recién nacidos. Se registraron 5 muertes perinatales. Se observó además una diferencia estadísticamente significativa del bajo peso con respecto a la morbilidad encontrada en otras entidades. Se ha relacionado las infecciones cervicovaginales anteparto a los resultados perinatales obtenidos, especialmente cuando se asocia a la prematuridad del producto de la concepción, en el cual se producen infecciones adquiridas intraútero, en el período intraparto o posterior a éste. Uno de los factores que favorecen este aspecto es la rotura prematura de membranas, presente con elevada frecuencia en los partos pretérmino9,12,15. Otras entidades observadas en relación con la prematuridad incluyen la depresión respiratoria y la hemorragia intraventricular, con una frecuencia del 5-10% y hasta del 20%, respectivamente10,16.
En la distribución de la morbilidad materna destacó la anemia en el 17,7% de los casos, seguida por la endometritis posparto, la infección de la herida quirúrgica y la infección urinaria. Vale dilucidar que algunas madres presentaron más de una morbilidad posparto. La anemia puerperal está condicionada por múltiples factores, que incluyen los cambios fisiológicos del embarazo y las necesidades del feto en desarrollo, además del valor hemoglobínico y la valoración nutricional con que haya comenzado la gestación5.
CONCLUSION
Hay una fuerte relación entre la presencia de patógenos cervicovaginales y el parto pretérmino, ante la cual vale destacar el reconocimiento de las gestantes de riesgo y la detección precoz de estos gérmenes, mediante pruebas tan sencillas a nuestro alcance como el exudado vaginal simple, además del tratamiento preciso y oportuno de las infecciones que producen, lo cual nos ayudará a reducir la elevada morbimortalidad perinatal que conlleva esta asociación.
Correspondencia:
Dr. J. Essien.
Hamilton Estate.
PO Box 786. Nevis. St. Kitts-Nevis, WI. United States.
Correo electrónico: johnessien@medscape.com
Fecha de recepción: 7/11/2005.
Aceptado para su publicación: 20/12/2006.