Casos clínicos
Tromboflebitis de la vena ovárica: a propósito de un caso
Thrombophlebitis of the ovarian vein: a case report
M. T. Castillo
M. A. Checa
C. Basil
R. Carreras
Servicio de Obstetricia y Ginecología
Hospital Universitari del Mar. Barcelona
Correspondencia:
Dra. M. T. Castillo Vico
Servicio de Obstetricia y Ginecología
Hospital Universitari del Mar
Passeig Marítim, 25-29
08003 Barcelona
Fecha de recepción: 9/12/99
Aceptado para publicación: 13/3/00
Castillo MT, Checa MA, Basil C, Carreras R. Tromboflebitis de la vena ovárica: a propósito de un caso. Prog Obstet Ginecol 2000;43:279-282.
INTRODUCCIÓN
La trombosis de vena ovárica es una entidad poco frecuente como complicación de la gestación y del puerperio y que constituye una situación clínica potencialmente grave. Requiere un tratamiento inmediato para evitar las complicaciones que de ésta pueden derivarse.
El primer caso de trombosis de la vena ovárica que hay en la literatura fue descrito por Williams en 1909, la cual fue diagnosticada postlaparotomía(1). En esta época el diagnóstico era eminentemente clínico, ya que no se disponía de las exploraciones morfológicas complementarias que actualmente tenemos al alcance. Por este motivo, hoy en día para realizar el diagnóstico de trombosis es indispensable la demostración de la misma por imagen.
DESCRIPCION DEL CASO
Paciente secundigesta de 18 años de edad sin hábitos tóxicos ni alergias medicamentosas. PARA: 1/0/0/1, parto eutócico a término de feto hembra de 3.270 g, que requirió transfusión de hematíes por atonía uterina en 1997. Gestación actual controlada en Chile, su país de origen. Realizó un único control en consultas externas de nuestro centro en la semana 37,3 de gestación, no aportando informes ecográficos y la única analítica disponible fue una serología luética negativa.
En la semana 38,4 de gestación ingresa en sala de partos con el diagnóstico de rotura prematura de membranas. Las condiciones obstétricas al ingreso correspondían a un cuello centrándose, acortado un 50 por 100, permeable dos dedos y con una presentación cefálica insinuada. La hemoglobina y hematocrito preparto fue 10,4 g/l y 31,2 por 100, respectivamente.
Tras comprobar la normalidad en las constantes maternas y el registro cardiotocográfico fetal, se instauró perfusión endovenosa con oxitocina según protocolo. A las siete horas postingreso se indicó la finalización del parto mediante cesárea con el diagnóstico de parto estacionado, obteniéndose un feto hembra de 3.315 g, Apgar 9-10, pH-venoso 7,36 y pH-arterial 7,29. La intervención y el puerperio inmediato transcurrieron sin incidencias. Se mantiene tratamiento con analgesia, hierro y enoxaparin 20 mg/24 h vía subcutánea. A las 72 horas postcesárea inicia síndrome febril con patrón en agujas sin otra sintomatología clínica, no encontrándose a la exploración ningún foco séptico. Se cursan hemocultivos, radiografía de tórax, sedimento urinario, cultivos de loquios y del seroma de herida quirúrgica que resultan ser negativos. Asimismo se inicia cobertura antibiótica con ceftriaxona y clindamicina. Ante la persistencia del cuadro febril como única manifestación clínica se practica TAC abdómino-pélvico que informa de la existencia de una trombosis de la vena ovárica derecha, que abarca todo su trayecto, con evidencia de trombosis parcial de la vena cava inferior a nivel de su confluencia con la vena ovárica. Se inicia tratamiento anticoagulante con heparina sódica: 20.000 UI/24 h EV en bomba de perfusión continua a 21 ml/h en suero glucosado al 5 por 100 (500 ml/24 h). Para descartar microembolismos se practica gammagrafía pulmonar ventilación-perfusión y ecocardiograma, que resultaron normales.
A las 48 horas del primer TAC, e iniciado el tratamiento anticoagulante, la paciente presentó dolor en fosa lumbar derecha que irradia a FID, por lo que se practicó nuevo TAC y una angioRMN en los que se visualiza un discreto aumento en el volumen del trombo en VCI y en el componente de ectasia del uréter derecho, explicable por la relación anatómica entre éste y la vena ovárica trombosada. Se aumentan las dosis de heparina sódica a 26.000 UI/24h y se modifica la pauta antibiótica: cefotaxima, clindamicina y doxiciclina, remitiendo el cuadro álgico y febril a los cuatro días del inicio de este tratamiento.
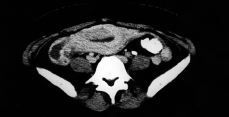
A los diez días del tratamiento con heparina sódica inicia el tratamiento con acenocumarol 2 mg/día. Tras el alta a la paciente se recomienda seguir controles ambulatorios de sintrom y posterior seguimiento morfológico de la trombosis mediante la realización de un TAC (Figs. 1 y 2).
Figura 1. TAC abdómino-pélvico de la paciente; se observa trombosis de vena ovárica derecha y su relación con anejos y útero.
Figura 2. AngioRMN en la que se observa la trombosis de la vena ovárica derecha en su confluencia con la vena cava inferior.
DISCUSIÓN
La trombosis de vena ovárica ocurre en aproximadamente uno de cada 2.000 partos. Su localización en la mayoría de las pacientes es unilateral, en el lado derecho (80 por 100) más frecuente que el el izquierdo (6 por 100), y el bilateral en el 15 por 100 de las pacientes(2). Aunque la mayoría de casos recogidos en la literatura se describen como complicación del puerperio; la trombosis de vena ovárica se puede originar después de traumatismos pélvicos, cirugía pélvica, enfermedad inflamatoria pélvica, patología neoplásica, útero polimiomatoso, mola hidatiforme, absceso perirrectal, radioterapia pélvica y durante la gestación. En 1993, Grant et al(1) mencionan como factores de riesgos, la inducción de la ovulación con gonadotropinas, la torsión de ovario y el hábito tabáquico durante la gestación.
Para explicar su fisiopatología, la mayoría de autores sostienen la hipótesis que la trombosis se produce como resultado de una tromboflebitis por combinación del éstasis del flujo sanguíneo en el postparto, de la lesión tisular endotelial con componente bacteriano y del estado de hipercoagulabilidad en la gestación y el puerperio; favorecido por el incremento del calibre en la vena ovárica derecha, que al final de la gestación puede representar hasta un 300 por 100, acompañándose de una disminución de la presión intraluminal(1,3). La endometritis coexiste en un 67 por 100 de las pacientes; sin embargo, la mayoría de autores no incluyen demostración bacteriológica de la misma(4). Según Grant et al, la trombosis asintomática puede iniciarse espontáneamente y reabsorberse durante el embarazo y puerperio, mostrándose aparente sólo si se complica, sea por infección, embolismo, obstrucción venosa o infarto ovárico. La dextropreponderancia de la trombosis de vena ovárica postparto ha sido explicada tradicionalmente como resultado del flujo retrógrado en la vena ovárica izquierda. Es probable que también sea el resultado de otros dos factores, de la rotación del útero grávido hacia el colon derecho y la relación anatómica del uréter derecho con la vena del mismo lado, que producirían compresión sobre la vena ovárica(1,6-8).
En la clínica trombosis de vena ovárica postparto se describe la combinación de fiebre en agujas, dolor pélvico, la mayoría de veces localizado en el lado derecho, y que puede irradiarse a la región lumbar. A la exploración se halla, a menudo, una masa blanda y dolorosa laterouterina, la leucocitosis es muy frecuente(1,9). Algunas pacientes presentan aisladamente fiebre postparto. Incluso hay varias publicaciones que describen la trombosis de vena ovárica asintomática, pre y postparto(11,12). También se han descrito náuseas, vómitos e íleo en algunas pacientes, que las hacía indistinguibles de una apendicitis. Dentro del diagnóstico diferencial encontramos entidades como apendicitis, tromboflebitis pélvica séptica, peritonitis, torsión anexial, pielonefritis, absceso tuboovárico, gestación ectópica e invaginación intestinal(1). Como complicaciones destacan la extensión del trombo al interior de la vena cava inferior y venas renales, el riesgo potencial de presentar tromboembolismo pulmonar, alteraciones en el sistema venoso de las extremidades inferiores y obstrucción ureteral(13,14).
Como hemos señalado al principio, en una época anterior el diagnóstico de la trombosis de vena ovárica era eminentemente clínico, de tal forma que Brown y Munsick recomendaban la confirmación diagnóstica con una exploración bajo anestesia cuando los hallazgos clínicos eran equívocos(9). Así pues, antes del uso del TAC y la ecografía la trombosis de vena ovárica era muy difícil de diagnosticar, sólo un 16-20 por 100 de los casos eran detectados sin laparotomía(15). Actualmente el TAC y la RMN son pilares en el diagnóstico por imagen de la trombosis de la vena ovárica. La ecografía es muy útil para delimitar la localización y extensión del trombo con facilidad; sin embargo, la interposición del gas intestinal circundante puede dificultar la visualización de la vena ovárica(1,6,16).
El diagnóstico por TAC de la trombosis de vena fue descrito en 1980 por Zerhouni et al(17). Tres son los criterios para su diagnóstico: aumento del tamaño de la vena trombosada, disminución de la densidad de la luz vascular y un aumento en la definición de la pared vascular. Aunque el TAC es más exacto que la ecografía, el primero conlleva el uso de contraste endovenoso y está limitado por la inestabilidad de la imagen en la visualización de diferentes planos. Además, con la sensibilidad de la RMN es posible diferenciar entre flujo sanguíneo circulante, la trombosis aguda (de menos de una semana) y la trombosis subaguda (más de una semana y menos de un mes)(1,6,18).
Desde 1960 la trombosis de vena ovárica ha sido tratada con anticoagulación, siendo la heparina el tratamiento de elección. Diversos estudios nos orientan hacia la duración de éste, pero de unos siete a diez días con heparina seguidos de varios meses con anticoagulantes dicumarínicos parece una pauta adecuada. Entre las pacientes con signos de infección, de siete a diez días de tratamiento antibiótico de amplio espectro para cubrir los patógenos cervicales y endometriales de rutina. Si el cultivo cervical y/o endometrial es positivo nos puede ayudar en la elección de los antimicrobianos. No se han descrito muertes en las mujeres que han recibido tratamiento postparto y el embolismo pulmonar es raro. De 24 pacientes intervenidas sin razón, Munsik et al describen cuatro muertes, mientras que las 13 pacientes tratadas con antibióticos y anticoagulantes curaron todas(5). El tratamiento quirúrgico sólo se dirige a las pacientes que no han respondido favorablemente al tratamiento anticoagulante y antibiótico. Se ha descrito resolución espontánea de la trombosis vena ovárica en puérperas y pacientes oncológicas, siendo documentada con TAC(1,19).
El diagnóstico de trombosis de vena ovárica debe ser considerado si en el postparto la paciente presenta dolor abdominal o pélvico, fiebre y una masa dolorosa en pelvis. Numerosos autores señalan que esta entidad sería infradiagnosticada. Por este motivo el TAC y la RMN pueden conducirnos a diagnosticar más frecuentemente la trombosis de vena ovárica, incluso futuras investigaciones podrían alcanzar a establecer la incidencia de la trombosis de vena ovárica periparto oculta y asintomática, y subsecuentemente los porcentajes de reabsorción espontánea, de infección y de embolia. El papel etiológico que puede jugar la trombosis de vena ovárica en el desarrollo de la trombosis venosa profunda en las extremidades inferiores y el embolismo pulmonar durante el embarazo y el parto está aún por aclarar.
BIBLIOGRAFIA
1 Grant R. Simons, David R. Piwnica-Worms, Samuel Z. Goldhaber. Boston, Mass: Ovarian vein Thrombosis. Am Heart J, 1993;126:641-7.
2 Julia Zuckerman, Deborah Levine, Michelle MJ McNicholas, Suzanne Konopka, Allison Goldstein, Robert R. Edelman. Imaging of Pelvic Postpartum Complications. AJR 1997;168: 663-8.
3 Hodgkinson CP. Physiology of the ovarian veins during pregnancy. Obstet Gynecol 1953;1:26-37.
4 Dunnihoo DR, Galaspy JW, Wise RB, Otterson WN. Postpartum ovarian vein thrombophlebitis: a review. Obstet Gynecol Surv 1991;46:415-427.
5 Munsik RA, Gillanders LA. A review of the syndrome of puerperal ovarian vein thrombophlebitis. Obstet Gynecol 1981;36: 57-66.
6 Brigitte Martin, George P. Mulopulos, Patrick J. Bryan. MRI of puerperal Ovarian-Vein Thrombosis (Case report) 1986;147: 291-2.
7 Reynolds SRM. Right ovarian vein syndrome. Obstet Gynecol 1971;37:308-13.
8 Maull KL, VanNagell JR, Greenfield LJ. Surgical implications of ovarian vein thrombosis. Am Surg 1978;44:727-32.
9 Brown TK, Munsick RA. Puerperal ovarian vein thrombophlebitis: a syndrome. Am J Obstet Gynecol 1971;109:263-73.
10 Andrea Gwitlin DO, Baha M. Sibai. Postpartum Ovarian Vein Thrombosis after Vaginal Delivery: A report of 11 cases. Obstet Gynecol 1995;85:775-80.
11 Gardstein HF, Ferenczy A, Richart RM. Asymtomatic bilateral ovarian infarction and venous thrombosis. Am J Obstet Gynecol 1973;116:1164-6.
12 Beller FK, Quakernack K, Wittrin G. Incidental detection of ovarian vein thrombosis along with caesarean section. Zenralbl Gynakol 1980;102:1059-62.
13 Jain KA, Jeffrey RB Jr. Gonadal vein thrombosis in patiens with acute gastrointestinal inflamation: diagnosis with CT. Radiology 1991;180:111-3.
14 Khurana BK, Rao J, Friedman SA, Cho KC. Computed tomographic features of puerperal ovarian vein thrombosis. Am J Obstet Gynecol, 1988;159:905-8.
15 Angel JL, Knuppel RA. Computed tomography in diagnosis of puerperal ovarian vein thrombosis. Obstet Gynecol 1984;63: 61-4.
16 David M Sherer, Steven FRN, Jolinda Mester, Yoni Barnhard, Michael Y. Divon. Postpartum ultrasonographic diagnosis of inferior vena cava thrombus associated with ovarian vein thrombosis. Am J Obstet Gynecol 1997;177:474-5.
17 Zerhouni EA, Barth KH, Siegelman SS. Demostration of venous thrombosis by computed tomography. AJR 1980;134: 753-8.
18 Marshall C Mintz, David W Levy, Leon Axel, Herbert Y Kressel, Peter H Arger, Beverly G. Coleman, Michael Mennuti. Puerperal Ovarian Vein Thrombosis: MR Diagnosis. AJR 1987; 149:1273-4.
19 Jacoby WT, Cohan RH, Baker ME, Leder RA, Nader SN, Dunnick NR. Ovarian vein thrombosis in oncology patients: CT detection and clinical significance. AJR, 1990:155:291-4.