CASO CLINICO
Mujer de 63 años de edad, que acude a nuestra consulta para una revisión ginecológica anual. Asintomática, no presenta sangrados vaginales y nunca ha utilizado tratamiento hormonal sustitutivo.
Antecedentes personales y familiares
Presenta una hipercolesterolemia sin otros datos destacables; carece de antecedentes respiratorios e hipertensión arterial y no ha sido sometida a ninguna intervención quirúrgica.
Dentro de los antecedentes familiares, no hay ninguno de interés.
Antecedentes ginecoobstétricos
Presentó la menarquia a los 12 años y la fecha de la última regla fue a los 49 años. Casada y nuligesta. Las revisiones ginecológicas fueron normales durante los últimos 6 años.
Exploración
Presenta unos genitales externos y una vagina normales. El cérvix es de nulípara, bien epitelizado, característico de la menopausia. Al tacto bimanual, encontramos un útero en anteflexión, de forma, tamaño y consistencia normales. Los anejos son normales sin evidenciarse ninguna tumoración.
La exploración mamaria era absolutamente normal. El tacto rectal no presentaba ninguna anomalía y la exploración abdominal presentaba un abdomen blando, depresible, no doloroso y no se palpaban masas abdominopélvicas.
Pruebas complementarias ginecológicas
La citología vaginal de triple toma presentaba una atrofia intensa, concordante con los datos y la edad de la paciente. Asimismo, había una inflamación con cambios regenerativos.
En la ecografía vaginal se aprecia un útero vacío de contorno irregular en anteflexión, con una histerometría de 56 mm, diámetro anteroposterior de 33 mm y transverso de 35 mm. Se observa un mioma subseroso en el fondo y la cara anterior del cuerpo uterino de 12 x 12 mm.
Intracavitariamente, aparece una imagen de ecogeneidad mixta de 23 x 17 mm. Los anejos son atróficos y el espacio de Douglas está libre.
En las mamografías no hay ningún dato destacable ni imágenes sugerentes de malignidad.
Indicaciones
Ante la presencia de imagen patológica endometrial, se decide, según el protocolo del servicio, la realización de una histeroscopia diagnóstica ambulante con Gynecare Versascope®, previo tratamiento con Misoprostol intravaginal®, 200 μg cada 12 h, desde la noche anterior a la prueba. En este caso no se pudo realizar la histeroscopia debido a que paciente presentaba un cérvix muy cerrado, lo que dificultó la entrada en la cavidad uterina. Ante esta dificultad, se decidió la realización de un legrado biópsico con anestesia general. El resultado anatomopatológico, en la biopsia de endometrio, fue de hiperplasia glandular simple con atipia celular.
Por tanto, el diagnóstico en este momento es el de una mujer menopáusica con un mioma uterino e hiperplasia glandular simple de endometrio con atipia citológica, por lo que se incluye a la paciente en el programa de cirugía del servicio.
Preoperatorio
Hemograma normal, colesterol 287 mg/dl, CPK 194 U/I; análisis de orina con 5-10 leucocitos por campo. La coagulación y la radiografía de tórax fueron normales, y la serología para el antígeno de la hepatitis (HBAg), core, anticuerpos para el virus de la hepatitis C (VHC) y virus de la inmunodeficiencia humana (VIH) fue negativa.
Tratamiento
Se realiza cirugía, en la que se practica una histerectomía total con doble anexectomía. Entre los hallazgos intraoperatorios más importantes, destaca una diseminación miliar fina que se extiende por todo el peritoneo visceral y parietal de la zona pélvica, de donde se obtienen tomas para la biopsia.
Anatomía patológica
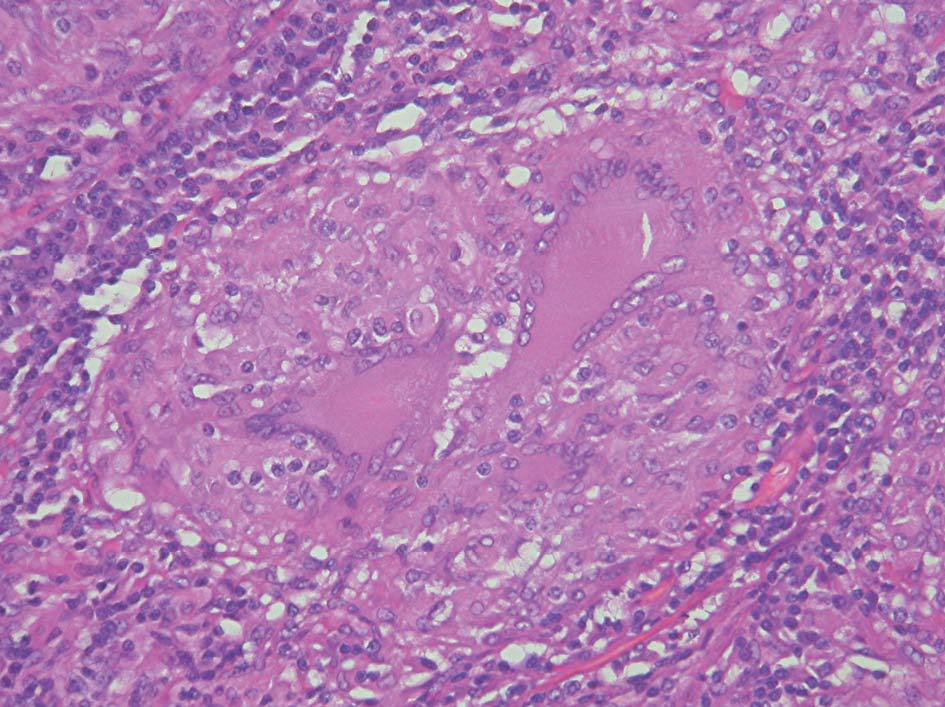
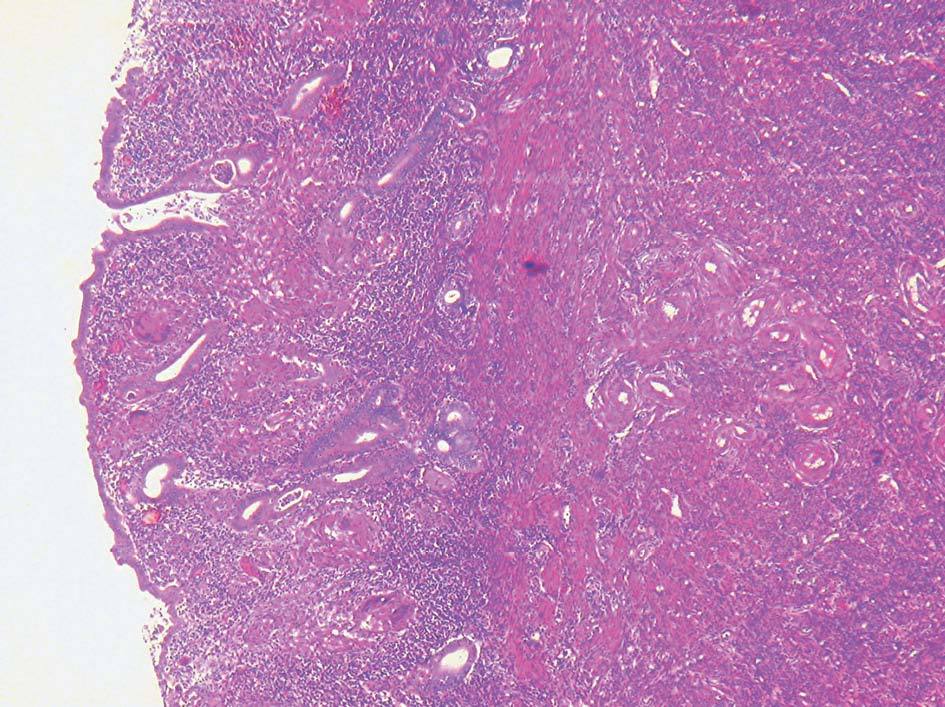
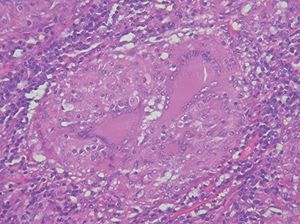
Las piezas recibidas corresponden a una histerectomía total con doble anexectomía, así como 3 fragmentos de peritoneo que se remiten en recipiente aparte. La pieza de histerectomía mide 9,5 x 6 x 4 cm de ejes mayores. El orifico cervical es puntiforme, la cavidad se encuentra libre y centrada, tapizada por una mucosa irregularmente gruesa y oscura. En el fondo y la cara anterior destaca un nódulo intramural de 1,5 cm de diámetro máximo. Ambos anejos carecían de alteraciones macroscópicas reseñables. Los fragmentos de peritoneo, de un tamaño entre 1 y 1,5 cm de diámetro máximo, mostraban una coloración blanco-amarillenta y una consistencia elevada. Histológicamente, la mucosa uterina presentaba focos de hiperplasia glandular simple, con atipia citológica, así como pequeños granulomas que se extendían por la mucosa uterina (fig. 1) y, en menor grado, alcanzaban al cérvix. Sólo algunos de los granulomas presentaban necrosis central. Granulomas similares, ninguno de ellos con necrosis, se observaron en las muestras de peritoneo (fig. 2). En ningún caso se pudo demostrar la existencia de bacilos ácido-alcohol resistentes con la técnica de Zielh-Neelsen. Por otra parte, el nódulo macroscópicamente descrito en el miometrio correspondía a un leiomioma intramural.
Figura 1. Útero. Mucosa endometrial de grosor medio, que presenta glándulas inactivas entre pequeños granulomas, en los que destacan las células gigantes. Bajo la mucosa se aprecia un miometrio sin alteraciones. (HE, x200.)
Figura 2. Nódulo mesentérico. Granuloma conformado por corona de histiocitos y linfocitos y células gigantes en su centro, sin necrosis caseosa. (HE, x400.)
Ante estos hallazgos histopatológicos, se estableció el diagnóstico de endometritis y cervicitis granulomatosa, con afección peritoneal, compatible con tuberculosis.
Postoperatorio inmediato
La evolución durante el ingreso fue buena, y la paciente presentó una ligera febrícula el cuarto día del postoperatorio. En el sedimento de orina presentaba una bacteriuria con nitritos negativa, que se trató con Baccidal®, un comprimido cada 12 h, con lo hubo una evolución favorable. Se dio de alta a la paciente al octavo día de la intervención, con franca mejoría.
Postoperatorio tardío
Una vez dada de alta, se envió a la paciente al servicio de medicina interna, sección de infecciosos, donde se inició un tratamiento con Rifater®, 6 comprimidos al día, y seguimientos periódicos con controles de medicación y analítica. En la historia clínica destaca que el marido a los 15 años presentó ganglios axilares y cervicales infartados que fueron tratados durante 3 meses. A los 19 años le diagnosticaron un infiltrado pulmonar de tuberculosis. Estuvo otros 3 meses de tratamiento con hidracida y estreptomicina. La mujer se casó a los 21 años de edad, y a los 22 se realizó un estudio de esterilidad, con diagnóstico de trompas obstruidas con adherencias. Ya entonces se le comentó la posibilidad de un proceso tuberculoso, aunque no se le realizó ninguna prueba posterior.
A los 2 meses de iniciado el tratamiento antituberculoso, se redujo la dosis a 2 comprimidos al día de Rifater® antes del desayuno, durante 4 meses. Actualmente, la paciente sigue controlada por el servicio de infecciosos.
DISCUSION
La tuberculosis genital se define como la infección del aparato genital femenino interno por Mycobacterium tuberculosis humano1. Es un proceso raro en los países industrializados y su incidencia es menos del 0,2% de todas las biopsias realizadas2. Es una enfermedad infecciosa que puede presentarse a cualquier edad, y generalmente se diagnostica en las consultas de esterilidad por alteraciones menstruales, masas y algias pelvianas3. Actualmente, y debido sobre todo a los cambios socioculturales y de inmigración de los países desarrollados, se ha producido un incremento de la tuberculosis, tanto en el organismo en general como en el aparato genital en mujeres de bajo nivel socioeconómico, generalmente relacionado con la drogadicción e infección por el VIH y el virus herpes simple4. La infección primaria se produce generalmente en el pulmón, casi siempre de forma asintomática; algunos trabajos consultados refieren que solamente el 2,7% de los casos presenta historia familiar o personal de tuberculosis pulmonar5,6.
La diseminación al aparato genital se produce generalmente por vía hematógena o de los ganglios linfáticos y el del conducto torácico. La tuberculosis genital puede también producirse por contigüidad a partir de una tuberculosis peritoneal. Generalmente, los pacientes se infectan en la adolescencia y la enfermedad podrá pasar inadvertida hasta ser diagnosticada muchos años después, aunque algunos trabajos consultados cifran en el 82% de los casos una edad entre 20 y 30 años6,7.
Según Agarwal y Gupta3, en un estudio realizado en 1994 sobre 501 casos de tuberculosis genital, el 99,5% de los casos se desarrolló en el endometrio, el 94,7%, en las trompas, el 81,5%, en el cérvix, el 62,5%, en los ovarios, y el 0,2%, en la vulva. La extensión de las lesiones caseosas en el tracto genital era más frecuente en mujeres de más de 70 años.
El diagnóstico histopatológico puede resultar difícil. Con frecuencia, el único rasgo histológico es una endometritis crónica inespecífica, rica en linfocitos y sin formación de granulomas. No obstante, en la mujer menopáusica, en la que no hay descamación periódica de su endometrio, la formación de granulomas es más normal8. De igual forma, están descritas las proliferaciones epiteliales reactivas, la atipia nuclear, como en nuestro caso, y la metaplasia escamosa de la mucosa adyacente a los granulomas9. También es habitual la afección «parcheada», por lo que una biopsia puede ser insuficiente para realizar un diagnóstico correcto. Por otra parte, la demostración de bacilos ácido-alcohol resistentes, único rasgo morfológico que confirma el diagnóstico, es muy difícil en las muestras de endometrio10. Además, aunque la lesión granulomatosa debe indicar en primer lugar una infección tuberculosa, es necesario considerar otros procesos que cursan con formación de granulomas. Es el caso de la sarcoidosis, caracterizada por lesiones pequeñas y agrupadas, sin necrosis central y especialmente ricas en linfocitos, además de tener una incidencia sólo ocasional en el tracto genital femenino, suele formar parte de una afección sistémica con deterioro pulmonar. Los granulomas debidos a infecciones micóticas, de las que las debidas a blastomices y coccidios son las más frecuentes, presentan un diagnóstico histopatológico relativamente sencillo cuando los gérmenes se ponen de manifiesto con las tinciones de plata. En las infecciones virales, en particular por citomegalovirus, las características inclusiones intranucleares del efecto citopático viral son de suficiente especificidad como para resolver la duda diagnóstica. Finalmente, los granulomas de cuerpo extraño, así como los que se observan tras la radioterapia, conllevan unos antecedentes de maniobras diagnósticas sobre el endometrio o de radioterapia pélvica que orientan y facilitan el diagnóstico.
En cuanto al tratamiento se refiere, según un trabajo de Sutherland publicado en 1982, la asociación de rifampicina, ethambutol e isoniazida parece el mejor programa terapéutico con vistas a evitar recurrencias11.
CONCLUSIONES
El diagnóstico clínico se basa en la infertilidad como signo más frecuente de sospecha, por lo que, en la menopausia, el dolor abdominal y la hemorragia uterina son los datos clínicos de referencia.
El diagnóstico de tuberculosis en una mujer menopáusica, generalmente, es un hallazgo casual como consecuencia de la investigación de los síntomas antes citados.
El CA 125 elevado con masa ovárica y ascitis, no descarta el diagnóstico de tuberculosis en mujer menopáusica, por lo que es importante la realización de una anamnesis minuciosa de los antecedentes de la paciente que pueden orientar hacia esta enfermedad.
La hiperplasia glandular con atipia citológica, puede observarse en la tuberculosis genital con afección del endometrio.
Correspondencia:
Dr. J.I. Ruiz de la Hermosa Bou.
Servicio de Obstetricia y Ginecología. Hospital Central de la Defensa Gómez Ulla.
Glorieta del Ejército, s/n. 28047 Madrid. España.
Correo electrónico: irdelah@ya.com
Fecha de recepción: 29/12/2005.
Aceptado para su publicación: 16/3/2006.