INTRODUCCION
Los tumores de células germinales ováricos afectan a mujeres en edad reproductiva1 y son los tumores de ovario malignos más frecuentes en niñas y adolescentes2.
El disgerminoma es la variante más común (48%), seguida del tumor del seno endodérmico, el teratoma inmaduro, los tumores germinales mixtos y el carcinoma embrionario3. El tumor del seno endodérmico, a pesar de su rareza, representa hasta el 22%3 de los tumores germinales del ovario. Suele presentarse en mujeres jóvenes y su crecimiento es muy rápido.
Clínicamente estos tumores se manifiestan con un cuadro de dolor abdominal asociado en ocasiones a una masa palpable4.
El diagnóstico está basado en la historia y exploración clínica, la ecografía y los marcadores tumorales alfafetoproteína (AFP) y gonadotropina coriónica humana (HCG)4; estos últimos son de gran utilidad tanto en el diagnóstico como en el seguimiento3.
El pronóstico dependerá esencialmente del tamaño tumoral, la rotura quística, las atipias celulares e el índice mitótico5.
En la actualidad se recomienda el tratamiento quirúrgico, generalmente mediante cirugía radical, omentectomía, linfadenectomía pélvica y paraaórtica, asociado a regímenes de quimioterapia, principalmente con platino4, bleomicina y etopósido (BEP)3,6,7.
CASO CLINICO
Paciente de 22 años, nuligesta, con antecedentes personales de obesidad y asma bronquial y familiares sin interés, que acudió a urgencias por cuadro de abdomen agudo. Durante la intervención se detectó líquido libre en cavidad del que se tomó muestra, así como un quiste ovárico derecho gigante torsionado que fue puncionado previamente a su extirpación. De forma profiláctica se realizó una apendicectomía.
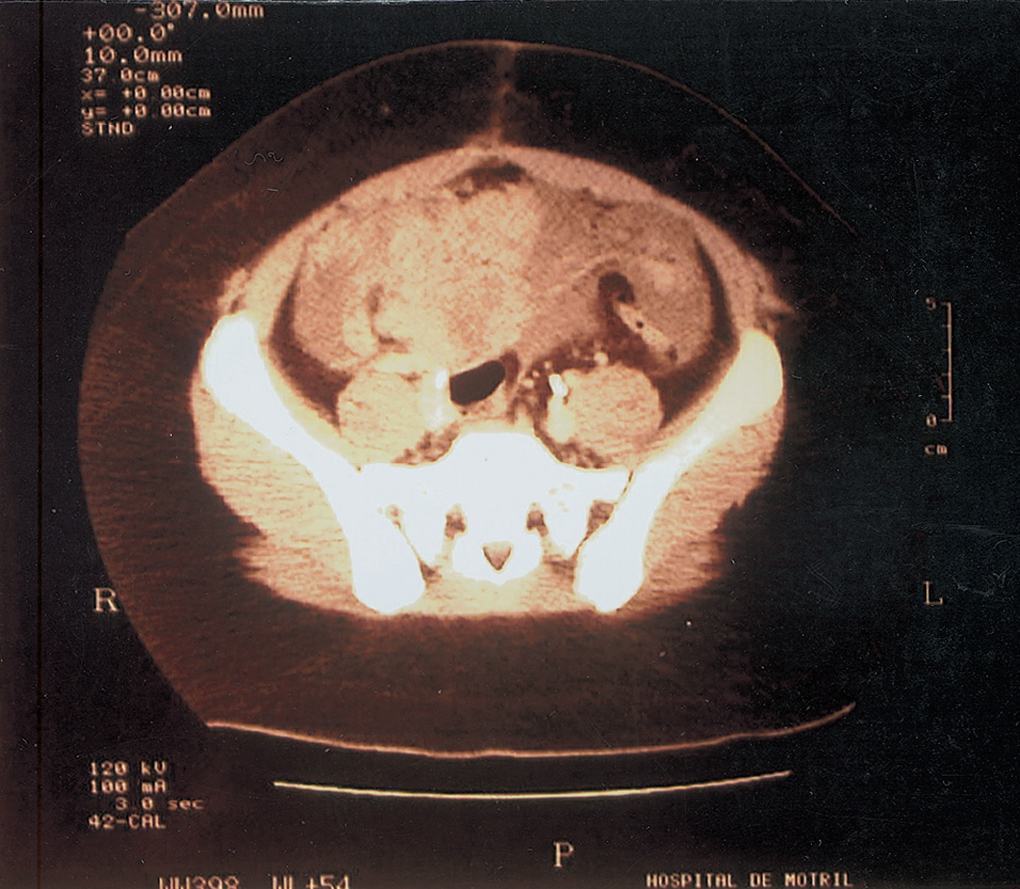
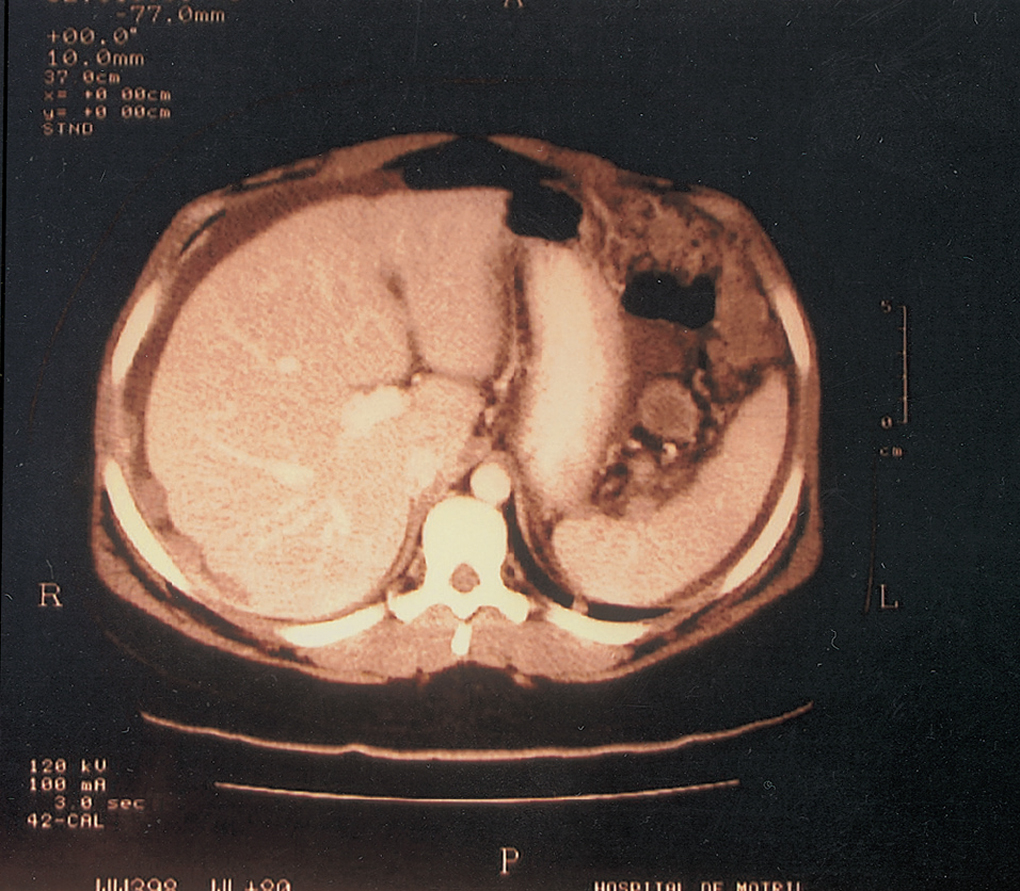
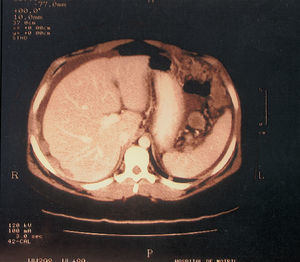
Cuatro semanas después reingresó por un cuadro de dolor abdominal de inicio progresivo, periumbilical e hipogástrico. No había signos de peritonismo y la exploración ginecológica era normal, salvo por ligero un dolorimiento en fosas anexiales. En la ecografía se evidenciaba ascitis en cantidad moderada y una masa densa de 68 mm con bordes irregulares en fosa la ilíaca izquierda. La analítica sanguínea y los marcadores tumorales eran normales excepto la AFP, que estaba elevada (350 ng/ml). En la tomografía computarizada (TC) abdominopélvico se observaban múltiples implantes peritoneales de distinto tamaño, que captaban contraste diseminados por la pelvis menor (fig. 1) e improntando en el hígado (fig. 2). Se observaban ascitis y derrame pleural derecho leve.
Figura 1.Implantes tumorales pélvicos.
Figura 2.Implantes tumorales hepáticos.
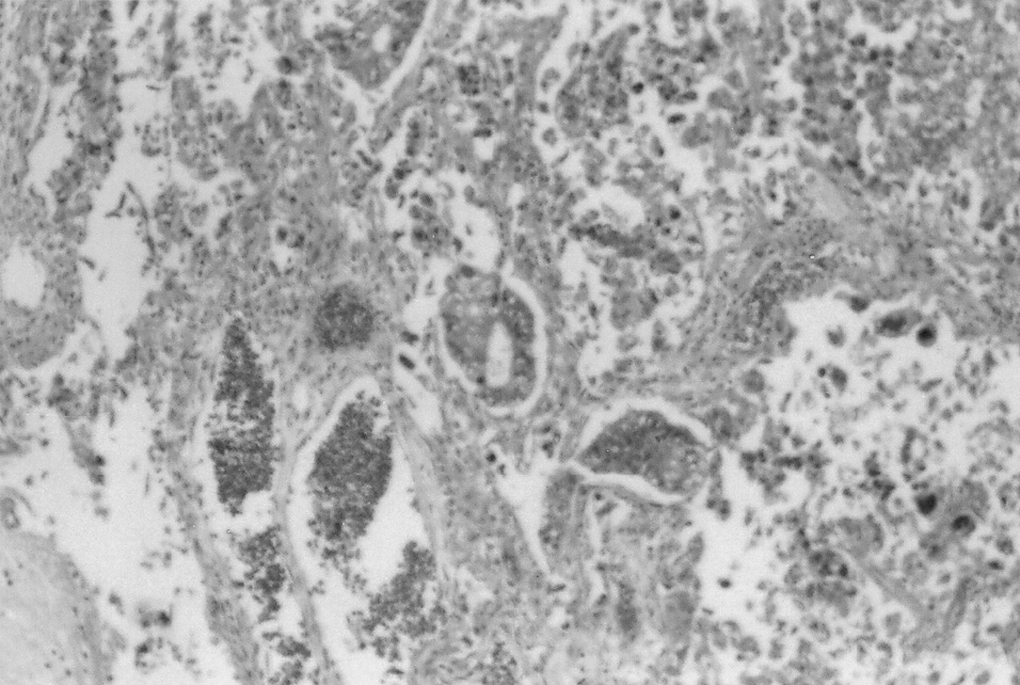
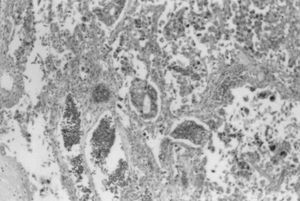
El informe de la anatomía patológica correspondiente al ovario extirpado informó de tumor del seno endodérmico, tipo tumor de Yolk Sac (fig. 3), y resultó positiva a células malignas la citología peritoneal.
Figura 3. Anatomía patológica de tumor seno endodérmico.
La evolución de la paciente fue tórpida, con aumento de la ascitis que requirió paracentesis. En el comité oncológico se decidió realizar quimioterapia previa a cirugía radical. El diagnóstico fue de carcinomatosis peritoneal secundaria a tumor de ovario tipo seno endodérmico, en estadio III.
Tras la mejoría clínica, se iniciaron las sesiones de quimioterapia, según el esquema BEP (bleomicina, etopósido y platino), en la primera de las cuales sufrió una parada cardiorrespiratoria, que se resolvió con éxito. Durante las diferentes sesiones se realizaron paracentesis evacuadoras. Tras 4 ciclos de bleomicina a dosis de 30 mg/día, los marcadores tumorales se normalizaron. La quimioterapia fue completada con un 5.o ciclo de etopósido-cisplatino, tras el cual se observó la remisión oncológica con estudio de extensión negativo y biopsia hepática normal, que se remitió para completar la cirugía.
La intervención quirúrgica constó de histerectomía abdominal total, anexectomía contralateral, omentectomía, citología peritoneal, linfadenectomía pélvica y paraaórtica más resección de implantes peritoneales, y la biopsia intraoperatoria informó de "restos necrosados".
Durante el postoperatorio inmediato desarrolló un linfocele peritoneal positivo a enterococo, que se resolvió con antibioterapia.
El resultado anatomopatológico del ovario contralateral informó como tumor de Brenner; el resto de las biopsias, la citología peritoneal y las 24 adenopatías extraídas fueron negativas a células tumorales malignas.
Reunido el comité oncológico formado por miembros del servicio de ginecología y del servicio de oncología general, se decidió el seguimiento de la paciente, y se la consideró en remisión completa.
DISCUSION
Los tumores de células germinales ováricos constituyen la variedad maligna más común en pacientes jóvenes, como constatan los diferentes autores1-3, así como el caso clínico aquí recogido.
Se trata por lo general de tumores grandes, con un rango que puede oscilar entre los 7 y los 40 cm8. En nuestro caso, se trataba de un tumor ovárico gigante que por sus dimensiones se torsionó y produjo el cuadro de dolor abdominal agudo, el síntoma más frecuente4,8.
Por otra parte, autores como Aziz8 manifiestan que este tipo de tumor no se presenta de forma bilateral. El caso aquí presentado se asoció a un tumor de células transicionales (Brenner), frecuentemente asociado a otros tumores, generalmente cistoadenomas serosos y mucinosos9 e incluso tumores del estroma ovárico10, pero rara vez a tumores de células germinales.
De todos los marcadores tumorales discutidos, sólo la AFP y la HCG tienen utilidad en el diagnóstico y seguimiento3, afirmación, que por nuestros resultados, compartimos.
Los disgerminomas son muy sensibles a la radioterapia8, pero no el resto de tumores de células germinales, entre los que se encuentra el tumor del seno endodérmico, por lo que el tratamiento más efectivo es la cirugía radical5,8 seguida de quimioterapia, en la que se plantean varias alternativas. Las más empleadas y con mejores resultados son las de régimen BEP6 (bleomicina, etopósido, platino), VBP8,11 (vincristina, bleomicina, platino) y VAC8 (vincristina, actinomicina-D, cisplatino).
Davidoff et al6 afirman que el pronóstico de estas pacientes ha mejorado significativamente con la inclusión en la terapia del régimen BEP. Aziz8 emplea los protocolos quimioterápicos VBP y VAC, especificando que el régimen VAC es más efectivo en estadio I y el VBP en estadios avanzados. Autores como Grischke et al5 recomiendan el protocolo VAC en caso de metástasis adicionales tras una primera línea de quimioterapia.
En cualquier caso, el estadiaje tumoral y la cirugía reductora van a afectar el pronóstico; por su superioridad, el cisplatino12 es la base de la quimioterapia en todos los protocolos.
Correspondencia:
Dra. M. Navarro Rodríguez.
Cervantes, 37 B, 1.o B. 18194 Churriana de la Vega.
Granada. España.
Correo electrónico: mnavar@fundacionhvn.org
Fecha de recepción: 10/1/05.
Aceptado para su publicación: 28/2/05.