INTRODUCCION
La relación entre la hiperplasia endometrial y el adenocarcinoma de endometrio fue descrito por primera vez por Cullen1 en 1990. Durante la segunda mitad del siglo xx ha habido múltiples clasificaciones histológicas e hipótesis sobre el potencial oncológico de las hiperplasias2. Hoy sabemos que la atipia celular es el factor pronóstico más importante3,4, que sin tratamiento tiene un riesgo aproximado de progresar a adenocarcinoma del 25%5,6.
El tratamiento estándar de la hiperplasia con atipias es la histerectomía, al menos en mujeres con deseo genésico cumplido7. Esto es debido a que se cree que puede ser la lesión precursora del adenocarcinoma de endometrio tipo I o dependiente de estrógenos, y a que en un importante número de casos está presente un cáncer concurrente. Es sorprendente que nos encontremos con un diagnóstico inexacto en un alto porcentaje de pacientes; en algunos casos las pacientes están infratratadas, mientras que en otros casos se sobretratan. Hemos revisado la literatura médica2,8-13 y hemos encontrado 284 casos de histerectomías por hiperplasia atípica, en 48 de ellas (17%) no se encontró ninguna anomalía en el estudio histológico definitivo, o ésta fue una hiperplasia sin atipias; por el contrario, en 100 de estas histerectomías (35%) había un adenocarcinoma. En el primer caso la histerectomía podría no estar justificada, mientras que en el segundo caso se corre el riesgo de que el tratamiento sea insuficiente. Por tanto, es preciso disponer de otros métodos que nos permitan realizar un diagnóstico preoperatorio más exacto. La histeroscopia, a nuestro criterio, es una buena herramienta para seleccionar los casos en que podemos encontrarnos con un adenocarcinoma.
OBJETIVO
Este trabajo tiene la finalidad de aportar nuestra experiencia en el diagnóstico de las hiperplasias con atipias y analizar el valor de la histeroscopia en combinación con nuevos métodos de biopsia dirigida, para discriminar el adenocarcinoma de endometrio en los diagnósticos de hiperplasia con atipias, y mejorar así nuestra capacidad diagnóstica.
SUJETOS Y MÉTODOS
En este artículo mostramos una descripción de la actividad de nuestra consulta de ginecología del Hospital Nuestra Señora de Aránzazu, de San Sebastián, en pacientes con diagnóstico histológico de hiperplasia con atipias. Se trata de un estudio descriptivo transversal.
Entre el 1 de enero de 1996 y el 31 de diciembre de 2002 se ha realizado mediante biopsia endometrial el diagnóstico histológico de hiperplasia con atipias en 104 mujeres. Durante ese tiempo se practicaron 8.476 histeroscopias en nuestra consulta.
Se realizó una histeroscopia, seguida de biopsia endometrial por diversos métodos, y posteriormente una histerectomía, a 79 de estas pacientes, que es la población incluida en el estudio de la cual podemos analizar los datos y presentarlos aquí. A las 25 mujeres restantes no se les realizó el tratamiento oportuno con una histerectomía por diversos motivos, principalmente por una contraindicación quirúrgica o por la negativa de la paciente a ser operada.
Las histeroscopias se practicaron hasta el año 1999 con un histeroscopio Hamou 1 de Storz (Tutunglen, Alemania), con gas como medio de distensión, controlada con un histeroflator de Storz o un histeroscopio Olympus, de 5,5 mm, de flujo continuo, con suero fisiológico como medio distensor. Desde el año 1999 se empleó únicamente el histeroscopio de flujo continuo.
Las histeroscopias y la biopsia fueron realizadas en la consulta externa de ginecología, sin analgesia ni anestesia, a excepción de los casos con grandes pólipos y miomas, que fueron realizadas en quirófano, por los 3 médicos que forman esta unidad.
Las histeroscopias que no fue posible realizar en consulta, principalmente por la presencia de dolor en las pacientes, se llevaron a cabo en quirófano con anestesia general.
Histeroscópicamente, definimos como endometrio activo o normal todo endometrio con dibujo glandular que deja huella cuando se presiona con el histeroscopio. Definimos pólipo como una tumoración sésil o pediculada dentro de la cavidad uterina con características similares del endometrio circundante. Se sospecha un adenocarcinoma en todo endometrio que, siendo atrófico o hipotrófico, tiene rasgos alarmantes, como alteraciones vasculares o del epitelio que los tapiza. Para la descripción de la hiperplasia endometrial y del cáncer nos basamos en las descripciones histeroscópicas de Labastida14. El adenocarcinoma se visualiza como un engrosamiento anormal de la mucosa endometrial con aumento de la vascularización. En la hiperplasia endometrial, la superficie endometrial es similar al endometrio normal; algunas son polipoideas; en ocasiones, tienen glándulas quísticas de 2-3 mm de tamaño. En la hiperplasia compleja y con atipias se observa una alteración morfológica importante del endometrio, que hace difícil diferenciarlo del adenocarcinoma.
La metodología en la obtención de biopsias no fue siempre la misma (tabla 1). Se buscó siempre la técnica que pudiera obtener material de la forma más exacta, representativa y precisa. Se realizó una biopsia a ciegas con sonda de Novak o cánula de Cornier, en 23 casos, en los procesos difusos donde estaba afectada gran parte de la cavidad uterina y en la primera serie de casos en las que la histeroscopia fue realizada con gas. La biopsia dirigida con pinzas o tijeras fue realizada en enfermedades focales no polipoideas. A los pólipos pequeños que se pueden extraer por el canal una vez seccionada su base (16 casos) se les practicó una resección con tijera. Los pólipos grandes que precisaron ser troceados para su extracción (25 casos) fueron resecados con resector en quirófano.
El concepto histológico de hiperplasia con atipias es el descrito por Silverberg y Kurman, y aceptado por la Sociedad Internacional de Patólogos Ginecólogos y la Organización Mundial de la Salud en 1994. La hiperplasia endometrial es todo crecimiento anormal del endometrio que se acompañe de diversos grados y combinaciones de alteración arquitectural, estratificación y atipia epitelial.
Las histerectomías se practicaron sin tratamiento previo. El tiempo entre la biopsia y la histerectomía fue menor de 3 meses, aunque en alguna paciente se prolongó por motivos personales.
RESULTADOS
La edad media de la población fue de 54,3 años (rango, 31-84); 36 pacientes eran premenopáusicas (45,5%) y 43 de ellas posmenopáusicas (54,5%) (fig. 1). La edad media de nuestras pacientes es similar a la de otros estudios2,3,13,15, aunque ligeramente superior5 e inferior6 a la que indican otros autores.
Figura 1.Estatus menopáusico.
La indicación de consulta e histeroscopia (tabla 2) fue mayoritariamente la metrorragia en 44 mujeres (55,6%), seguida de la ecografía patológica en 20 pacientes asintomáticas (25,3%), derivadas por diagnósticos histológicos de enfermedad endometrial en 8 pacientes con biopsia de endometrio practicada fuera de nuestras consultas (10,1%), de 5 pacientes en control histeroscópico por una enfermedad uterina previa (6,3%) y de controles histeroscópicos en 2 pacientes con cáncer de mama en tratamiento con tamoxifeno (2,5%).
El diagnóstico histeroscópico fue el realizado endoscópicamente, es decir, tan sólo el emitido con la visión endoscópica sin conocer el resultado de la biopsia que tomábamos. El diagnóstico histeroscópico más frecuente fue de pólipo en 42 casos (53,1%), mientras que la hiperplasia sólo fue diagnosticada en 8 casos (10,1%). Dentro del apartado de otros diagnósticos histeroscópicos englobamos 4 casos de poliposis, 3 sinequias y 2 miomas.
El diagnóstico histológico de las 79 pacientes con hiperplasia con atipias de nuestro estudio, en la biopsia endometrial tomada en consulta (Novak o Cornier, biopsia dirigida con tijeras, resección con tijeras o resector), lo correlacionamos con el diagnóstico histeroscópico en la tabla 3. La hiperplasia atípica más frecuente fue la hiperplasia compleja en 60 pacientes (75%), seguida de la hiperplasia simple en 11 de ellas (13,9%). En 8 pacientes (10,1%) el patólogo no podía descartar la presencia de un adenocarcinoma de endometrio, al no poder diferenciar la hiperplasia atípica o el adenocarcinoma. El número de hiperplasias simples puede ser excesivo, si tenemos en cuenta que Silverberg16 afirma que el diagnóstico de hiperplasia simple con atipias en su experiencia es una lesión endometrial poco común.
El diagnóstico patológico definitivo realizado en la pieza de histerectomía fue de 24 hiperplasias atípicas (30,3%), 21 de las cuales eran complejas y 3 simples, de hiperplasia sin atipias en 23 casos (29,1%), de ninguna enfermedad en 14 (17,7%) y de 18 adenocarcinomas (22,7%). Esos datos los correlacionamos con los diagnósticos histeroscópicos en la tabla 4.
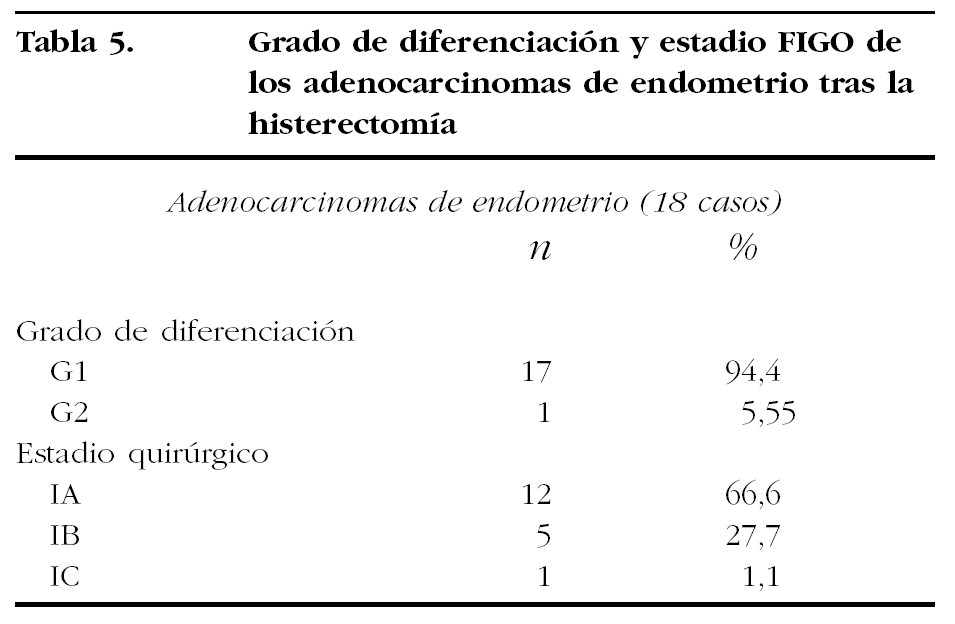
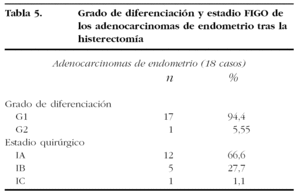
Respecto a los adenocarcinomas (tabla 5), todos fueron endometroides, aunque 2 tuvieron diferenciación escamosa en el 35%, y en el 50% del volumen tumoral. En cuanto al grado de diferenciación, todos fueron bien diferenciados (G1), excepto un adenocarcinoma moderadamente diferenciado (G2). El estadio fue en 12 casos IA (66,6%), en 5 casos (27,7%) IB y sólo en un caso (1,1%) fue IC de la FIGO.
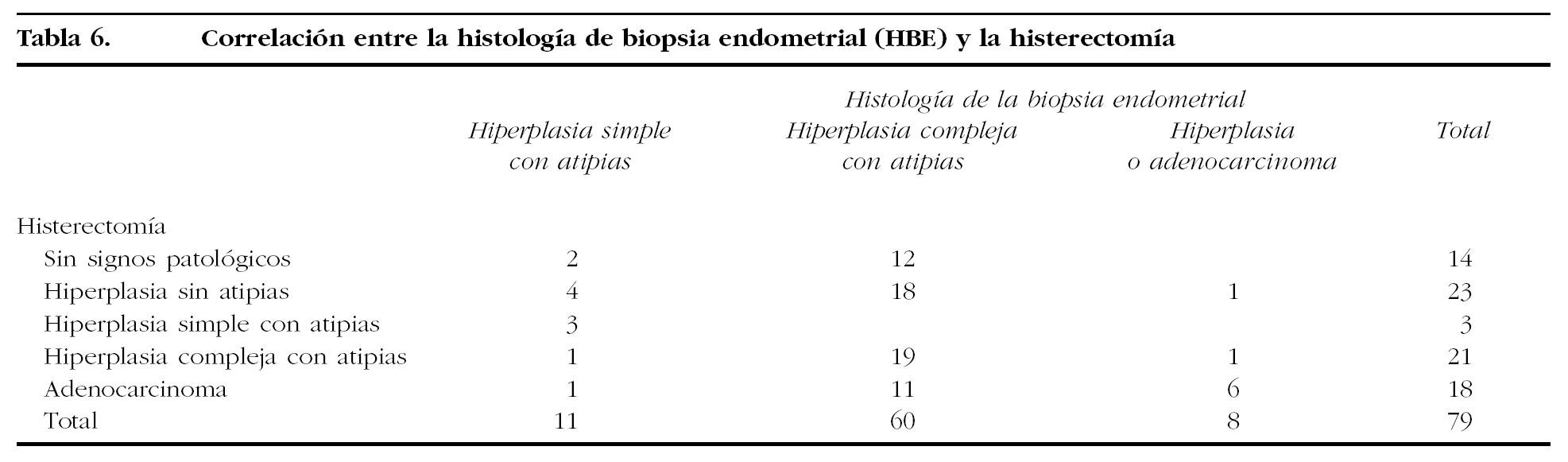
En la tabla 6 hemos comparado los resultados de las histologías de las biopsias endometriales con la histología definitiva en la pieza de histerectomía. Cabe destacar un caso de hiperplasia simple con atipias, que resultó ser realmente un adenocarcinoma, así como los 12 casos de hiperplasia compleja con atipias en los que no se encontró ningún signo patológico en la histerectomía.
En la tabla 7 se correlacionan los resultados de la histología de la biopsia endometrial, subdividido según cada una de las 4 técnicas empleadas, con el resultado histológico definitivo tras la histerectomía. Consideramos que la biopsia endometrial estaba supervalorada cuando en el útero no aparecía nada patológico o simplemente una hiperplasia sin atipias, e infravalorada cuando, en realidad, había un adenocarcinoma.
Cabe destacar que con las técnicas de biopsia a ciegas no se encontraron signos patológicos, o solamente una hiperplasia sin atipias, en la pieza de histerectomía en el 26% de los casos, así como en el 40% con la biopsia dirigida. Con las técnicas de resección --con las cuales se intenta extirpar toda la lesión, generalmente un pólipo-- esto sucedió en 25 casos (61%).
DISCUSION
En 1983, Bokhman17 describió 2 tipos etiopatogénicos diferentes de adenocarcinomas de endometrio. El tipo I, que generalmente es bien diferenciado y que aparece alrededor de la menopausia, es dependiente de estrógenos y se desarrolla asociado a una situación de hiperestronismo. La lesión precursora es la hiperplasia endometrial. Corresponde con la forma endometrioide y sus variantes, y representa el 60-70%. El tipo II suele ser de alto grado y aparece en mujeres de edad más avanzada, con morfología serosa-papilar o de células claras, generalmente son más agresivos, y representan el 30-40% de las neoplasias endometriales. Suelen presentarse en un endometrio atrófico y se relacionan con un posible carcinoma seroso endometrial o intraepitelial, también llamado carcinoma in situ o carcinoma de la superficie serosa.
En el año 2000, Mutter et al18 propusieron una nueva terminología (hiperplasia, neoplasia intraepitelial endometrial [EIN] y adenocarcinoma), basada fundamentalmente en datos experimentales3-5, que apoyan un modelo clonal de crecimiento para el precáncer endometrial, de forma que las lesiones premalignas serían auténticas neoplasias. Estos autores sostienen que no parece adecuado mantener el mismo nombre de «hiperplasias» para designar un espectro que contiene lesiones biológicamente tan diferentes como el endometrio proliferativo, difuso y policlonal del ciclo anovulador (hiperplasia), producido por un estímulo estrogénico mantenido, y las lesiones proliferativas monoclonales de localización focal (EIN), que tienen un alto riesgo de originar un adenocarcinoma. Así, dentro de las clásicas hiperplasias simples sin atipias encontramos un pequeño porcentaje de lesiones que serían catalogadas con la nueva terminología de EIN, aumentando el porcentaje en las actuales hiperplasias con atipias. Además, dentro del concepto de EIN se englobaría a los adenocarcinomas no infiltrantes, por la gran dificultad que el patólogo encuentra para diferenciarlo de la hiperplasia con atipias con los criterios histológicos que se emplean actualmente.
La causa más frecuente que motivó nuestro estudio fue la hemorragia uterina, aunque su número (55,6%) es bastante inferior al publicado por Randall10 y Wentz6, con cifras del 85 y del 76,7%, respectivamente. Esto puede deberse a que, en nuestro medio, se realizan frecuentemente ecografías en mujeres asintomáticas, las que, ante cualquier hallazgo anormal en la cavidad uterina, nos son remitidas para realizar un estudio histeroscópico. Así, este grupo fue el segundo en importancia.
Queda bien claro, analizando nuestros resultados, que el diagnóstico de hiperplasia por histeroscopia es difícil de realizar, ya que sólo fue realizado en 8 casos, confirmándose sólo en 3 de ellos.
Más de la mitad de las hiperplasias atípicas (53%) formaban parte de un pólipo, cifra considerablemente más alta que el 21,3% encontrado por Agostini15 en su ensayo.
En nuestro estudio constatamos el doble de posibilidades de encontrar un cáncer en el útero en la biopsia endometrial de hiperplasia compleja (18%) que en la hiperplasia simple (9%), hallazgo que contradice la opinión de Janicek2, quien indica que en ambas lesiones hay la misma posibilidad de hallar un cáncer coexistente.
En 18 casos (22,7%) encontramos un adenocarcinoma, cifra algo inferior (35%) a la encontrada en nuestra revisión de la bibliografía. La mayor parte de los cánceres fueron de buen pronóstico, confirmando lo ya expuesto por otros autores, aunque no todos. A pesar de todo, se recomienda hacer en todos estos casos un estudio intraoperatorio del útero con el fin de identificar los casos en que sería necesario realizar una linfadenectomía, y así no infratratar ningún caso. Fuimos capaces de diagnosticar por histeroscopia 11 del total de 18 adenocarcinomas. Se realizaron 7 diagnósticos más de sospecha de adenocarcinoma o adenocarcinoma por histeroscopia; de éstos, 3 eran una hiperplasia con atipias, 3 eran una hiperplasia sin atipias y sólo uno de ellos correspondió con un endometrio normal. Respecto a las técnicas biópsicas, en nuestra revisión bibliográfica citada anteriormente, cuando se usaba la técnica clásica de legrado o, más recientemente, de biopsia a ciegas con sonda de Cornier, en un 17% de casos no había en el útero signos patológicos significativos, atipias y/o cáncer, porcentaje notablemente inferior al obtenido en nuestro estudio con cifras del 26% con biopsia a ciegas y del 40% con biopsia dirigida. El porcentaje de útero sin signos patológicos significativos es mayor al realizar técnicas de biopsia dirigida con resector o con tijeras, debido a que, en muchos casos, se realiza en realidad una exéresis de toda la lesión, en vez de una biopsia. Sin embargo, la cifra de cánceres en el útero es menor, independientemente de que se haga con legrado, Cornier, sonda de Novak o biopsia dirigida por histeroscopia, ya que varían generalmente entre el 30 y el 40% según los diversos autores2,3,8,10-13 y nosotros mismos. Esto está descrito en la bibliografía, y se debe a la incapacidad del estudio histológico para discriminar entre hiperplasia con atipias y adenocarcinoma.
Por tanto, parece que nuestras técnicas biópsicas no mejoran notablemente los resultados de los métodos antiguos, tanto en las lesiones difusas como en las circunscritas. Al examinar el diagnóstico histeroscópico nos damos cuenta de que es posible que el estudio patológico no sea capaz de discriminar entre la hiperplasia con atipias y el adenocarcinoma, lo que aclara la hipótesis de Janicek y Rosenhein2. Numerosos estudios han demostrado que el diagnóstico histopatológico de la hiperplasia atípica es muy subjetivo y poco reproducible19.
Nos sorprende en este trabajo que tras la extirpación de un pólipo, ya sea con tijera o con asa de resección, haya un 40% de casos en que persista la atipia en otra localización uterina. Este dato es curioso porque al revisar las imágenes histeroscópicas llegamos a la conclusión de que se trata de endometrios atróficos, y obtenemos la misma impresión cuando revisamos los informes anatomopatológicos de la pieza de histerectomía: el patólogo establece el endometrio como atrófico en el estudio macroscópico y, sin embargo, en el examen microscópico el diagnóstico es de hiperplasia con atipias. Parece que el adenocarcinoma puede proceder de un endometrio atrófico, e incluso de un endometrio activo normal (como así lo refiere Koss20), la hiperplasia no siempre precede al adenocarcinoma. Esta afirmación abre nuevas vías de investigación en la génesis del adenocarcinoma.
La causa de que todo esto sea así, según Janicek y Rosenhein2, puede ser el desconocimiento de la historia natural de la enfermedad, el fallo de la biopsia como método diagnóstico o el fallo del médico que practica o interpreta la biopsia.
CONCLUSIONES
La histeroscopia sola no es efectiva en el diagnóstico de hiperplasia. La mitad de las hiperplasias se localizan en un pólipo cuya resección no supone la curación de la enfermedad. La biopsia tras la histeroscopia no mejora sustancialmente los resultados conseguidos por los métodos tradicionales, la biopsia a ciegas con Cornier o el legrado, a la hora de discriminar el cáncer de la hiperplasia con atipias. Con todos los métodos diagnósticos encontramos cáncer en la pieza de histerectomía, tema a tener presente si nos planteamos realizar un tratamiento no quirúrgico. Los cánceres diagnosticados son, en general, de buen pronóstico, a pesar de lo cual se recomienda realizar un estudio anatomopatológico intraoperatorio del útero extirpado. Mediante la histeroscopia es posible que se pueda realizar el diagnóstico de enfermedad endometrial con bastante fiabilidad y discriminar el cáncer de la hiperplasia con atipias. Es necesario elaborar un estudio que incluya un número suficiente de pacientes para establecer conclusiones estadísticamente significativas.
Correspondencia:
Dr. B. Rivero de Torrejón.
Avda. de Navarra, 11, III 1.o C. 20800 Zarauz. Guipúzcoa. España.
Correo electrónico: brivero@meditex.es
Fecha de recepción: 29/1/05.
Aceptado para su publicación: 10/10/06.