INTRODUCCIÓN
La publicación del estudio Term Breech Trial1 en 2000 ha provocado una tendencia hacia la generalización de la práctica de la cesárea en los partos de nalgas. No obstante, la cesárea no es una intervención sin riesgos. A partir de datos relativamente recientes2 se ha estimado que el riesgo de muerte materna después de una cesárea es 2,7 veces superior (intervalo de confianza [IC] del 95%, 1,2-5,9) al del parto vaginal. Además de la mortalidad materna, se ha de considerar la morbilidad derivada de la cesárea. Van Hann et al3 encuentran que un 4,5% de las mujeres sometidas a cesárea presentan, al menos, una de las complicaciones graves siguientes: hemorragia de parto (2,4%), relaparotomía (1,6%), infección pelviana (1,5%), trombosis venosa profunda (1,5%), sepsis (0,3%), neumonía (0,3%) y problemas de coagulación (0,1%). Estas complicaciones fueron más frecuentes en casos de cesárea que en casos de parto vaginal. Aunque en la actualidad en nuestro país ya se realiza un 65% de cesáreas en caso de presentación podálica, si se generalizara la cesárea a todos los partos en estas circunstancias, además de los riesgos a corto plazo relacionados con la intervención quirúrgica, se incrementaría la prevalencia de útero cicatrizado en la población en período fértil. Ello tendría consecuencias en el futuro obstétrico de un porcentaje importante de mujeres, equivalente a la frecuencia del parto de nalgas y que representa un 3-4% de los partos en 1 año. El antecedente de cesárea expone a un riesgo de cesárea en el siguiente parto de alrededor del 33% según datos obtenidos de nuestra población de gestantes en los años 2002 y 2003, y de hasta un 50% según otros autores4. El riesgo de rotura uterina aumenta con el número de cicatrices uterinas. El antecedente de cesárea está también ligado a un aumento neto del riesgo de placenta previa y de las complicaciones hemorrágicas que le acompañan5. Lo mismo ocurre con el acretismo placentario, que aunque es poco frecuente, es una de las causas clásicas de morbilidad severa y de mortalidad materna6. Finalmente, se han de tener en cuenta las implicaciones económicas: según un análisis económico del colegio americano de obstetricia, una política de intento de versión externa seguida de intento de parto vaginal o cesárea electiva en los casos fallidos sería más rentable que una política de cesárea rutinaria o intento de parto vaginal de nalgas7. Se calcula que una disminución del 2% en la tasa de cesáreas comportaría en España un ahorro anual de 3.005.061 euros (documento para la racionalización de la tasa de cesáreas de la SEGO).
La versión externa se ha propuesto como una alternativa válida en los casos de presentación no cefálica. La primera mención a la versión externa se remonta a Celso (s. II a. C.). En 1800, Hubert y Pinard extienden su uso a la comunidad obstétrica de la época y en 1966 se publica la primera serie importante de 706 procedimientos8. A partir de los años setenta del pasado siglo cae en desuso como técnica, y es objeto de críticas editorales ("ECV it is still justified in developing countries?", Bradley-Watson). El interés por la versión externa se renovó a partir del trabajo de Saling que incorpora las técnicas de la moderna obstetricia (control ecográfico, registro cardiotocográfico, tocólisis)9. En la actualidad, la FIGO recomienda su uso10 y la ACOG7 aconseja que "dado que el riesgo de la versión externa es bajo y que disminuye el porcentaje de cesáreas, ésta debe ofrecerse a todas las mujeres cerca del término con presentación de nalgas".
El objetivo del presente estudio es evaluar la eficacia y seguridad del intento de versión externa a término.
MATERIAL Y MÉTODOS
Desde enero de 2001 a marzo de 2004 se propuso versión externa a todas las gestantes con presentación podálica remitidas al Departamento de Bienestar Fetal y procedentes del dispensario de obstetricia del Hospital Clínico, que cumplían los siguientes criterios: a) presentación no cefálica; b) edad gestacional entre las 36,0 y las 38,0 semanas (corregida por la ecografía de primer trimestre si existía discrepancia > 1 semana); c) índice de líquido amniótico ≥ 8 cm; d) índice cerebroplacentario superior al percentil 511; e) registro cardiotocográfico con criterios de reactividad, y f) ausencia de contraindicación para el parto vaginal. La cesárea anterior no fue criterio de exclusión. Se obtuvo consentimiento informado de las gestantes elegibles y que aceptaron el procedimiento. Como grupo control se incluyeron las gestantes remitidas para intento de versión que en el momento de la inclusión tenían una presentación cefálica.
Una vez seleccionada la paciente y firmado el consentimiento, se realizó un NST de 20 min. A las pacientes primíparas se les administró 8 μg/ml de ritodrine intravenosa durante los 10 min previos al procedimiento. Las gestantes se posicionaron en ligero Trendelemburg o en posición de Hofmeyr (decúbito lateral hacia el lado donde se sitúa la cabeza fetal) en el caso de tolerar mal el decúbito. Después de impregnar el abdomen con abundante gel de ultrasonidos para disminuir la fricción, se procedió a la versión por parte de 2 personas con experiencia mientras una tercera monitorizaba el latido fetal continuamente. Inicialmente, se determinó el grado de encajamiento y se procuró la liberación cuidadosa de las nalgas, desplazándolas en la dirección adecuada. De forma sincronizada, la cabeza se guió suavemente hacia la pelvis mientras que las nalgas se desplazaron hacia arriba. Si la columna vertebral y la cabeza del feto estaban al mismo lado de la línea media materna, se intentó un desplazamiento inverso (back flip), en caso contrario, se intentó un desplazamiento hacia delante (forward roll). En los casos de fracaso de la primera maniobra se procedió a un intento de rescate con la maniobra opuesta. Tras el intento de versión, a las 6 h de éste y posteriormente de manera semanal se repitió el registro cardiotocográfico. En los casos de versión fallida se programó la cesárea electiva a las 38-39 semanas de edad gestacional.
Las diferencias entre los grupos para las variables perinatales se han analizado mediante la prueba de la t de Student para grupos independientes o según su escala numérica o categórica. Se ha considerado significativa una p ≤ 0,05. Para el análisis estadístico se ha utilizado el paquete SPSS 11.0 para Windows.
RESULTADOS
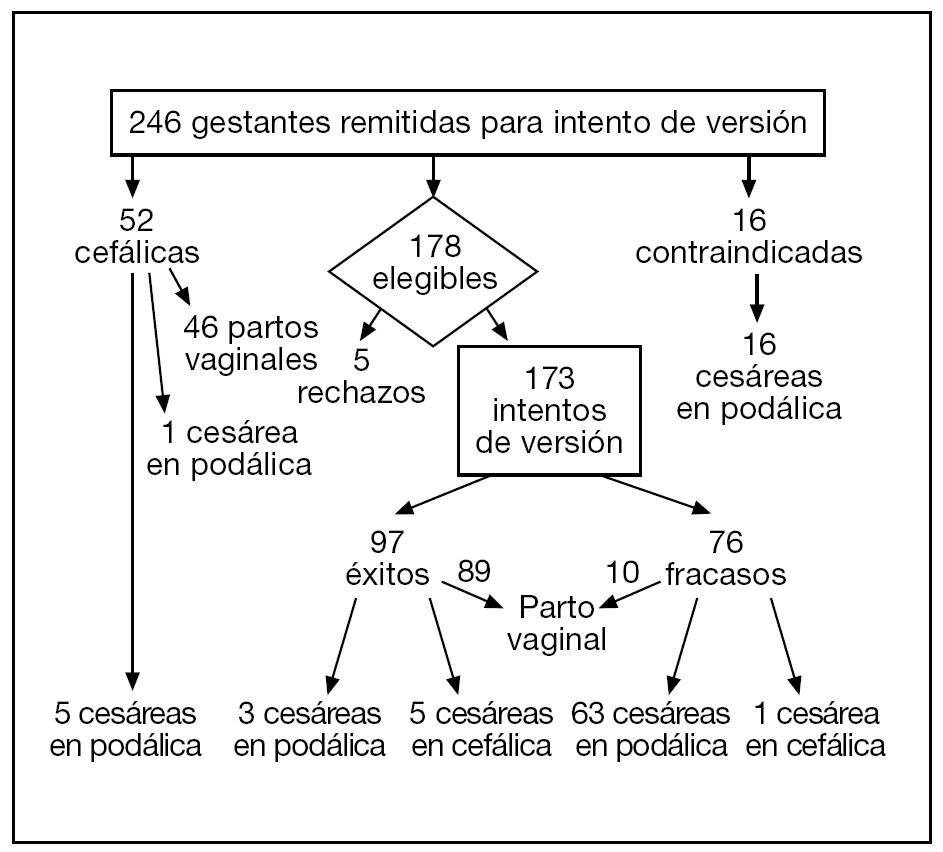
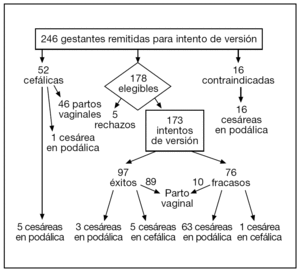
Se remitieron 246 gestantes, de éstas, un 72% (178/246) cumplía los criterios de inclusión y eran elegibles, de las que 5 no aceptaron el procedimiento, y finalmente se incluyeron 173 casos, de los cuales 20 eran situaciones transversas. De los casos incluidos, un 56% (97/173) fueron versionadas a cefálica con éxito, mientras que en un 44% (76/173) no se consiguió la versión. La tasa de cesáreas en las 173 gestantes incluidas fue del 42% (73/173): un 8,2% (8/97) en las versionadas y un 85,5% (65/76) en las que no se consiguió versionar. En el grupo control (gestantes remitidas que en el momento de la inclusión tenían una presentación cefálica), la tasa de cesáreas fue del 11,5% (6/52). La diferencia entre la tasa de cesáreas del grupo control y la del grupo de versiones con éxito no fue significativamente diferente. La figura 1 representa el diagrama de flujo de estas pacientes. La tabla 1 detalla las variables prenatales según el éxito o el fracaso del intento de versión externa.
Figura 1.Diagrama de flujo de las mujeres incluidas en la cohorte.
No se observaron diferencias significativas en la puntuación de Apgar al minuto (8,5 frente a 8,7), a los 5 min (9,8 frente a 9,9) ni en el pH arterial al nacimiento (7,24 frente a 7,21) entre las gestantes aceptadas para intento de versión y el grupo control de versiones espontáneas (tabla 2). Tampoco se objetivaron diferencias en la puntuación de Apgar < 7 a los 5 min entre el grupo de versiones exitosas y el grupo de versiones espontáneas (tabla 3). Existió 1 caso de muerte fetal diagnosticada a los 3 días de un procedimiento fallido, con registros cardiotocográficos inmediatamente posteriores al procedimiento y a las 6 h normales, y en el que el protocolo de estudio12 fue negativo. Otra gestante de la cohorte estudiada que rechazó la versión presentó una muerte fetal a las 39 semanas, con estudio igualmente negativo. En 2 casos de intento de versión, se evidenció metrorragia inmediatamente después del procedimiento, que no se autolimitó y que requirió la realización de una cesárea urgente. En 1 de estos casos los hallazgos fueron compatibles con un hematoma subamniótico que no afectaba a la placenta (pH arterial de 7,23; puntuación de Apgar, 8/10/10).
DISCUSIÓN
La tasa de éxito observada en este estudio (56%) está en concordancia con la descrita en la bibliografía, que oscila entre el 35 y el 86%, con una media del 58%13. El principal y más consistente factor favorecedor descrito en la bibliografía es la paridad: la tasa de éxito oscila entre el 26 y el 62% en las nulíparas y entre el 52 y el 95% en las multíparas14. En nuestra serie se versionó un 28% (27/97) de las nulíparas. Aunque nuestra tasa global de éxito fue similar a la descrita en la bibliografía, nuestro porcentaje de nulíparas es sensiblemente superior al de las series publicadas. Otra causa posible, aunque infrecuente, de fracaso de la versión externa en primíparas podría ser una anomalía uterina subyacente no diagnosticada, que podría predisponer a una presentación podálica y a dificultades para la versión15. En cuanto a la inserción placentaria, y de acuerdo con la bibliografía, la inserción en la cara posterior fue la más favorable. Se suscribe la opinión de que la inserción de placenta en la cara anterior no contraindica el procedimiento y se coincide con la observación de otros autores16,17 que los porcentajes de fracaso más elevados se dan en las implantaciones de la placenta en el cuerno del útero.
El volumen de líquido amniótico es el único factor favorecedor que en nuestra serie fue significativamente diferente entre el grupo de intento de versión con éxito y el grupo con intento fallido, con una media de 12,2 cm en las versiones con éxito frente a 10,5 cm en los fracasos. Shalev et al18 también observaron que era el factor más importante de éxito de la versión externa. Según un metaanálisis reciente, la ingesta de 2 l de agua en un corto intervalo de tiempo mejora el índice de líquido amniótico en caso de normohidramnios en 4,4 cm y en casos de oligoamnios en un 2,01 cm19.
El encajamiento del polo podálico en el estrecho superior de la pelvis también es un factor determinante, por eso unos días antes de la versión se indicó a la gestante que adoptara una posición genupectoral 2 veces por día durante al menos 10 min. Aunque esta maniobra carece de evidencia20, es bien tolerada e inocua para la madre y el feto.
Es indudable el efecto de la tocólisis para favorecer el procedimiento, especialmente en pacientes nulíparas. El estudio aleatorizado21 con más casos que evalúa el uso de ritodrine observa que se asocia con un incremento significativo de éxito, pero sólo en nulíparas. Además, la tocólisis podría disminuir el riesgo de transfusión fetomaterna.
La versión precoz (33-34 semanas) se ha demostrado más eficaz que la tardía, y la versión exitosa es hasta 9 veces más frecuente, como demuestra un estudio piloto del grupo de Hannah22. Existen dudas sobre si la versión precoz predispone a un mayor riesgo de reversión a podálica y este mismo grupo tiene en marcha un estudio multicéntrico para evaluar la técnica. El riesgo de reversión cuando se realiza la versión más allá de las 36 semanas se sitúa alrededor del 10%23,24.
La posición anterior y posterior de la columna vertebral también se ha asociado con mayor probabilidad de fracaso, aunque podría intentar corregirse por medio de estimulación vibroacústica25.
En un intento de integrar en la práctica asistencial el conocimiento de los factores favorecedores, Wong et al26 publicaron los resultados de la aplicación de una puntación compuesta de los siguientes parámetros: cabeza palpable, polo podálico libre, altura sinfisfúndica y relajación uterina. En su serie, la probabilidad de presentar una puntuación > 3 fue 30 veces más frecuente en el grupo versionado con éxito que en el no versionado.
Según algunos autores27, existen diferencias biológicas genuinas en los fetos con presentación de nalgas: el peso, la longitud y el perímetro cefálico al nacimiento son inferiores en las presentaciones podálicas. Asimismo, la presencia de oligoamnios es hasta 8 veces más frecuente en los fetos en podálica. Finalmente, sería razonable asumir que la disminución de la actividad fetal juega un papel importante en el tipo de presentación fetal a término. Estas observaciones podrían interpretarse como que los fetos en podálica tienen un riesgo intrínseco superior a los fetos en cefálica. En nuestra serie, la tasa de mortalidad perinatal fue del 1,1% (2/178), que es sensiblemente superior a la tasa de mortalidad perinatal internacional, que es de 4,96%0. El hecho de que en el caso de muerte fetal posprocedimiento no se pudo atribuir a un accidente de cordón, desprendimiento placentario ni transfusión fetomaterna, y de que también ocurrió un caso de muerte fetal en una gestante en podálica que había rechazado la versión, refuerzan esta hipótesis.
Aunque en nuestra serie, y en concordancia con otros autores, la tasa de cesáreas en el grupo versionado con éxito no fue superior a la del grupo control, otros estudios28-30 sí que describen esta asociación. Lau et al31 compararon a mujeres que fueron sometidas a una versión externa eficaz y tuvieron una presentación cefálica en el momento del parto con un grupo control apareado. Observaron un 16,9% de cesáreas en las pacientes versionadas y un 7,5% en el grupo control. Tanto la desproporción pelvicocefálica (el 6,5 frente al 2,3%) como la pérdida de bienestar fetal (el 9,7 frente al 3,9) fueron más frecuentes en el grupo de la versión que en el grupo control. Se han propuesto varias hipótesis para explicar esta observación. Las anomalías uterinas o una configuración pélvica atípica podrían causar tanto el incremento de presentación podálica como el aumento del riesgo de distocia durante el parto. Sin embargo, se ha demostrado que la mayoría de las pacientes con antecedente de cesárea por presentación podálica tienen un parto por vía vaginal en su segunda gestación32. Otra posible explicación sería que las pacientes con una versión externa exitosa tienen más posibilidades en el momento del parto de que el feto presente una cabeza no modelada y libre, en una posición asinclítica o una combinación de estos factores. También podría argumentarse que un cérvix cerrado y una presentación libre aumentan la probabilidad de éxito de la versión pero, al mismo tiempo, estos factores se asocian a mayor fracaso del parto vaginal. Finalmente, existiría la posibilidad de que las pacientes con una versión externa exitosa presentaran una disminución del tono uterino, que podría predisponer a una contractilidad anómala en el momento del parto33.
Como conclusión, el intento de versión externa a término podría reducir de manera segura la frecuencia de presentación de nalgas en el momento del parto. Estudios de diseño adecuado deberían evaluar el impacto de su introducción asistencial. Debido a la baja incidencia de complicaciones perinatales, estos estudios deberán ser multicéntricos.