Actualmente disponemos de un amplio abanico de antipsicóticos para el tratamiento de las psicosis, pero a excepción de la clozapina en pacientes resistentes, las guías clínicas no aclaran qué antipsicótico ha de prescribirse en primer lugar. Teniendo en cuenta la eficacia contrastada de olanzapina y su perfil de efectos secundarios, existe un interés en investigar su patrón de prescripción en nuestro país y sus factores asociados.
Material y métodosSe administró una encuesta autoaplicada de 62 ítems, de carácter anónimo y voluntario, a 118 psiquiatras del territorio nacional.
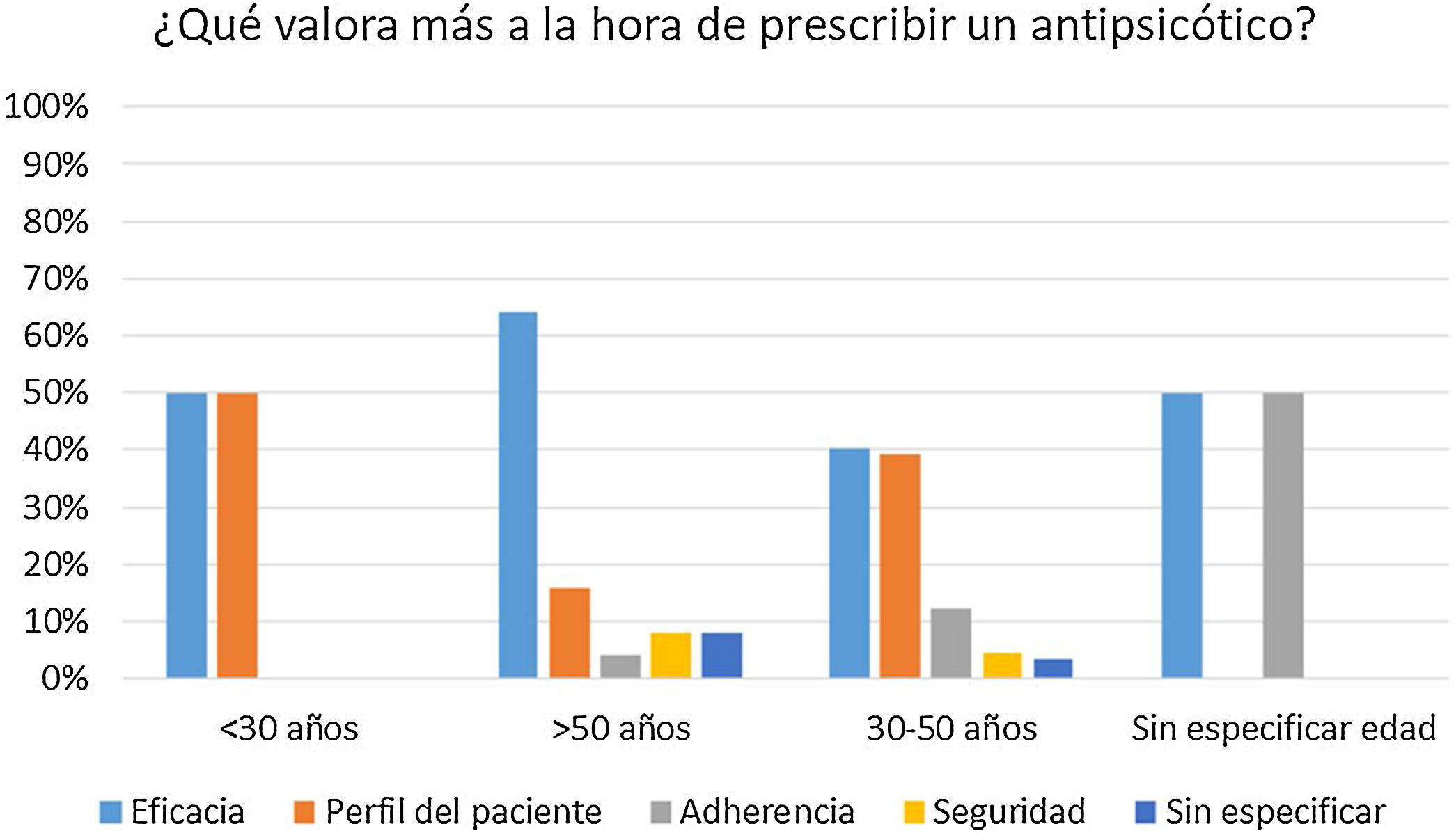
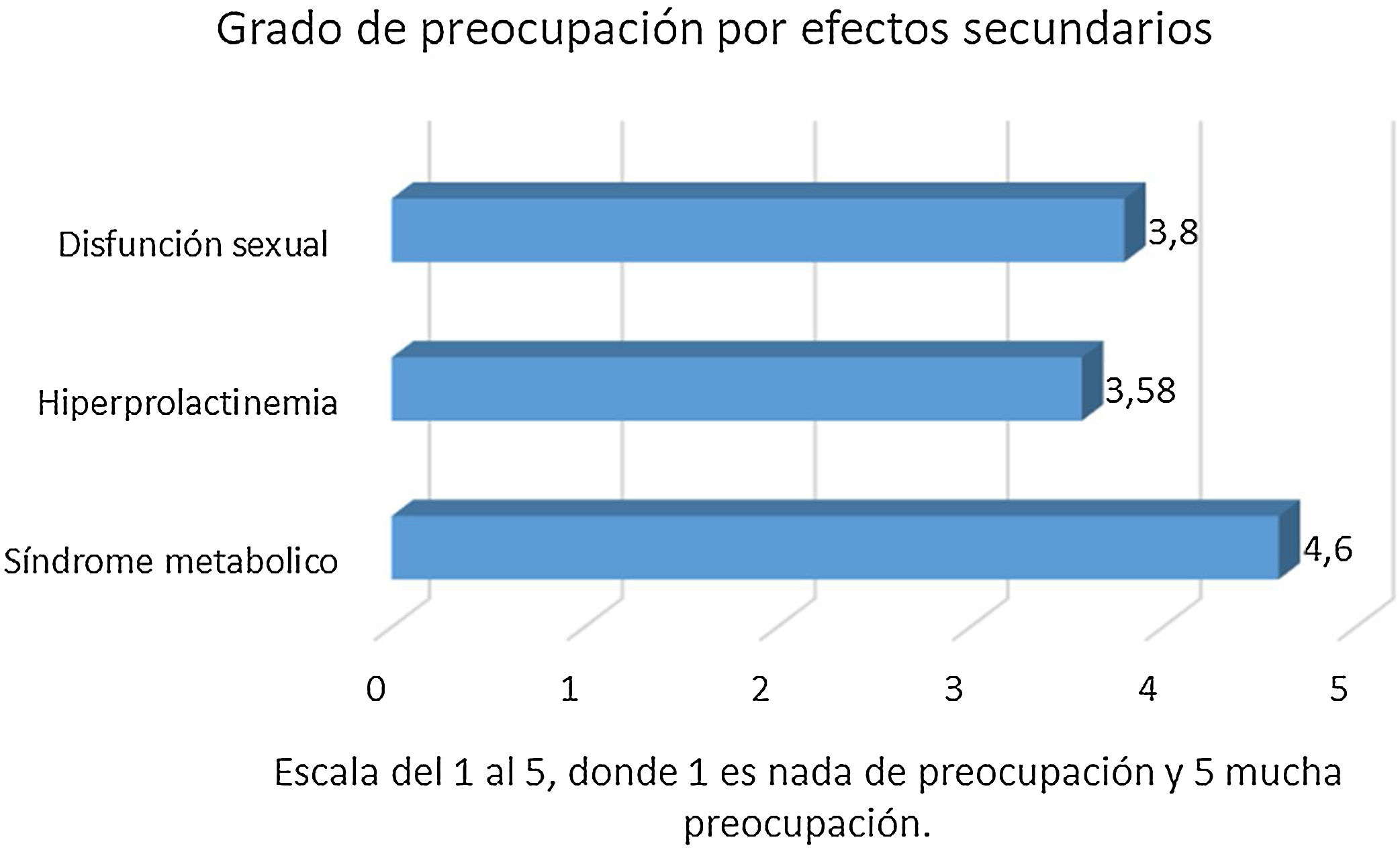
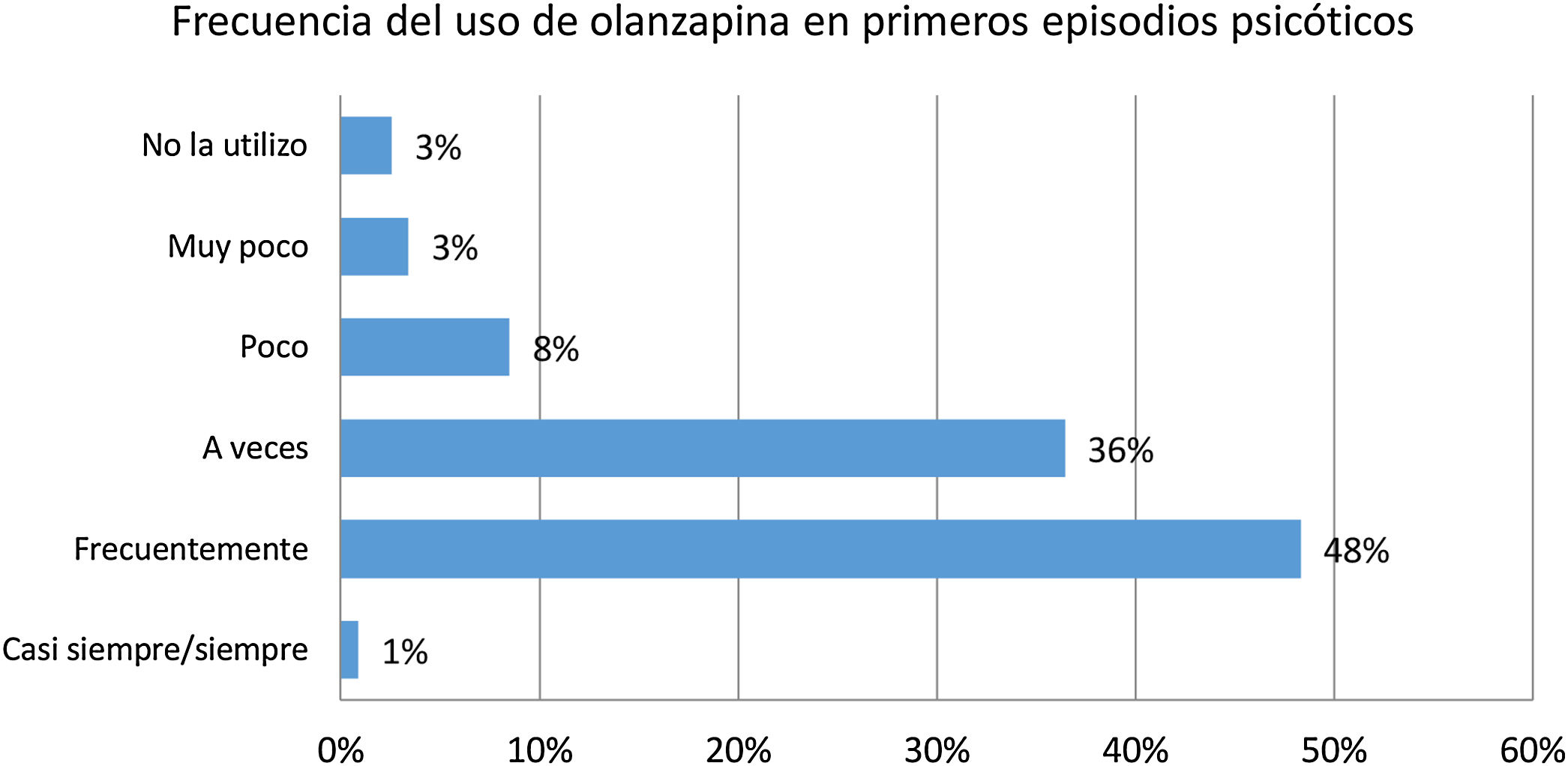
ResultadosEl perfil más frecuente entre los participantes fue el de un psiquiatra de entre 30-50 años que trabajaba en un centro de salud mental (76%). Respecto a los patrones generales de prescripción, la eficacia fue lo más valorado a la hora de elegir un antipsicótico. El uso de una combinación de antipsicóticos fue reportado por el 95% de los encuestados y la formulación preferida fue la oral. Olanzapina fue seleccionada como el antipsicótico con mayor adherencia y eficacia. El motivo del uso más señalado fueron los primeros episodios psicóticos en un 32%, siendo la dosis más utilizada la de 10mg/día. Se prefiere olanzapina especialmente en cuadros con elevada agitación y síntomas psicóticos acusados. El aumento de peso y el síndrome metabólico son los efectos adversos que más motivan al facultativo a descartar olanzapina como tratamiento.
ConclusionesEste estudio constató la relevancia de la eficacia a la hora de elegir un tratamiento antipsicótico. La muestra encuestada percibe la olanzapina como un fármaco efectivo, de uso habitual y especialmente útil para determinados perfiles clínicos.
Although there is a wide range of antipsychotic drugs currently available for the treatment of psychiatric disorders, apart from clozapine in resistant patients, the clinical guidelines are not clear on which antipsychotic drug should be prescribed in the first place. Taking into account the known efficacy of olanzapine and its side-effects profile, it would be of interest to study its prescription pattern as well as its associated factors in this country.
Material and methodsA self-administered, 62-item questionnaire was anonymously and voluntarily completed by 118 psychiatrists from all over the country.
ResultsThe most common profile of the participants was a psychiatrist of 30-50 years that worked in a mental health centre (76%). As regards the general prescribing patterns, efficacy was the most valued when choosing an antipsychotic drug. The use of a combination of antipsychotic drugs was reported by 95% of those that completed the questionnaire, and the preferred administration route was oral. Olanzapine was chosen as the antipsychotic drug with greater adherence and efficacy. The most stated reason for use was for the first psychotic episodes in 32%, with 10mg/day being the dose most used. Olanzapine was preferred particularly in clinical pictures with increased agitation and marked psychotic symptoms. An increase in weight and metabolic syndrome are the side-effects that most motivate the psychiatrist to rule out olanzapine as a treatment.
ConclusionsThis study shows the importance of efficacy when choosing antipsychotic treatment. The surveyed sample perceived olanzapine as an effective drug, in routine use, and especially useful for certain clinical profiles.
Artículo
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora