INTRODUCCIÓN
Los trastornos depresivos son la alteración psiquiátrica más prevalente. La OMS predice que, en los países industrializados, puede ser la primera causa de discapacidad laboral en el año 2020. En los últimos 20 años este tipo de trastornos se trata mayoritariamente con antidepresivos del tipo de los inhibidores selectivos de la recaptación de serotonina (ISRS). Aunque estos fármacos no han demostrado mayor eficacia ni menor tiempo de latencia de respuesta que los antidepresivos heterocíclicos; su menor toxicidad en caso de sobredosis, la fácil dosificación y un supuesto mejor perfil de toleraffigbilidad han propiciado una generalización de su uso como la primera opción farmacológica en el tratamiento antidepresivo.
Durante estos años, al tiempo que han aparecido nuevos ISRS, se han propuesto también nuevas indicaciones terapéuticas, como las referidas al trastorno obsesivo-compulsivo, el trastorno de angustia y otros trastornos de ansiedad (ansiedad generalizada y fobia social), además de utilizarse, según algunos escasos estudios, en diversas afecciones (adicciones químicas y no químicas, trastornos de personalidad, síndrome negativo de la esquizofrenia, etc.), de forma que se trata de un grupo de psicofármacos ampliamente prescritos en la actualidad.
El correcto cumplimiento del tratamiento farmacológico en general es aún un importante problema médico, que tiene incidencia en los resultados finales de las prescripciones. Este problema es especialmente importante entre los enfermos psiquiátricos, ya que éstos frecuentemente tienen escasa conciencia de enfermedad. Sin embargo, debiéramos suponer que los pacientes depresivos o afectos de un trastorno obsesivo-compulsivo o por crisis de angustia deberían ser aquellos con mejor conciencia de enfermedad. Aun suponiendo todo ello, y que los ISRS tienen una fácil administración (dosis única) y buena tolerabilidad, la realidad es que, según los estudios, entre un 22 y un 38% de los pacientes a quienes se ha prescrito un ISRS interrumpen el tratamiento después de las primeras dosis, sin informar de ello a su médico1. En un estudio con más de 22.000 pacientes seguidos durante 6 meses se demostró que el 57% no cumplía correctamente el tratamiento con ISRS (incluido su abandono antes de lo indicado) y que el 43% que lo cumplía implicó de forma evidente menores costes económicos de tipo médico anuales2.
La tolerabilidad condiciona en gran manera el cumplimiento terapéutico y, por tanto, la tasa de éxito de los tratamientos. Diferencias en las interacciones con distintos receptores causan diferentes perfiles de efectos secundarios y distinta tolerabilidad3,4.
Aunque algunos estudios indican que las personas con bajo nivel intelectual o las que únicamente presentan "síntomas inespecíficos" son las más propensas al mal cumplimiento y al abandono del tratamiento, en general se señala que la causa principal de que esto ocurra son los efectos secundarios.
Se han comunicado algunos efectos secundarios graves con ISRS, aunque ciertamente éstos han sido extraordinariamente infrecuentes (efectos extrapiramidales, incluido parkinsonismo, con fluoxetina, paroxetina y más raramente con sertralina, síndromes confusionales, erupción maculopapulosa con fluoxetina, convulsiones, etc.). En la mayoría de los estudios y en un metaanálisis de tolerabilidad se concluye que: a) a los 12 meses de seguimiento las tasas de retención en el estudio son únicamente del 60-65%; b) los efectos secundarios más frecuentes son gastrointestinales (especialmente náuseas), cefalea, temblor fino de los miembros superiores, sedación, disfunción sexual y aumento de peso, y c) el perfil de tolerabilidad es diferente para los distintos ISRS5.
En cualquier caso, el cumplimiento del tratamiento con ISRS no es óptimo. Sin duda, influyen diversos factores, entre ellos algunos importantes como la relación médico-enfermo, la información sobre el fármaco y la propia investigación y la solución de los efectos secundarios por parte del médico. Los efectos secundarios de los ISRS frecuentemente se minimizan6. Además, está claro que su incidencia difiere mucho según sean comunicados espontáneamente por el paciente o investigados por el médico7, y muchas veces sólo se considera o se investiga los efectos a corto y no a largo plazo8; de hecho un importante metaanálisis, que incluyó 136 ensayos9, demostró que la tasa total de abandonos del tratamiento con antidepresivos heterocíclicos sólo era modestamente mayor que con ISRS (odds ratio = 1,21; 95%) señalando las implicaciones que ello puede tener para los modelos fármaco-económicos.
Efectos secundarios sin gravedad, incluso sin ninguna trascendencia para la salud de las personas, pueden tener un peso importante a la hora de que éstas decidan abandonar el tratamiento durante el primer año o disminuir las dosis a causa de afectar gravemente a su calidad de vida. En primer lugar, los efectos secundarios de índole sexual, pero también otros muy poco estudiados y sobre los que existen, por tanto, pocas publicaciones y datos, por ejemplo, la sudoración profusa (sofocaciones) y otros trastornos de la termorregulación (sensación de calor persistente incluso en ambientes frescos), los bostezos frecuentes (sin somnolencia), el prurito (sin manifestación dermatológica alguna), el aumento del apetito y otros trastornos relacionados, como un selectivo aumento de la apetencia por los hidratos de carbono y por los dulces en especial, o la aparición de una repentina ansia por comer (a veces a media noche, que incluso despierta al sujeto que prácticamente devora cualquier cosa que encuentre en el frigorífico). Otros efectos secundarios sin trascendencia para la salud, pero también relativamente frecuentes, parecen ser los sueños en forma de pesadillas y las mioclonías durante el sueño (que refiere el compañero de cama del paciente). Las crisis de sudoración profusa y los bostezos pueden tener repercusiones sociales negativas; las repentinas ansias por comer chocolate o cualquier cosa a media noche no sólo interfieren el sueño, sino que pueden causar aumento de peso, y es posible que creen sentimientos de culpa en el paciente; las pesadillas y las quejas de la pareja por las mioclonías también pueden hacer pensar al paciente que quizá está empeorando.
El objetivo de nuestro estudio es, en primer lugar, valorar la frecuencia con que aparecen determinados efectos secundarios derivados del uso de los ISRS, de características leves, pero que pueden afectar a la calidad de vida de los pacientes y contribuir al abandono del tratamiento: sudoración, sofocos, bostezos, prurito, sequedad de boca, mioclonías, pesadillas, apetencia por hidratos de carbono, repentina ansia por comer, aumento del apetito, disminución de la libido, impotencia y retraso en el orgasmo. En segundo lugar se evalúa el perfil de dichos efectos secundarios para cada uno de los antidepresivos del grupo de los ISRS, y si existe un fármaco mejor tolerado que otros. Como tercer objetivo se plantea valorar si hay factores diagnósticos y demográficos que puedan influir en la aparición de dichos efectos secundarios.
MATERIAL Y MÉTODO
Se realiza un estudio descriptivo, observacional y transversal, con una muestra obtenida a partir de pacientes ambulatorios que acudían a una visita habitual al centro de salud mental (CSM) y que estaban en tratamiento con ISRS. La recogida de datos se realizó durante un mes. Se administró un cuestionario donde se recogían los datos sociodemográficos, el diagnóstico por el que estaban recibiendo tratamiento según criterios DSM-IV-TR, el tratamiento psicofamacológico que recibían, y se les preguntaba directamente a los pacientes si presentaban o no cada uno de los efectos secundarios objeto de estudio.
Los criterios de inclusión eran pacientes mayores de 18 años en seguimiento ambulatorio en el CSM por diversas causas, en tratamiento con algún ISRS como fármaco principal, al que podían tener asociadas benzodiacepinas. Como rangos de dosis de ISRS se incluyeron: paroxetina 20-40 mg/día, fluoxetina 20-40 mg/día, sertralina 50-150 mg/día, citalopram 20-40 mg/día, fluvoxamina 100-200 mg/día y escitalopram 10-20 mg/día. Se excluyó a los pacientes, aunque estuvieran en tratamiento con ISRS, con consumo activo de sustancias y/o tratamiento concomitante con otros psicofármacos como otros antidepresivos, estabilizadores del estado de ánimo y antipsicóticos.
Para las técnicas de estadística descriptiva se ha utilizado el programa estadístico SPSS versión 10.0 para Windows.
RESULTADOS
Se incluyó un total de 116 pacientes; el 25%, varones y el 75%, mujeres, con una media ± desviación estándar de edad de 47,59 ± 13,68 años. No se encontraron diferencias por sexos en la edad de los pacientes.
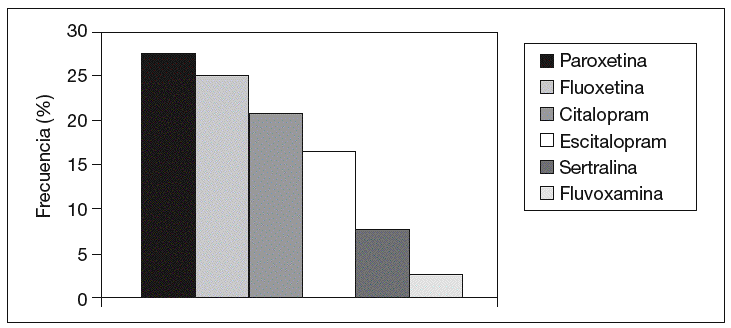
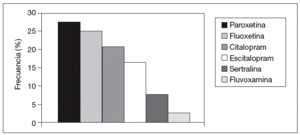
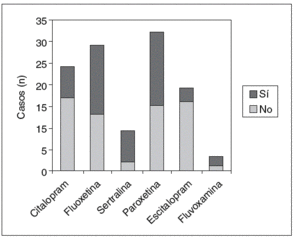
El principio activo más prescrito fue paroxetina (un 25,4% del total), seguido de fluoxetina (24,6%), citalopram (21,5%), escitalopram (16,9%), sertralina (9,2%) y fluvoxamina (3%) (fig. 1).
Figura 1. Frecuencia de prescripción de los inhibidores selectivos de la recaptación de serotonina.
La media de las dosis de ISRS era comparable entre todos los fármacos utilizados. El 50,9% de los pacientes tomaban benzodiacepinas asociadas, y éstos tenían una edad significativamente mayor que los que no las recibían (diferencia de 7 años; intervalo de confianza [IC] del 95%, 1-12 años).
El diagnóstico más frecuente fue trastorno distímico (26,3%), seguido de trastorno adaptativo (20,7%), trastorno depresivo mayor (10,8%), agorafobia (8,8%), trastorno depresivo no especificado (7,9%), trastorno por crisis de angustia (6,1%), trastorno por ansiedad generalizada (6,1%), trastorno obsesivo-compulsivo (3,5%), trastornos de personalidad (2,7%) y otros diagnósticos (7,1%). De estos datos cabe destacar que los pacientes con trastorno distímico eran mayores que los pacientes con otros diagnósticos (57,8 ± 9,13 frente a 44,39 ± 13,76 años; p < 0,001).
No se encontraron diferencias significativas en la aparición de efectos adversos por el hecho de estar o no en tratamiento concomitante con benzodiacepinas.
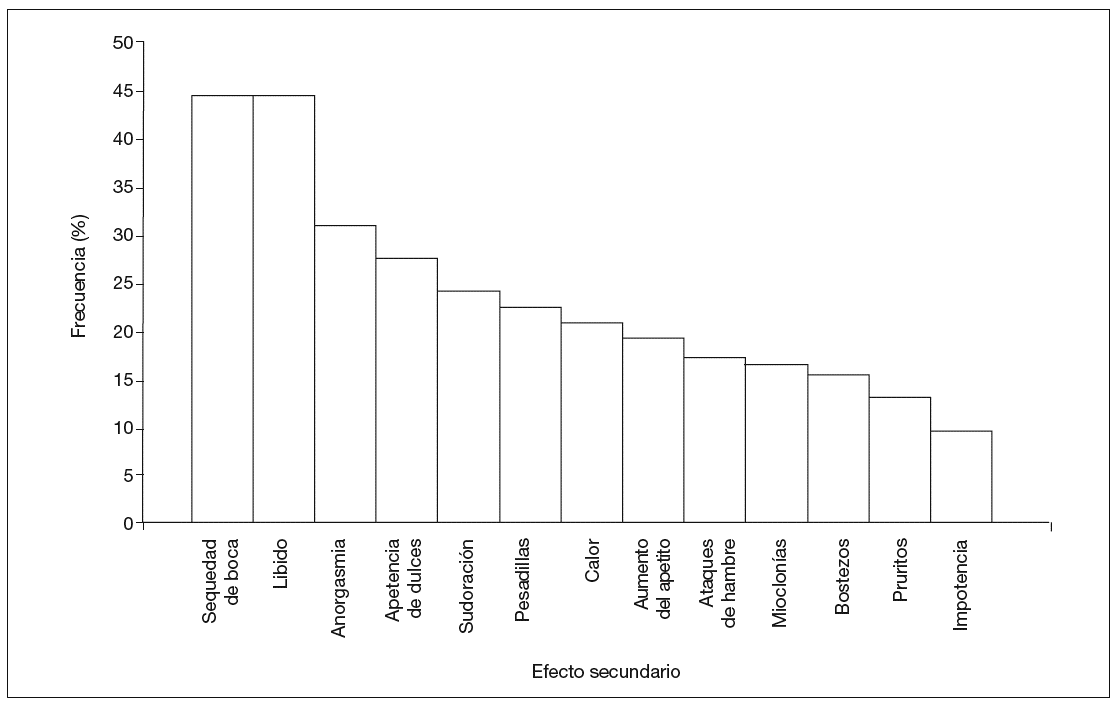
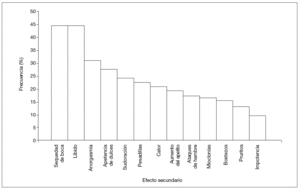
Del total de los 116 pacientes, un 81% presentó algún tipo de efecto adverso, con una media de 3,1 ± 2,58 efectos adversos por paciente. En la figura 2 se muestra la frecuencia de cada uno de ellos.
Figura 2. Frecuencia de efectos adversos (n = 116).
En cuanto a la aparición de efectos adversos por edad, se observó que los sujetos de edad más avanzada presentaban con mayor frecuencia sofocaciones y anorgasmia (p < 0,05), así como una tendencia a más problemas de impotencia y disminución de la libido. No hubo diferencias por edad en el resto de los efectos adversos evaluados. Respecto al sexo, lógicamente los varones fueron los que manifestaron impotencia, mientras que las mujeres refirieron más sofocaciones. Estas diferencias serían atribuibles a las condiciones fisiológicas de cada sexo más que a sólo los fármacos por sí mismos. Sí que se observó que las mujeres tendían a presentar más frecuentemente una repentina ansia por comer. No hubo diferencias entre sexos en el resto de los efectos secundarios.
Casi todos los efectos adversos analizados se produjeron, en mayor o menor grado, con todos los ISRS. Una excepción es la fluvoxamina, sobre la que no se comunicó prácticamente ninguno de los efectos estudiados, probablemente debido al sesgo de que en la muestra sólo 3 de los 116 pacientes recibían este tratamiento. Por este motivo, al realizar el estudio estadístico de los resultados, decidimos excluirla del análisis.
No se hallaron casos de mioclonías ni de bostezos con escitalopram ni de pesadillas o impotencia con sertralina.
En el análisis conjunto, el fármaco mejor tolerado fue escitalopram, seguido por sertralina y citalopram, que estarían en un grado intermedio, mientras que paroxetina y fluoxetina fueron los peor tolerados en lo referente a estas variables analizadas. Aun así, las diferencias no fueron significativas.
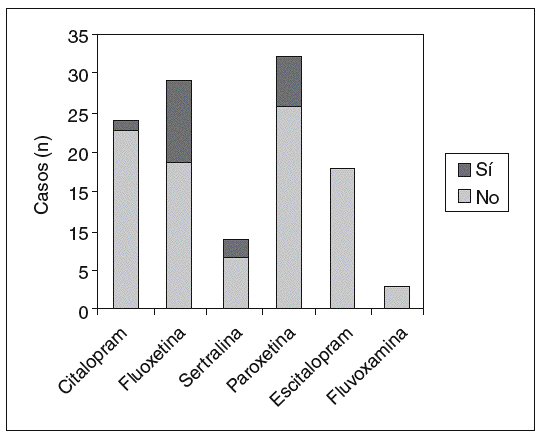
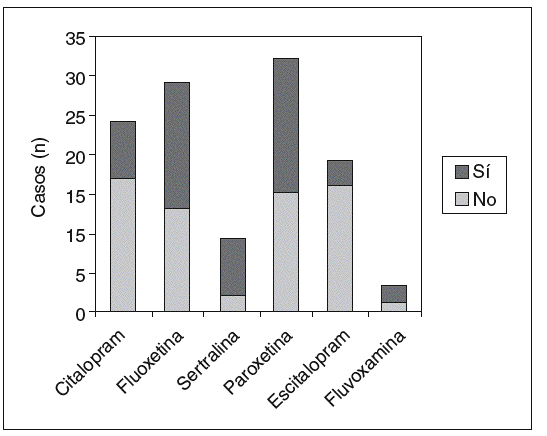
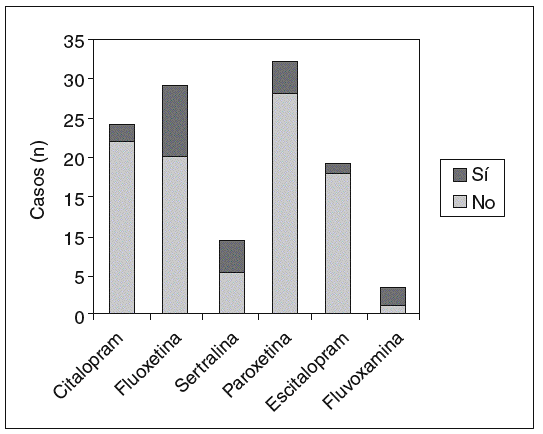
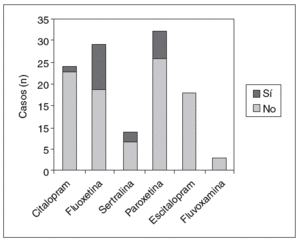
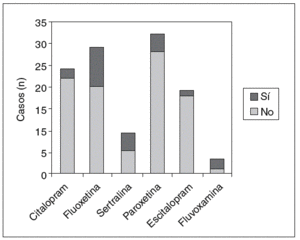
En cuanto al análisis de efectos adversos por separado, la relación entre tener mioclonías y el fármaco antidepresivo utilizado es significativa (p = 0,007); entre los pacientes que tomaban fluoxetina (la que presentó mayor porcentaje de casos), hubo un 30% más sujetos con mioclonías que entre los que recibían escitalopram (el que presentó un menor porcentaje de casos) (IC del 95%, 11%-49%) (fig. 3). También la relación entre tener sequedad de boca y el fármaco antidepresivo utilizado es significativa (p = 0,008); entre los pacientes que tomaban paroxetina (la que presentó mayor porcentaje de casos), hubo un 37% más sujetos con sequedad de boca que entre los que recibían escitalopram (el que presentó un menor porcentaje de casos) (IC del 95%, 13%-61%) (fig. 4). Asimismo, la relación entre el aumento del apetito y el fármaco utilizado es significativa (p = 0,011); entre los pacientes que tomaban sertralina (la que presentó mayor porcentaje de casos), hubo un 39% más sujetos que presentaron aumento del apetito que entre los que recibían escitalopram (el que presentó un menor porcentaje de casos) (IC del 95%, 5%-73%) (fig. 5). No se hallaron diferencias significativas entre fármacos en el resto de los efectos adversos al analizarlos por separado.
Figura 3. Mioclonías.
Figura 4.Sequedad de boca.
Figura 5.Aumento del apetito.
DISCUSIÓN
Hay escasa literatura acerca de los efectos secundarios valorados, la mayoría de los estudios se centran en otro tipo de efectos, como los gastrointestinales, los relacionados con el peso, efectos anticolinérgicos y sexuales los que pueden ser más graves para la salud.
Diversos autores han descrito las tasas de abandono del tratamiento antidepresivo. En un estudio con 200 pacientes, diagnosticados de trastorno de angustia10, se indicaba que las peores tasas de retención al año eran las de fluvoxamina (60%) y fluoxetina (50%), con diferentes perfiles de tolerabilidad. Mientras que paroxetina, citalopram y fluoxetina habían producido similares aumento de peso (6,1 ± 4,9 kg sobre una media de peso de 72,4 ± 7,3 kg al inicio del tratamiento) y disfunciones sexuales, estos efectos secundarios eran menos frecuentes con fluvoxamina que, en cambio, registró la mayor tasa de abandonos al inicio del tratamiento. Los cuatro ISRS fueron igualmente eficaces en el tratamiento del trastorno de angustia.
Un estudio observacional realizado en los Países Bajos, con 1.251 pacientes seguidos durante 1 año, indicaba que los efectos secundarios de los ISRS (paroxetina, fluoxetina y fluvoxamina) más frecuentes eran: náuseas (27%), cefalea (17,1%), diarrea (6,8%), sudoración (11,7%) y sensación de mareo (11,8%). En ese estudio los pacientes en tratamiento con sertralina se diferenciaban, básicamente, por presentar más diarrea (14%)11.
En otros estudios se han señalado también como efectos secundarios relativamente frecuentes el insomnio, la sequedad de boca, la ansiedad y la taquicardia. Un efecto secundario señalado por algún autor (¿podría ser un efecto no adverso?) es el denominado "desapasionamiento (o distanciamiento) emocional" (emotional detachment), que algunos pacientes definen como "pasotismo".
Hay alguna comunicación sobre la sudoración causada por citalopram y otros ISRS12 y algunos estudios sobre la prevalencia de sofocaciones (hot flashes) en relación con diversos estados patológicos y el uso de diversos fármacos. En nuestro estudio la presencia de sofocaciones fue del 20,7% y la de sudoración, del 24,1%. En la literatura las sofocaciones se han relacionado con síndromes febriles, dolor, síndrome de las piernas inquietas y trastornos depresivos y de ansiedad13. Sería interesante aclarar si cuando un estudio relaciona sudoración excesiva o sofocaciones con diversas afecciones, la relación es realmente con éstas o con los tratamientos farmacológicos administrados (por ejemplo, aspirina o paracetamol en cuadros febriles o ISRS en ansiedad o depresión). En otro estudio con 2.267 pacientes, los mismos autores indican que la sudoración o las sofocaciones nocturnas son casi el doble de frecuentes que las diurnas, y pueden ser producidas por el aumento de peso, el abuso de alcohol y/o por todo tipo de fármacos antidepresivos. Asimismo, el estudio señala que estos trastornos son frecuentes y, generalmente, muy poco comunicados14. En modelos animales se ha demostrado el efecto de los ISRS en la termorregulación; ésta depende de la integración funcional de vías neuroendocrinas autonómicas y su alteración se manifestaría, principalmente, en forma de cuadros vasomotores de predominio nocturno. La serotonina tiene un relevante papel en la termorregulación hipotalámica. El efecto de los ISRS en la termorregulación es dependiente de la dosis15. En algún otro estudio este efecto vasomotor (vasodilatación periférica, especialmente facial) también se confirma (conjuntamente con sudoración profusa desde medio tórax hacia arriba, principalmente la cabeza)16.
En referencia a los bostezos, la literatura es casi inexistente. Algún autor señala la escasa comunicación de tal efecto secundario, probablemente frecuente con el uso de ISRS, aunque también con levodopa, agonistas dopaminérgicos, inhibidores de la MAO-B, agonistas opiáceos y benzodiacepinas. Se ha descrito que los bostezos provocados por ISRS desaparecen al reducir las dosis o retirar el fármaco17,18. En nuestro estudio la frecuencia en la aparición de bostezos que los pacientes atribuían al tratamiento con ISRS era del 15,5%.
Los efectos en el apetito, el aumento de peso y el funcionamiento sexual son mucho más conocidos y han sido más ampliamente estudiados.
El apetito y la sensación de saciedad están regulados, según los actuales conocimientos, por un complejo sistema de neurotransmisores, neuromoduladores, citocinas y hormonas relacionadas con el hipotálamo, como la leptina y el sistema del factor de necrosis tumoral. Múltiples psicofármacos se relacionan con aumento de apetito y de peso: los antidepresivos tricíclicos (especialmente amitriptilina) producen aumento de peso dependiente de la dosis y se relaciona también con la duración del tratamiento, también los ISRS (aunque algunos pueden producir una transitoria disminución al inicio), el litio y, muy especialmente, los antipsicóticos de segunda generación (especialmente clozapina y olanzapina). La tolerancia a la insulina está involucrada en este síndrome metabólico en muchos casos (no en el caso de litio). Estas alteraciones afectarían al balance energético y, asimismo, causarían el ansia repentina por las grasas y los dulces (food craving). El aumento de peso puede tener graves consecuencias para la salud a medio o largo plazo (hiperglucemia, aumento de la glucohemoglobina, el colesterol y los triglicéridos, hipertensión, enfermedad coronaria, diabetes mellitus, problemas respiratorios y cáncer), pero a corto plazo no puede justificar el mal cumplimiento o el abandono del tratamiento y, aunque en ocasiones el aumento de peso es evidente en pocas semanas, ello ocasiona más esfuerzos dietéticos que abandonos precoces de la medicación19. Es preciso distinguir entre el aumento del apetito (en general) y las repentinas ansias de comer, a veces de carácter nocturno exclusiva o predominantemente (el irresistible food craving)20, aunque muchas veces se trata de fenómenos simultáneos. En nuestro estudio se han valorado estos dos fenómenos por separado, y se observó que el aumento del apetito aparece en el 19% de los pacientes y las ansias de comer en el 17,2%, y la suma de ambos efectos en el 10,3% de los pacientes. La apetencia por los dulces se manifiesta en el 27,7% de los sujetos. Cabe destacar que el 9,5% de la población estudiada presenta los tres efectos secundarios simultáneamente. El aumento de peso, el descontrol en la alimentación ("ataques de apetito") y el ansia incontenible por los dulces, además de poder crear sentimientos de culpa en el paciente y generar críticas por parte de su entorno próximo, serían causas frecuentes de mal cumplimiento o abandono del tratamiento.
Sobre los efectos adversos de índole sexual hay más estudios. Los datos difieren mucho de unos a otros ensayos, pero indican una prevalencia relevante. Además, se reconoce que los pacientes, por regla general, no comunican este tipo de efecto adverso y que los médicos tampoco interrogan sobre él. En nuestro estudio se ha encontrado que un 83,6% de los pacientes presentaban algún tipo de disfunción sexual de las estudiadas, una cifra realmente elevada. Según la literatura revisada, el impacto de los efectos adversos de los ISRS en la función sexual puede alcanzar el 80%, aunque en general se cifran en un 35-50%, son más graves a dosis mayores y se relacionan con los mecanismos intrínsecos de inhibición de la recaptación de serotonina y dopamina, la hiperprolactinemia, la acción anticolinérgica y la inhibición de la oxido nítrico sintetasa21. En un estudio con 502 pacientes adultos franceses y británicos diagnosticados de depresión y tratados con ISRS, entre un 27% (franceses) y un 39% (británicos) tuvieron algún tipo de disfunción sexual; un 25% de ellos manifestaron que ello les produjo insatisfacción sexual en su pareja22. Incluso con los fármacos más recientes la incidencia de efectos adversos en la función sexual es considerable. Un estudio a doble ciego, controlado con placebo, que comparaba estos efectos en pacientes con depresión mayor (n = 684), concluyó que escitalopram los causaba en el 48,7% de los pacientes, duloxetina en el 33,3% y placebo en el 16,7%23. Aunque los datos señalan que los efectos sexuales afectan de forma diferente a mujeres y varones (más al deseo en varones que en mujeres y en la fase orgásmica afectan igualmente a uno y otro sexo) y que algunos ISRS (paroxetina, fluoxetina y sertralina24) causan más efectos de este tipo, en nuestro estudio no se han encontrado diferencias por sexo, excepto, como era de esperar, en el caso de la impotencia, que fue más frecuente en los varones.
Una reciente revisión25 comunica datos de tolerabilidad de los ISRS similares a los obtenidos en nuestro estudio: alrededor del 86% de los pacientes presentan al menos un efecto secundario. Estos efectos secundarios evolucionan de forma distinta con el tiempo; las náuseas, presentes en el 82% de los pacientes al principio, sólo lo están en el 32% a los 3 meses, el aumento de peso es más patente con el paso del tiempo (el 59% a los 3 meses) y la disfunción sexual aparece pronto y persiste inalterable con el tiempo.
No hemos encontrado literatura específica sobre ISRS y otros de los síntomas valorados, como mioclonías nocturnas y pesadillas, o aspectos de hipersensibilidad sin lesión dermatológica visible, como el prurito. De todas formas serían aspectos a profundizar en estudios futuros puesto que, según nuestros resultados, su prevalencia es considerable.
Limitaciones
El presente estudio tiene una serie de limitaciones importantes a comentar. Cabe destacar en primer lugar aspectos relacionados con la muestra. Obtuvimos 116 pacientes, pero en el momento de valorar la aparición y la frecuencia de los efectos secundarios para cada tipo de ISRS los pacientes se dividían en 6 grupos, lo que redujo el tamaño muestral y, por lo tanto, la potencia estadística y la capacidad de detectar diferencias.
Descartamos recoger información sobre la duración del tratamiento porque consideramos que el objetivo principal del estudio era valorar la presencia de estos efectos secundarios y las diferencias entre ISRS.
En nuestra muestra hay una mayor representación de mujeres (75%), creemos que se debe a que hay una mayor prevalencia de trastornos depresivos en general (trastorno distímico fue el más frecuente) y de trastornos de ansiedad en la población femenina, y que a su vez éstas consultan más al médico. Este hecho también puede representar un sesgo y/o una dificultad para detectar diferencias entre sexos.
Por último, cabe mencionar que no hemos incluido un grupo control, por lo que no podemos establecer si estos efectos secundarios aparecen en la población general y con qué frecuencia ni hacer una comparativa con la muestra estudiada.
CONCLUSIONES
En nuestro trabajo hemos encontrado que el 81% de los sujetos presentan algún tipo de efecto secundario sin gravedad, pero molesto, que puede contribuir al incumplimiento del tratamiento con ISRS. Esto nos debe hacer plantear la necesidad de interrogar sobre estas molestias, para valorar en qué medida influyen en la calidad de vida del paciente y modifican la actitud frente a la medicación.
La mayoría de los efectos secundarios estudiados aparecían, en mayor o menor grado, en todos los ISRS, pero hemos observado que hay diferencias entre ellos, por lo que es conveniente hacer más estudios en esta línea.
Como se ha comentado, nuestro estudio tiene importantes limitaciones metodológicas que pueden sesgar los resultados obtenidos.
En definitiva, nuestra principal conclusión es que con elevada frecuencia se producen efectos secundarios banales pero molestos debidos al tratamiento con ISRS y que deben ser tenidos en cuenta.