La expresión facial y la sonrisa son componentes clave de la comunicación no verbal. La sonrisa ejerce un papel muy importante en la determinación de la primera impresión de la persona1.
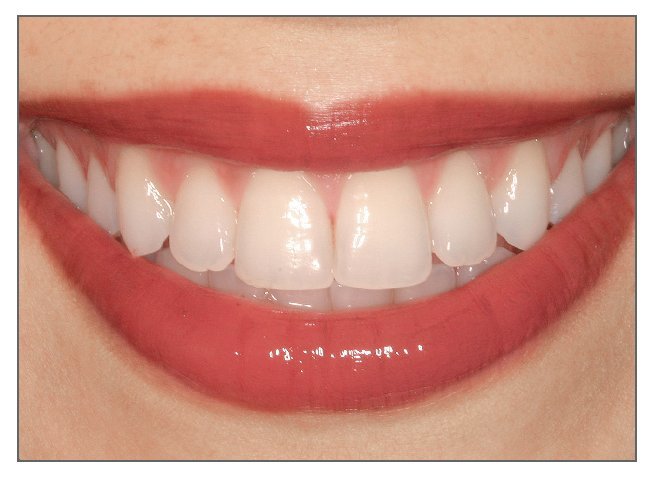
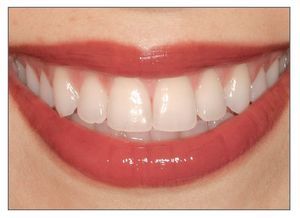
Una sonrisa estética o agradable está comprendida por tres componentes primarios2: los dientes, el marco labial y la plataforma gingival. La sonrisa ideal, estética y agradable presenta las siguientes características3,4 (fig. 1): (1) mínima exposición gingival, (2) exposición simétrica y armónica entre la línea gingival superior y el labio inferior, (3) tejido gingival sano que rellena todos los espacios interproximales, (4) armonía entre los segmentos anterior y posterior5 (principio de graduación), (5) dientes con correcta anatomía y proporciones (forma y posición), (6) color y tono adecuado de los dientes, y (7) labio inferior paralelo a los bordes incisales de los dientes anterosuperiores y a una línea imaginaria que transcurre por los puntos de contacto de estos dientes.
Figura 1. Mujer joven con una sonrisa agradable. Sonrisa ideal.
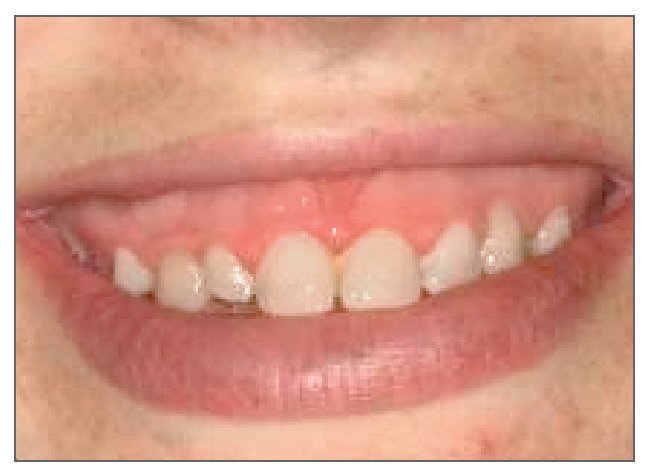
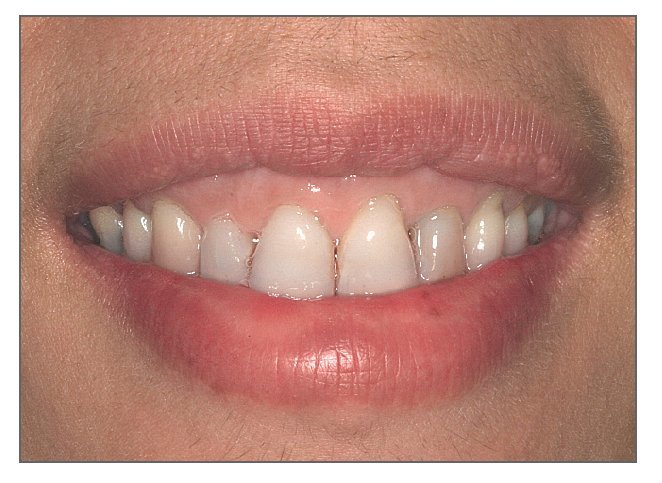
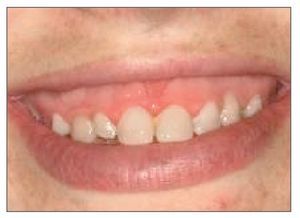
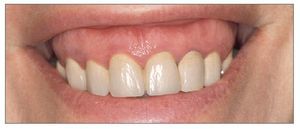
La expresión exposición gingival excesiva, comúnmente denominada sonrisa gingival, se emplea cuando durante la sonrisa se produce una sobreexposición de la encía superior6 (fig. 2). En casos severos, la sobreexposición se observa también con la boca y los labios en reposo (fig. 3). En general, cuanto más se exhiben los tejidos gingivales, menos estética resulta la sonrisa7. La prevalencia de la exposición gingival excesiva es del 10% en la población comprendida entre los 20 y los 30 años de edad, y se ve más en mujeres que en hombres1,8. La incidencia de esta condición disminuye gradualmente con la edad como consecuencia de la caída de los labios superior e inferior, lo que a su vez conduce a una disminución de la exposición de los incisivos superiores y a un aumento de la exposición de los incisivos inferiores9,10.
Figura 2. Exposición gingival excesiva durante la sonrisa en una mujer joven.
Figura 3. Caso grave de exposición gingival excesiva en el que puede observarse una sobreexposición de la encía anterior en reposo.
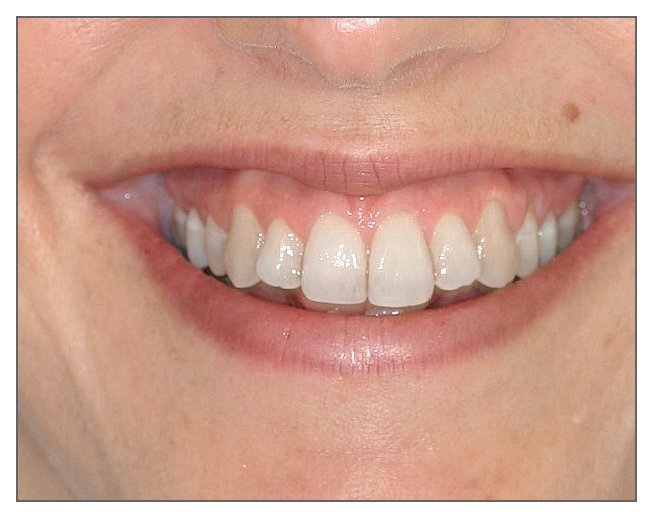
Al analizar una sonrisa, uno debe recordar que desde el punto de vista estético la exhibición de una cierta cantidad de tejido gingival se considera agradable, ya que ello aporta sensación de juventud4,11 (fig. 4).
Figura 4 (arriba). Mujer con exposición gingival agradable durante la sonrisa.
Diagnóstico
Para un correcto diagnóstico, debe llevarse a cabo un examen exhaustivo.
Examen facial
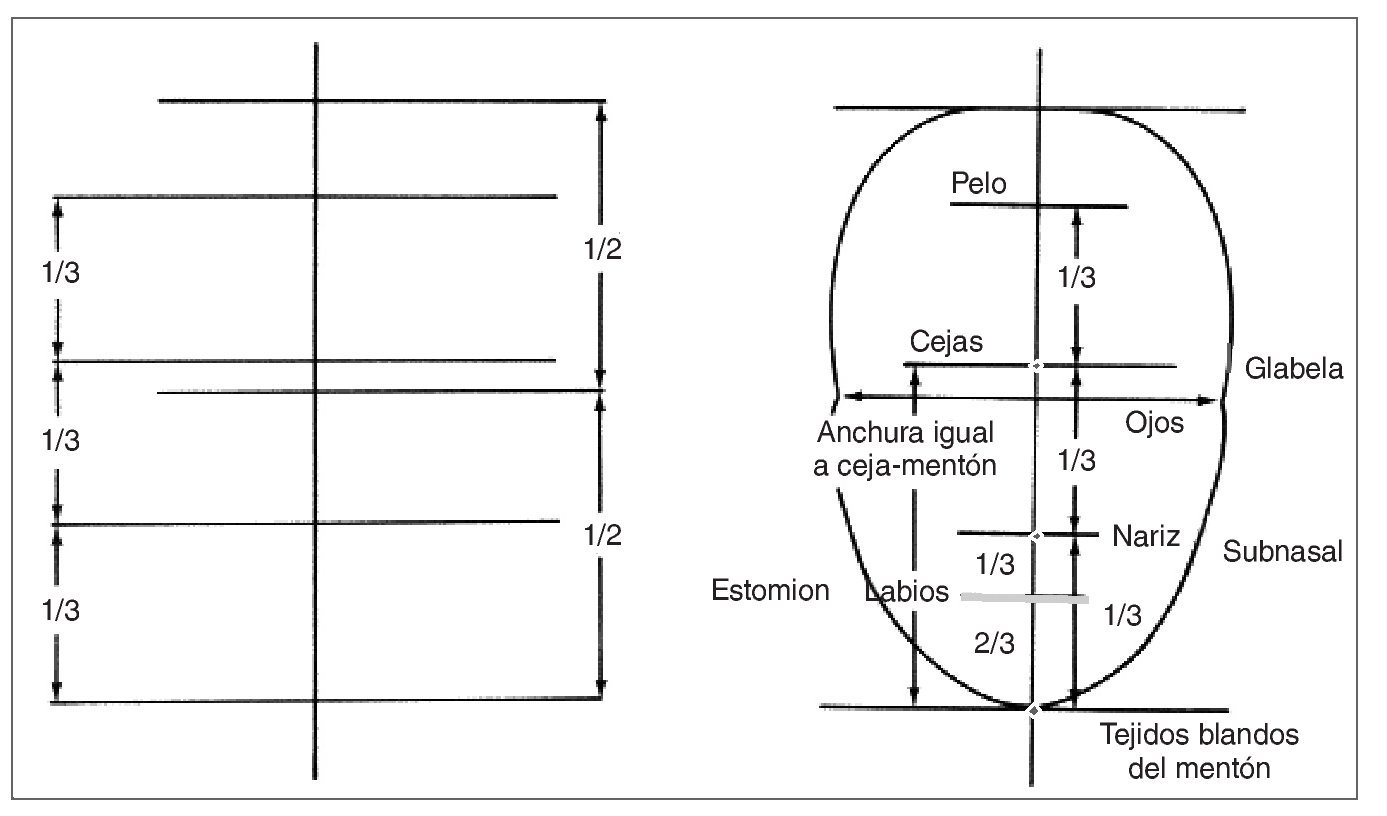
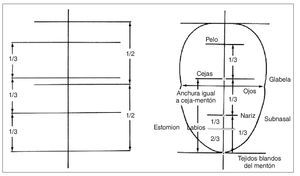
Simetría facial y proporciones frontal y lateral. La valoración de la simetría facial se realiza respecto a la línea interpupilar. Esta línea horizontal divide la cara en mitades iguales.
Las líneas horizontales accesorias son la línea ofríaca (línea que atraviesa las cejas) y la línea comisural. Estas líneas deben ser paralelas a la línea interpupilar, creando así una armonía global de la cara. Estas líneas pueden usarse también como líneas de referencia para orientar el plano incisal, el plano oclusal y el contorno gingival. Una línea perpendicular a la línea interpupilar debe dividir la cara en dos partes simétricas.
La altura facial normalmente se analiza dividiendo la cara en tercios. Los tercios medio e inferior son los que más se implican en la consideración estética del paciente. Cuando se miden en reposo, ambos deben ser iguales. El tercio inferior se puede subdividir en tercio superior y dos tercios inferiores, tomando como referencia el estomion12-15 (fig. 5).
Figura 5 (derecha). Líneas de referencia para el examen facial.
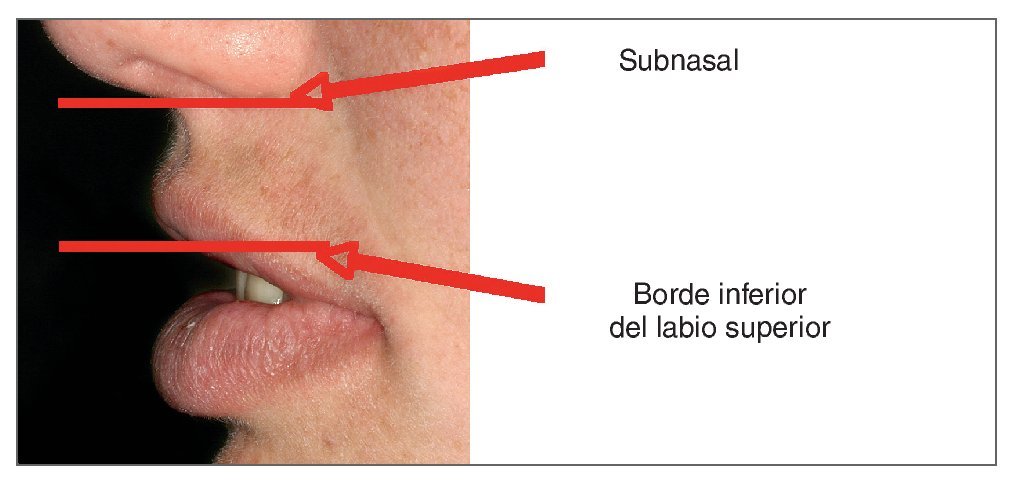
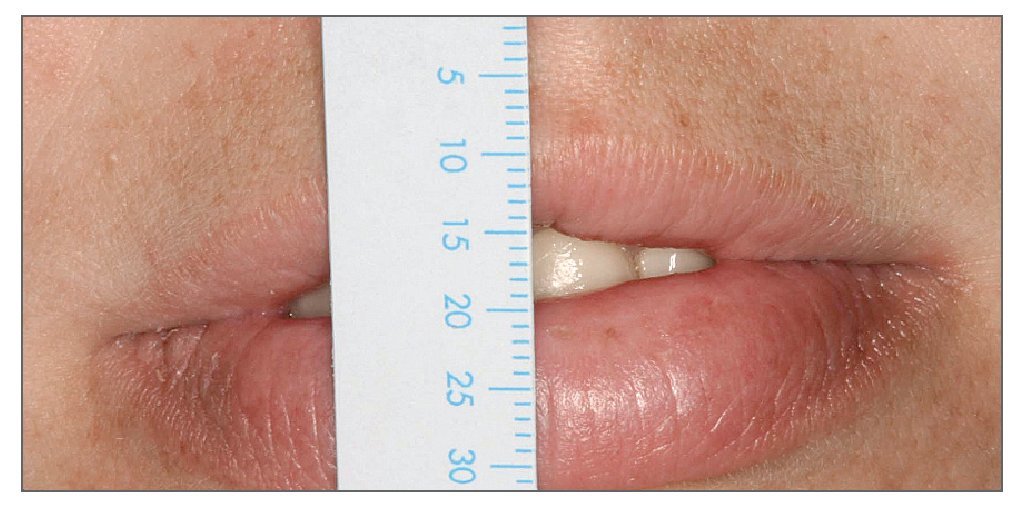
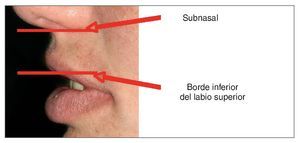
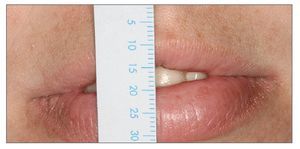
Longitud del labio superior en reposo (fig. 6). La longitud del labio superior se mide desde el punto subnasal hasta el borde inferior del labio superior. La longitud media de este labio es de 20 a 24 mm13 en adultos jóvenes y tiende a aumentar con la edad.
Figura 6. La longitud del labio superior se mide entre dos líneas.
Exposición de los incisivos centrales superiores en reposo. La exposición de los incisivos centrales superiores en reposo por termino medio es de 3 a 4 mm en mujeres jóvenes y de 2 mm en hombres jóvenes, y tiende a disminuir con la edad9.
Cantidad de exposición gingival durante el reposo, habla, sonrisa y risa. Durante una sonrisa amplia, el labio superior debe descansar a nivel de los márgenes gingivales mediofaciales de los dientes anterosuperiores13.
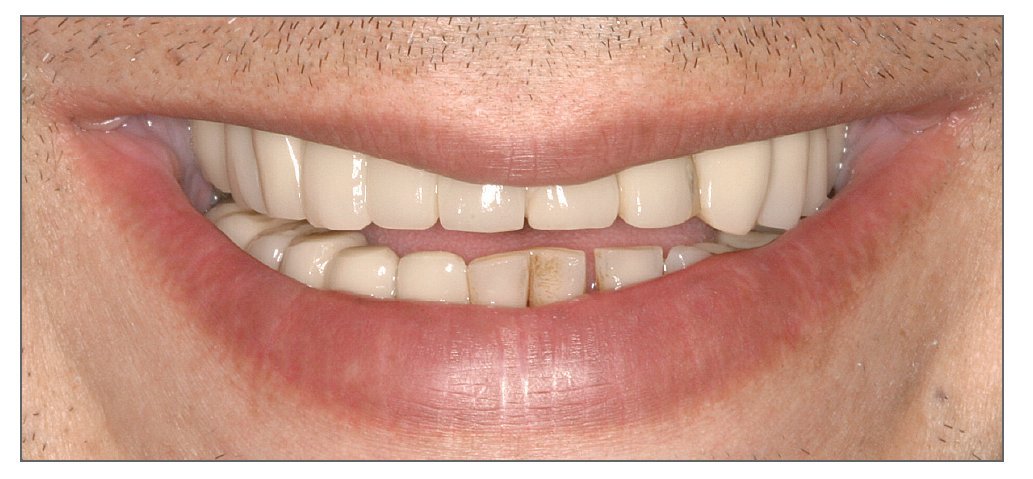
Línea de sonrisa. Este término expresa la posición del labio superior en relación con los incisivos superiores y la encía durante una sonrisa completa natural1,8. Una línea de sonrisa alta es aquella que revela toda la corona del diente y una importante cantidad de encía (exposición gingival excesiva). En una línea de sonrisa promedio, se revelan un 75% a 100% de las coronas y la encía interproximal. Una línea de sonrisa baja es aquella en la que se revela menos de un 75% de las coronas (fig. 7). Las líneas de sonrisa bajas son características de los varones mientras que las líneas de sonrisa altas predominan en las mujeres11.
Figura 7. Línea de sonrisa baja en un hombre.
Contorno del margen gingival. En los pacientes que presentan una exposición gingival excesiva, cualquier irregularidad o falta de armonía en el alineamiento de los márgenes gingivales puede ejercer un efecto importante en la estética de la sonrisa. Debe existir armonía entre la línea gingival de los segmentos anterior y posterior12,15. El contorno de los márgenes gingivales debe ser paralelo tanto a los bordes incisales como a la curvatura del labio inferior. Los márgenes gingivales de los incisivos centrales superiores y de los caninos deben ser simétricos y deben situarse en una posición más apical que las de los incisivos laterales. Chiche y Pinault12 consideran que la simetría de los márgenes gingivales en la línea media (incisivos centrales) es esencial, mientras que en las zonas más laterales se puede admitir una cierta cantidad de asimetría.
Examen intraoral
Plano oclusal. El plano oclusal debe evaluarse tomando como referencia los puntos anatómicos que se emplean cuando se fabrica una prótesis completa. El plano oclusal debe coincidir puntualmente con la línea imaginaria que conecta las comisuras de los labios con dos tercios de la altura de la almohadilla retromolar10. De esta manera, durante la sonrisa, se debe producir una leve exposición de las puntas de los caninos y premolares inferiores.
Armonía de las arcadas dentales. Los segmentos anterior (parte incisal) y posterior deben estar en armonía entre sí y no deben presentar discrepancias importantes.
Anatomía, proporciones y color de los dientes. Lombardi5 señaló la importancia que tiene la proporción entre la anchura y la longitud de los dientes. La comparación entre la altura de la corona anatómica (borde incisal a unión amelocementaria [UAC]) y la altura de la corona clínica (borde incisal a margen gingival libre) ayuda a determinar si las coronas clínicas cortas son resultado de desgaste incisal o de una posición coronal del margen gingival de los dientes.
Examen periodontal. Debe medirse la anchura y el grosor de la encía adherida queratinizada, así como la profundidad de sondaje, el nivel de adhesión clínica y el nivel de cresta ósea respecto a la UAC. La posición de los márgenes gingivales libres en relación con la UAC también representa otro aspecto importante. El biotipo periodontal influye en la reacción de los tejidos gingivales al tratamiento periodontal y a la cirugía. Existen tres biotipos periodontales: fino y festoneado, normal, y grueso y plano15,16. Esta información tiene una influencia crucial en las estrategias y las decisiones de tratamiento.
Un correcto diagnóstico de la exposición gingival excesiva, establecido mediante la cuidadosa evaluación de todos los aspectos antes mencionados permite al clínico seleccionar la modalidad de tratamiento más adecuada y conseguir un resultado clínico satisfactorio tanto para el paciente como para el profesional.
Etiología de la exposición gingival excesiva y modalidades de tratamiento
Aumento gingival inducido por placa/fármacos
En esta condición el problema radica en que los tejidos gingivales son hiperplásicos y cubren las coronas clínicas, lo que da lugar a un aspecto poco estético (fig. 8). La mayoría de las veces esta condición está relacionada con la presencia de placa dental y de inflamación pero también puede verse asociada a medicaciones como la fenitoína, la ciclosporina y bloqueantes de los canales del calcio. El tratamiento de estos casos debe enfocarse hacia la higiene oral meticulosa. A veces es necesario recurrir a cirugía periodontal para eliminar la excesiva cantidad de tejidos blandos13,17.
Figura 8. Varón joven con hiperplasia gingival pronunciada debido a un tratamiento con ciclosporina.
Erupción pasiva alterada/retardada
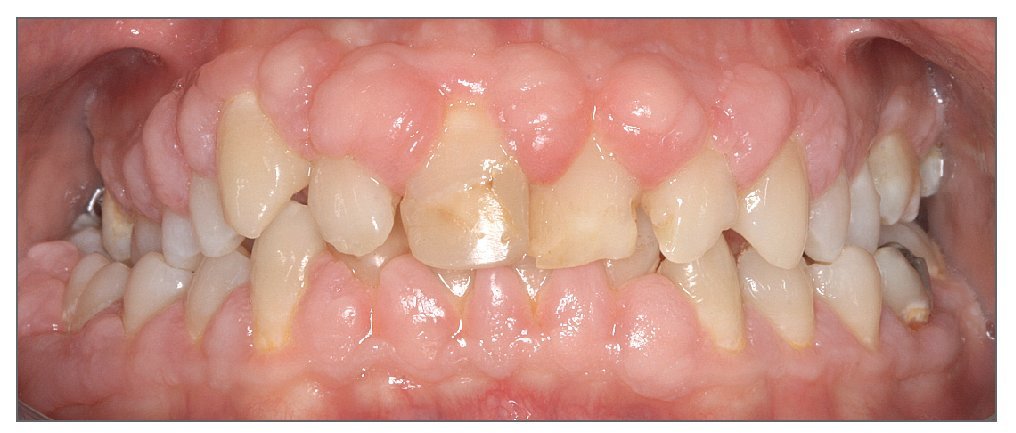
La erupción pasiva es un proceso normal por el cual, después de haberse producido la erupción completa del diente, los márgenes gingivales van retrayéndose hacia apical hasta el nivel de la UAC. Cuando se produce un fracaso de la retracción de los márgenes gingivales hasta la UAC, hablamos de erupción pasiva alterada. Como los tejidos gingivales quedan posicionados coronalmente a la UAC, los dientes aparecen como cortos y cuadrados (fig. 9).
Figura 9. Mujer joven con erupción pasiva alterada de múltiples dientes. Los dientes presentan aspecto corto y cuadrado.
Esta condición puede afectar a varios dientes o a un diente aislado. La incidencia de erupción pasiva alterada en la población general es de aproximadamente el 12%. El mecanismo fisiológico de la erupción pasiva continúa incluso en la tercera década de la vida; por lo tanto, el diagnóstico de la erupción pasiva alterada debe realizarse en relación con la edad.
En condiciones normales de salud la cresta alveolar debe encontrarse a nivel de la UAC o 1 o 2 mm apical a ella. Las radiografías paralelas ayudan a determinar el nivel de la cresta ósea en la zona interproximal, y el sondaje hasta el hueso determina su nivel en vestibular y lingual13,18,19.
Coslet et al20 sugirieron una clasificación para la erupción pasiva alterada20:
Tipo 1A. Cantidad excesiva de encía queratinizada con relación normal cresta alveolar-UAC.
Tipo 1B. Cantidad excesiva de encía queratinizada con cresta ósea a nivel de la UAC.
Tipo 2A. Cantidad normal de encía queratinizada con relación normal cresta alveolar-UAC.
Tipo 2B. Cantidad normal de encía queratinizada con cresta ósea a nivel de la UAC.
La erupción pasiva alterada se puede resolver mediante cirugía periodontal. La selección del procedimiento quirúrgico solo depende del tipo de erupción pasiva alterada.
Extrusión dentoalveolar anterior
La sobreerupción de los incisivos superiores con su complejo dentogingival conduce a una posición más coronal de los márgenes gingivales y a una exposición gingival excesiva. Estos casos pueden asociarse a desgaste dentario en la región anterior (sobreerupción de incisivos compensatoria) o a mordida profunda. En los casos en los que existe mordida profunda, suele haber una discrepancia en el plano oclusal entre los segmentos anterior y posterior (fig. 10).
Figura 10. Exposición gingival excesiva debida a sobreerupción de los incisivos superiores. Puede observarse la discrepancia en el plano oclusal entre los segmentos anterior y posterior.
El tratamiento de estos casos incluye la intrusión ortodóncica de los dientes afectados moviendo hacia apical el margen gingival, corrección quirúrgica periodontal con o sin tratamiento restaurador complementario o un plan de tratamiento interdisciplinar completo2,12,15.
Exceso vertical maxilar (EMV)
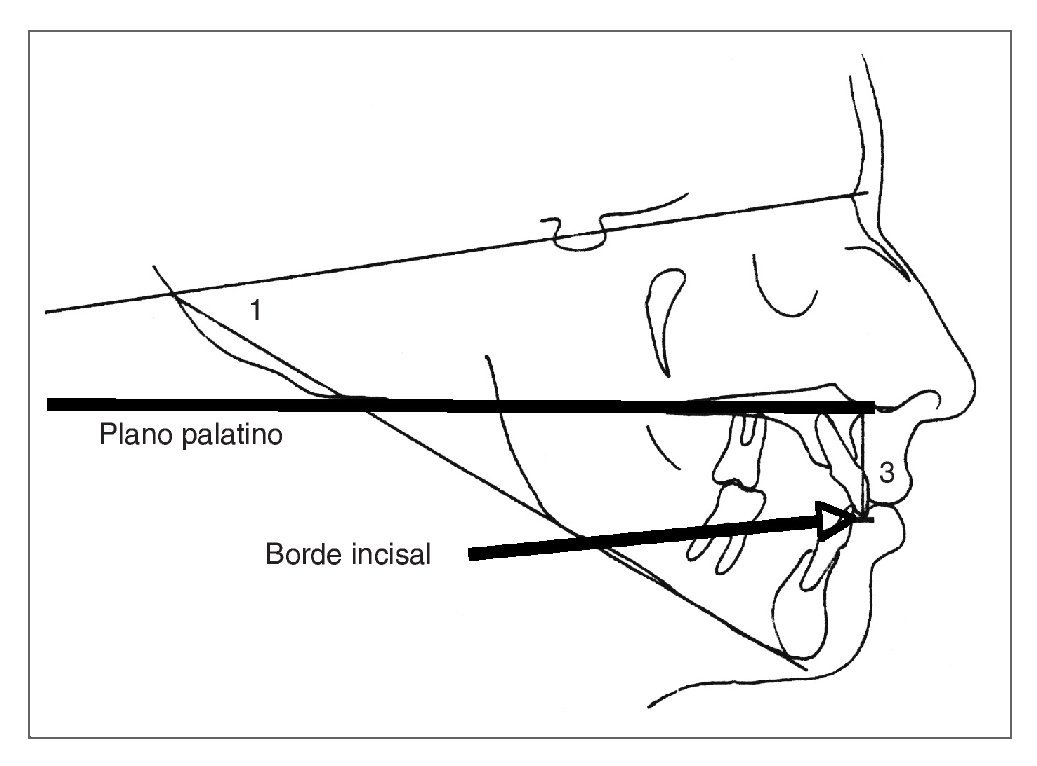
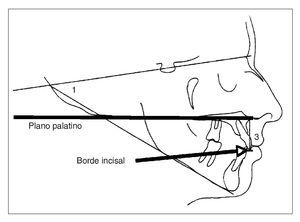
En estos casos existe un sobrecrecimiento del maxilar en su dimensión vertical. Muchas veces se presentan acompañados de un síndrome de cara larga12,21. El aumento de la altura facial aparece fundamentalmente en la mitad inferior de la cara, y a diferencia de los casos que presentan sobreerupción de los incisivos superiores, los segmentos anterior y posterior del plano oclusal son armónicos. Como el plano oclusal es relativamente más bajo de lo normal, los individuos con EMV presentan una exposición gingival excesiva con un labio inferior que cubre los bordes incisales de los caninos y los premolares superiores (fig. 11). Estos hallazgos clínicos pueden conducir al clínico al diagnostico de EMV, lo que debe confirmarse con una cefalometría. En un grupo que presentaba sonrisa gingival se encontró8 que la distancia entre el plano palatino y el borde incisal de los incisivos superiores (altura facial anterior) era aproximadamente 2 mm más alta que la de individuos que no presentaban sonrisa gingival (fig. 12).
Figura 11. Caso típico de exceso maxilar vertical. Se observa la cantidad de tejidos gingivales expuestos y un labio inferior que cubre los caninos y premolares superiores.
Figura 12. Análisis cefalométrico. La altura maxilar anterior se mide entre el plano palatino y el borde incisal de los incisivos superiores.
En la mayoría de los casos de EMV, la longitud del labio superior es normal, a pesar de que clínicamente suele parecer corto.
Garber y Salama introdujeron una clasificación de EMV en 19962 con tres grados de exposición gingival y sus correspondientes modalidades de tratamiento (tabla 1).
Labio superior corto
En estos casos, el labio superior tiene una longitud inferior a 15 mm, medido desde el punto subnasal hasta el borde inferior del labio superior22 (fig. 13). Curiosamente, un buen número de estudios han demostrado que, en la mayoría de los casos de exposición gingival excesiva, la longitud del labio superior es normal a pesar de que clínicamente el labio pueda parecer corto8. La modalidad de tratamiento recomendada en estos casos se discute más adelante.
Figura 13. Mujer joven con labio superior corto.
Labio superior hiperactivo
Esta condición representa un aumento de actividad de los músculos del labio superior durante la sonrisa. De acuerdo con un estudio de Peck et al8, los individuos con exposición gingival excesiva presentan una musculatura elevadora del labio superior más eficiente que la de los individuos con líneas de sonrisa normales. En este estudio, los pacientes con línea labial alta elevaban el labio superior durante la sonrisa una media adicional de 1 mm, o casi un 20% más que el grupo de referencia.
Las modalidades de tratamiento recomendadas para los labios superiores cortos y labios superiores hiperactivos son similares. En varios trabajos publicados en los años setenta y ochenta, la solución que se ofrecía para el tratamiento de estas condiciones era la reconstrucción mediante cirugía plástica. La primera técnica reseñada era la técnica de adhesión labial descrita por Rubinstein y Kostianovsky23. En esta técnica, se corta la conexión interna del labio superior, y se retira del área disecada una pieza elíptica de tejido. Después, se establece una conexión más inferior entre el labio superior y los tejidos blandos gingivales, aproximadamente 4 mm por encima del margen gingival libre. Este procedimiento de reconexión restringe la elevación del labio superior durante la sonrisa, limitando la cantidad de exposición de tejido gingival. Litton y Fournier en 197924 discutieron y apoyaron esta modalidad de tratamiento en sus trabajos, y recomendaron emplearla más. Su modificación para aumentar la longitud labial en los casos de labio superior corto fue despegar los músculos labiales de la estructura ósea.
En 1983, Miskinyar25, en desacuerdo con la técnica anterior, describió la miectomía del elevador y la técnica de extirpación parcial. Ellenbogen y Swara26 describieron la técnica espaciadora con implante en 1984. Estas dos técnicas se basan en el mismo concepto de transeccionar el músculo elevador del labio superior (o parte de él), uno de los músculos esenciales en la ejecución de la sonrisa. De acuerdo con los autores, este procedimiento resulta en una disminución de la elevación del labio superior durante la sonrisa. Ellenbogen y Swara proponen la inserción de un mantenedor de espacio (silicona, cartílago, poliamida o hueso astillado) para prevenir la reconexión del músculo. Otro factor importante de la presencia de este implante espaciador es su capacidad para limitar la actividad25,26 de los músculos elevadores. Los últimos trabajos arrojaron buenos resultados con pocas complicaciones pero no incluían seguimientos. Una búsqueda de la literatura llevada a cabo por los autores de este artículo para actualización sobre este tema reveló pocas reseñas y no significativas sobre estos métodos sin que existan innovaciones en la materia. En una publicación reciente, se empleó la técnica de adhesión labial23 con un seguimiento de 8 meses y buenos resultados27.
Polo en 200528 propuso el empleo de inyecciones de toxina botulínica como un nuevo enfoque no quirúrgico para el tratamiento de la exposición gingival excesiva. La toxina se inyecta en el área del labio superior para disminuir la actividad del músculo elevador, centrándose sobre todo en el músculo elevador del labio superior. La principal desventaja de esta técnica es el corto efecto de la toxina, que solo dura de 3 a 6 meses.
Como alternativa a las opciones de tratamiento antes mencionadas, algunos casos de exposición gingival excesiva debidos a labio superior corto o hiperactivo pueden ser tratados mediante cirugía periodontal con o sin tratamiento restaurador complementario.
Labio superior asimétrico
En 2001, Benson y Laskin29 evaluaron la sonrisa en un grupo de 195 sujetos y encontraron que un 9% de ellos presentaban una sonrisa asimétrica, debido a inclinación del labio superior. Esta asimetría puede conducir a exposición gingival excesiva y asimétrica. Cuando esta asimetría aparece solo durante la sonrisa, la mayoría de los casos son incorregibles. Antes de establecer ningún tratamiento es imperativo hacer consciente al paciente de la asimetría que presenta.
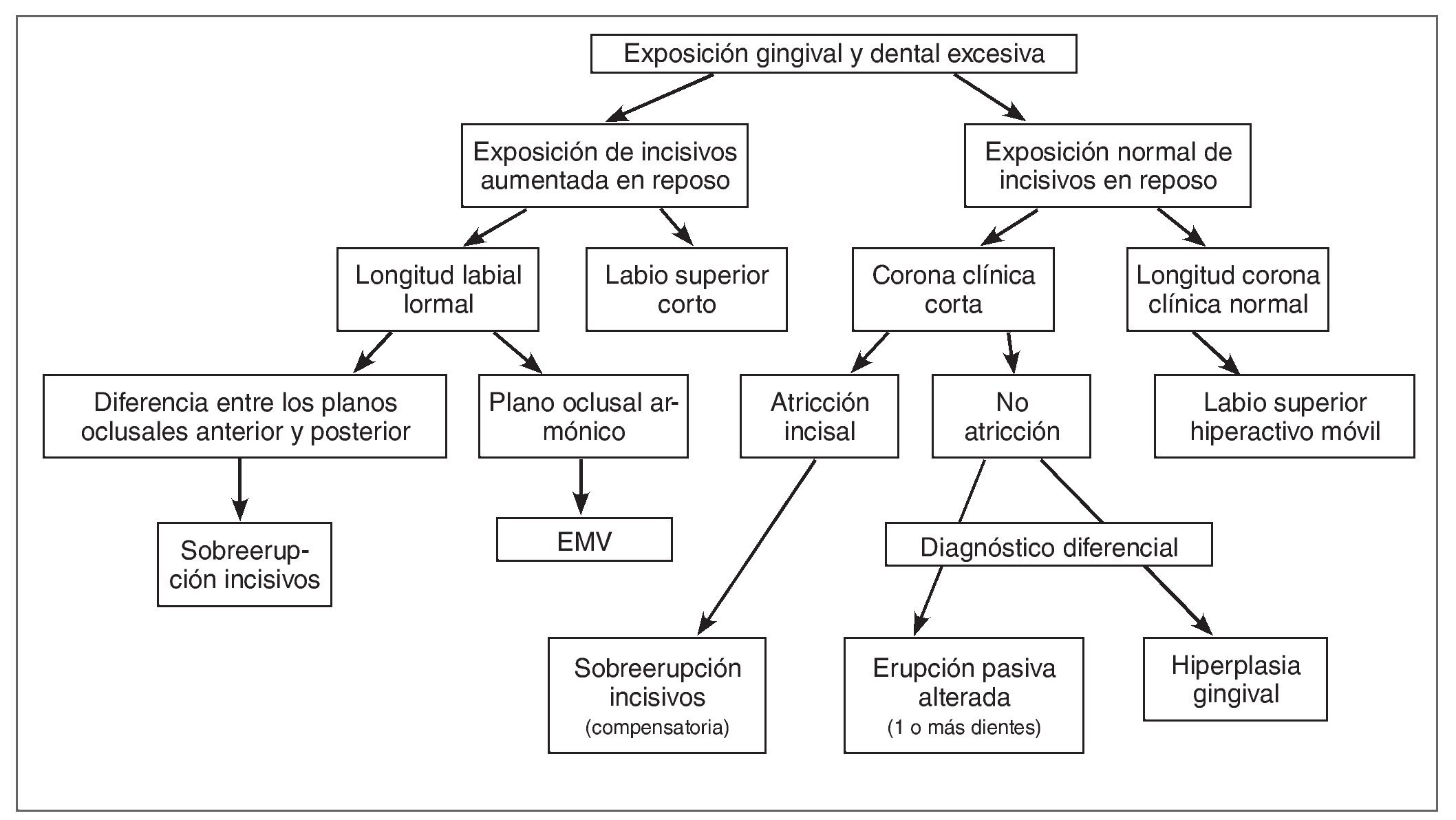
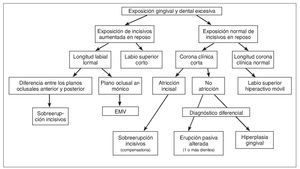
En la figura 14 se presenta un esquema que puede ayudar a determinar la etiología correcta de una exposición gingival excesiva.
Figura 14. Cuadro para determinar la etiología correcta de la exposición gingival excesiva. EMV: exceso vertical maxilar.
En general, los casos de exposición gingival excesiva suelen presentar más de una etiología y por ello deben diagnosticarse cuidadosamente para establecer un tratamiento interdisciplinar. Es de extrema importancia implicar al paciente durante todo el proceso de diagnóstico y tratamiento. Un paciente informado es un factor clave para el éxito del tratamiento y para la satisfacción personal.
Consideraciones de tratamiento
Como se ha subrayado anteriormente, antes de decidir si incluir o no cirugía periodontal en el tratamiento hay que realizar un examen adecuado y establecer un diagnóstico correcto. Es necesario tomar una decisión sobre el tipo de cirugía que se va a llevar a cabo, determinando si se va a realizar o no resección ósea6,29-31:
La gingivectomía está indicada cuando existe un exceso de tejido blando queratinizado y el nivel óseo es adecuado. Antes de la cirugía es necesaria una cuidadosa evaluación para que después de ella resten unos tejidos gingivales queratinizados adecuados. Este procedimiento se aplica en casos de sobrecrecimiento gingival y erupción pasiva alterada tipo 1A.
El colgajo de reposición apical sin resección ósea se recomienda en los casos en los que el nivel óseo es adecuado pero la gingivectomía deja menos de 3 mm de tejidos gingivales queratinizados. Esto se realiza en los casos de erupción pasiva alterada tipo 2A.
El colgajo de reposición apical con resección ósea se recomienda en todos los demás casos en los que se requiere resección ósea. La resección ósea debe llevar a la cresta ósea 2,5 a 3,0 mm hacia apical desde la UAC o desde la localización precisa de la línea de acabado de la restauración final para respetar la anchura biológica fisiológica.
Es imperativo evaluar la longitud radicular de los dientes antes de la cirugía. Todo procedimiento que requiere una considerable cantidad de resección ósea resultará en una reducción relativa del soporte óseo y tendrá una influencia negativa en la relación corona/raiz32, movilidad de los dientes y soporte óseo. Después de la cirugía periodontal, se hace más difícil conseguir un buen resultado estético con el tratamiento restaurador. El menor diámetro de las raíces remanentes hace más difícil tratar el perfil de salida y las distancias interproximales grandes conducen a «agujeros negros».
Debe planearse tratamiento restaurador en los casos de exposición gingival excesiva en las siguientes situaciones: (1) coronas clínicas cortas debidas a pérdida de estructura dentaria (es decir, desgaste dentario); (2) restauración actual defectuosa o queja del paciente por estética, y (3) raíces expuestas como consecuencia de tratamiento periodontal que produce hipersensibilidad dental y mala estética.
Cuando se planifica tratamiento restaurador después de cirugía periodontal, uno de los factores más importantes es la maduración de los tejidos blandos. Durante este periodo, pueden producirse cambios en la posición coronoapical de los márgenes gingivales libres, y por ello es necesario establecer una cuidadosa observación y evaluación de la cicatrización de los tejidos antes de poder finalizar el caso. La línea de acabado de la preparación debe colocarse en posición supragingival durante el periodo de curación, evitando cualquier interferencia con el proceso de maduración33. En las regiones estéticas, después de la cirugía periodontal debe dejarse un periodo de curación de al menos 6 meses para la maduración final y la localización de los márgenes gingivales libres13,34,35. Tras una adecuada curación y maduración de los tejidos, se realizará la preparación final de los dientes, colocando la línea de acabado no más de 0,5 mm subgingival13.
El grado del procedimiento correctivo periodontal para la exposición gingival excesiva depende del grado de exhibición que el paciente presente durante la sonrisa y en reposo. Como la mayoría de las personas (aproximadamente el 80%) exponen los dientes superiores de segundo premolar a segundo premolar durante la sonrisa1, el procedimiento quirúrgico debe realizarse entre los primeros molares para conseguir una sonrisa armoniosa y unos contornos gingivales correctos18.
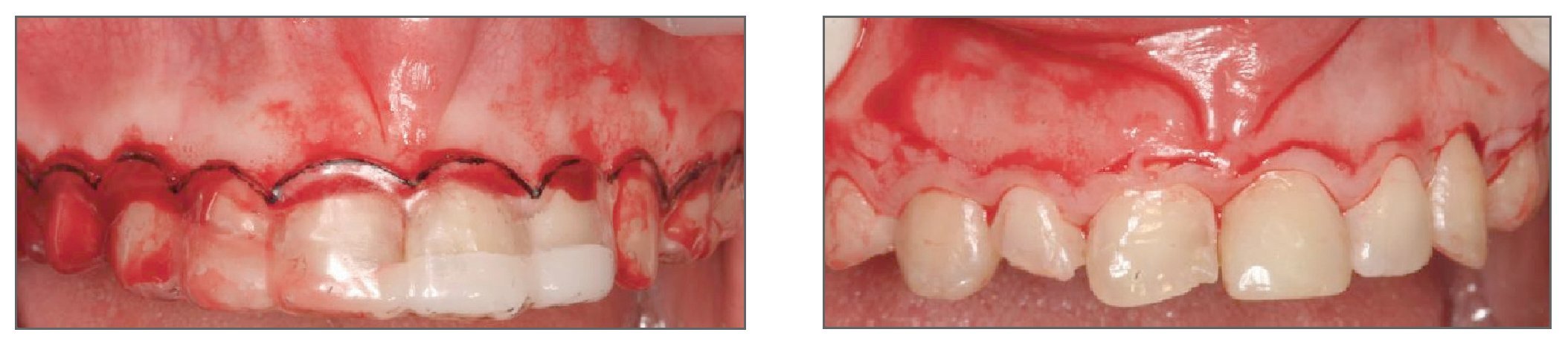
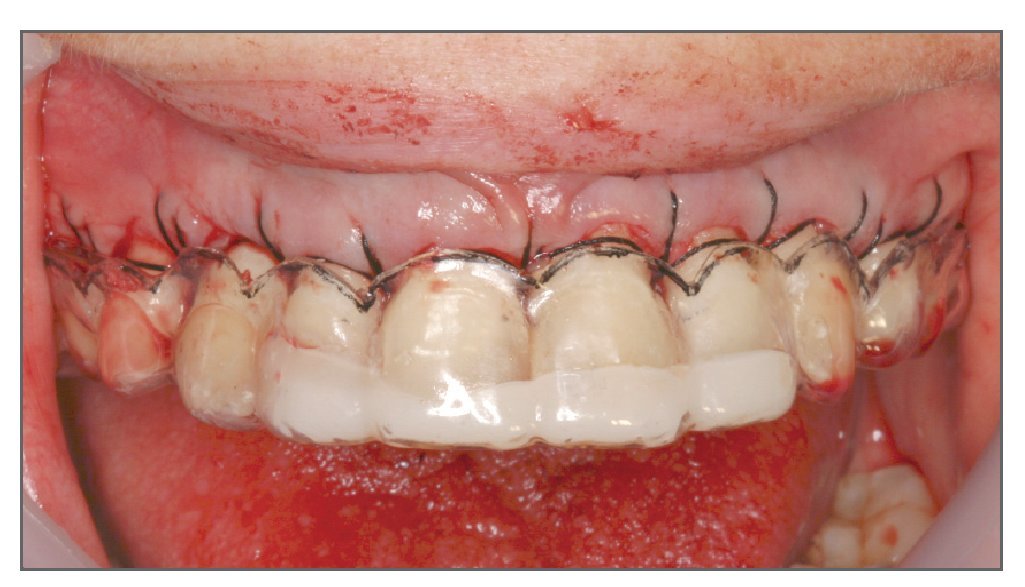
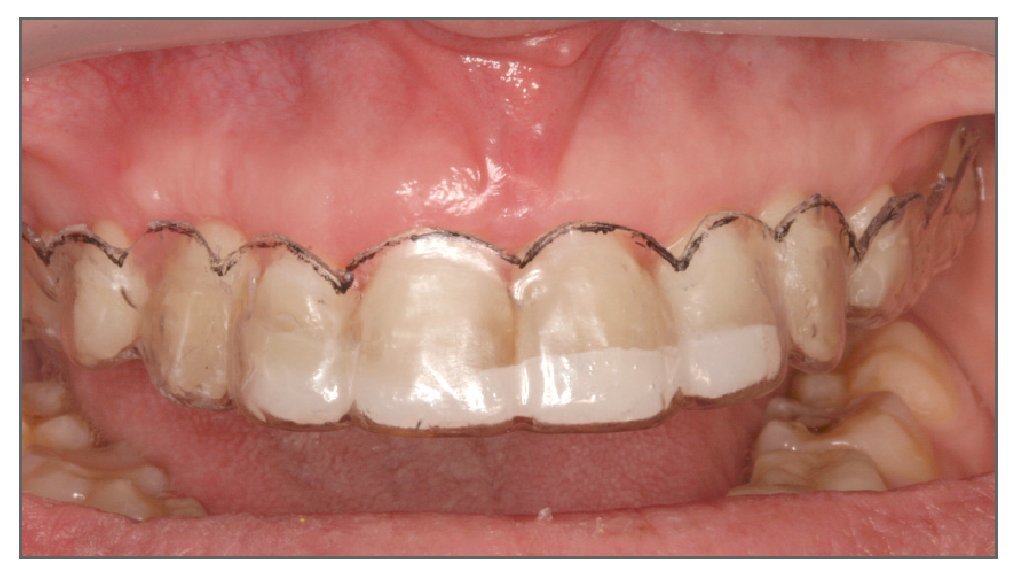
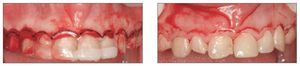
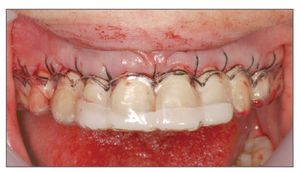
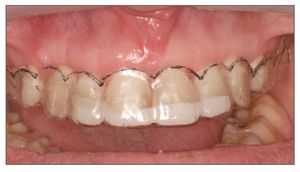
La predicción del resultado final del tratamiento periodontal y restaurador es importante a la hora de tratar casos de exposición gingival excesiva. Por ello se recomienda emplear durante la cirugía una plantilla quirúrgica33. El primer paso es preparar un encerado total de los dientes y crear un contorno gingival correcto sobre el modelo de estudio. En función del encerado se fabrica una plantilla quirúrgica acrílica que proporciona varias ventajas (figs. 15a y 15b): imagen preoperatoria del resultado final en la boca, que permite establecer una línea de incisión precisa de la gingivectomía en los casos de exceso de tejidos gingivales queratinizados, guiando la osteotomía para conseguir una correcta arquitectura ósea y una adecuada curación de los tejidos blandos, determinando la posición del colgajo al termino de la cirugía (fig. 16), y monitorizando la posición tisular y la maduración durante los seguimientos (fig. 17).
Figuras 15a y 15b. Empleo de una plantilla quirúrgica durante la cirugía periodontal en un caso de exposición gingival excesiva.
Figura 16. Empleo de una plantilla quirúrgica para determinar la posición del colgajo al término de la cirugía.
Figura 17. Seguimiento a las tres semanas. Empleo de una plantilla quirúrgica para monitorizar la posición tisular y la maduración.
Conclusión
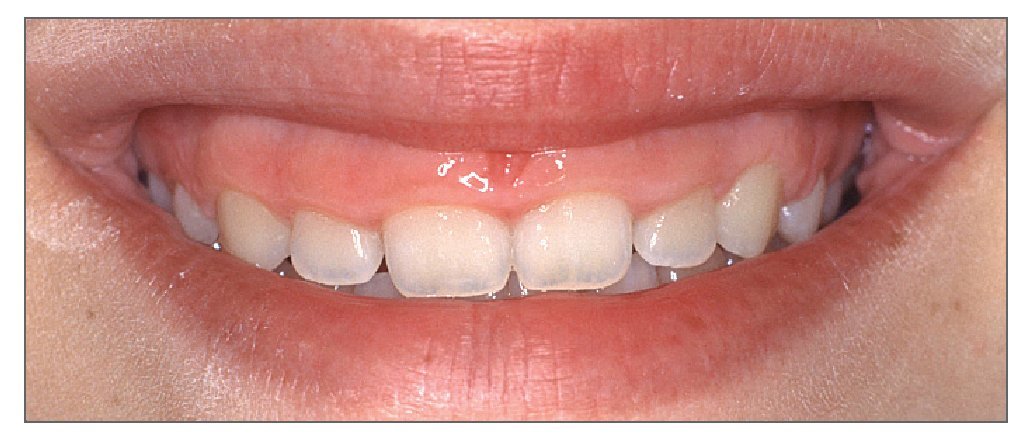
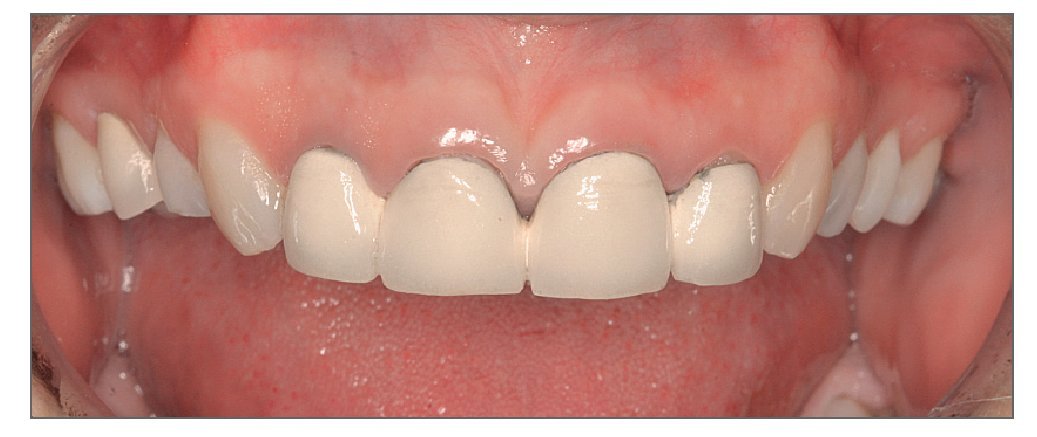
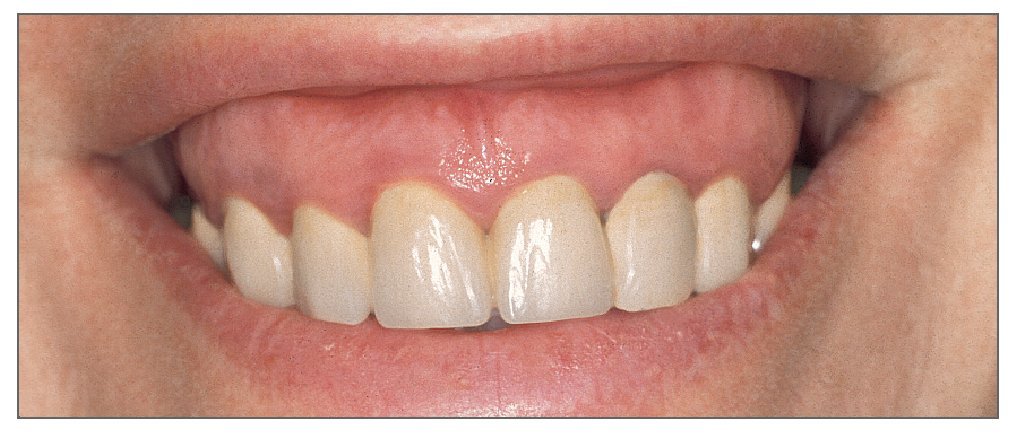
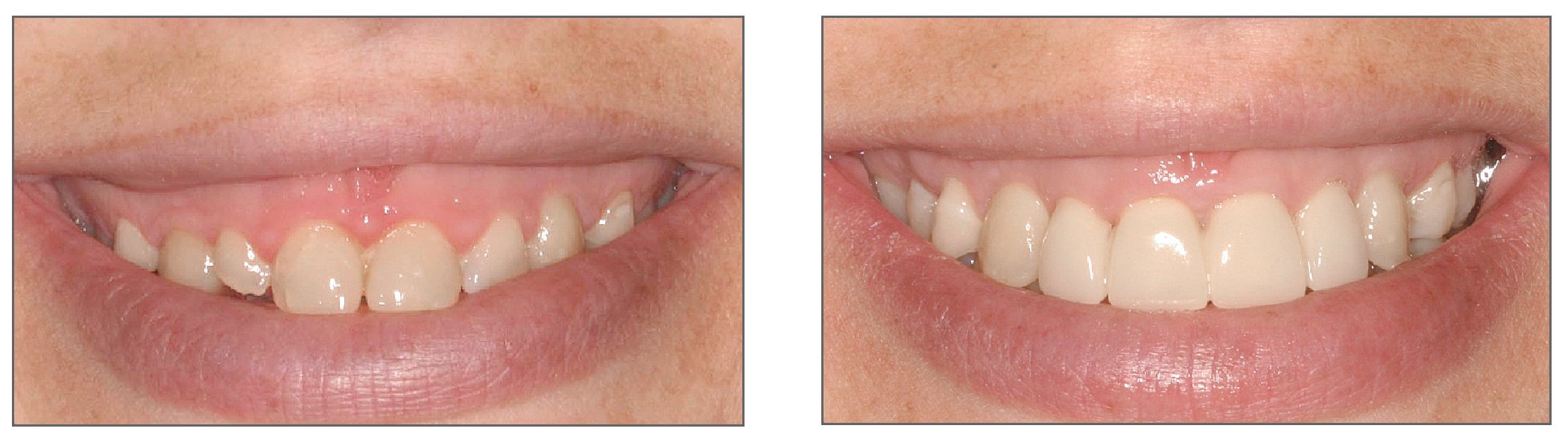
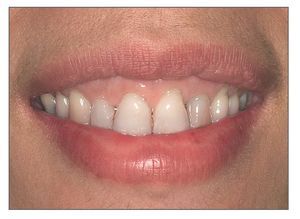
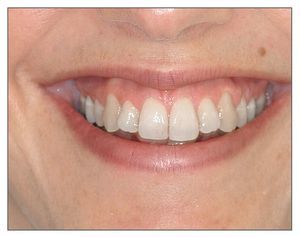
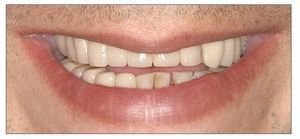
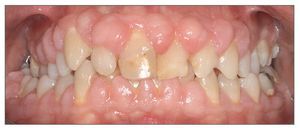
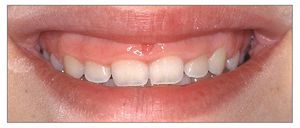
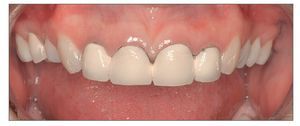
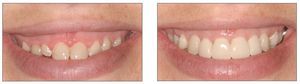
La exposición gingival excesiva representa un problema estético tanto para el paciente como para el clínico, especialmente cuando está indicada la restauración de los dientes anteriores. Para manejar a los pacientes que presentan sonrisa gingival es crucial entender la etiología y las opciones de tratamiento de dicha condición. Los principios y los conceptos que se discuten en este trabajo permitirán al clínico conseguir buenos resultados estéticos y satisfacción de los pacientes con los tratamientos realizados (figs. 18a y 18b).
Figuras 18a y 18b. Antes y después del tratamiento periodontal y restaurador completo de una exposición gingival excesiva.
Correspondencia: Dr. Nir Silbeberg.
The Center for Graduate Studies in Prosthodontics. Department of Prosthodontics. Faculty of Dental Medicine. The Hebrew University-Hadassah.
PO Box 12272, Jerusalén 91120, Israel.
Correo electrónico: sil76@012.net.il