Desde el punto de vista epidemiológico más de la mitad de los niños y adolescentes sufren en algún momento un traumatismo dental que afecta a la dentadura temporal en el 30% de los casos y a la dentadura permanente en aproximadamente el 20-25% de los casos. El tratamiento de las lesiones generadas supone para el odontólogo una tarea ingente y un gran reto. Además del tratamiento previsto, que dependerá fundamentalmente de la fase de desarrollo de la dentición, reviste una importancia primordial el tratamiento inmediato. Hallar una solución terapéutica competente para el tratamiento de los traumatismos dentales no sólo exige conocimientos fundados en materia de restauración, sino también conocimientos específicos de endodoncia, periodoncia y cirugía oral. Estos conocimientos son imprescindibles, dado que algunas lesiones en la dentición temporal aparentemente banales pueden requerir tratamientos a largo plazo hasta la edad adulta (como en el caso de trastornos de la mineralización, pérdida de piezas, tratamientos de espacios edéntulos con prótesis o implantes). El hecho de que los traumatismos dentales no forman parte de la rutina diaria de la consulta dental y que el odontólogo ha de reaccionar con inmediatez y tomar una decisión diagnóstica y terapéutica rápida y competente son factores que complican el tratamiento. En este trabajo se describen las complicaciones y las secuelas asociadas a traumatismos dentales y sirviéndose de tres casos clínicos da consejos útiles para el tratamiento eficaz.
En los últimos años estamos asistiendo a un incremento continuado de los traumatismos dentales que se puede atribuir sobre todo a la práctica de actividades de ocio de mayor riesgo y agresividad por parte de los niños y los adolescentes. Algunos deportes de aventura nuevos de moda como el wakeboarding, mountainboarding y el headis (especie de ping-pong que se juega con la cabeza y una pelota de goma especial) favorecen esta situación. Según estudios epidemiológicos, actualmente más del 50% de los niños y adolescentes sufren un traumatismo dental antes de cumplir los 17 años de edad5,14,17,18,23. Los dientes más afectados, concretamente en un 70-75% de los casos, son los incisivos centrales superiores, mientras que los incisivos restantes, los caninos, los premolares y los molares se lesionan con menor frecuencia o sólo rara vez.
Un diagnóstico exacto es importante para el éxito futuro del tratamiento, dado que además de la sustancia dura dentaria también pueden estar afectados el periodonto, el sistema pulpar, el hueso alveolar y los tejidos blandos ora-denles. En muchos casos las lesiones son complejas y afectan a más de una estructura. Realizado de forma consecuente en el momento oportuno, el tratamiento inicial sienta las bases para un tratamiento posterior competente y eficaz. Para un posible tratamiento endodóntico posterior, por ejemplo, en caso de fracturas coronarias, lo más importante es evitar la infección del sistema endodóntico19. También el estado de desarrollo de la dentición del paciente es esencial para los procedimientos terapéuticos posteriores, dado que en muchos casos no han finalizado todavía ni el desarrollo dentario ni el crecimiento de los maxilares9,15. Con frecuencia no se pueden dar respuestas definitivas a la pregunta acerca del pronóstico de los dientes lesionados, dado que en el organismo se producen procesos de cicatrización complejos y la tentativa espontánea de reparar o regenerar tejidos dañados como la pulpa o el periodonto no siempre da los resultados esperados. Los intentos fallidos pueden derivar en necrosis pulpares, anquilosis y reabsorciones radiculares o externas27,28.
Los enfoques terapéuticos expuestos en este trabajo se basan en las directrices actuales de la International Association of Dental Traumatology (IADT) y reflejan nues tra experiencia adquirida en la Policlínica de Odontopediatría de Gieβen11–13.
Traumatismos dentales en la dentición temporal y posibles secuelasSi se ha producido un traumatismo en la dentición temporal, la máxima prioridad será prevenir las lesiones de los gérmenes dentarios de la dentición permanente. La evaluación de la relación beneficio-riesgo en los niños pequeños debe basarse siempre en la edad, dado que los dientes anteriores temporales tienen una permanencia limitada y no se ha de perseguir a toda costa la conservación del diente si el desplazamiento y/o la movilidad son graves o importantes. Otro aspecto no menos importante es que las medidas concretas se han de basar en la posibilidad de tratar y la capacidad de resistencia de cada niño y no en las alternativas terapéuticas9,19.
La relación anatómica estrecha puede condicionar el desarrollo de los dientes permanentes después de lesiones traumáticas de los dientes temporales. Entre las secuelas destacan posibles retrasos de desarrollo de la den-tición permanente como erupciones retardadas, defectos coronarios, radiculares y del esmalte, malformaciones dentarias y dilaceraciones de las porciones coronaria y radicular. Las secuelas traumáticas clínicamente visibles se pueden deber entre otras causas al impacto directo de la raíz del diente temporal contra el germen dentario todavía tierno y también a los daños superficiales múltiples de la lámina de hueso alveolar en caso de fracturas conminutas. Las tinciones del esmalte, muescas o lesiones de la superficie dentaria, anomalías de la forma coronaria, erupción dentaria ectópica, inclinación de la corona secundaria a una dilaceración y lesión de la fijación periodontal (recesión gingival, margen gingival hipertrófico) sólo son algunas de las numerosas secuelas que pueden aparecer en la dentición permanente después de un traumatismo de dientes temporales anteriores (Figs. 1a y 1b). Como resultado de procesos de osteólisis inflamatorias periapicales secundarias en el diente temporal desvitalizado por efecto de un traumatismo pueden aparecer los denominados dientes de Turner26,31(Fig. 2).
En las radiografías, los traumatismos dentales en la dentición temporal del niño pequeño se pueden manifestar por secuelas como el desplazamiento del germen dentario, desarrollo rudimentario de las raíces, obliteración de la cavidad pulpar, erupción de dentículos, formación de granulomas internos, desarrollo de quistes foliculares y la separación del tejido germinal dentario blando del parcialmente mineralizado31 (Figs. 1c y 3).
Ortopantomografía de esta paciente de 11 años de edad antes de la extracción del diente 22: erupción ectópica del diente 23 en la región del 22 debido a una anomalía de la forma y del crecimiento radicular inconcluso del diente 22, lo que ha llevado c a un exceso de espacio disponible.
Los estudios epidemiológicos proporcionan datos sobre la frecuencia de los traumatismos en la dentición tem-poral y en la dentición permanente5,14,17,18,23. La presencia de un proceso alveolar más esponjoso, de una raíz ya parcialmente reabsorbida y de un espacio periodontal más ancho en los dientes temporales propicia las luxaciones, mientras que en los dientes permanentes son más frecuentes las fracturas Figs. 4 and 5.
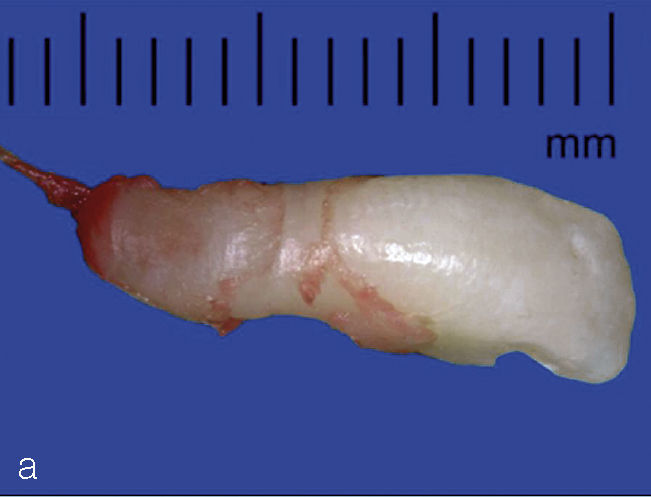
Situación clínica de una paciente de 7 años de edad tras haber sufrido un traumatismo de dientes temporales a la edad de 1 año y medio. Dientes 11 y 21: tinciones del esmalte, muescas y alteraciones en la superficie dentaria acompañadas de anomalías de la forma coronaria. A este tipo de alteración también se le denomina diente de Turner (foto: colección del Prof. Wetzel).
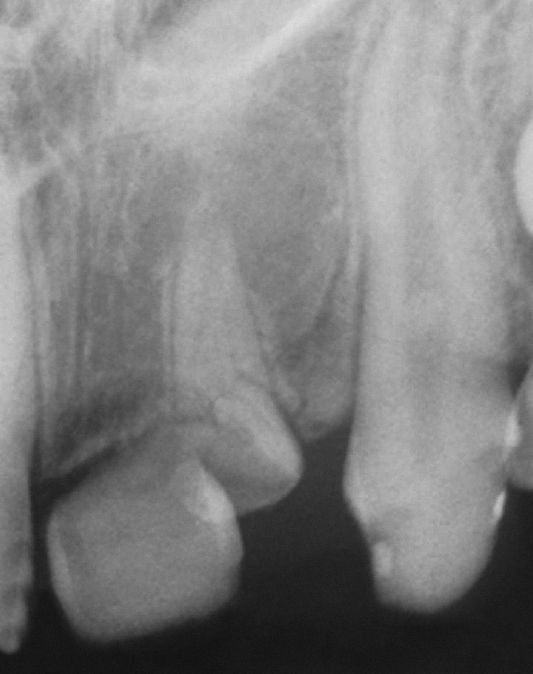
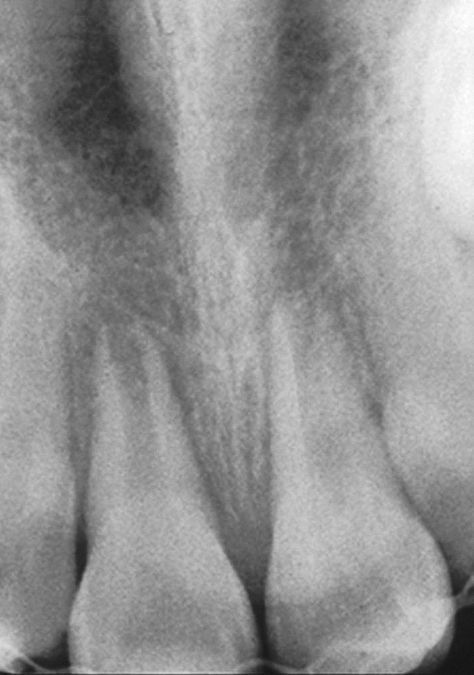
Radiografía de un paciente de 12 años que a los 3 años de edad sufrió un traumatismo de dientes temporales. Diente 11: mineralización incipiente únicamente en la corona, raíz hipotrófica; diente 22: deformación de la corona y de la raíz acompañada de una osteólisis apical del tamaño de una cereza; diente 23: anomalía de la forma de la corona y dilaceración radicular (foto: colección Prof. Wetzel).
La curación de la pulpa y del periodonto y, por consiguiente, la conservación de la vitalidad pulpar de la dentición permanente depende esencialmente de la gravedad del traumatismo y del estado de desarrollo del diente afectado2. Debido a que el proceso alveolar es más compacto y a que el espacio periodontal se reduce (con la edad) existe una propensión creciente a la fractura. Se distingue entre fisuras del esmalte o infracciones y fracturas «verdaderas». Las fisuras del esmalte se pueden visualizar con diferentes fuentes de luz (por ejemplo, con la lámpara de transiluminación de la «FOTI» = fiber optic transillumination); en las fisuras del esmalte se producen pérdidas de intensidad luminosa y estas zonas destacan como manchas oscuras. En estos casos no suele ser posible evaluar de forma más precisa la profundidad ni la propagación hasta la dentina de la fisura en forma de infracción. En las fisuras de esmalte manifiestas se recomienda llevar a cabo un sellado utilizando la técnica con grabado ácido, ya que estas fisuras también pueden constituir puertas de entrada para microorganismos20,21.
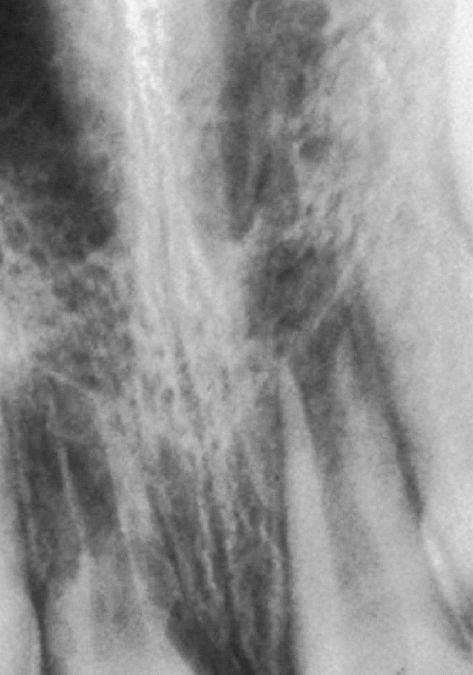
Las fracturas «verdaderas» se clasifican en fracturas coronarias o fracturas coronorradiculares con y sin afectación pulpar y en fracturas radiculares horizontales. Las fracturas se subdividen además en fracturas horizontales y fracturas oblicuas8,10. Las Figs 4a y 4b muestran la fijación de un fragmento fracturado en la zona de la corona y la reconstrucción con composite. A diferencia de las fracturas, las luxaciones no se clasifican en función de la localización, sino por la magnitud y la dirección del desplazamiento traumático del diente respecto de su ubicación original19,20. En relación con el tipo de lesión se distinguen la concusión (contusión), el aflojamiento (sin desplazamiento del diente), la luxación lateral (desplazamiento del diente normalmente hacia palatino y con menor frecuencia hacia vestibular), la intrusión (desplazamiento hacia el interior del alvéolo) y la avulsión (pérdida) del diente. Entre las secuelas tardías de los traumatismos dentales destacan la necrosis o la obliteración de la pulpa y las reabsorciones radiculares externas7 (Fig. 5). Las reabsorciones radiculares externas se diferencian radiológicamente e histopatológicamente en reabsorciones superficiales, reabsorciones inflamatorias secundarias a in-fecciones (Figs. 6a y 6b) y reabsorciones sustitutivas27,29. En estas últimas, la lesión de los cementoblastos provoca un contacto entre la superficie de la raíz y el hueso y la inclusión de la raíz en el proceso de remodelación ósea, siendo ésta sustituida por hueso. En una fase posterior aparece una anquilosis (Figs. 6c y 6d). El pronóstico a largo plazo del diente anquilosado ya es infausto en la fase inicial de la reabsorción sustitutiva, dado que tarde o temprano provoca la pérdida del diente afectado3,4. Aunque los dientes anquilosados pueden permanecer años o incluso décadas en la cavidad oral de pacientes adultos, en los adolescentes se sitúan en infraoclusión y suelen extraerse precozmente por motivos funcionales o estéticos1,6,25. En el caso de una avulsión, la contaminación bacteriana o la deshidratación de estructuras vitales dificultan la integración periodontal del diente, por lo que en más del 80% de los casos de dientes reimplantados se suelen observar más adelante reabsorciones radiculares externas1,2 (Fig. 5). La indicación para un tratamiento endodóntico depende de la evolución prevista hacia una ne-crosis pulpar o la conservación de la vitalidad, lo que por otra parte también depende de si ha finalizado o no el crecimiento de la raíz del diente afectado24.
Situación clínica aproximadamente una semana después del traumatismo. Diente 11: fijación adhesiva (técnica de grabado ácido del esmalte, Syntac, Tetric EvoCeram Flow) del fragmento fracturado aportado por el paciente (conservación en un kit de rescate dentario Dentosafe, Medice, Iserlohn). Diente 21: restauración con composite (técnica de grabado ácido del esmalte, Syntac, Miris).
Radiografía obtenida inmediatamente después del traumatismo de los dientes 11 y 21: reposición y fijación con técnica de grabado ácido del esmalte, Tetric Flow y férula de titanio-composite. Diente 11: avulsión y reimplantación; diente 21: luxación extrusiva. Ambos dientes muestran un crecimiento radicular no finalizado.
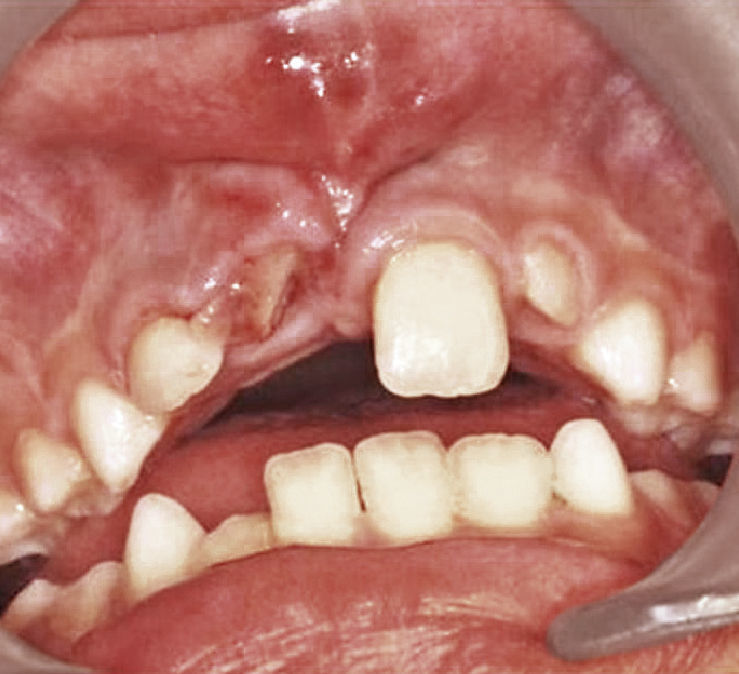
Este paciente, que en el momento de la primera visita a nuestra policlínica tenía 8 años de edad, había sufrido tres años antes un traumatismo en los dientes anteriores temporales. La dentición mixta mostraba un desarrollo adecuado a su edad, excepto el diente 21, que no había erupcionado hasta aquel momento en la cavidad oral. Se apreciaba claramente la presencia del diente 21 bajo la mucosa prominente en la región del 21 (Fig. 7a). La ortopantomografía practicada en nuestro centro mostró un desarrollo correcto para la edad de todos los gérmenes dentarios y no se observaron anomalías (Fig. 7b).
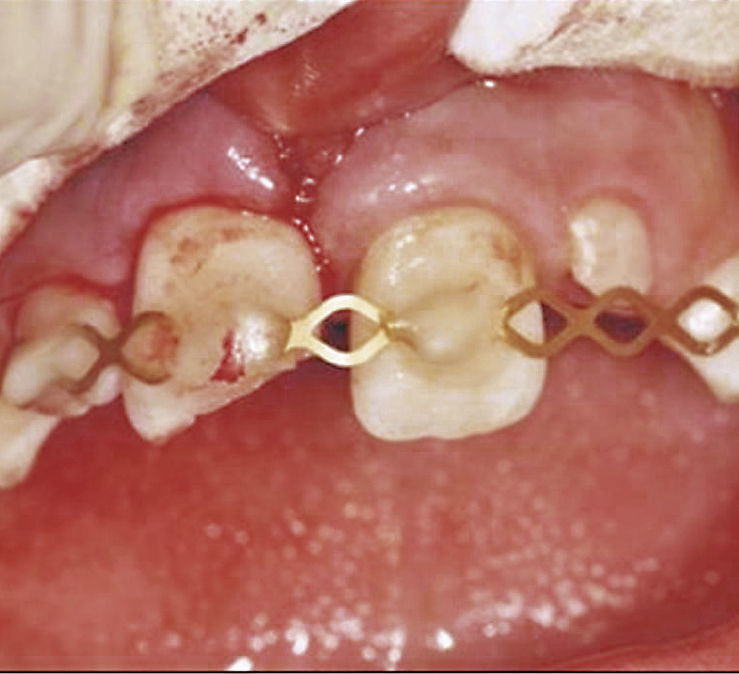
El tratamiento inicial consistió en la exposición quirúrgica del diente 21 con el cierre posterior de la herida (apósito de Coe-Pak, GC Germany, Bad Homburg) con anestesia local. Al cabo de tan sólo 1 semana se observó la erupción incipiente del diente 21 (Fig. 7c). En un plazo de 6 meses el diente había erupcionado totalmente en la cavidad bucal, pero se había desplazado hacia vestibular y, a diferencia del diente 11, llamaba la atención la infraoclusión y un perfil gingival desfavorable (Fig. 7d). Después de la derivación del paciente a la Policlínica de Ortodoncia de Gieβen se inició un tratamiento ortodóncico con una aparatología multibandas con la que al cabo de un año se logró la alineación correcta del diente 21 con un perfil gingival satisfactorio (Fig. 7e).
La paciente acudió por primera vez a nuestra policlínica a los 14 años de edad. A la edad de 6 años había sufrido un traumatismo de dientes anteriores con avulsión y reimplantación del diente 11. Recientemente había padecido un nuevo traumatismo dental como consecuencia de un accidente en el ámbito escolar. Durante la inspección intraoral se detectó una fístula en la región del 11 (Fig. 8a). En la radiografía practicada, se observó en la región del 11 una osteólisis apical del tamaño de un guisante, una reabsorción externa y una raíz claramente acortada con un crecimiento radicular no finalizado (Fig. 8b). La prueba de percusión no aportó indicios que sugirieran la existencia de una anquilosis. Después de una instrumentación inicial, se llevó a cabo en varias sesiones la obturación del conducto del diente 11 (condensación vertical y lateral: puntas de gutapercha/Sealapex, Kerr, Karlsruhe) (Fig. 8c). Por último, se aclaró el diente endodonciado, mejorando de este modo el resultado estético, con un blanqueamiento interno (con perborato sódico) y una restauración definitiva adhesiva (técnica de grabado ácido del esmalte, Syntac/Tetric EvoCeram, Ivoclar Vivadent, Ellwangen) (Fig. 8d).
Este paciente de 8 años y medio de edad acudió a nuestra policlínica un día después de sufrir un traumatismo de los dientes anteriores. Según la madre, el niño había resbalado la tarde anterior junto al borde de la piscina y se había golpeado contra el tobogán. El diagnóstico fue de intrusión del diente 11 y una luxación extrusiva del diente 21 con una prueba de sensibilidad positiva (connieve carbónica) (Fig. 9a). Dado que la fase de crecimiento radicular del diente 11 no había finalizado según indicaban los resultados radiográficos y parecían existir posibilidades de supervivencia de la pulpa, nos inclinamos por una reposición quirúrgica del diente 11 intruido y una ferulización flexible del mismo (técnica de grabado ácido del esmalte, Tetric Flow, Ivoclar Vivadent; férula TTS [férula de titanio-composite], Medartis, Umkirch) (Figs. 9b y 9c). La prueba del Periotest vertical (Sirona, Bensheim) realizada 4 semanas después del traumatismo arrojó un valor de 10 antes y de 20 después de retirar la férula en el diente 11. Se llevaron a cabo mediciones similares en los dientes 12, 21 y 22 con fines comparativos. En este caso, los valores se situaron dentro de límites normales, entre 3 y 6 (dientes 12 y 21 = 3; diente 22 = 6), después de retirar la férula. En la siguiente visita de control al cabo de 4 semanas, la prueba de sensibilidad practicada (con nieve carbónica) fue positiva para los dientes 12 a 22. Se constató ya sólo una leve movilidad de grado I en el diente 11. Las pruebas de sensibilidad a la percusión y a la palpación fueron negativas para los dientes 12 a 22 y el paciente refirió no tener molestias.
El éxito o el fracaso del tratamiento de dientes que han sufrido un traumatismo dependen del tipo y del momento del tratamiento inicial. Además, el pronóstico depende en gran medida del tipo de lesión11. El primer caso mues-tra claramente que algunas lesiones en la dentición temporal que parecen banales en un primer momento pueden llegar a acarrear tratamientos a largo plazo. Por esta razón, las directrices actuales de la IADT recomiendan un seguimiento y un control consecuentes, cronológicamente adaptados, una vez ha finalizado el tratamiento inicial. La detección precoz de posibles complicaciones debe asegurar la conservación de los dientes a largo plazo19.
Los casos 2 y 3 muestran que tanto la avulsión como la intrusión de un diente permanente forman parte de las lesiones traumáticas más graves, dado que provocan con frecuencia necrosis pulpares, reabsorciones radiculares externas y anquilosis30. En la bibliografía se indican tasas de supervivencia iniciales superiores al 90% para dientes traumatizados29. Sin embargo, es posible que este porcentaje tan alto experimentase algún cambio a la baja en caso de realizar seguimientos durante períodos de observación más largos, dado que en la mayoría de los casos con reabsorción radicular externa los dientes acaban perdiéndose22. El tratamiento endodóntico convencional (Figs. 5 y 7c) es y seguirá siendo el tratamiento de elección en la mayoría de los casos de traumatismo dental asociado a una necrosis pulpar posterior segura o previsible. Si a pesar del tratamiento la reabsorción radicular externa progresara se ha de evaluar la conveniencia de conservar o no el diente, teniendo en cuenta la situación global de la dentición16.
En relación con las secuelas graves comentadas, al odontólogo le interesa en primer lugar dar a los niños y a los adolescentes la oportunidad de conservar los dientes gravemente lesionados en el maxilar durante el tiempo necesario hasta poderles ofrecer una solución estética definitiva una vez haya finalizado el crecimiento óseo. Con este procedimiento se puede disminuir la pérdida ósea, lo que resultará beneficioso para un futuro tratamiento con implantes. El seguimiento del paciente después del tratamiento inicial a intervalos de 3, 6 y 12 meses para la detección precoz de posibles complicaciones es una misión importante y un auténtico reto. Además de seguir con las citas de revisión anuales recomendadas, incluidos los controles radiográficos pertinentes, la colaboración de los pacientes y de los padres es vital para un buen pronóstico y la conservación del diente a largo plazo.