El pénfigo paraneoplásico es una enfermedad autoinmune rara que se asocia a una neoplasia subyacente y se caracteriza por lesiones mucocutaneas polimórficas. Presentamos los casos de dos pacientes chinos, uno de ellos presentaba una leucemia linfocítica crónica y el otro un timoma. Ambos se presentaron inicialmente con erosiones orales importantes de rasgos liquenoides resistentes al tratamiento convencional. La histología rutinaria, en los dos casos era atípica, con signos de degeneración por licuefacción de la capa basal celular y de infiltración linfocítica subbasal. El diagnóstico diferencial en los dos casos incluyó erupción liquenoide secundaria a la quimioterapia, pénfigo, y penfigoide. El análisis inmunohistológico jugó un papel esencial en el diagnóstico. La inmunofluorescencia directa muestra depósitos de los inmunorreactivos intercelulares y en la membrana basal. La inmunofluorescencia indirecta empleando como sustrato vejiga de rata se ha demostrado como un instrumento diagnóstico barato y fiable. Las características clínicas e inmunopatológicas de nuestros pacientes eran consistentes con el diagnóstico de pénfigo paraneoplásico, un subtipo especial de pénfigo. El estado de los pacientes mejoró, una vez tratada la enfermedad maligna subyacente aplicando tratamiento con corticosteroides a dosis altas.
(Quintessence Int. 2010;41(8):689-94)
El pénfigo paraneoplásico (PPN) es una enfermedad mucocutanea autoinmune que cursa con vesículas y ampollas y que representa un subtipo de pénfigo extremadamente raro pero grave. Fue descrito por primera vez como entidad separada en 1990, por Anhalt et al. por su asociación definida con enfermedades malignas1. Desde entonces, se han descrito en el mundo aproximadamente 200 casos. El PPN es particularmente importante en medicina oral ya que todos los casos presentan afectación de la mucosa oral, y en un 45% de ellos las erosiones orales constituyen el primer signo.
Este artículo presenta los casos de dos pacientes chinos que presentaban leucemia y timoma respectivamente, y que presentaron lesiones polimórficas extensas en la mucosa oral. El diagnóstico diferencial incluyó penfigoide ampollloso, liquen plano, pénfigo vulgar, eritema multiforme, síndrome de Stevens-Johnson, o una combinación variables de estas entidades. Ambos pacientes fueron finalmente diagnosticados de PPN en base al examen clínico y de laboratorio.
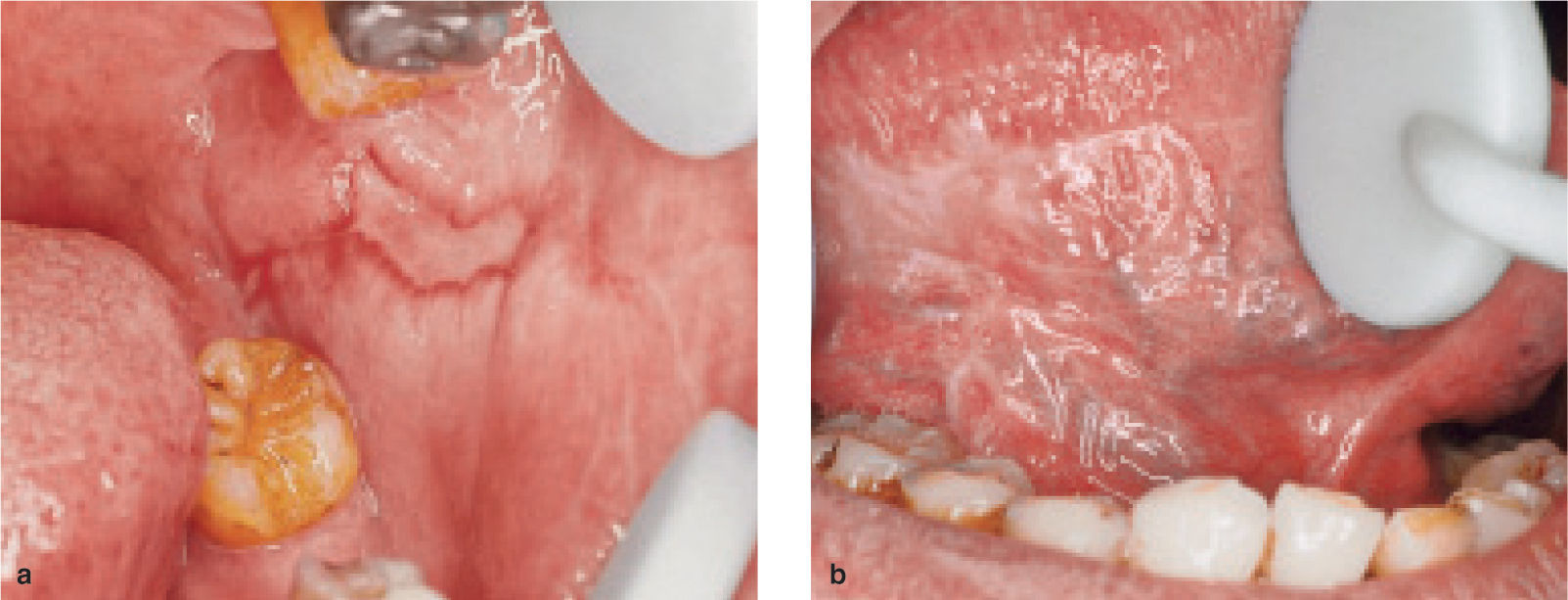
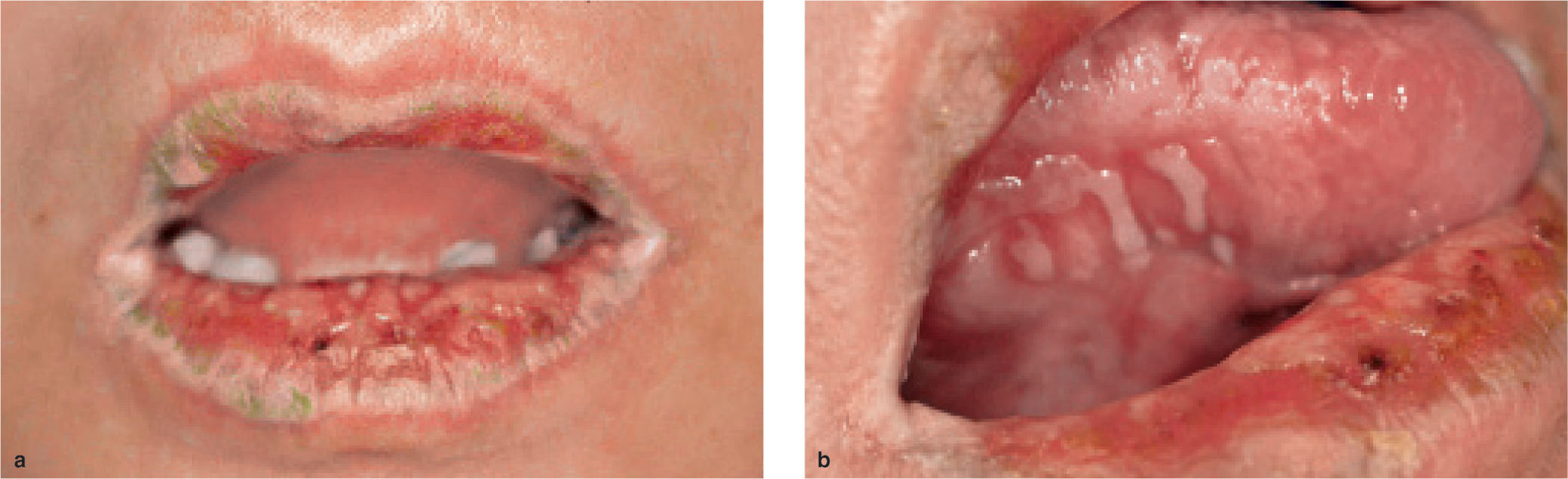
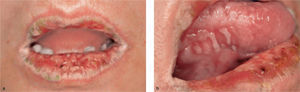
Caso 1Un hombre de 65 años de edad había sido diagnosticado de leucemia linfocítica crónica y estaba en tratamien-mucoto desde julio de 2003. Dos meses más tarde, se quejó de la dificultad de ingerir alimentos debido a ulceras orales dolorosas. Las lesiones orales progresaron a pesar de instaurar un tratamiento tópico, y el paciente fue remitido a un centro dental para valoración más detallada y tratamiento. El examen oral reveló la presencia de erosiones exudativas bilaterales en la mucosa yugal, con estriaciones periféricas (fig. 1a). Además en la superficie ventrolateral de la lengua se podía observar un patrón liquenoide reticular formado por estriaciones blanquecinas (fig. 1b). El diagnóstico inicial fue de erupciones liquenoides debidas a la quimioterapia previa. Los síntomas del paciente mejoraron con esteroides tópicos (dexametasona) y enjuages de gentamicina oral, pero las lesiones orales no curaron.
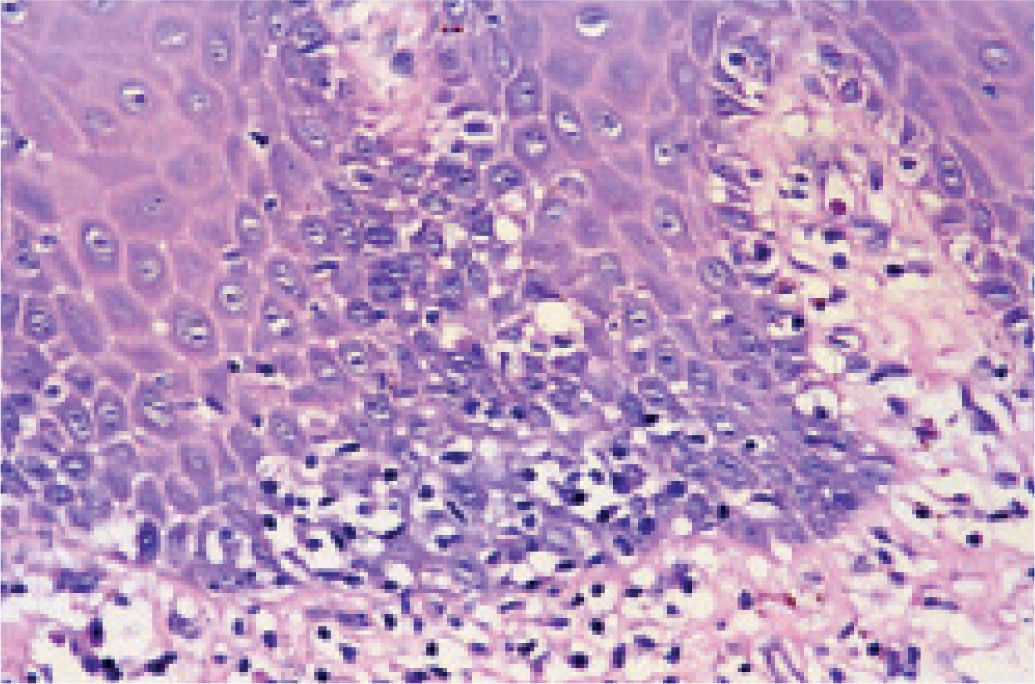
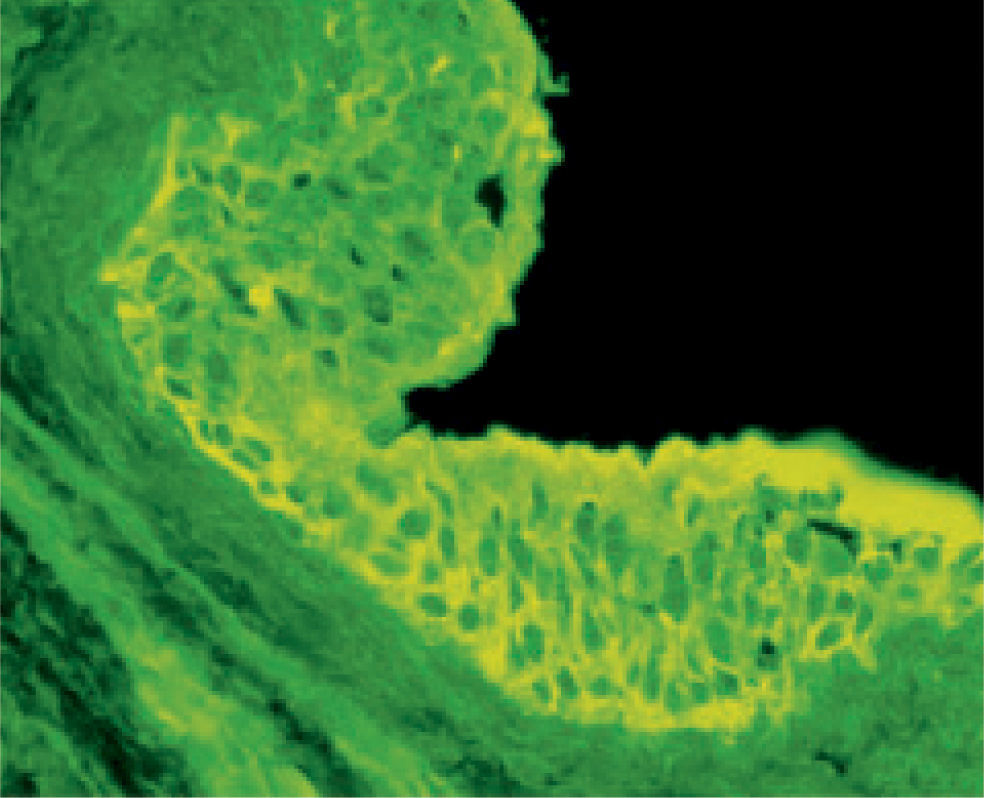
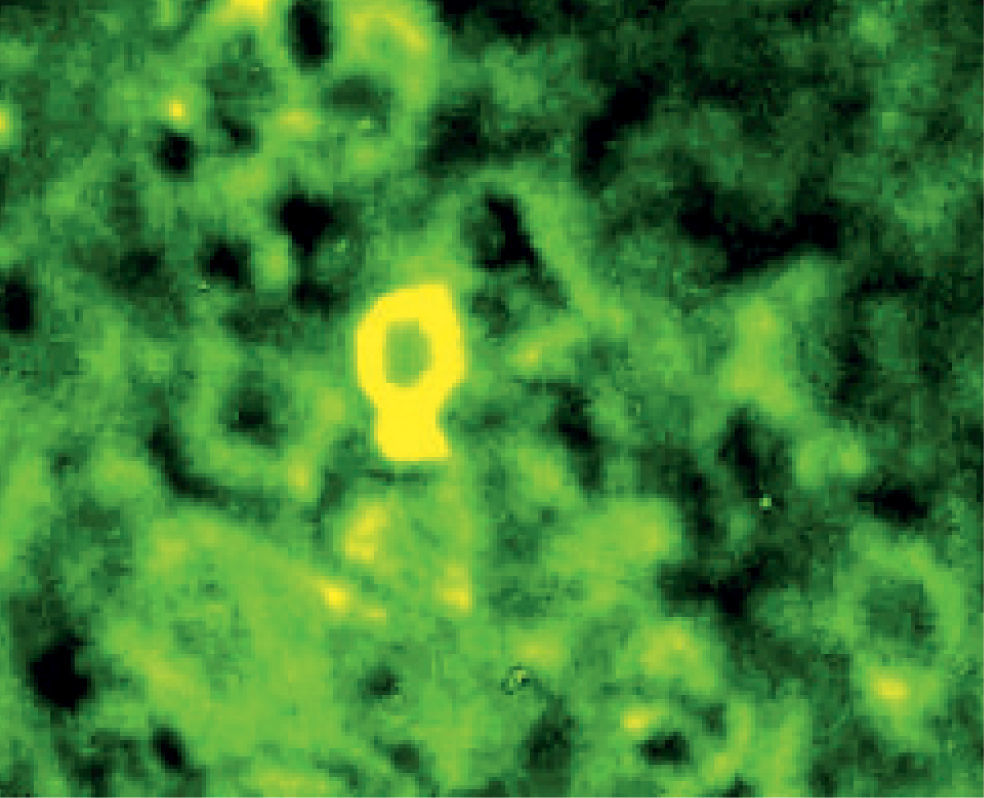
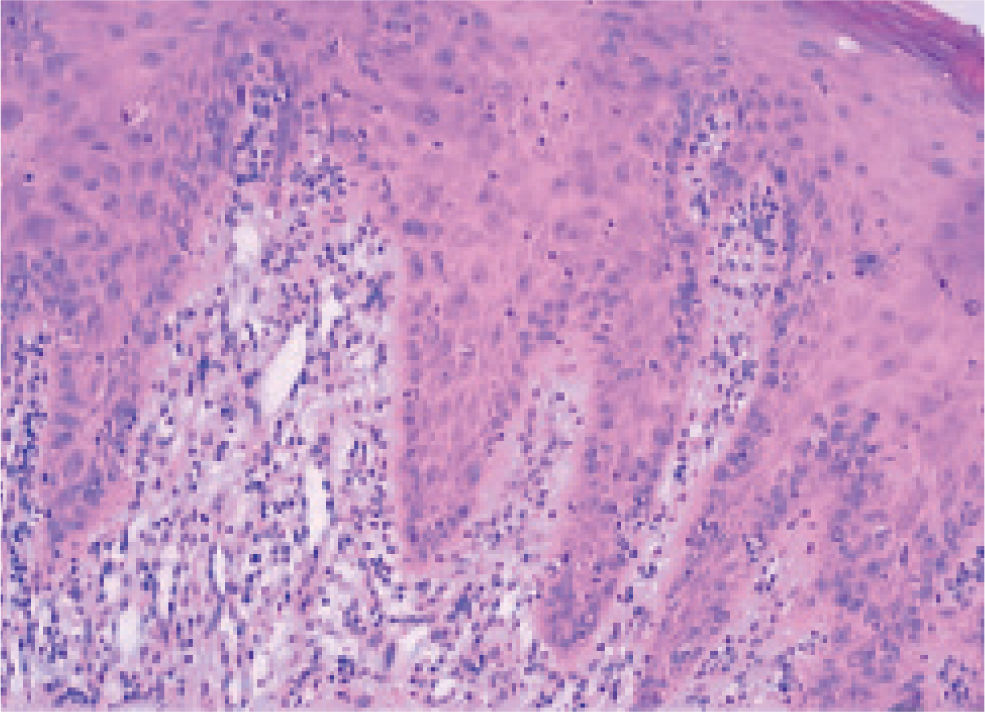
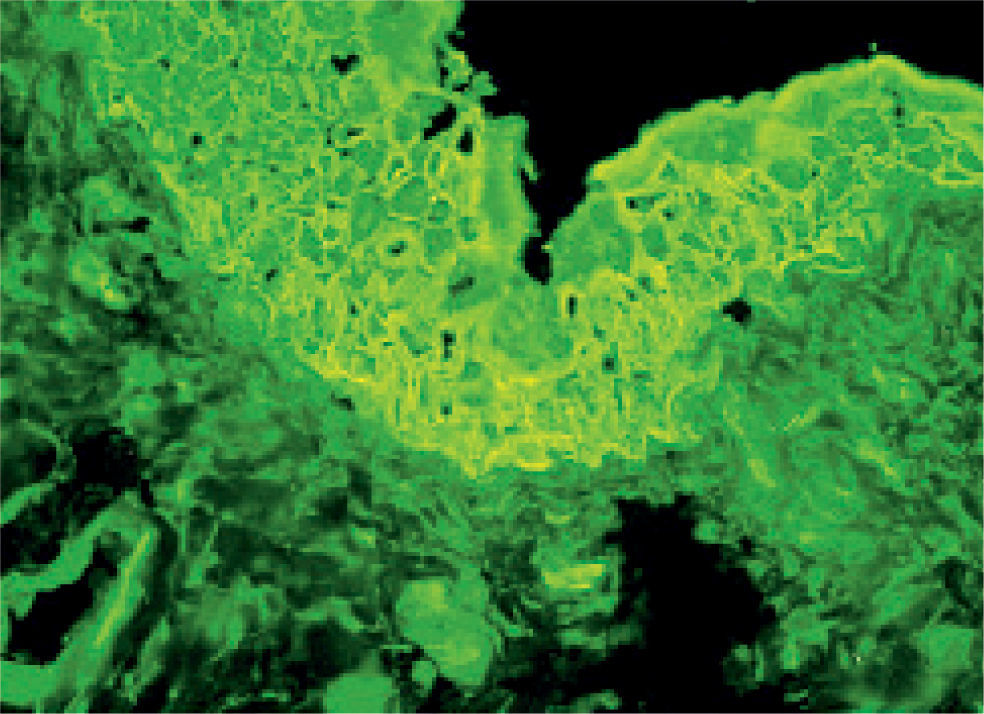
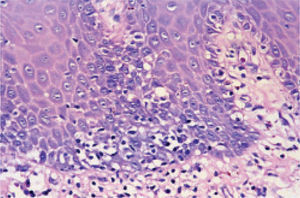
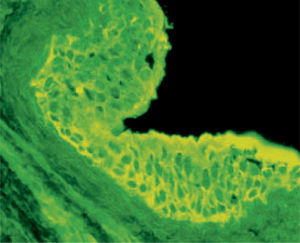
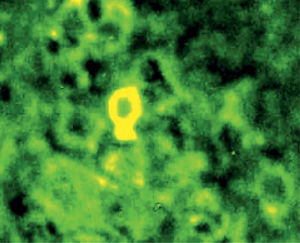
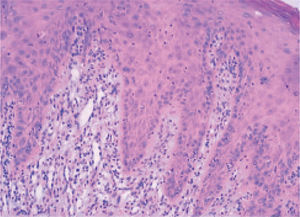
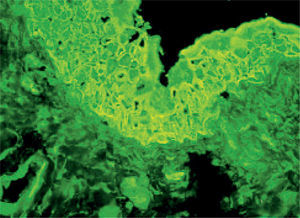
En julio de 2004, presentó una erupción vesicular y papular en el tronco. El examen físico reveló la presencia de una erupción polimórfica que incluía placas liquenoides y ampollas. Los exámenes histopatológicos de las biopsias cutáneas demostraron la presencia de ampollas intraepiteliales y subepiteliales asociadas a dermatitis de interfase. Esto hizo difícil distinguir histopatologicamente entre pénfigo y penfigoide. Una biopsia perilesional de la mucosa yugal reveló «degeneración por licuefacción» de la capa celular basal con infiltración linfocítica subbasal lo que era consistente con el diagnostico de erupción liquenoide (fig. 2). Los exámenes de laboratorio revelaron títulos negativos de anticuerpos antinucleares. Las pruebas de inmunoensayo ligado a enzimas (ELISAs) demostraron la presencia de anticuerpos anti-intercelulares frente a la desmogleina 1 y 3 (Dsg-1 y Dsg-3) y títulos elevados de anticuerpos circulatorios a 1:320. Como se sospechó el diagnostico de pénfigo paraneoplásico, se llevó a cabo un test de inmunofluorescencia indirecta empleando múltiples substratos epiteliales (vejiga, esófago e intestino delgado de rata). El suero del paciente demostró anticuerpos circulantes frente al espacio intercelular con fluorescencia brillante (fig. 3). La inmunofluorescencia directa empleando como substratos barrillos citológicos demostró la presencia de depósitos de inmunoglobulina G (IgG) en los espacios intercelulares (fig. 4). Un nuevo examen histológico de la muestra de piel y mucoto-sa así como el resultado de la inmunofluorescencia resultaban retrospectivamente compatibles con el diagnostico de PPN.
El paciente fue tratado con 45mg de prednisolona (peso aproximado del paciente 65kg) al día, complementada con medicinas chinas tradicionales. Sus lesiones cutáneas curaron unas dos semanas más tarde, y la mucosa yugal y los labios presentaron una gran mejoría. La dosis de prednisolona se fue reduciendo de forma progresiva. El paciente permaneció sin síntomas hasta diciembre de 2004. Las lesiones orales volvieron a aparecer y progresaron a erosiones inusualmente extensas que afectaban a los labios y a toda la mucosa oral. Después del tratamiento con 60mg de prednisona al día, las importantes lesiones orales fueron controladas. El paciente fue tratado a continuación con tratamiento tópico y seguimiento continuado del médico para control de su leucemia.
Caso 2En enero de 2005, una mujer de 54 años de edad fue remitida a nuestro departamento por presentar erosiones orales extensas y dolorosas. Un año antes, había sido diagnosticada de timoma mediante tomografía computarizada y biopsia. Su tumor se encontraba controlado después de dos ciclos de quimioterapia, con ciclofosfamida y cisplatino. Sin embargo, 7 meses más tarde, presentó lesiones orales erosivas y ampollosas que empeoraron a pesar del tratamiento tópico.
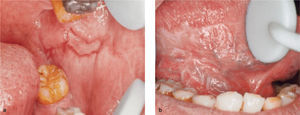
En el examen clínico, la paciente presentaba lesiones costrosas y sanguinolentas en los labios y lesiones orales polimórficas. Las lesiones orales eran generalizadas, superficiales y sintomáticas (fig. 5). En las pruebas de ELISA, no pudieron detectarse anticuerpos anti-intercelulares frente a Dsg-1 y Dsg-3 en las muestras de suero de esta paciente. Una biopsia de la mucosa lingual de esta paciente reveló «degeneración por licuefacción» de la capa celular basal con algunas células acantolíticas, vacuolización basal, y ausencia de ampollas suprabasales (fig. 6). La inmunofluorescencia directa del tejido perilesional reveló la presencia de depósitos de IgG y C3 en los espacios intercelulares y membrana basal. La inmunofluorescencia indirecta empleando como substratos vejiga, esófago, e intestino delgado de rata, reveló la presencia de anticuerpos circulantes frente a los espacios intercelulares y la membrana basal (fig. 7). Se estableció el diagnostico de PPN basándose en la llamativa historia clínica de la paciente y en las manifestaciones orales polimórficas, combinadas con los hallazgos histológicos e inmunopatológicos característicos.
La paciente fue tratada inicialmente con corticosteroides tópicos y nistatina. Esto ayudó a conseguir cierta mejoría. Se le animó también a que realizara enjuages bucales frecuentes, y lavado de los labios con suero salino normal seguido de la aplicación de pomada de mupirocina. Su estado mejoró mucho con el tratamiento con altas dosis de prednisona (60mg/día). Un mes más tarde se produjo la remisión completa de las erosiones mucosas. No se detectó ninguna recurrencia en el seguimiento de los 6 meses.
DiscusiónEl PPN fue descrito por primera vez por Anhalt en 19901, aunque la asociación entre PPN y enfermedades malignas ha sido reconocida durante décadas. Esta enfermedad clínica e inmunológicamente definida se ve fundamentalmente en adultos de entre 45 y 70 años con una distribución prácticamente igual por sexos. En el momento actual y debido a la rareza de esta entidad no se dispone de una estadística definitiva sobre la incidencia y prevalencia de la misma. Con frecuencia conduce a importantes erosiones orales que recuerdan a las características del pénfigo, penfigoide, o erupciones liquenoides secundarias a la toma de fármacos, lo que plantea un dilema diagnóstico. Debe recordarse siempre la posibilidad de un PPN sobretodo cuando se sospecha que la causa es una enfermedad maligna.
EtiologíaLa etiología del PPN sigue siendo desconocida. Se ha reseñado el importante papel que ejercen los anticuerpos frente a los Dsg-1 y Dsg-3, antígenos propios del pénfigo clásico, en la fase inicial del PPN2. Los estudios de inmunoprecipitación en pacientes con PPN han revelado la presencia de autoanticuerpos frente a cuatro polipeptidos. Estos polipeptidos tienen un peso molecular estimado de 250, 230, 210, y 190 kilodaltons (kDa) y representan a la desmoplakina 1, antígenos del penfigoide ampolloso, la desmoplakina 2/envoplakina combinadas, y periplakina, respectivamente3,4. En 2004, Wang et al. detectaron autoanticuerpos secretados por células tumorales cultivadas que reaccionaban frente a proteínas epidérmicas. Estos autoanticuerpos podrían resultar un factor esencial en la patogénesis del PPN5.
Rasgos clínicosClínicamente, el PPN se caracteriza por lesiones mucocutaneas polimórficas que recuerdan a las lesiones del penfigoide ampolloso, el liquen plano, el pénfigo vulgar, el eritema multiforme, el síndrome de Stevens-Johnson, o a una combinación variable de estas entidades. Casi todos los pacientes que presentan PPN presentan de forma típica una afectación predominante de las mucosas, y un 45% de ellos presentan inicialmente erosiones orales aisladas que podrían representar un signo de la neoplasia subyacente. Esto es especialmente importante porque algunos pacientes con PPN no han sido diagnosticados todavía de la enfermedad maligna subyacente en el momento de la presentación del PPN. El conocimiento de esta entidad permite así alertar a los clínicos para la búsqueda de enfermedades malignas subyacentes. Todo paciente que debute con erosiones orales polimórficas con hallazgos clínicos e histopatológicos no patognomónicos de ningún diagnostico especifico debe someterse a una anamnesis detallada y a un examen físico completo (exploración radiológica completa)6.
Los dos pacientes de PPN que presentamos aquí, presentaron inicialmente importantes lesiones orales polimórficas erosivas. Ambos pacientes habían desarrollado las lesiones orales, respectivamente, 2 y 7 meses después de haber sido diagnosticados de la enfermedad maligna subyacente.
Las enfermedades malignas que se asocian con mayor frecuencia al PPN son los linfomas no Hodgkinianos, la leucemia linfocítica crónica, el timoma, la enfermedad de Castleman, y la macroglobulinemia de Waldenström7. En los pacientes de este artículo el PPN se desarrolló de forma secundaria a una leucemia linfocítica y a un timoma.
DiagnósticoEl diagnostico de PPN se establece por erupción mucocutanea polimórfica, histología rutinaria, inmunofluorescencia directa e indirecta, y estudios de inmunoprecipitación sobre extractos de queratinocitos. El examen histológico se realiza normalmente de manera rutinaria y tiene la misma importancia. Los principales hallazgos de las muestras de biopsia cutáneas y mucosas son el desprendimiento suprabasal o formación de ampollas con acantolisis y necrosis de queratinocitos, y la inflamación en la unión dermo-epidermica o infiltrado liquenoide. Para ayudar al diagnostico de PPN, Camisa y Helm, propusieron una serie de criterios diagnósticos para PPN (tabla 1). El diagnostico de PPN requiere cumplir tres criterios mayores o dos criterios mayores con un mínimo de dos criterios menores8. Nuestros pacientes presentaban dos criterios mayores y tres criterios menores, por lo que finalmente se estableció el diagnostico de PPN. Uno de los criterios mayores lo constituye la prueba de inmunoprecipitación. Aunque se trata de una prueba sensible, resulta pesada, cara, y poco accesible. Sin embargo, la prueba de inmunofluorescencia indirecta con vejiga de rata resulta más sencilla y sigue siendo bastante sensible (76%) y específica9,10 (83%). En los casos que presentamos aquí, la inmunofluorescencia indirecta con vejiga, esófago e intestino delgado de rata reveló la presencia de autoanticuerpos circulantes frente a la superficie celular epitelial y la membrana basal. Esta prueba ha demostrado representar una herramienta diagnostica barata y fiable.
Criterios diagnósticos de PPN8
| Criterios mayores | Criterios menores |
| Erupción mucocutánea polimórfica | Tinción positiva del citoplasma del epitelio de vejiga de rata mediante inmunofluorescencia indirecta |
| Neoplasia interna concurrente | Inmunorreactivos intercelulares y en la zona de la membrana basal en la inmunofluorescencia directa de tejido perilesional |
| Hallazgos característicos de inmunoprecipitación del suero | Acantolisis en la muestra de biopsia en al menos una zona anatómica de afectación |
En nuestros casos, la inmunofluorescencia directa empleando como substratos tejido perilesional del paciente o barrillo citológico de pénfigo, puso de manifiesto el depósito de IgG y complemento en los espacios intercelulares entre los queratinocitos y a lo largo de la membrana basal11. Sin embargo, en algunos pacientes el resultado de la inmunofluorescencia directa puede resultar confuso o negativo12,13. Por ello hay que insistir en que si desde el punto de vista clínico se sospecha seriamente el diagnostico de PPN, una inmunofluorescencia directa negativa no descarta completamente la posibilidad de esta enfermedad.
Tratamiento y pronósticoDebido a la presencia de una enfermedad maligna subyacente, es frecuente que los pacientes con PPN no respondan al tratamiento rutinario. El tratamiento incluye el manejo de la enfermedad maligna subyacente y esteroides sistémicos a altas dosis. Otras estrategias incluyen tratamiento inmunosupresor con ciclofosfamida, metotrexate, azatriopina, colchicina, y plasmaféresis.
El pronóstico del PPN es generalmente malo. La mayoría de los pacientes fallecen por los efectos del tumor subyacente, por insuficiencia respiratoria debida a acantolisis del epitelio respiratorio, o por las severas lesiones que no responden al tratamiento14. Exceptuando la posibilidad de que la neoplasia se cure de forma definitiva, lo cual ocurre pocas veces, los pacientes con PPN deben controlarse con seguimiento a largo plazo.
En los dos pacientes que presentamos aquí las lesiones orales mejoraron o desaparecieron con tratamiento de corticosteroides después de haber controlado la enfermedad maligna subyacente. Sin embargo, los dos pacientes siguen sometidos a un estrecho seguimiento sin que pueda predecirse la eficacia a largo plazo del tratamiento.
ResumenEl pénfigo paraneoplásico es un subtipo raro de pénfigo que presenta una asociación completa con enfermedades malignas subyacentes. Las ulceraciones orales polimórficas pueden representar la única y característica manifestación de esta grave enfermedad. Su pronto reconocimiento permite evitar el retraso del diagnostico y la instauración de un tratamiento inadecuado. El diagnóstico del PPN en los pacientes presentes se basó en la prueba de inmunofluorescencia indirecta con vejiga de rata. Basándose siempre en un buen control de la neoplasia subyacente, los pacientes pueden beneficiarse del tratamiento con corticosteroides sistémicos a altas dosis y/o inmunosupresores.
Agradecemos al Dr Junad Khan y Dr Andrew Young su ayuda en la revisión de este escrito.