Introducción
Bajo la denominación de amelogénesis imperfecta (AI) se agrupa una serie de trastornos del desarrollo del esmalte que no se acompañan de enfermedades o síndromes sistémicos. La prevalencia de esta enfermedad fundamentalmente genética y hereditaria varía entre 1:700 y 1:14.000 en función de la población estudiada y de los criterios aplicados2-5,32,38. Se ha establecido una clasificación etiológica molecular de la AI que distingue tres tipos principales: defectos del esmalte hipoplásicos, defectos del esmalte con hipocalcificación y defectos del esmalte hipomadurativos38. Los avances en la investigación genética de las causas de la AI pusieron de manifiesto la necesidad de revisar la clasificación2, si bien carecen de una gran trascendencia para la práctica odontológica diaria, ya que las manifestaciones clínicas más importantes de la AI parecen reflejar sus causas moleculares.
Expresado de forma simplificada, el tipo hipoplásico se manifiesta por una capa de esmalte poco formada o demasiado fina o, en casos extremos, por una aplasia total del esmalte. El tipo hipocalcificado se caracteriza sobre todo por malformaciones estructurales y cromáticas del esmalte que pueden llegar a ser muy importantes en algunos casos. En general, el esmalte es poroso y quebradizo, lo que puede provocar defectos importantes, tinciones muy marcadas que pueden llegar hasta la dentina, y el desprendimiento del esmalte de la dentina. Esta forma clínica se acompaña a menudo de dolor asociado a los defectos del esmalte y una merma destacable de las opciones de higiene bucal para estos pacientes. El tipo hipomadurativo conlleva así mismo alteraciones de la estructura del esmalte con una menor dureza y la presencia de porosidades y tinciones (color blanco opaco a gris opaco), aunque el grosor del esmalte suele ser normal y la unión amelodentinaria puede estar intacta.
Las alteraciones del color más o menos marcadas, los signos de abrasión y la propensión a los defectos del esmalte son signos comunes a todas las formas clínicas de AI. La existencia de numerosas subclases indica que las causas moleculares no se manifiestan necesariamente de forma aislada38 y que el cuadro clínico a menudo no permite una clasificación inequívoca. Además, la AI se puede acompañar de malformaciones de la forma dentaria, de disgenesias, de hipodoncia y de deformaciones maxilares, así como, ocasionalmente, de dentinogénesis imperfecta, lo que da lugar a una gran variedad de cuadros clínicos de distinta gravedad. En general están afectados las dos denticiones y todos los dientes.
Si los defectos dolorosos y una función masticatoria mermada, como manifestaciones de gravedad de la AI, no han dado lugar ya en la infancia a intervenciones odontológicas, como máximo al llegar a la pubertad, la enfermedad se convierte en un problema creciente para el paciente, debido a consideraciones estéticas y al delicado proceso de la identificación con su entorno social. Esta situación exige a menudo restauraciones protéticas extensas. A las ventajas de la rehabilitación estética y funcional se contrapone la carga prácticamente inadmisible que suponen para el paciente muy joven los tratamientos invasivos e irreversibles de gran alcance y las limitaciones en relación con la preparación que persisten hasta la edad adulta joven. El tratamiento de referencia de eficacia probada con coronas y puentes de metal cerámica requiere límites de preparación subgingivales para satisfacer las exigencias estéticas a largo plazo, lo que aumenta aún más las dificultades de la preparación en el paciente joven, ya de por sí crítica. En el sector anterior, con una menor carga funcional, se pueden utilizar cerámicas con base de sílice24 siempre que las tinciones no sean muy intensas, dada la imposibilidad de aplicar técnicas mínimamente invasivas por la gran translucidez de las cerámicas de vidrio y de las cerámicas feldespáticas. Además, con el uso de la técnica adhesiva se asume implícitamente un mayor riesgo de fracaso, ya que apenas se dispone de evidencias clínicas de resultados positivos a largo plazo de su aplicación en la dentina o en el esmalte dañado11,17,25. Estas desventajas se refieren también a las restauraciones con composite, a pesar de que en la bibliografía se describen tanto éstas como el resto de las alternativas terapéuticas mencionadas1,3,7,21,24,27,30,34,37,39.
A continuación se describe un caso de rehabilitación completa de cerámica sin metal en una paciente con una forma grave de AI. Este caso permite mostrar las posibilidades reconstructivas y estéticas de las rehabilitaciones basadas en dióxido de zirconio en las condiciones especiales que plantean los pacientes jóvenes.
Presentación de un caso
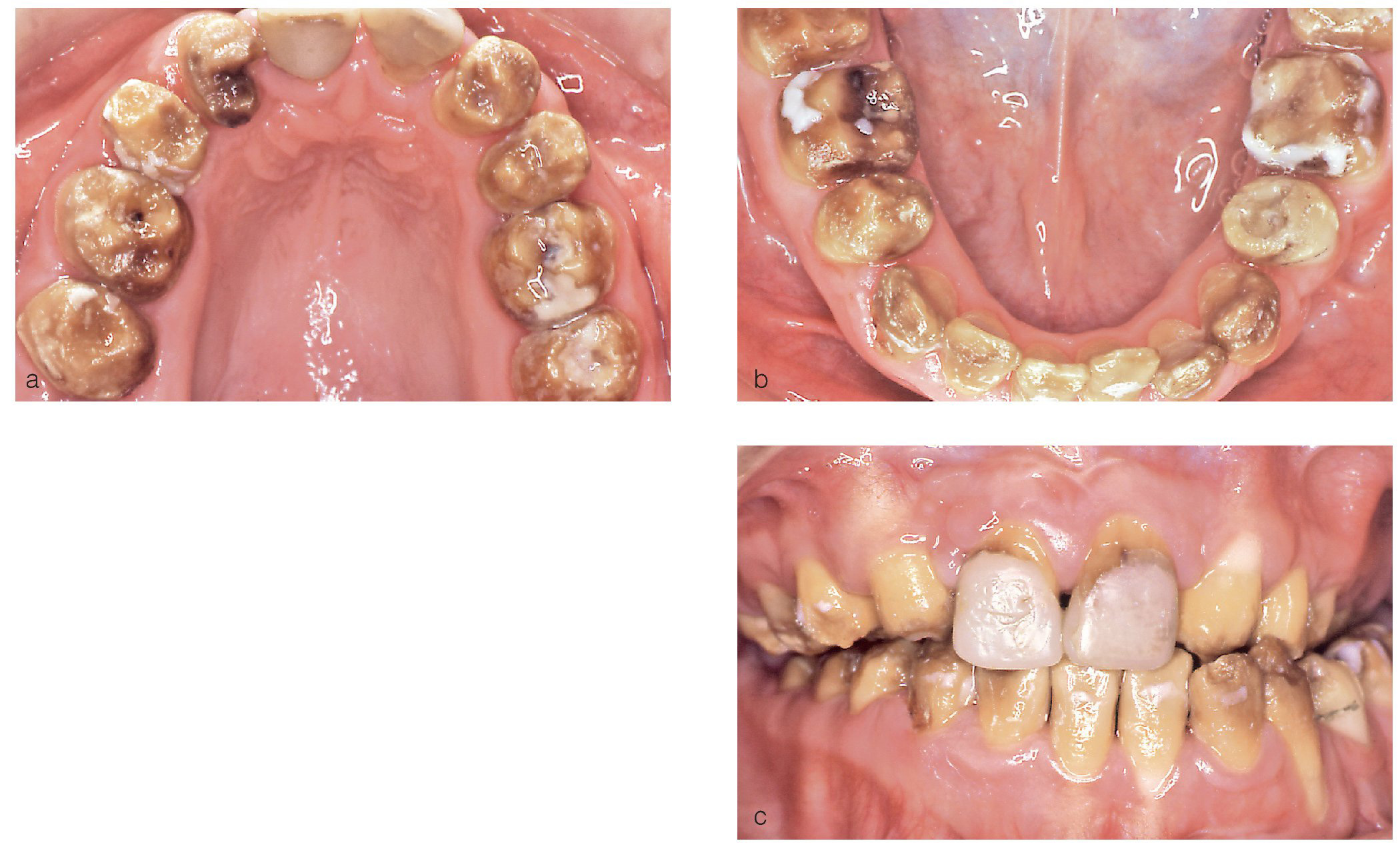
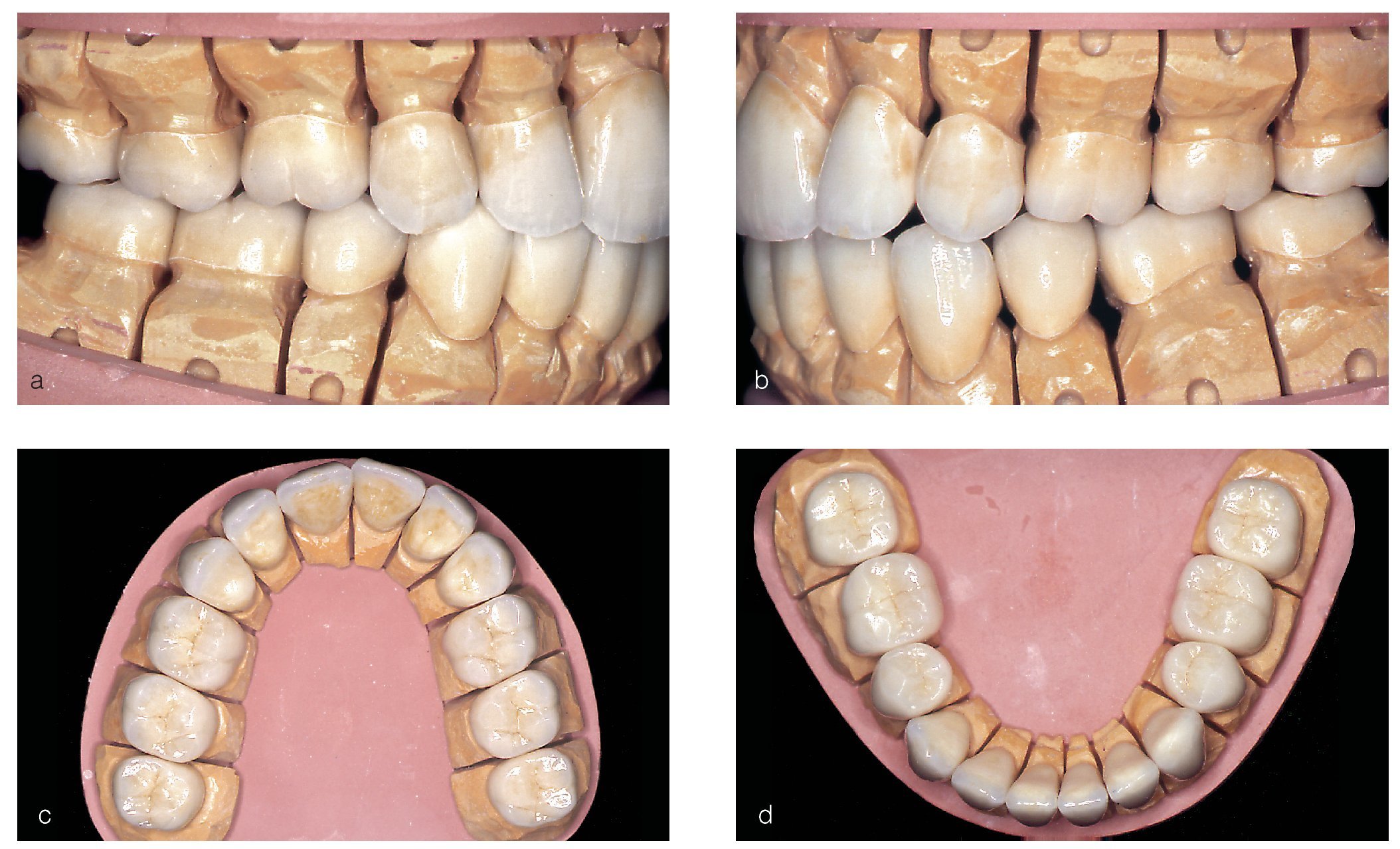
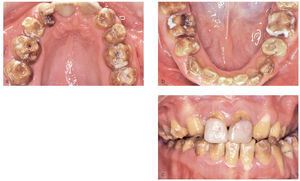
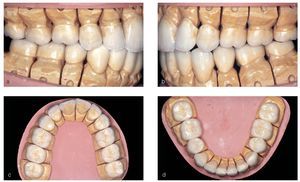
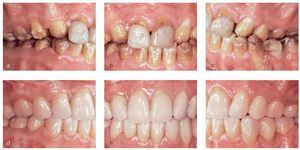
En el momento de acudir por primera vez al consultorio para la evaluación de un tratamiento protésico en 2003, esta paciente nacida en 1983 tenía un largo historial de tratamientos ortodóncicos e intervenciones de cirugía maxilofacial. La situación dental que presentaba en ese momento era el resultado de todas estas intervenciones. Se observó la ausencia de incisivos laterales y de caninos en el maxilar y de segundos premolares en la mandíbula, habituales en arcadas cerradas mediante procedimientos ortodóncicos (figs. 1a a 1c). El tejido dental duro tenía tinciones marcadas, en algunos casos hasta la dentina, y estaba socavado por numerosos defectos del esmalte. La paciente tenía grandes dificultades para mantener una higiene bucal adecuada debido a las rugosidades de la superficie dental, lo que favoreció la aparición de placa, de defectos por caries, de una gingivitis generalizada y de halitosis. La relación intermaxilar mostró una anomalía de clase II de Angle con retrognatismo inferior y laterognatismo hacia la izquierda con hiperdivergencia vertical manifiesta (tercio inferior aumentado con un patrón de crecimiento vertical). El cuadro clínico se debió probablemente a una AI grave del tipo hipocalcificado. Algunas obturaciones con composite que se realizaron posiblemente durante el tratamiento ortodóncico para solucionar problemas de hipersensibilidad estaban deterioradas o habían quedado reducidas a restos. Esta situación desoladora le provocó un considerable sufrimiento psicológico con la pérdida consiguiente de la motivación para seguir cuidando la higiene bucal.
Figuras 1a a c. Situación inicial de la paciente de 20 años de edad: amelogénesis imperfecta de tipo hipocalcificado. Afectación de toda la dentadura que muestra graves defectos del esmalte, desprendimientos, tinciones profundas y agenesias. Se desplazaron los premolares superiores a la posición de los caninos y los incisivos laterales mediante medidas ortodóncicas (a y b). En la vista anterior destaca la relación intermaxilar con una disgnatia marcada (c).
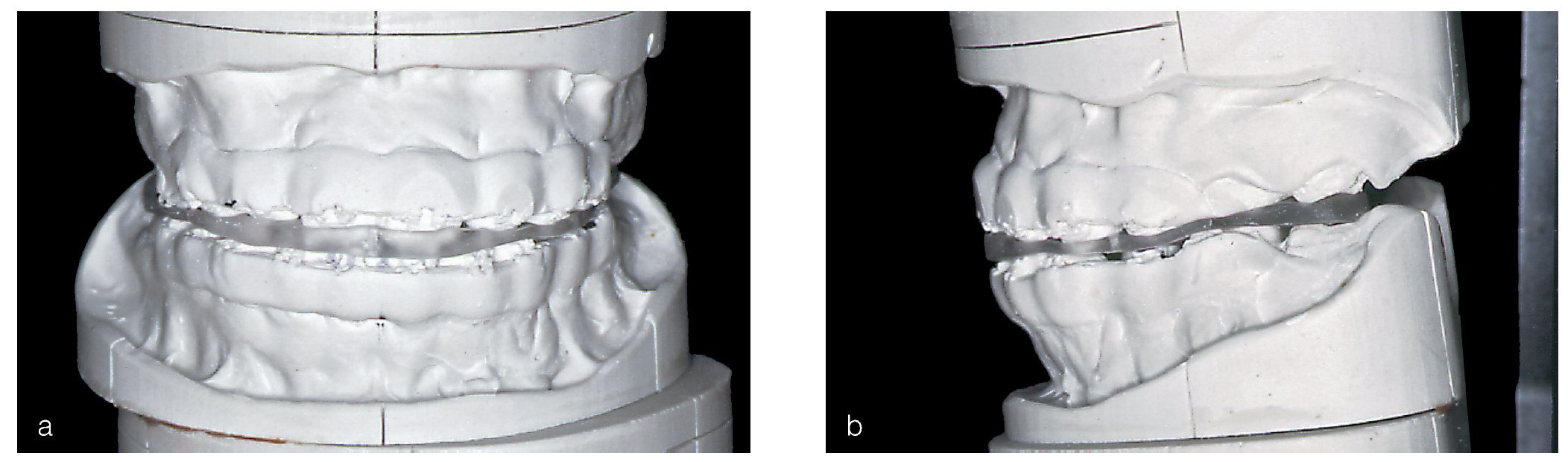
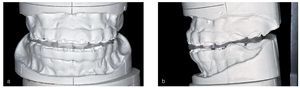
La disgnatia y la disfunción oclusal, los premolares en el sector anterosuperior, las tinciones importantes de todos los dientes, la edad de la paciente (20 años) y la higiene bucal gravemente comprometida fueron los retos principales desde el punto de vista clínico y reconstructivos fueron la relación intermaxilar con disgnatia y la disfunción oclusal, los premolares, etc. En la planificación del tratamiento protésico se establecieron como objetivos principales la mejoría de la relación intermaxilar y de las condiciones oclusales. Por medio de un «setup» se simuló la futura reconstrucción y se prepararon en el modelo férulas oclusales para una corrección mediante cirugía bimaxilar (figs. 2a y 2b). Después de la intervención quirúrgica practicada durante el verano de 2004, se realizó un nuevo tratamiento ortodóncico para armonizar los segmentos dentarios. Las medidas previas a la rehabilitación protésica contribuyeron decisivamente a mejorar la situación inicial para la rehabilitación posterior (fig. 3).
Figuras 2a y b. «Set-up» con modelo montado en el articulador: para la identificación intraoperatoria de la relación intermaxilar que se deseaba obtener tras la osteotomía bimaxilar se confeccionó una férula de resina en la posición corregida del maxilar y de la mandíbula. Las marcas en las bases dan idea del alcance de las correcciones.
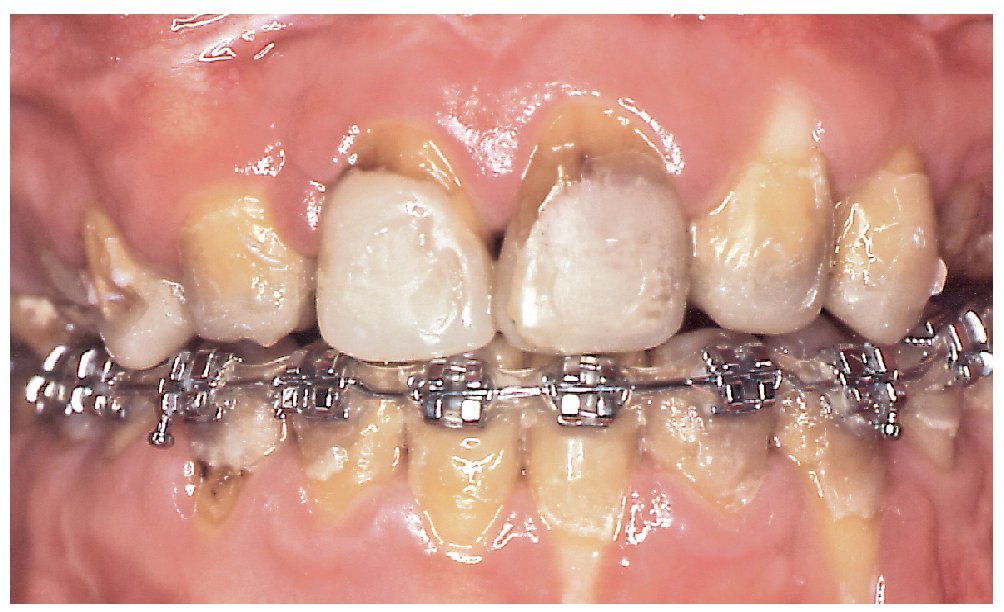
Figura 3. Vista anterior de la relación intermaxilar corregida mediante cirugía bimaxilar después de la conformación final de los segmentos dentarios. Se corrigió la situación mediante rehabilitación protésica.
La modificación quirúrgica de la situación oclusal requirió una rehabilitación funcional completa mediante prótesis. Ante la magnitud del deterioro y de las tinciones dentales estaba indicado el recubrimiento total con coronas de todos los dientes sobre todo por motivos estéticos y para restablecer las condiciones que permitiesen a la paciente una higiene bucodental adecuada. Para las tinciones, que en muchos casos llegaban hasta la dentina, estaba indicado el uso de la técnica de preparación y colocación convencional, pero dada la edad de la paciente era aconsejable realizar el procedimiento con la menor pérdida de tejido posible para prevenir posibles problemas pulpares en el futuro. En la elección del material de restauración se optó por la cerámica de dióxido de zirconio (Vita In-Ceram YZ, Vita Zahnfabrik, Bad Säckingen) en lugar de por coronas metalocerámicas. A diferencia de lo que sucede en las restauraciones con base metálica, las propiedades ópticas de la subestructura de dióxido de zirconio permiten situar el margen coronario prácticamente a nivel paragingival sin mermas estéticas importantes si se utiliza un cemento adecuado13. En vista de los estrictos requisitos desde un punto de vista restaurador que planteaba el tratamiento previsto, se dio preferencia al dióxido de zirconio como material para la subestructura, por su resistencia claramente superior, frente al óxido de aluminio, que constituye la alternativa clínicamente establecida18,33 de cerámica sin metal.
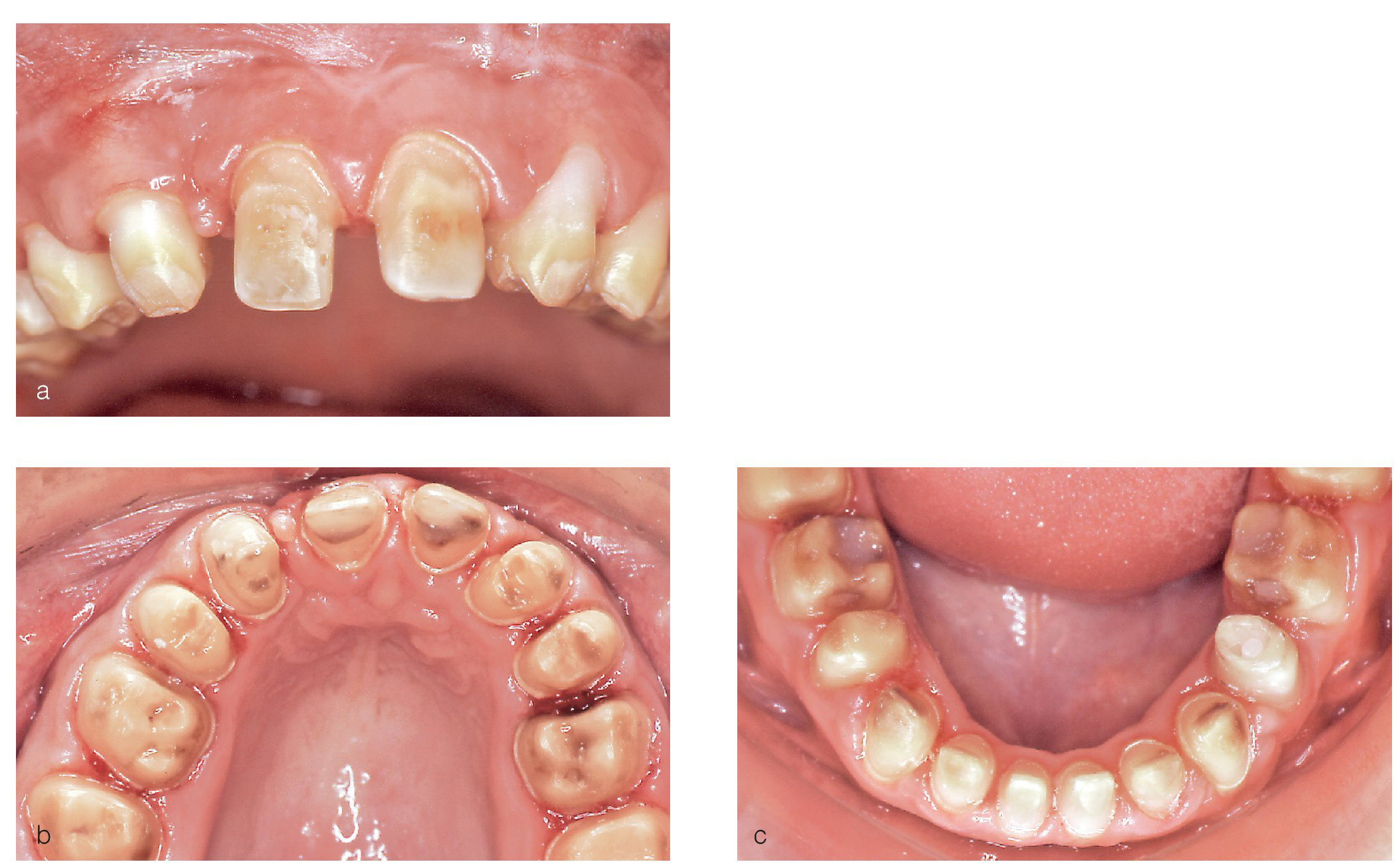
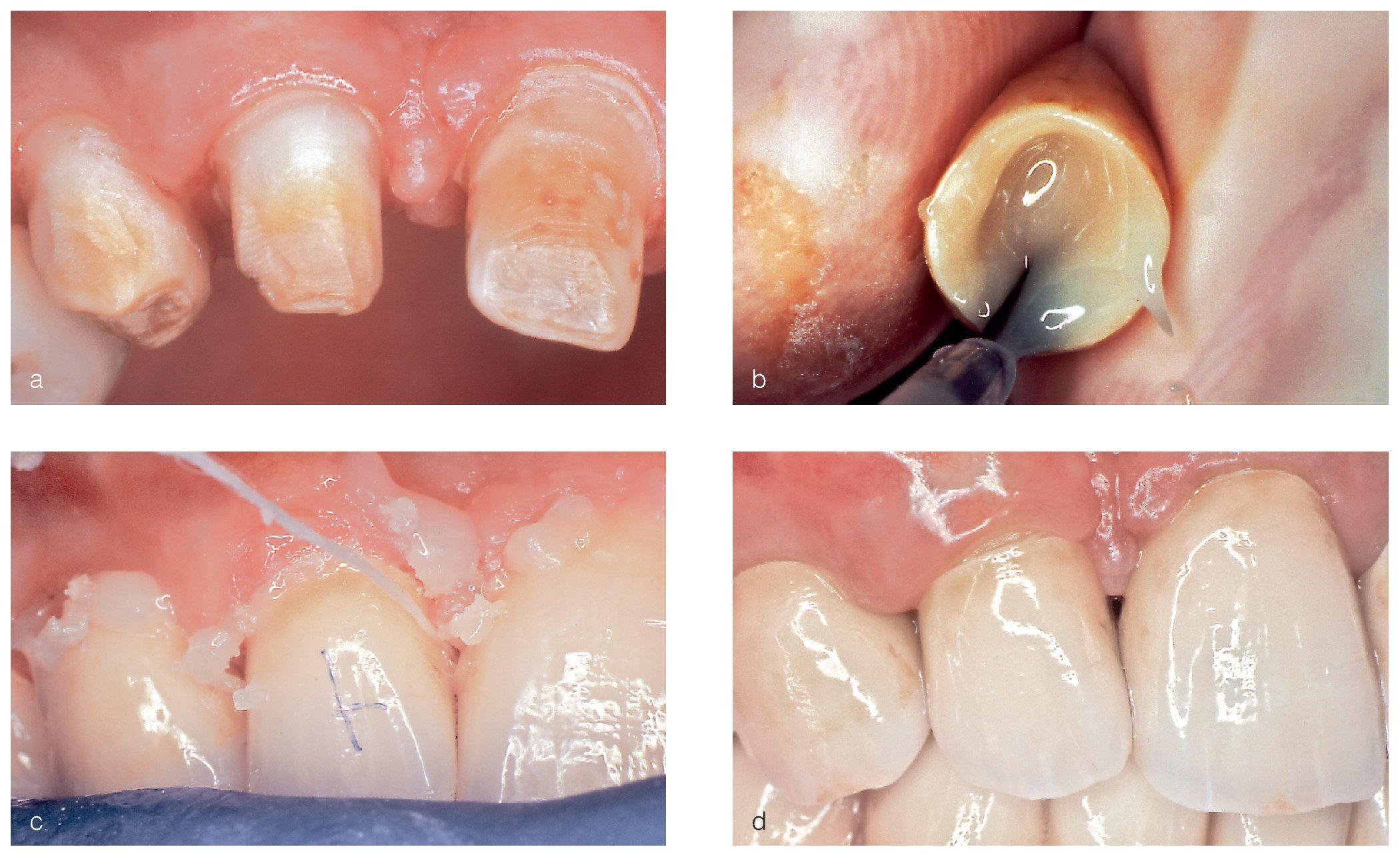
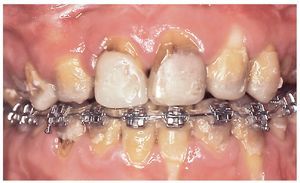
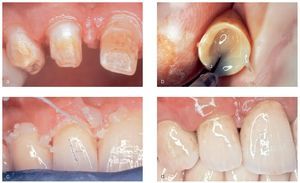
Por medio de la preparación se eliminó totalmente el esmalte poroso debilitado y decolorado hasta la altura de la dentina. El límite de la preparación se situó a nivel paragingival con un tallado en chamfer (figs. 4a a 4c). A pesar de que la remoción de tejido se redujo al mínimo necesario para que las estructuras Vita In-Ceram YZ (figs. 5a y 5b) cubrieran las tinciones residuales, la translucidez y el color parecidos a la dentina en combinación con la cerámica de recubrimiento (Vita VM 9, Vita Zahnfabrik) permitieron asegurar un resultado estético aceptable (figs. 6a a 6d). La escasa eliminación de tejido axial quedó patente en los provisionales directos (Protemp 3 Garant, 3M Espe, Seefeld), cuyas dimensiones y proporciones se correspondían con las de un encerado diagnóstico. La resina translúcida de los provisionales transparentaba en algunas zonas las tinciones de la dentina y también el color blanco del cemento provisional (Temp Bond NE, Kerr Europe, Rastatt) (figs. 7a y 7b). Únicamente en los premolares superiores se realizó una preparación más extensa desde palatino para adaptarlos, dentro de lo posible, al contorno y a las dimensiones de los incisivos laterales y de los caninos (fig. 4a). La toma de impresiones de las preparaciones se llevó a cabo con poliéter (Impregnum Penta Soft & Permadyne Garant 2:1, 3M Espe) utilizando la técnica de doble mezcla y la técnica de doble hilo en cubetas prefabricadas16.
Figuras 4a a 4c. Imágenes de las preparaciones: incluso después de la eliminación completa del esmalte dentario dañado persistieron numerosas tinciones que llegaban hasta la dentina (a) y que se cubrieron con las restauraciones previstas. Se prepararon todos los dientes con tallado en chamfer, en la mayoría de los casos con una trayectoria ligeramente paragingival, con eliminación del esmalte hasta la altura de la dentina. La profundidad de preparación fue claramente inferior en comparación con las profundidades de preparación habituales en la técnica de metal cerámica (b y c).
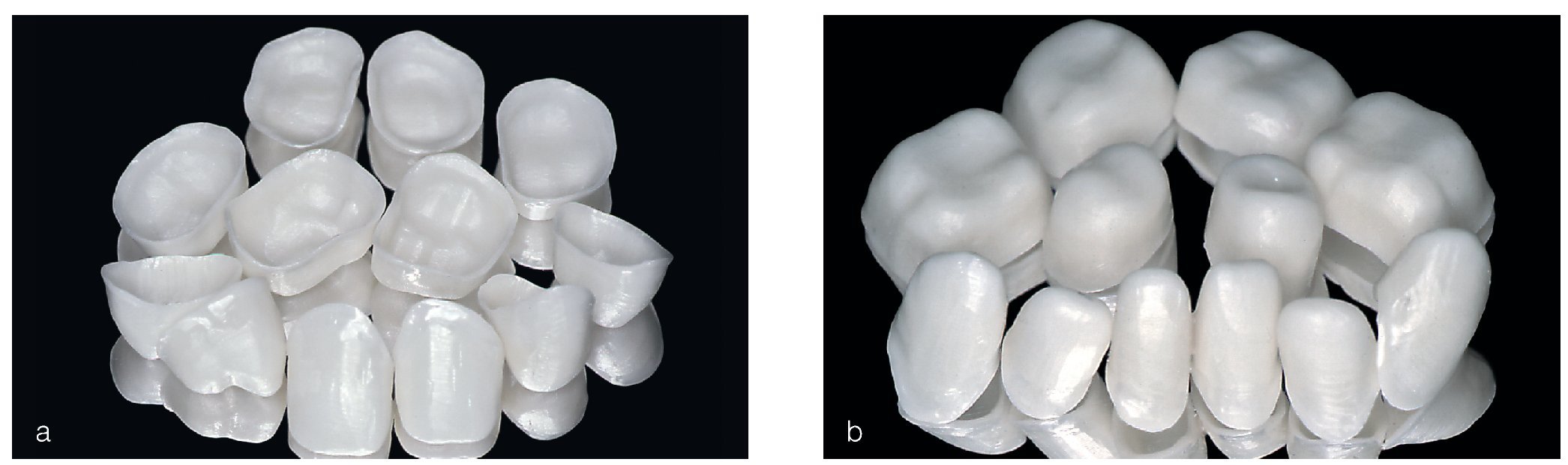
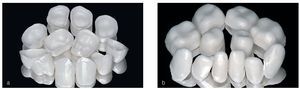
Figuras 5a y 5b. Subestructuras de cerámica de dióxido de zirconio (Vita In-Ceram YZ): las estructuras talladas con el sistema CAD/CAM inLab fueron teñidas antes de la sinterización hasta obtener el color de la dentina (Vitapan 3D Master, color de base LL3). El grosor es de aproximadamente 0,5 a 0,8 mm. La cerámica Vita In-Ceram YZ de este grosor es ligeramente translúcida (a: maxilar, b: mandíbula).
Figuras 6a a 6d. Resultado del trabajo de laboratorio en el articulador: durante el recubrimiento estético se intentó conseguir una degradación de la coloración con objeto de aumentar la intensidad del color y de disminuir la claridad en el espacio interdental y hacia la zona cervical (a y b: vistas laterales). La configuración anatómica se ajustó a la morfología del diente tallado (c y d: vistas oclusales). Sólo los premolares superiores se ajustaron lo máximo posible a la morfología de los caninos y de los incisivos laterales (c).
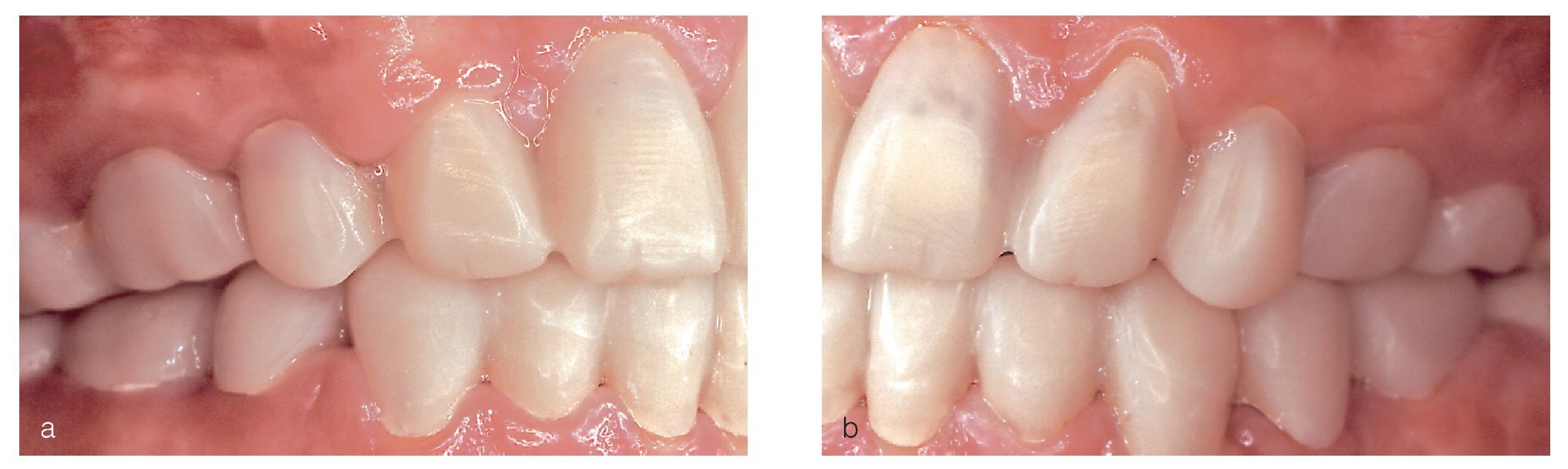
Figuras 7a y 7b. Tratamiento provisional: se confeccionaron los provisionales con resina para provisionales (Protemp 3 Garant) según el encerado realizado en el diseño del tratamiento. En algunas zonas translucen las tinciones dentinarias residuales o el cemento opaco (Temp Bond NE) como consecuencia del grosor reducido y de la escasa profundidad de preparación.
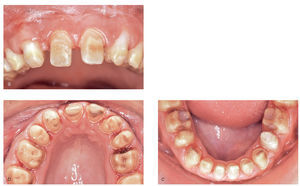
Las coronas unitarias de dióxido de zirconio se confeccionaron sobre modelos maestros convencionales con el sistema Cerec-3D-inLab (Sirona Dental Systems, Bensheim) y con un grosor de la subestructura de aproximadamente 0,5 a 0,8 mm (figs. 5a y 5b). Se procedió a su recubrimiento estético después de una prueba en boca para verificar el ajuste y el color de base (Vitapan 3D Master, LL3). Se creó la oclusión dinámica con guía anterior canina. Para la colocación de las coronas se utilizó la técnica adhesiva convencional con un cemento híbrido translúcido del color de la dentina (RelyX Unicem, 3M Espe). A pesar de que el grosor del material de recubrimiento de la subestructura de dióxido de zirconio era reducido en el margen de la corona, la elección del material facilitó una integración estética óptima. Se logró ocultar eficazmente los límites de la restauración en una zona tan crítica como es la cervical (figs. 8a a 8d). Por último, se realizó el acabado y pulido de los márgenes de la restauración con pulidores de silicona rotatorios (EVE Komposit-Poliersatz, Ernst Vetter, Pforzheim). Después de un período de tratamiento que se prolongó hasta diciembre de 2004, los resultados obtenidos fueron satisfactorios desde el punto de vista estético y funcional teniendo en cuenta la difícil situación inicial (figs. 9a a 9f).
Figuras 8a a 8d. Colocación de las coronas Vita In-Ceram YZ: los límites de la preparación están situados en paragingival o ligeramente subgingival (a). Se extiende el agente adhesivo por la cara interna de la corona (b). Antes de la polimerización, se debe eliminar el material sobrante, sobre todo de los espacios interproximales (c). La zona crítica de transición entre la corona y el diente pasa desapercibida, incluso a nivel supragingival, como resultado del color y de la translucidez del cemento (RelyX Unicem) (d).
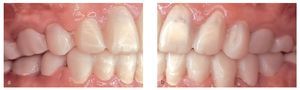
Figuras 9a a 9f. Comparación de la situación inicial y del resultado de la rehabilitación total funcional y estética con coronas unitarias de dióxido de zirconio Vita In-Ceram YZ.
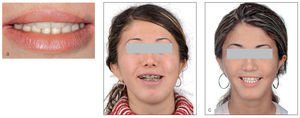
La imagen de la paciente ya no permite apreciar signos de AI y se han conseguido reducir las alteraciones hasta el punto que han dejado de ser un impedimento para que la paciente lleve una vida social satisfactoria (figs. 10a a 10c).
Figuras 10a a 10c. La imagen de la paciente cambió radicalmente una vez finalizado el tratamiento, ofreciendo un aspecto natural y discreto. Imagen labial después del tratamiento (a), imagen facial de la situación inicial antes de iniciar el tratamiento (b) y resultado del tratamiento aproximadamente 3 meses después de su finalización (c).
Evolución clínica después del tratamiento
Después de la rehabilitación, se inicia una fase de retención ortodóncica con férulas Miniplast para asegurar el resultado de la restauración. Se incluyó a la paciente en un programa de revisiones sistemáticas durante las que se evaluaron minuciosamente el estado dental, la higiene bucal y la calidad de las restauraciones unitarias. En este período de seguimiento, que ya dura 2,5 años, otro logro importante ha sido restablecer la salud periodontal y consolidar los hábitos de higiene bucal diaria de la paciente.
La única complicación se produjo en el diente 12 (diente 14 en posición 12), en el que se registró una pérdida de vitalidad después de un período de permanencia de 1,5 años. Se cree que la posible causa fue un traumatismo provocado por la preparación del premolar en palatino en un intento de ajustar su morfología a la de un incisivo lateral. Además, se produjo una fractura mínima (desconchado) de la cerámica de recubrimiento del diente 13 (diente 15 en posición 13) en la zona incisal labial. No se logró determinar la fecha exacta del acontecimiento, ya que la paciente no se había percatado de ello y la fractura no se detectó hasta la revisión realizada al cabo de 1,5 años. La rehabilitación mantiene su estabilidad desde el punto de vista estético y funcional, y se considera que se conserva en muy buen estado después de 2,5 años, de acuerdo con los criterios modificados de Ryge14,15. A excepción de las complicaciones en los dientes 12 y 13, las 22 restauraciones restantes recibieron la calificación de «clínicamente excelentes» (código «R») desde el punto de vista de la calidad marginal, de la ausencia de defectos y de la integración estética.
Discusión
A menudo es difícil establecer un diagnóstico preciso de la AI según el cuadro clínico debido a la variedad de formas y síntomas de la enfermedad7. Ahora bien, las exigencias de la situación clínica de cada paciente resultan determinantes en la toma de la decisión terapéutica reconstructiva o protésica. Esta evidencia queda reflejada en la gran cantidad de alternativas de tratamiento para la AI publicadas en la bibliografía.
En esta paciente la gravedad del cuadro clínico condicionó el tratamiento del siguiente modo: la necesidad previsible de tener que extender la preparación hasta la dentina y la certeza de que, así y todo, habría que recubrir más tinciones llevó a desestimar el uso de coronas de cerámica con base de sílice24,30,39, entre otros motivos porque la unión adhesiva necesaria podía resultar insuficiente a largo plazo y porque, en vista de la gravedad de las tinciones, las cerámicas con base de sílice no aportaban ninguna ventaja estética debido a su gran translucidez. Por otra parte, las reconstrucciones con composite1,3,6,31,34 no podían satisfacer las exigencias de la restauración a largo plazo. Esto ha quedado demostrado clínicamente por el estado de las obturaciones de composite, de las que quedaban únicamente fragmentos residuales en el momento de iniciar el tratamiento. Además, la edad de la paciente, es decir, 20 años, también fue un impedimento para realizar las preparaciones a la profundidad necesaria para la restauración convencional con coronas de metal cerámica1,7,9,10,27,30,37,39, dado el riesgo de perjudicar la vitalidad de los dientes tallados, sobre todo ante las elevadas expectativas estéticas planteadas. Los límites de la preparación situados subgingivalmente por motivos estéticos habrían dado lugar inevitablemente a una profundidad de tallado axial mayor. Un dimensionamiento suficiente de los márgenes de la restauración en la región cervical, cada vez más inmadura en sentido radicular, habría provocado problemas estéticos de difícil solución de haberse utilizado una técnica de metal cerámica con el correspondiente aumento de la profundidad (marginal) de preparación. Con la elección de una cerámica de dióxido de zirconio, especialmente de Vita In-Ceram YZ, que presenta propiedades ópticas similares a las de la dentina y un color de base adaptable individualmente, se logró reducir considerablemente los riesgos estéticos.
Que a pesar de todo se produjera una pérdida de vitalidad durante la preparación se debió a las exigencias de preparación especiales del tratamiento. Como se ha mencionado, hubo que transformar morfológicamente los premolares superiores en las posiciones 13, 12, 22 y 23 en caninos o incisivos laterales estética y funcionalmente resistentes. Antes de iniciar el tratamiento se informó exhaustivamente a la paciente acerca del posible riesgo de traumatismo pulpar debido al tipo de preparación necesario. Esta complicación se produjo al parecer al transformar el diente 14 en el diente 12. En esta situación no se puede descartar del todo la suposición de que el cemento utilizado sea la causa de la pérdida de vitalidad aislada, de momento, aunque ésta, igual que otras posibles causas, no parece muy probable a priori. Se dispone de gran cantidad de datos in vitro sobre el cemento calificado de «autoadhesivo» por el fabricante, pero la experiencia clínica es prácticamente inexistente. En el caso presentado se utilizó el material de acuerdo con un protocolo convencional. Esto significa que, después de la limpieza mecánica de la preparación con cepillos ultrasónicos y polvo de piedra pómez, y después de la desinfección (pigluconato de clorhexidina al 0,1%, Chlorhexamed Fluid, GlaxoSmithKline, Bühl), se trabajó con un aislamiento relativo del campo y prescindiendo de otras medidas adhesivas. La geometría de las preparaciones y el diseño de las coronas permitieron llevar a cabo un cementado convencional. La razón principal por la que se prefirió este cemento de resina a [cementos de ionómero de vidrio] y otros cementos fueron sus propiedades ópticas y estéticas parecidas a las del dióxido de zirconio y a las de la dentina. En lo que se refiere a la estabilidad de las restauraciones, la cuestión de si se trata de un cementado «(auto)adhesivo» es ante todo una cuestión de confianza en las instrucciones del fabricante. El autor utiliza desde hace 4 años preferentemente el cemento antes descrito para las coronas y los puentes de dióxido de zirconio11-13.
La fractura por desconchado en el diente 13 es un acontecimiento adverso que, actualmente, parece ser una complicación frecuente de las restauraciones de dióxido de zirconio19,26,28,29,35. En vista de las evidencias actuales relativas a las fracturas por desconchado, especialmente del óxido de zirconio, conviene adoptar una actitud crítica en el momento de la decisión terapéutica teniendo presente la eficacia clínica demostrada de las coronas de óxido de aluminio. En opinión del autor, las coronas de óxido de aluminio podrían haber sido una buena alternativa en el caso de esta paciente. Se eligió el dióxido de zirconio por presentar una resistencia considerablemente mayor. Debe tenerse en cuenta también que el debate actual entre los especialistas en torno a las fracturas de la cerámica de recubrimiento como un problema específico de las subestructuras de dióxido de zirconio no surgió hasta aproximadamente 2 años después de finalizar el tratamiento del caso aquí descrito. Además, las coronas de óxido de aluminio también pueden sufrir fracturas por desconchado de la cerámica de recubrimiento e incluso fracturas de las subestructuras8,15,20,22,23,36,40. En opinión de los autores de los trabajos citados, estas complicaciones no cuestionan la adecuación en general del óxido de aluminio para el uso en clínica. Ahora bien, la opinión de los autores citados acerca de las complicaciones del dióxido de zirconio es igual de unánime y se decanta con la misma contundencia a favor de la aptitud en general del material para usos clínicos. No se podrá realizar una evaluación a largo plazo fiable de esta cuestión ni del cemento adecuado hasta que se disponga de datos de estudios clínicos más amplios.
Evaluación clínica y consecuencias
En resumen, se puede afirmar que la evolución clínica desde el final del tratamiento ha sido satisfactoria. En vista de la complejidad de la restauración ya se hizo hincapié durante la sesión informativa celebrada antes del tratamiento en el riesgo elevado de complicaciones tanto del tipo descrito como de tipo funcional. Es evidente que hasta el momento no se han producido complicaciones del segundo tipo.
Sin duda, un único caso clínico no es suficiente para recomendar sistemáticamente que los pacientes afectados de AI sean tratados con restauraciones cerámicas sin metal. La decisión terapéutica en la AI debe ser individualizada según el cuadro clínico y la gravedad de los síntomas después de evaluar de forma crítica todos los factores implicados. Ahora bien, el caso presentado es un ejemplo de las posibilidades que ofrecen las restauraciones cerámicas sin metal sobre subestructuras de dióxido de zirconio altamente resistentes y del color de la dentina en situaciones clínicas complejas. La toma de decisiones fue difícil, ya que hubo que solucionar problemas dispares: el recubrimiento con coronas convencional del que se esperaban buenos resultados estéticos chocaba con la necesidad de limitar la profundidad (marginal) de la preparación. Éste es un problema habitual asociado al tratamiento protésico en pacientes adolescentes o adultos jóvenes.
Agradecimiento
El autor quiere expresar su especial agradecimiento a Reichel Zahntechnik, laboratorio dental de Hermeskeil, por los trabajos de laboratorio realizados. Así mismo, quiere dar las gracias a los médicos y odontólogos de la Policlínica de Odontología y Medicina Oral y Maxilofacial (Director Médico: Prof. Dr. Dr. S. Reinert) y de la Policlínica de Ortodoncia (Director Médico: Prof. Dr. Dr. G. Göz) del Centro de Odontología y Medicina Oral y Maxilofacial (ZZMK) de la Universidad de Tübingen por su colaboración en los tratamientos quirúrgicos y ortodóncicos. El autor agradece también a Uschi Engel (Laboratorio Fotográfico del ZZMK Tübingen) la toma de las fotografías de las figs. 10b y 10c.
Correspondencia:
Martin Groten.
Osianderstrasse 2-8, 72076 Tübingen, Alemania.
Correo electrónico: martin.groten@med.uni-tuebingen.de