Se describe el caso de una paciente sometida, según la anamnesis, a una rehabilitación protésica de gran envergadura. En un primer paso la relación intermaxilar se simuló con una férula oclusal, lo que provocó molestias graves a la paciente. Sin tener en cuenta la sintomatología de la paciente se llevó a cabo el tratamiento restaurador basado en la simulación. Como consecuencia de ello, la paciente desarrolló un cuadro de dolor intenso en el sistema craneomandibular asociado a trastornos vegetativos que evolucionó posteriormente a un estado depresivo con ideación suicida. Como consecuencia de su situación la paciente requirió tratamiento hospitalario psicosomático. En el marco del retratamiento posterior se confeccionaron nuevos provisionales que restituyeron de forma aproximada la posición original, se inició un tratamiento funcional que incluyó también medidas de psicoterapia y, por último, se colocó una férula oclusal adaptada individualmente. Con el tratamiento se consiguió en una primera fase disminuir las molestias y más adelante eliminarlas totalmente. Este caso pone de manifiesto que no se puede trasladar a una rehabilitación protésica una hipotética posición mandibular probada sin haber realizado antes un tratamiento funcional con buenos resultados.
(Quintessenz. 2010;61(12):1495-505)
IntroducciónSe describe el caso de una paciente de 49 años que acudió a nuestro centro con la petición de continuar con nosotros su tratamiento. La paciente presentaba la sintomatología siguiente:
- •
Dolor facial centrado sobre todo en la articulación temporomandibular izquierda (intensidad del dolor: 74 sobre 100 en la escala analógica visual).
- •
Sensación de desequilibrio en los contactos dentarios («mis dientes no encajan bien entre sí»).
- •
Tinnitus bilateral.
- •
Contracturas musculares en la zona de la cabeza y del cuello.
- •
Problemas ortopédicos en la zona cervical (movilidad limitada).
Al ser interrogada acerca de los antecedentes personales, la paciente relató las circunstancias del tratamiento anterior al que se sometió en otro centro, que se había iniciado en junio de 2005 con la planificación de una nueva prótesis. La paciente deseaba en aquel momento cerrar los espacios edéntulos que presentaba en el sector posterior. El odontólogo que la trataba le sugirió la posibilidad de aprovechar el tratamiento para realizar una corrección estética. Se trataba de corregir la maloclusión que presentaba la paciente. Se había previsto claramente llevar a cabo la corrección dental de una progenie (clase III de Angle). Sin embargo, esto supuso cubrir todos los dientes anteriores y posteriores de la arcada superior con coronas, lo que según la paciente se acompañó de un levante de mordida de 7mm.
Para simular el tratamiento y probar el levante de mordida el odontólogo proporcionó a la paciente una férula de mordida que debía llevar durante 6 semanas. A pesar de que el tiempo de uso recomendado de sólo 30min al día era relativamente reducido, la férula le ocasionó muchas molestias y dolor a la paciente. Aun así, dos meses después (en agosto de 2005) se llevó a cabo la preparación de los dientes planificada inicialmente y se colocaron los provisionales en la posición corregida. Al cabo de poco tiempo la paciente presentó contracturas y dolor en la región de la cabeza, de los maxilares y del cuello. Más adelante desarrolló una sintomatología vegetativa con predominio de las dificultades respiratorias. Puesto en conocimiento del cuadro clínico que presentaba la paciente, el odontólogo decidió retrasar la reanudación del tratamiento. La paciente siguió llevando temporalmente los provisionales directos.
Al cabo de 8 meses (en abril de 2006) se cementó provisionalmente la prótesis definitiva. Las contracturas y el dolor empeoraron nuevamente, localizándose el dolor sobre todo en la articulación temporomandibular izquierda. Ante esta situación, el odontólogo consultó con un colega al que le unía una relación de amistad y que le recomendó corregir y disminuir 3mm el levante de mordida ajustado. A lo largo de 30 sesiones el primer odontólogo fue corrigiendo la situación mediante tallados selectivos sucesivos. Sin embargo, las molestias persistieron y en algunos momentos incluso empeoraron.
Al cabo de otros 4 meses (en agosto de 2006) se añadió a la sintomatología anterior un ruido en los oídos. La paciente consultó con un otorrinolaringólogo que diagnosticó un tinnitus y recomendó un tratamiento estimulante de la circulación. No obstante, el tratamiento no proporcionó los resultados esperados y el tinnitus empeoró afectando considerablemente la calidad de vida de la paciente. Asociado al dolor y a otras molestias existentes, el tinnitus llevó a la paciente a una situación extrema con desarrollo de ideaciones suicidas. La paciente, en su desesperación, buscó soluciones por propia iniciativa y finalmente se sometió a una hipnoterapia que logró disminuir al menos parcialmente el tinnitus. Sin embargo, el resto del cuadro sintomático persistió inalterado. A pesar de todo, la paciente siguió acudiendo a la consulta del primer odontólogo que continuó con el tallado selectivo de las prótesis sin que se produjera ninguna mejoría del dolor ni del resto de molestias.
Al cabo de un mes (septiembre de 2006) la paciente perdió la prótesis (puente) del segundo cuadrante. Y casi de inmediato se produjo una remisión espontánea de los síntomas. La paciente acudió nuevamente a la consulta del primer odontólogo, que volvió a cementar el puente, y los síntomas reaparecieron. La paciente desarrolló posteriormente un trastorno depresivo que requirió el ingreso en un centro especializado en trastornos psicosomáticos. Tras varias semanas de hospitalización, la paciente continuó la psicoterapia en régimen ambulatorio. En el momento de iniciar el tratamiento en nuestro centro, la paciente seguía bajo psicoterapia ambulatoria.
La paciente decidió abandonar el tratamiento con el primer odontólogo y solicitó un informe pericial a través del seguro de enfermedad. El perito encargado recomendó una nueva rehabilitación protésica después de realizar un diagnóstico y un tratamiento funcional preprotésico. La paciente acudió a nuestro centro para llevar a cabo las medidas de diagnóstico y tratamiento funcionales recomendadas.
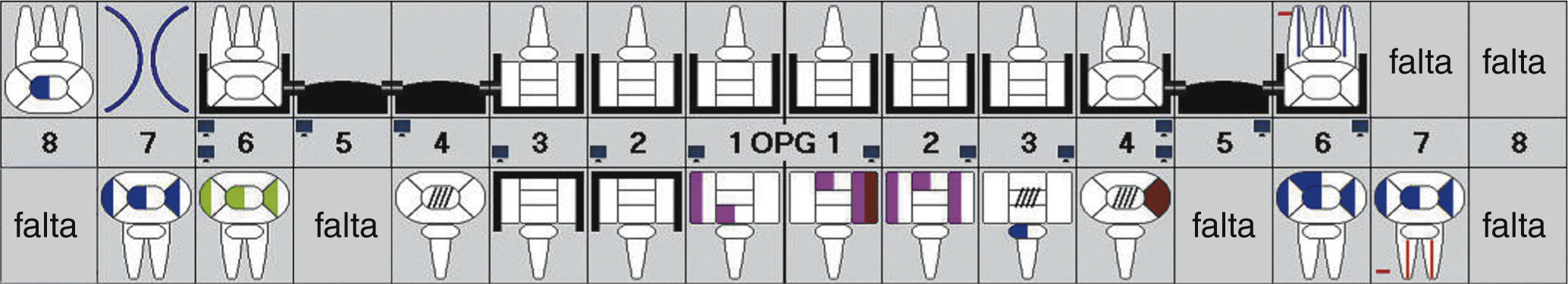
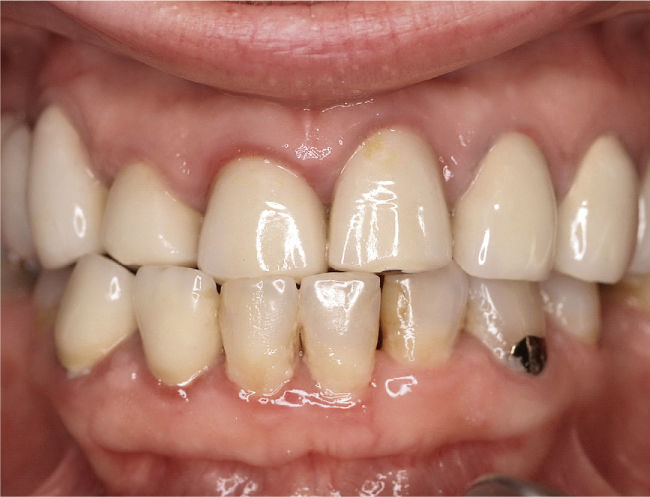
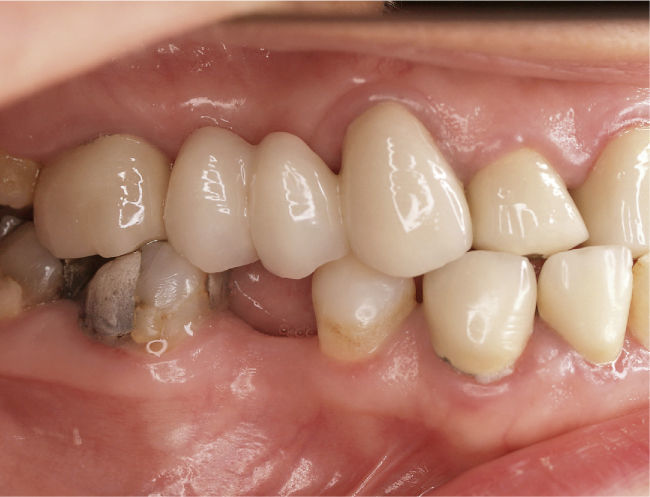
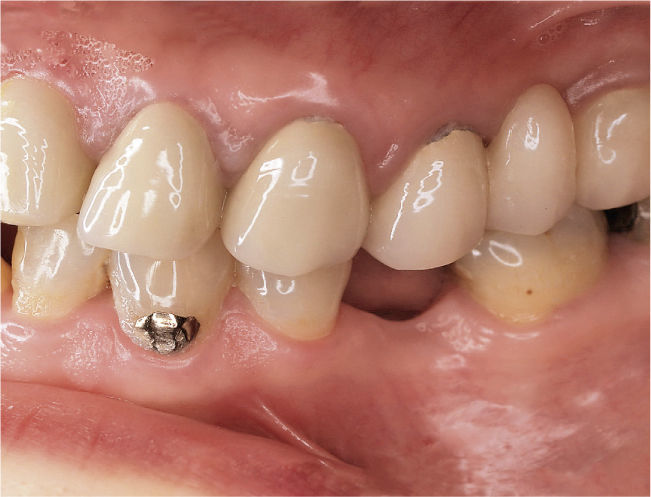
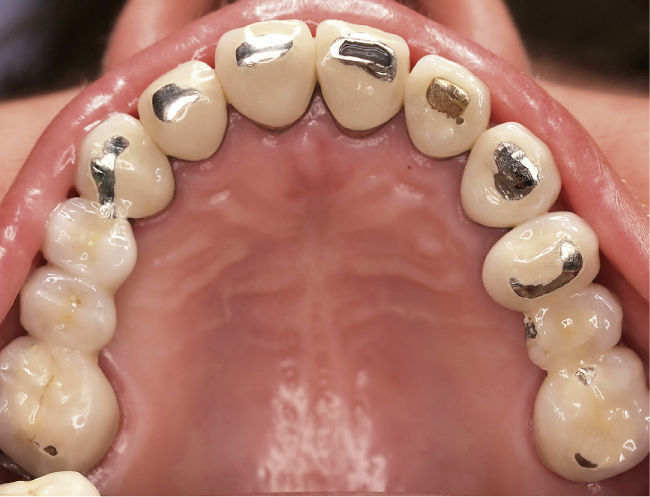
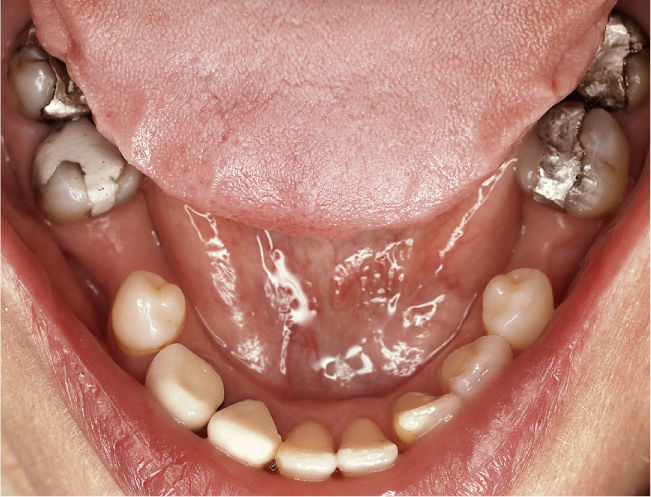
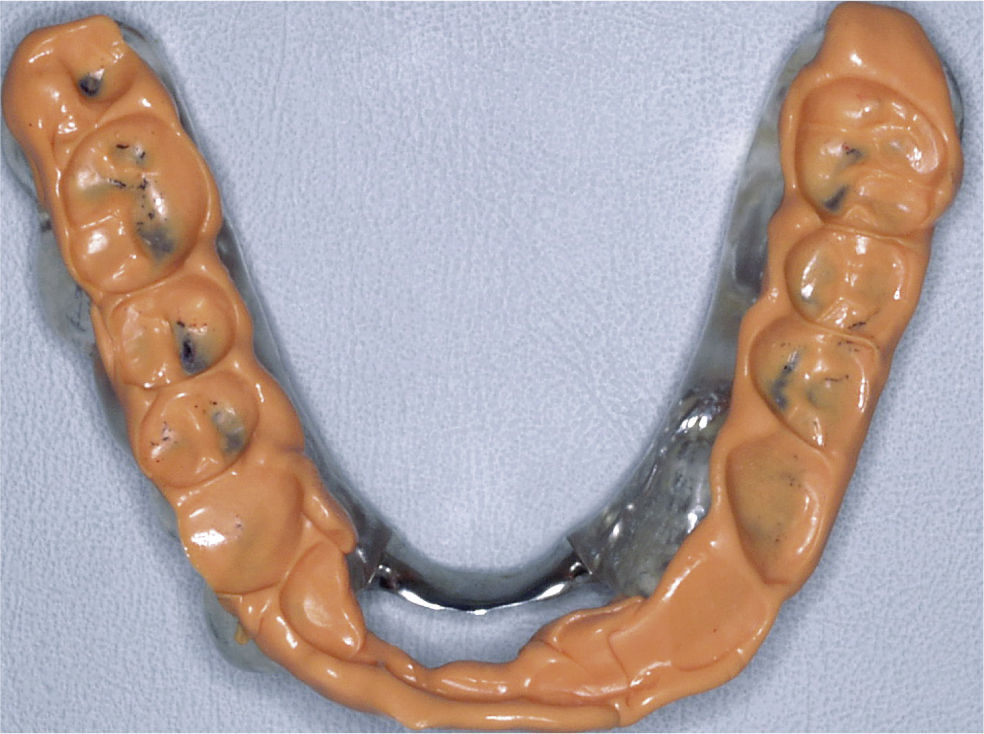
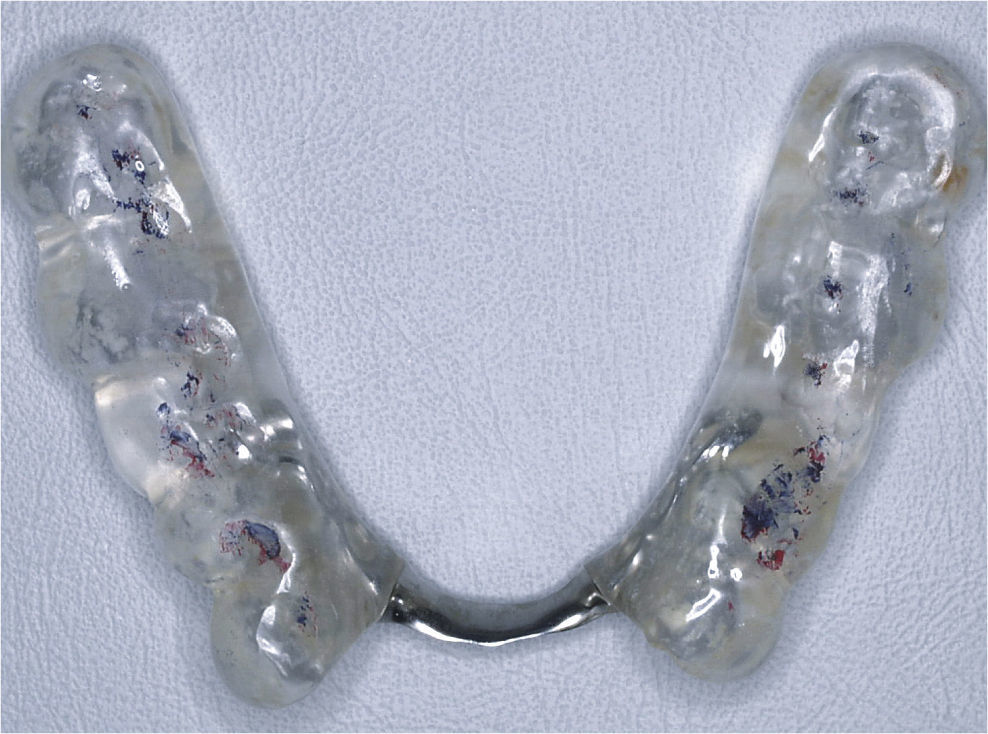
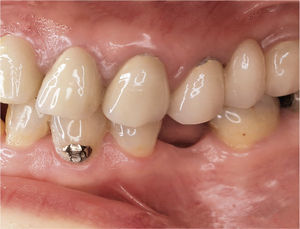
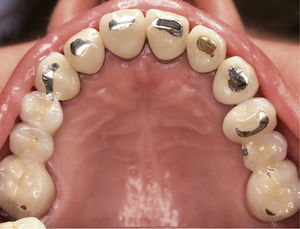
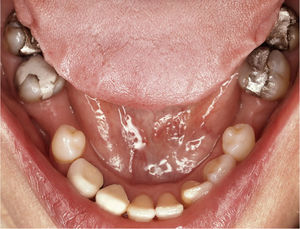
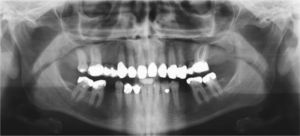
DiagnósticoLas exploraciones diagnósticas realizadas corroboraron el relato de la paciente. En el maxilar derecho había perdido el segundo molar y la brecha correspondiente se había reducido mediante un cierre de espacio. Las brechas edéntulas en las regiones de los dientes 14 y 15 y también del 25 se cerraron con un puente. Faltaban los dientes 27 y 28 y los dientes 38, 35, 45 y 48 (fig. 1). El estado de las restauraciones en el momento de presentarse la paciente en nuestro centro queda patente en las radiografías intraorales (figs. 2–6).
Vista oclusal de la arcada superior al inicio del tratamiento. Son claramente visibles las señales dejadas por el tallado selectivo practicado por el primer terapeuta. La envergadura del tallado selectivo queda patente especialmente en los dientes anterosuperiores, en los que las restauraciones fueron rebajadas por completo hasta llegar a la dentina.
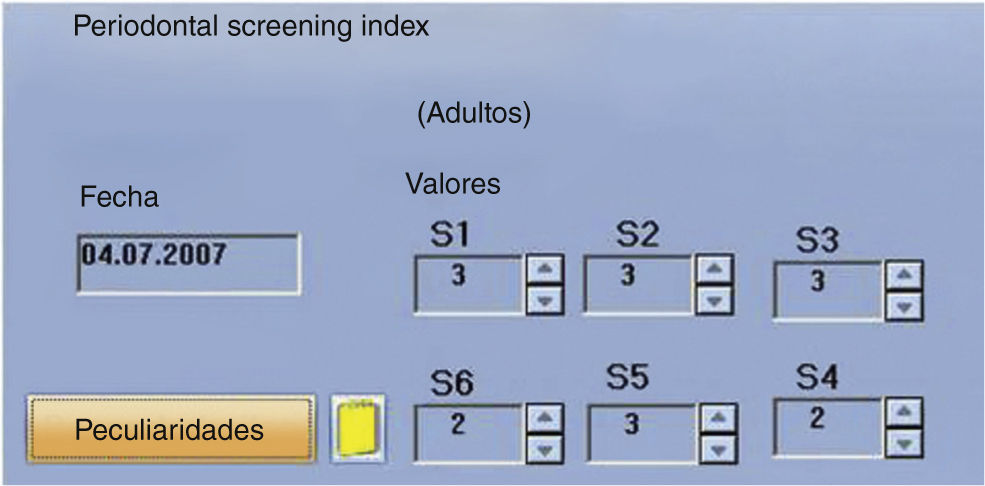
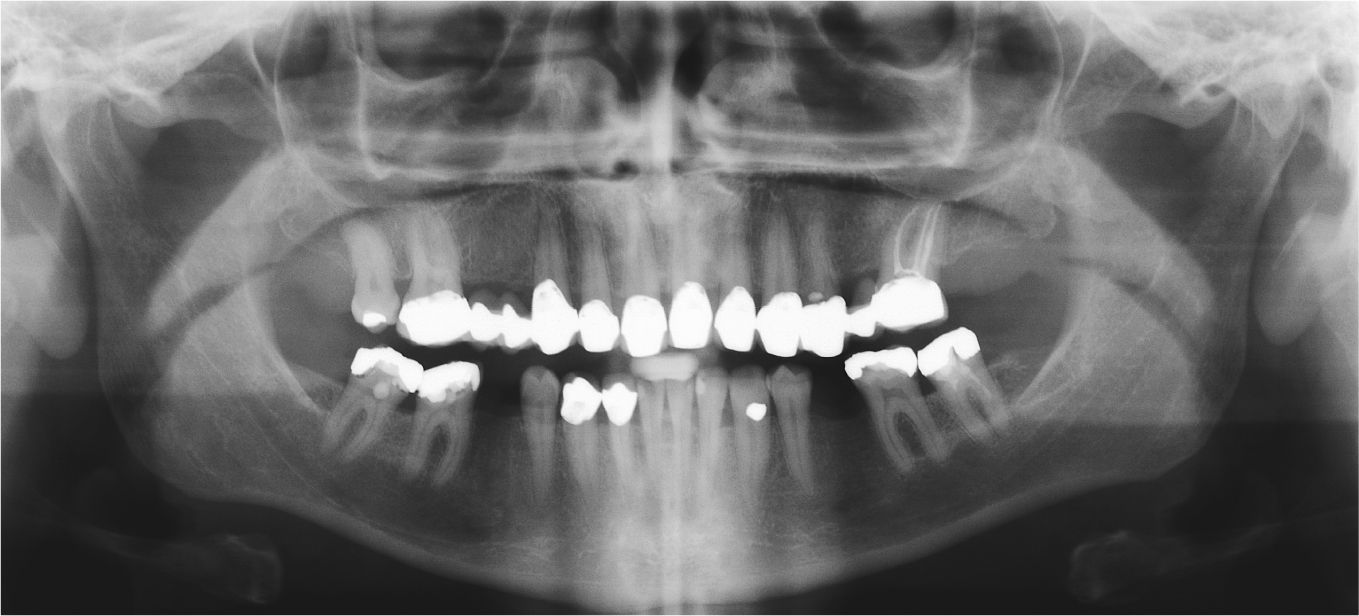
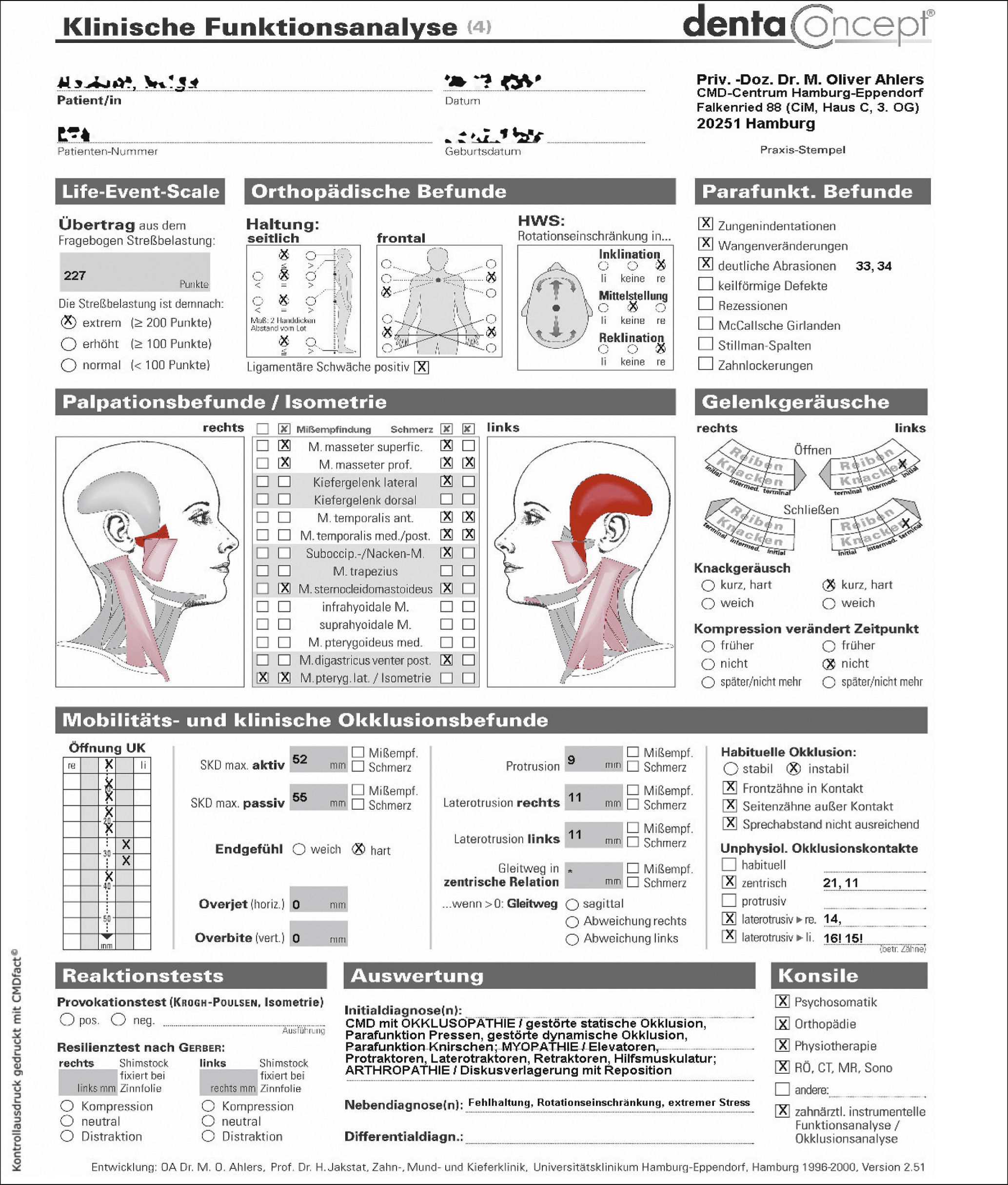
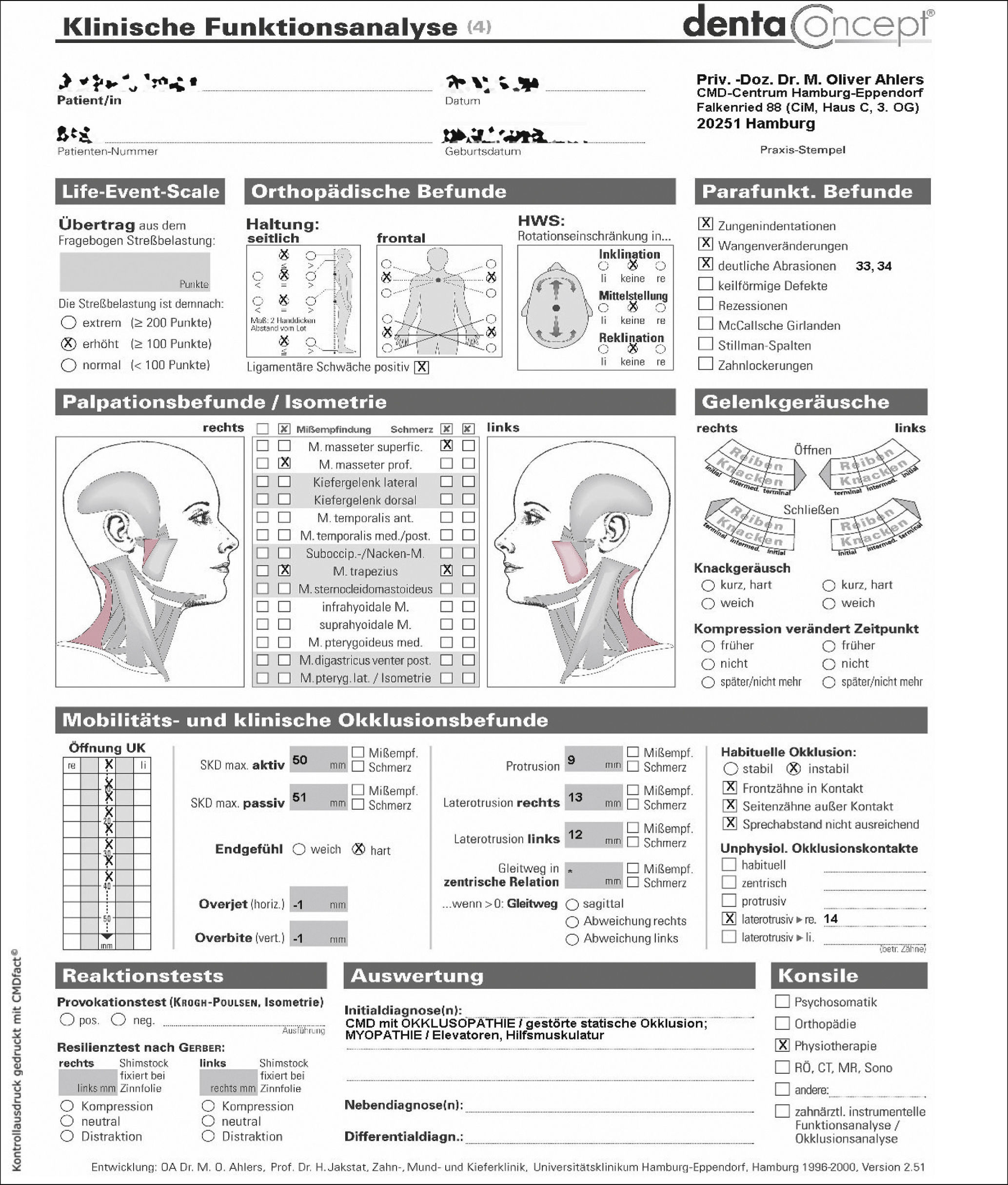
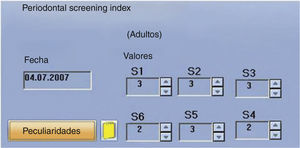
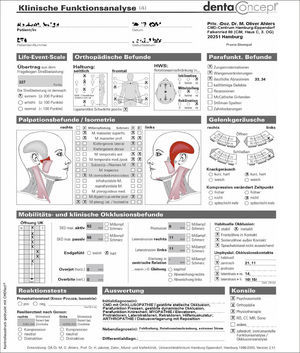
Para registrar la situación periodontal, sobre todo para detectar posibles signos de inflamación, se determinó el índice de detección periodontal (Periodontal screening index, PSI). Los valores obtenidos sugirieron una predisposición a sufrir procesos inflamatorios (fig. 7). Se obtuvo una ortopantomografía para evaluar las regiones apicales de cara a la planificación del tratamiento y para descartar posibles causas orgánicas del dolor temporomandibular (fig. 8). Para hacernos una idea aproximada de si la paciente podía presentar realmente una disfunción craneomandibular (DCM) y si estaba justificada la realización de pruebas diagnósticas funcionales se llevó a cabo una prueba diagnóstica abreviada para la DCM según Ahlers y Jakstat3 (fig. 9). Esta prueba confirmó el diagnóstico de disfunción craneomandibular con una probabilidad rayana en la certeza.
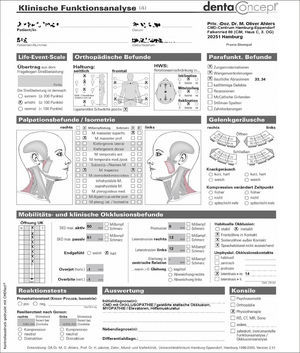
Como punto de partida de la batería de pruebas diagnósticas funcionales a realizar se llevó a cabo un análisis funcional clínico (fig. 10). Llamaron la atención la afectación muscular, más pronunciada en el lado izquierdo, el chasquido inicial de apertura y cierre en la articulación temporomandibular izquierda, la desviación hacia la izquierda durante la apertura bucal y las anomalías registradas en la exploración musculoesquelética («Ortho-Screening»). La exploración clínica de la oclusión mostró una relación intermaxilar inestable con prematuridades. Los datos indicados en la anamnesis que centraban las molestias en el maxilar izquierdo pudieron ser corroborados durante la exploración.
Se completó el análisis funcional con un análisis estructural manual. Durante las pruebas de esfuerzo isométricas apareció un dolor al abrir la mandíbula contra resistencia, especialmente en las zonas preauricular derecha e izquierda (aunque más intenso en el lado derecho). El cierre de la mandíbula contra resistencia también provocó molestias en la zona temporal izquierda. La protrusión contra resistencia también desencadenó dolor en las zonas preauricular derecha e izquierda (nuevamente de mayor intensidad en el lado derecho). Las molestias también aparecieron con la laterotrusión contra resistencia (sobre todo en el lado derecho).
Los resultados de todas estas pruebas permitieron establecer el diagnóstico de disfunción craneomandibular (para más datos véase la figura 10, apartado de valoración). Las pruebas de sensibilidad realizadas arrojaron una sensibilidad negativa únicamente en los dientes endodonciados 27 y 37. En las radiografías no se observaron imágenes radiolúcidas apicales.
Concepto terapéuticoEn vista de la situación inicial y del diagnóstico confirmado de disfunción craneomandibular se estableció un concepto terapéutico por etapas (fig. 11). Este preveía sustituir las prótesis actuales por provisionales de larga duración, dado que los daños provocados por el tallado selectivo (figs. 2 a 5) no permitían garantizar que se pudieran conservar los dientes cubiertos por coronas protésicas parcialmente perforadas. Además la retención de las restauraciones en aquellas condiciones sobre los muñones era deficiente, de modo que no constituían una base suficientemente estable para el tratamiento funcional previsto. Los provisionales de larga duración debían asumir esta función. Si la evolución era positiva estaba previsto llevar a cabo un nuevo tratamiento restaurador siempre que el tratamiento funcional proporcionara los resultados deseados.
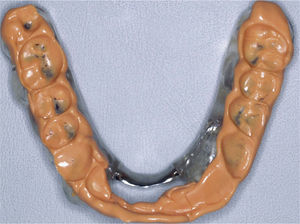
RetratamientoDespués de retirar las coronas protésicas existentes se procedió a la limpieza y a una nueva preparación de los muñones para convertir el tallado tangencial en un tallado en chamfer con preparaciones en hombro puntuales.
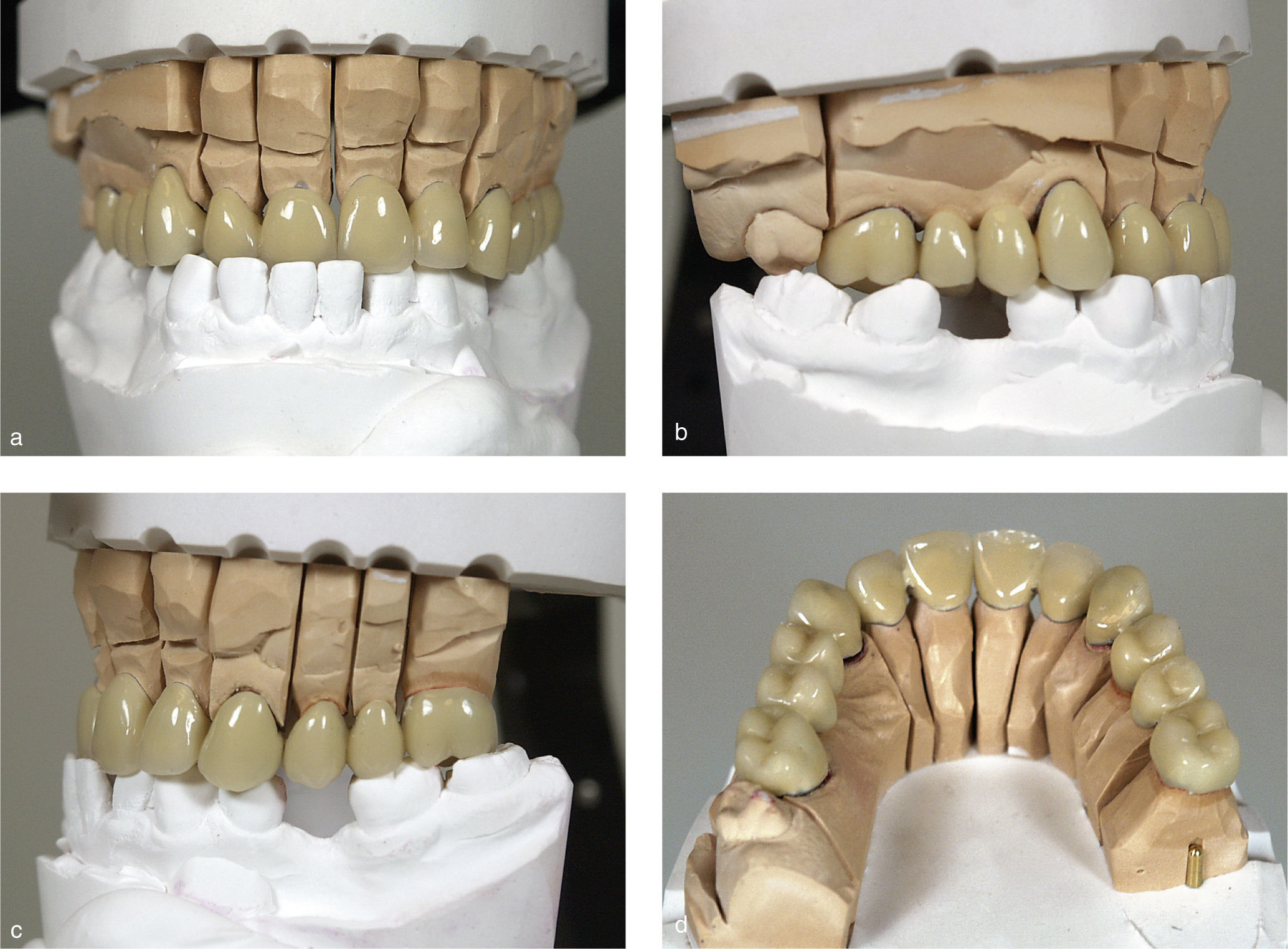
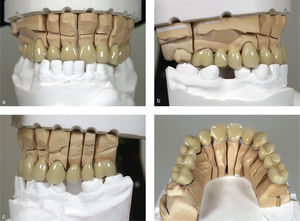
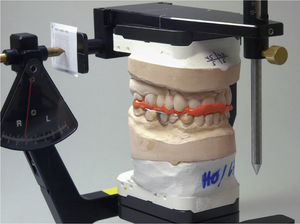
Las prótesis existentes se reconstruyeron con composite y se volvieron a colocar como provisionales con objeto de evitar la confección de provisionales directos. A continuación se llevó a cabo la prueba en boca de la estructura para controlar el ajuste y se verificó la relación intermaxilar con ayuda de topes oclusales de resina (Pattern Resin LS, GC Europe, Lovaina, Bélgica). En la siguiente cita se cementaron nuevos provisionales de larga duración fabricados en el laboratorio con cemento provisional (Temp-Bond, KerrHawe, Karlsruhe) sobre los muñones que habían recibido previamente el tratamiento restaurador. Los provisionales de larga duración se componían de una subestructura de metal no noble (NEM Lasermelting, Flussfisch, Hamburgo) y de un recubrimiento de resina (Ceramage, Shofu, Ratingen) (figs. 12a a 12d). Se posicionó la mandíbula en relación céntrica, que fue determinada por medio de un registro. Éste último se realizó adaptando un procedimiento descrito por nuestro grupo de trabajo en otra parte1,2,5,11. Esto sirvió de base para la orientación vertical de acuerdo con la premisa de rebajar al máximo la dimensión vertical hasta llegar a la supuesta situación de partida.
Inmediatamente después del cementado se tomaron impresiones de situación de los provisionales de larga duración y se determinó la relación intermaxilar en oclusión habitual (O-Bite, DMG, Hamburgo). Los modelos se transfirieron a un articulador ajustable con respecto al cráneo (arco facial Artex y dispositivo de transferencia Artex, Amann Girrbach, Koblach, Austria) y se montaron en un articulador ajustable (Artex AP, Amann Girrbach). Dado que el tallado de los provisionales impidió reconstruir la anatomía original de los dientes y, por lo tanto, determinar la oclusión dinámica, se llevaron a cabo registros de movimiento dinámicos (Cadiax Compact, Gamma Dental, Klosterneuburg, Austria). Se calcularon los valores de ajuste relativos al articulador con el software del aparato (Cadiax, Gamma Dental) y se ajustaron los elementos guía del articulador de forma individualizada1.
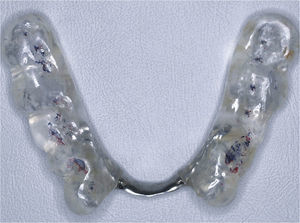
La férula oclusal se ajustó de forma estática en oclusión habitual con una disclusión en oclusión dinámica basada en una guía anterior canina realizada en la férula oclusal. A este respecto todos los implicados estuvieron de acuerdo en que ésta no podía ser más que la situación de partida y que a lo largo de las siguientes fases del tratamiento habría que realizar ajustes tridimensionales de la férula oclusal en función de los posibles cambios que experimentase la posición intermaxilar. La férula oclusal se diseñó como una férula Michigan de Ramfjord modificada por Tanner en forma de férula mandibular9, modificada a su vez por Freesmeyer7,8 con un estribo metálico sublingual en el sector anteroinferior para mejorar la fonación durante el uso y también el cumplimiento.
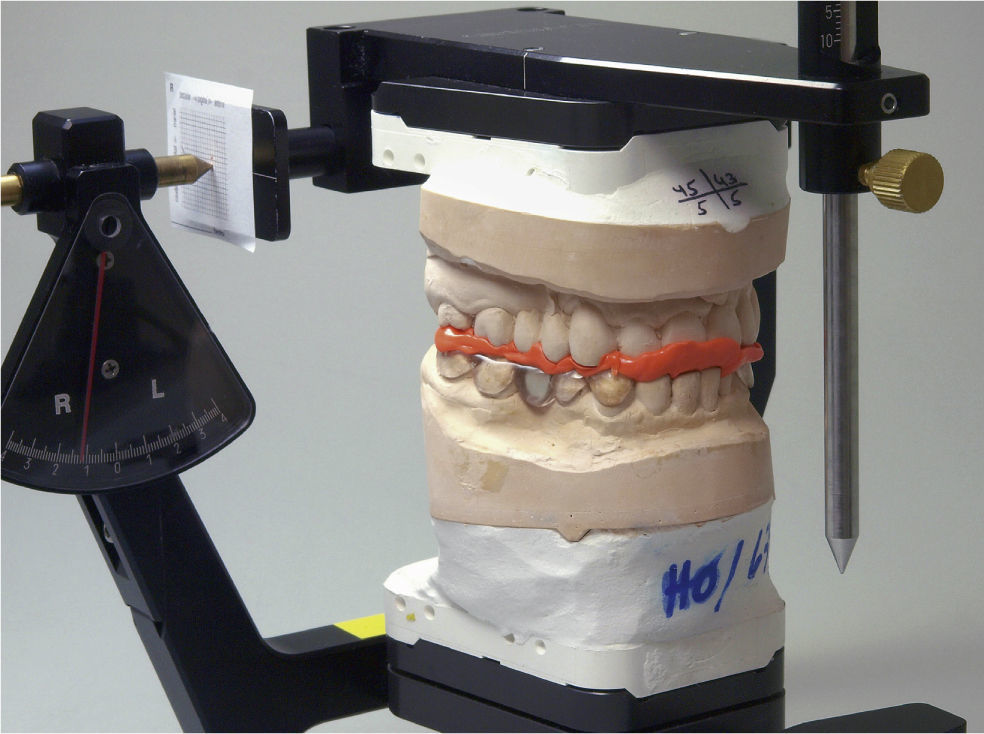
Inmediatamente después de colocar la férula oclusal se solicitó una exploración y un tratamiento concomitante fisioterapéutico a cargo de la consulta de fisioterapia adscrita a nuestro CMD-Centrum Hamburg-Eppendorf en el CiM. Posteriormente se controló el estado y la evolución de la paciente en revisiones realizadas a intervalos de 2 a 4 semanas. En estas citas de revisión se prestó especial atención al asiento de la férula sobre la arcada inferior, la oclusión sobre la férula y la posición intraoral adoptada por la mandíbula con la oclusión. Para ello se realizó un registro intermaxilar de oclusión en relación céntrica y se comparó el resultado con la situación inicial mediante un análisis de la posición condílea (Indicador de posición condílea A-CPM, Gamma Dental)4,6,9,13,16 (figs. 13 y 14). Al mismo tiempo la paciente era sometida a una fisioterapia intensiva, cuya frecuencia se vio limitada por la larga duración de los desplazamientos (aproximadamente 1,5h por trayecto) hasta nuestra institución. El tratamiento consistió en la relajación (detonificación) de la musculatura masticatoria, el estiramiento de la cápsula articular mediante tracciones terapéuticas y la relajación de la musculatura del cuello. La paciente era sometida además a sesiones de termoterapia con aplicación de calor y se le enseñaron diversos ejercicios para practicar en casa con el propósito de corregir la mala postura corporal mediante ejercicios de fortalecimiento y estabilización14.
En la exploración de control realizada al cabo de 9 semanas ya se apreció un cambio evidente en la posición intermaxilar con una descompresión bilateral (derecha 1,0mm en sentido caudal, izquierda 1,5mm en sentido caudal). Se adaptó la férula oclusal a la nueva posición intermaxilar, si bien se mantuvieron las superficies lisas de los dientes posteriores de conformidad con las indicaciones originales de Ramfjord para la férula de Michigan. La paciente continuó llevando la férula oclusal modificada, y con la posición intermaxilar corregida la sintomatología siguió remitiendo hasta su desaparición completa. Sin embargo, la posición de los maxilares siguió mostrándose variable (relación intermaxilar inestable) según los resultados que se obtuvieron al determinar la relación céntrica sin presión. En consecuencia se funmodificó la configuración oclusal de la férula, concebida
hasta aquel momento como una férula de relajación, y se transformó en una férula de posicionamiento (fig. 15). Este paso se llevó a cabo para conseguir estabilizar la relación intermaxilar, una condición indispensable para el tratamiento restaurador posterior previsto. El propósito del estrechamiento del relieve oclusal de la férula de posicionamiento era comprobar si la paciente seguía asintomática con una oclusión correspondientemente posicionada, establecida mediante férula. Afortunadamente, los síntomas no reaparecieron y la paciente sigue llevando la férula de posicionamiento a día de hoy sin ningún tipo de molestias. Sin embargo, el tratamiento restaurador definitivo planificado inicialmente ha sido pospuesto por expreso deseo de la paciente por temor a que reaparezcan los síntomas iniciales.
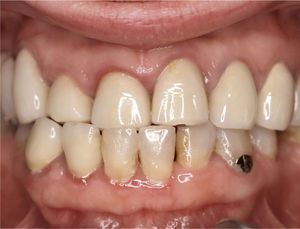
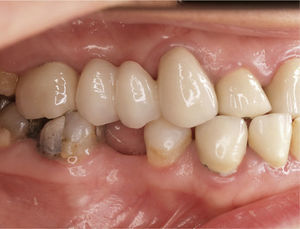
ResultadosDieciocho meses después de iniciar el retratamiento descrito la paciente sigue estando asintomática (fig. 16). El dolor que restringía en gran medida la calidad de vida de la paciente ha desaparecido. Además, la paciente ha decidido dar por finalizada la psicoterapia ambulatoria a la que se venía sometiendo al ceder la carga psicológica derivada de la sintomatología persistente. Gracias a la ausencia de síntomas la paciente ha recuperado la alegría de vivir y afirma que la mejoría ha hecho que sea «otra persona». Recientemente expresó su deseo de iniciar en breve el tratamiento restaurador definitivo, pospuesto inicialmente. Los autores informarán oportunamente de los resultados obtenidos.
DiscusiónEn relación con el primer tratamiento surge la pregunta de por qué motivo el odontólogo inicialmente consultado no modificó el plan de tratamiento al observar que la férula oclusal, colocada a todas luces con el propósito de verificar la relación intermaxilar, provocaba una serie de molestias importantes a la paciente. Además tampoco se entiende por qué se prescribió sólo un uso intermitente (30min al día) de la férula para conseguir un cambio permanente de la posición intermaxilar de tal envergadura. La evolución penosa de los acontecimientos confirmó el relato de la paciente en relación con las molestias aparecidas a raíz de que le colocaran por primera vez la férula. Como mínimo la mejoría espontánea de los síntomas de la paciente después de la pérdida de las prótesis provisionales hacía suponer, al menos visto en perspectiva, que existía una relación causa-efecto entre la colocación de la prótesis en una posición intermaxilar tan distinta y los síntomas.
Según la anamnesis, el empeoramiento del estado de la paciente se produjo al añadirse un tinnitus al cuadro previo de dolor. Si bien se trataba de una comorbilidad, la probabilidad de que ambos fenómenos estuviesen relacionados era elevada. El tinnitus podría deberse a las importantes contracturas musculares aparecidas en la región cervical, pero también al estado de estrés provocado por el dolor constante y a una situación terapéutica percibida por la paciente como irremediable en aquel momento. La sensación de que no había solución para sus problemas contribuyó finalmente a la aparición de ideación suicida. Según la anamnesis no existían antecedentes de distimia depresiva y desde que la paciente quedó asintomática a raíz del retratamiento descrito tampoco se han observado signos o síntomas de este tipo de trastorno. Esto habla a favor de que la situación generada no se puede explicar por una depresión endógena somatizada, si bien se carecen de pruebas definitivas.
Retrospectivamente, de todas las medidas terapéuticas aplicadas, parece ser que la determinación de la relación céntrica es fundamental como paso diagnóstico4,6,9,10,12,13,15,16. En el transcurso del tratamiento funcional descrito se produjo una alteración en la posición intermaxilar atribuible a la descompresión de la zona. Esta alteración habría pasado desapercibida de haberse realizado exclusivamente «tallados selectivos» (sustractivos) periódicos de la férula oclusal. La adaptación efectuada en base a los resultados de los análisis de la posición condílea periódicos determinó de forma decisiva la evolución desde la mejoría a la desaparición completa de las molestias. Otros aspectos decisivos del tratamiento funmodificó cional fueron por un lado la combinación de la fisioterapia y el tratamiento funcional odontológico y, por otro lado, la adaptación controlada de la oclusión establecida mediante férula a la modificación de la posición mandibular.
Analizado a posteriori, el caso presentado muestra que la intervención en la relación oclusal puede provocar una escalada negativa en todo el sistema craneomandibular que repercute finalmente en el estado general del paciente. Además, la evolución descrita en el artículo ilustra que es posible lograr la reversión completa de los síntomas por medio de un tratamiento funcional estructurado y la restitución de la hipotética relación intermaxilar original. Y por último se plantea la pregunta de si realmente es necesario el «enmascaramiento» dental de una disgnacia, en especial si los pacientes no lo solicitan expresamente. Como muestra el caso presentado, es posible normalizar la función incluso en presencia de disgnacia.
Agradecemos a todo el equipo del centro de fisioterapia del CiM, pero especialmente a la fisioterapeuta Constanze von Maydell, su dedicación y contribución a los buenos resultados de la fisioterapia.
Nota del editor: La ponencia en la que se basó el presente artículo fue galardonada en la XLII Reunión anual de la Sociedad Alemana de Diagnóstico y Tratamiento Funcional (DGFDT) celebrada en Bad Homburg con uno de los premios de la reunión a la mejor ponencia del ámbito de la consulta.