Introducción
Una persona puede necesitar un tratamiento ortodóncico independientemente de su edad. En cuanto se diagnostica una anomalía en el desarrollo fisiológico normal de los maxilares y de la dentición se plantea la duda de cuándo es el momento óptimo para iniciar el tratamiento. Por una parte, la biología del crecimiento craneal y del desarrollo de la dentición nos proporciona ventanas de tiempo que son especialmente favorables para una intervención correctora. Por otra parte puede ser razonable observar una conducta expectante y seguir el defecto de desarrollo hasta que llegue el momento adecuado para instaurar medidas correctoras específicas y altamente eficaces. El presente trabajo se divide en dos partes consecutivas debido a la gran cantidad de información en relación con la elección del momento más adecuado para un tratamiento ortodóncico. En esta primera parte se abordan las medidas terapéuticas a aplicar en la edad infantil hasta la primera fase del recambio dentario.
Medidas esqueléticas y dentoalveolares
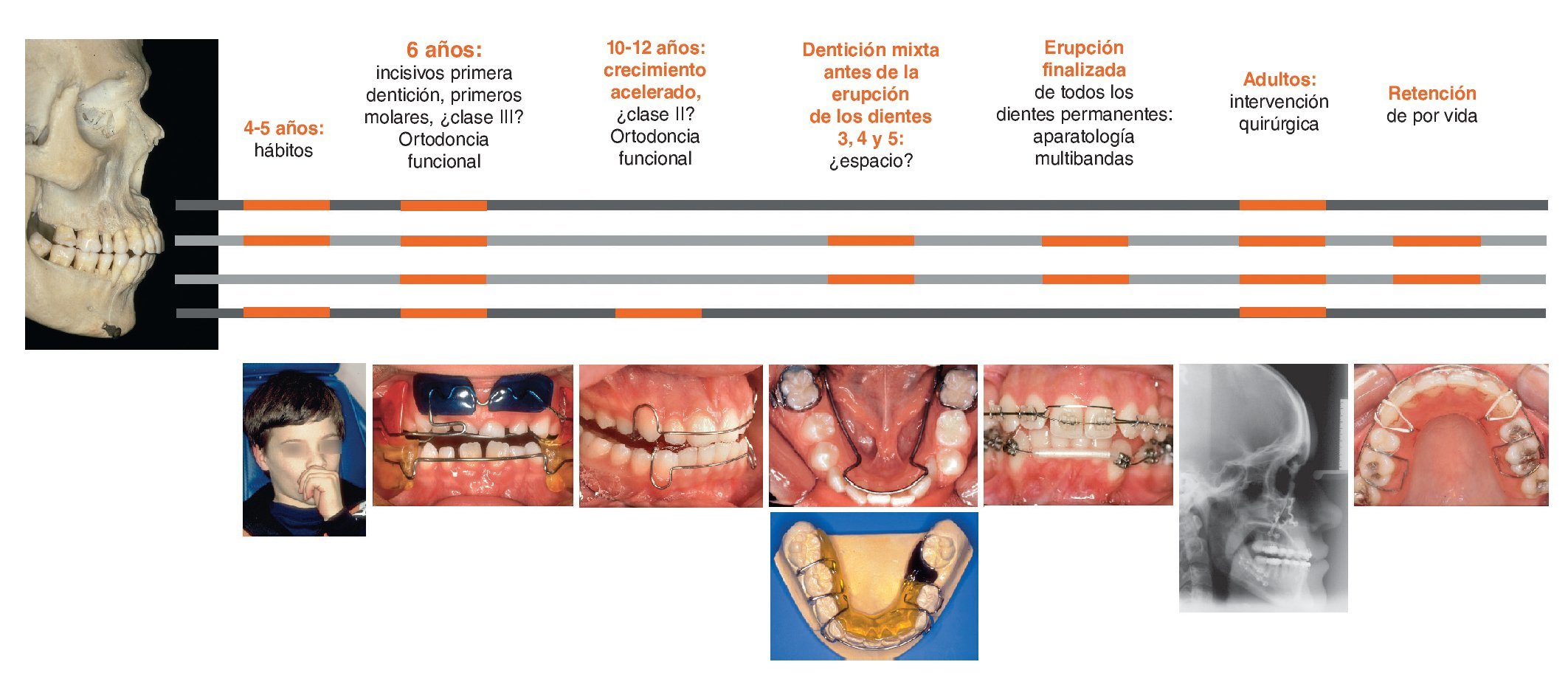
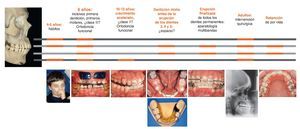
En ortodoncia las medidas terapéuticas pueden ser esqueléticas y dentales8,9,21,28. Estas últimas se denominan también medidas ortodóncicas. En el caso de las medidas dentales es más adecuado hablar de medidas dentoalveolares, ya que cada movimiento dentario supone también la adaptación consiguiente del hueso alveolar. La figura 1 muestra una representación esquemática de las medidas esqueléticas y dentoalveolares en ambos maxilares en distintas etapas de la vida. Se muestran de forma secuencial de izquierda a derecha los tratamientos ortodóncicos más importantes y los posibles diagnósticos correspondientes. Los tramos de color rojo sobre las líneas temporales de color gris indican las etapas (esqueléticas y dentoalveolares) implicadas en cada momento. Como especialidad, la ortodoncia es tan complicada como interesante dado que no se limita sólo a supervisar o a corregir la alineación correcta de los dientes17-19,27,29,30,33, sino que al mismo tiempo observa e influye en el crecimiento de los maxilares4,12,17,19,25,31. Recurriendo a una imagen gráfica, podemos imaginar que los dientes son los pasajeros de un barco que se han de alinear en la cubierta del barco mientras éste se desliza por el agua. En el ser humano hay que coordinar el desarrollo del maxilar superior, de la mandíbula y de las arcadas contenidas en ellos. Este período se divide en cuatro etapas durante las cuales han de tener lugar los controles y los tratamientos (fig. 1).
Figura 1. Representación gráfica de los tratamientos ortodóncicos más habituales, su secuencia cronológica y su asignación a objetivos terapéuticos dentoalveolares y esqueléticos (más información en el texto).
Durante la primera infancia debe prestarse mucha atención al abandono de posibles hábitos adquiridos. El momento límite para conseguir que un niño deje un hábito viene marcado por la erupción de los incisivos permanentes, ya que podría influir negativamente en el desarrollo de los maxilares. A nivel dentoalveolar, los incisivos superiores suelen presentar en estos casos una protrusión extrema. Son más raros los casos de retrusión marcada de los dientes anteroinferiores (por este motivo no se comenta esta etapa aquí).
El período de erupción de los incisivos permanentes y de los primeros molares es una fase durante la que la exploración ortodóncica del niño adquiere una importancia primordial. Esta etapa, que tiene lugar aproximadamente a los 6 años, se conoce como primera fase de la dentición mixta. En este momento se controla también si ambos maxilares crecen correctamente. Un crecimiento excesivo de la mandíbula exige tomar ya en esta fase medidas ortodóncicas, mientras que un déficit de crecimiento mandibular no debería corregirse hasta el momento del crecimiento acelerado durante la pubertad (véase la parte 2 de este trabajo).
En la segunda fase de la dentición mixta se determina sobre todo la disponibilidad de espacio y, si hace falta, se mantiene o se corrige mediante el tratamiento ortodóncico correspondiente11. Se trata en este caso de medidas puramente dentoalveolares (fig. 1). La colocación de aparatología multibandas no es útil hasta la erupción de todos los dientes permanentes. De este modo se consiguen tratamientos cortos y muy específicos.
El tratamiento quirúrgico, ya sea para la colocación de un implante unitario o para una osteotomía de transposición de los maxilares, se pospone habitualmente hasta después de la finalización del crecimiento. Las medidas retentivas deben seguirse de por vida, ya que el hueso está sometido a una remodelación permanente y los dientes se mueven siempre de forma coordinada con sus alvéolos.
El desarrollo de la dentición
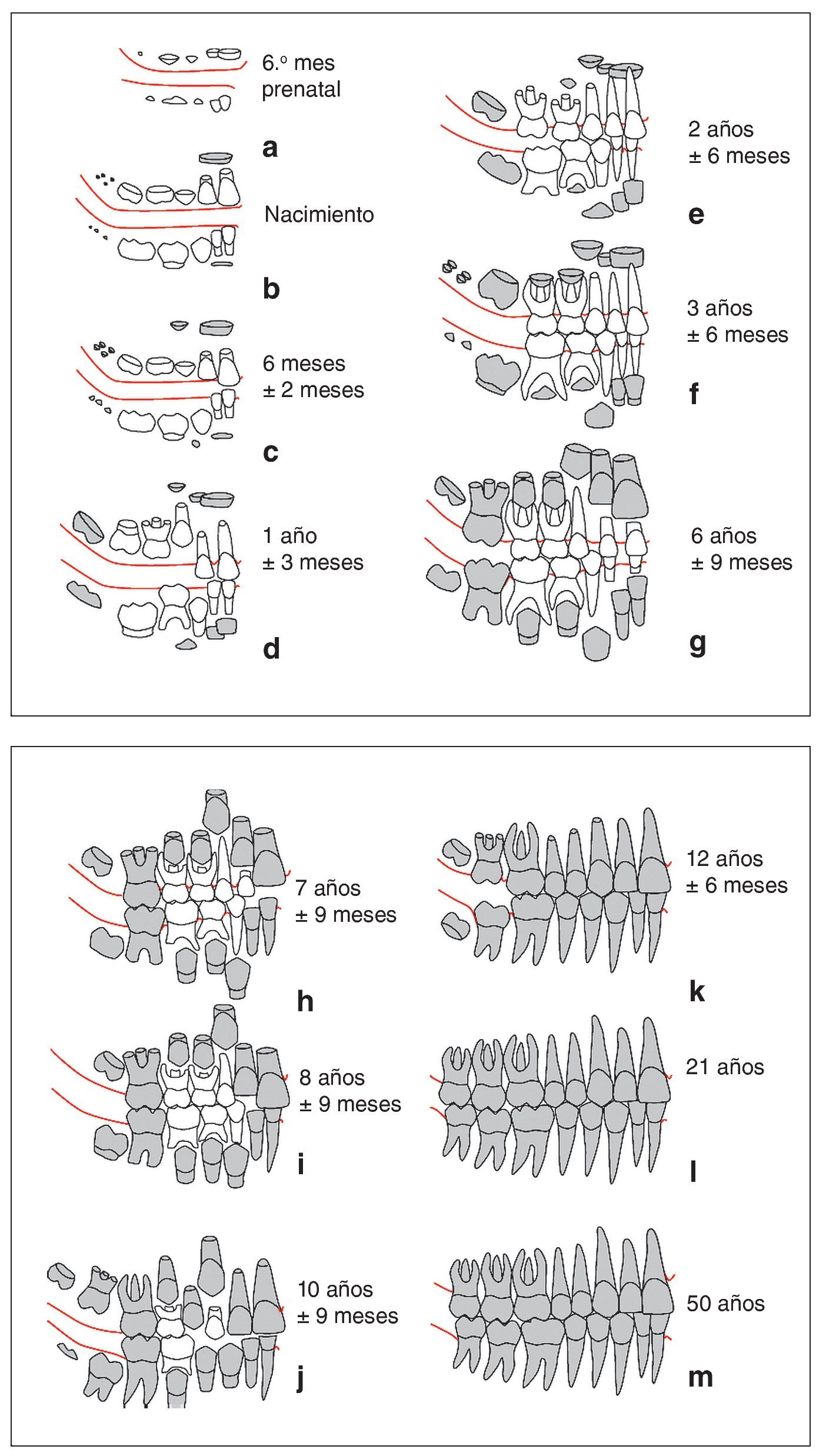
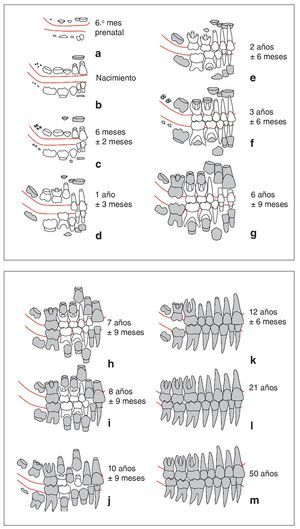
El recambio dentario en el ser humano es un proceso muy complejo17-20,26,27,29,30,33, cuyas etapas más importantes se resumen a continuación. La erupción de los dientes temporales se suele iniciar con los incisivos temporales, normalmente en la mandíbula, a partir de los 6 meses de edad aproximadamente (fig. 2c). La dentición temporal completa su erupción en la cavidad oral hacia los 3 años (fig. 2f). El recambio dentario se inicia por los incisivos hacia los 6-7 años de edad. A esta edad se produce también la erupción de los primeros molares (fig. 2h). Estos procesos forman parte de la primera fase de la dentición mixta. La segunda fase de la dentición mixta comprende el recambio en la zona de soporte (dientes 3, 4 y 5) (figs. 2i y 2j). Es esencial que durante esta etapa se mantenga o se cree el espacio necesario para la erupción de los dientes permanentes 3, 4 y 5. Una vez ha finalizado la erupción de todos los dientes permanentes con la erupción de los segundos molares alrededor de los 12 años de edad (fig. 2k) ha llegado el momento idóneo para corregir malposiciones dentarias aisladas con una aparatología multibrackets fija. Este tipo de tratamiento se puede instaurar en cualquier momento de la vida siempre que los dientes y el periodonto estén sanos.
Figs. 2a a 2m. Representación gráfica de los diferentes estadios de desarrollo de la primera dentición (blanca) y de la segunda dentición (gris) desde el 6.º mes de gestación (a) hasta los 50 años de edad (m). Los momentos indicados sólo son orientativos, dado que puede haber una gran variabilidad interindividual. De Radlanski20 modificado por Schour y Massler22,23, y Van der Linden y Duterloo30.
Medidas terapéuticas en la dentición temporal
En el momento del nacimiento no hace falta normalmente ningún tratamiento ortodóncico excepto en caso de malformaciones faciales graves (como el labio leporino, la fisura maxilar y palatina)1-3,14 así como una retrusión grave de la mandíbula (síndrome de Robin) u otros síndromes en la región orofacial15.
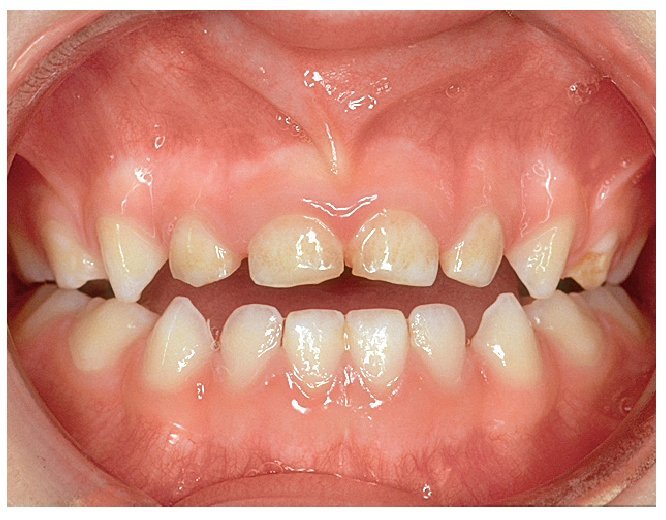
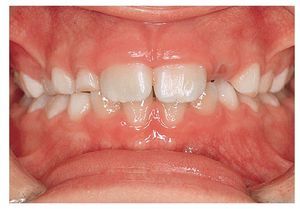
En general, la dentición temporal tampoco requiere un tratamiento ortodóncico. Se podría indicar como excepción la presencia de una mordida cruzada extrema que afecte a grupos dentarios completos y que influya negativamente en el crecimiento de los maxilares8 (figs. 3a a 3c). En este caso se podrían utilizar placas activas para la corrección y favorecer de este modo el crecimiento normal de los maxilares sin interferencias dentales9,21.
Figura 3a. Mordida cruzada en la dentición temporal. El maxilar superior es demasiado estrecho y, para adoptar la máxima intercuspidación, la mandíbula se desvía o bien hacia la derecha...
Figura 3b. O bien hacia la izquierda.
Figura 3c. En una posición controlada centrada se aprecia claramente el déficit transversal del maxilar. Se adoptan preferentemente las posiciones mostradas en las figuras 3a y 3b, que suponen un obstáculo para el crecimiento del maxilar.
Hábitos
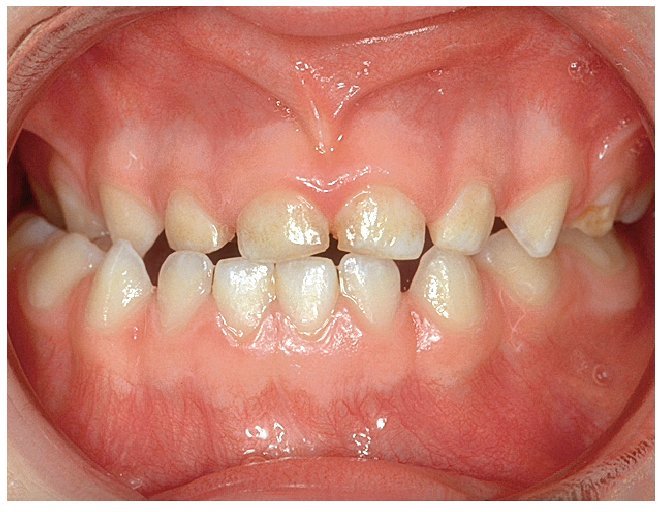
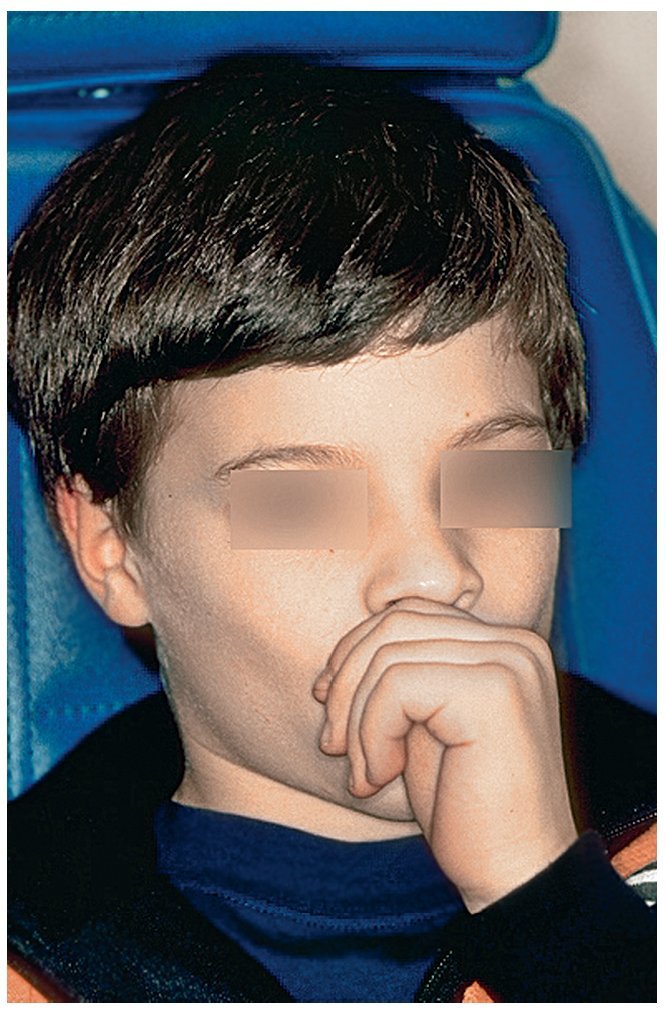
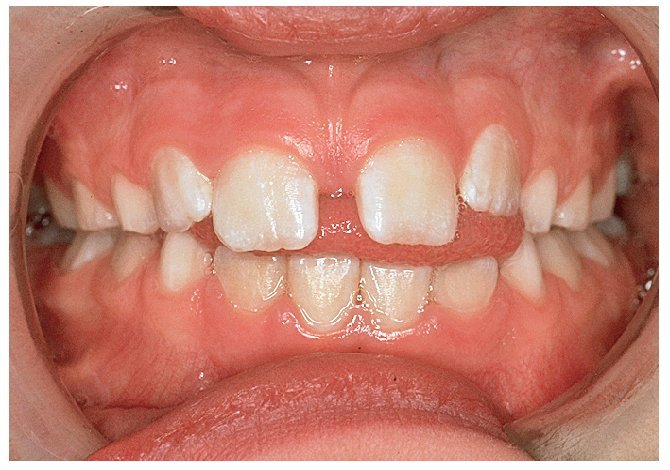
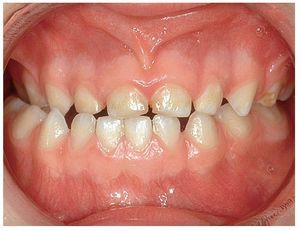
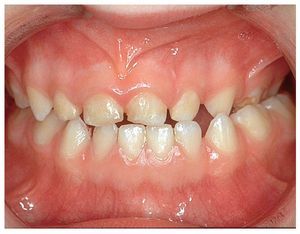
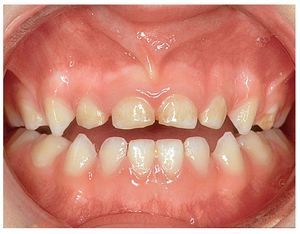
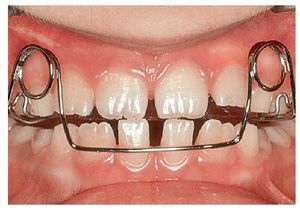
El hábito infantil de la succión digital es considerado con frecuencia como un problema ortodóncico y, como sucede con otros hábitos, se ve en él una mala costumbre. Dado que el feto ya se succiona el pulgar mientras todavía se halla en el útero materno y que existen razones psicológicas contrarias a su prohibición absoluta, se opta desde el punto de vista ortodóncico por la tolerancia mientras no se produzcan malposiciones dentarias extremas. Ahora bien, la mayoría de los niños son capaces de superar el hábito de chuparse el dedo a edades comprendidas entre los 4 y los 5 años, justo en el momento oportuno antes de la erupción de los dientes permanentes. Como alternativa a los dedos, se puede ofrecer a los niños un tipo de chupete con una forma ortodóncicamente aceptable. Sin embargo, se debería erradicar este hábito en niños más mayores (fig. 4a) en aras de lograr una posición dentaria fisiológica normal. Se trata de abordar el problema con delicadeza. Muchas veces, estos pacientes jóvenes son capaces de hablar de su conducta adictiva en el marco de una conversación guiada con habilidad.
Figura 4a. Hábito de succión del pulgar.
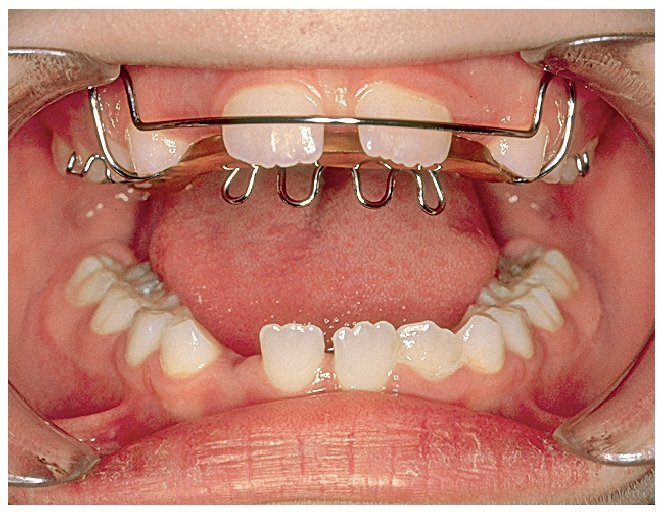
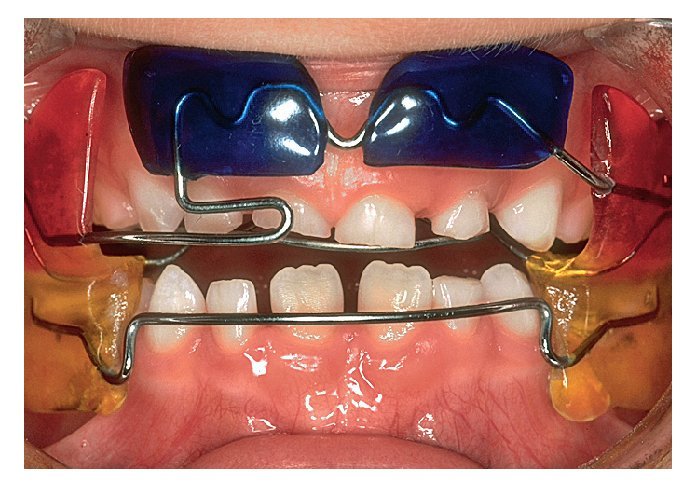
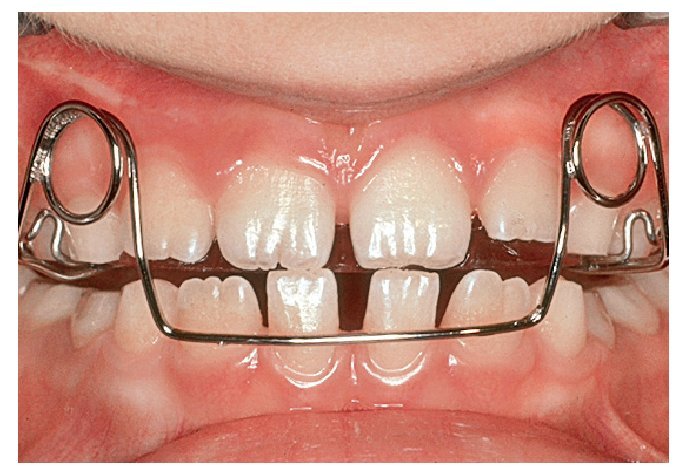
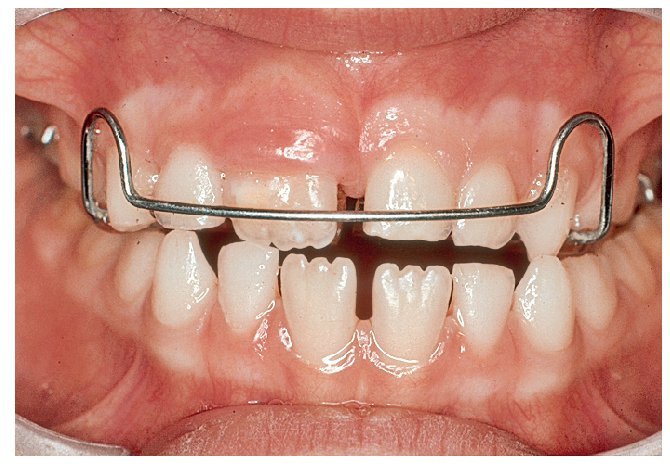
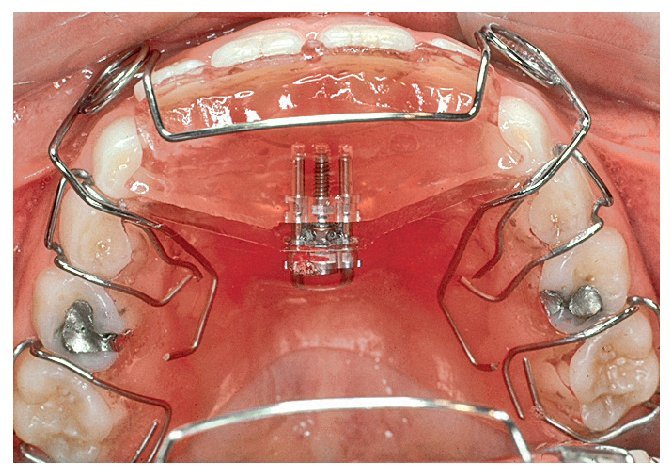
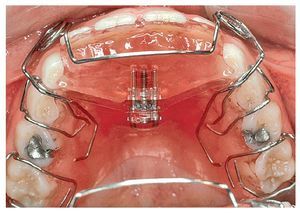
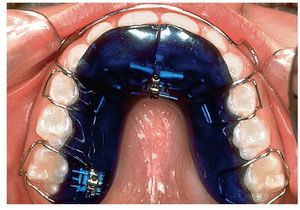
Las posibilidades de conseguir un cambio de conducta son múltiples10. En niños que muestran una actitud colaboradora pueden ser útiles las listas en las que se registran los momentos en que recaen en el hábito (fig. 4b) o el uso de placas activas confeccionadas al efecto (fig. 4c). El uso de pantallas orales (fig. 4d) en sustitución del pulgar o del chupete tiene además la ventaja de fortalecer la musculatura perioral. Estos dispositivos consiguen una recolocación relativamente rápida de los dientes, lo que impide el encaje del pulgar o del chupete entre los mismos y provoca una sensación desagradable. Esto favorece el abandono espontáneo del hábito.
Figura 4b. Lista del hábito.
Figura 4c. Placa activa para favorecer el abandono del hábito de succión digital.
Figura 4d. Pantalla oral.
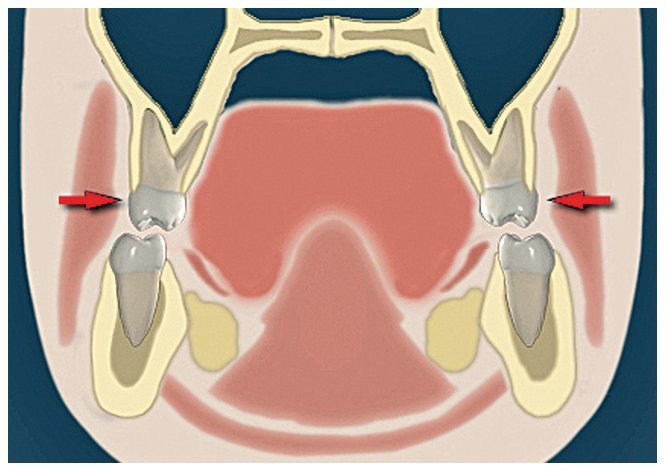
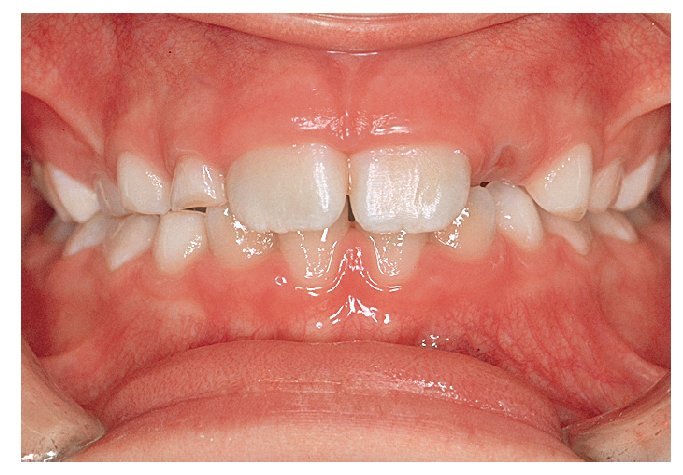
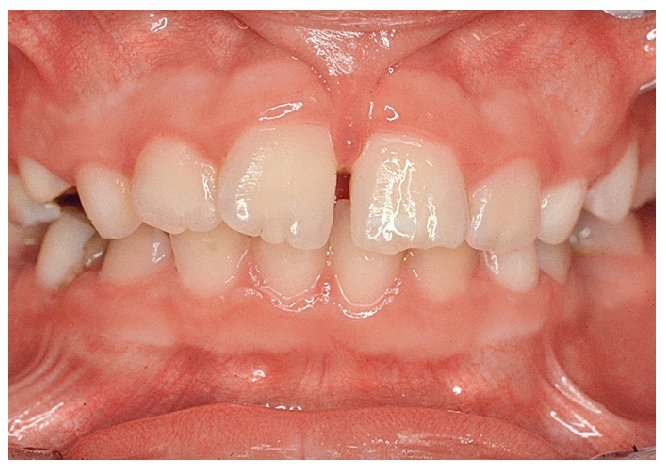
Además del pulgar, existen ciertas alteraciones de la función lingual (figs. 5a y 5b), labial o yugal (fig. 6) que tienen un efecto negativo sobre la posición dentaria. Un tratamiento con logopedia ha mostrado ser útil en estos casos. La representación neurológica de la región oral ocupa una posición especialmente expuesta en la percepción corporal16. Esta circunstancia se puede aprove-char también para el tratamiento. Se ha de revisar también que el paciente respire correctamente por la nariz, de lo contrario debería ser sometido a una exploración otorrinolaringológica. Todos los esfuerzos terapéuticos que se realicen serán en vano si no existe una respiración nasal normal.
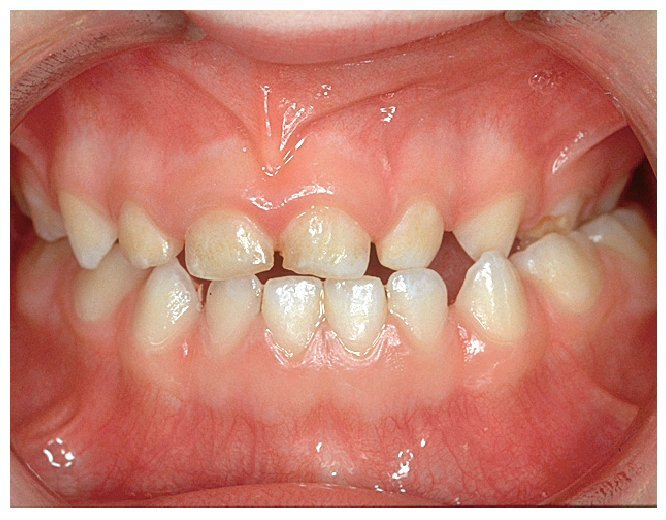
Figura 5a. Mordida anterior abierta, desencadenada por...
Figura 5b. ... una interposición habitual de la lengua.
Figura 6. Representación gráfica de la región oral en un plano anterior de la situación en caso de respiración bucal habitual. La relación de fuerzas entre la lengua y la musculatura perioral es desigual, lo que puede provocar una estrechez transversal del maxilar. De Van der Linden y Proffit32.
El desarrollo del maxilar
Las causas del déficit de crecimiento del maxilar son múltiples, pero por otro lado existen opciones para estimular su crecimiento. El momento más oportuno se sitúa en el período inmediatamente anterior al recambio dentario en el sector anterior, es decir, aproximadamente a los 5 años. Separando los tejidos blandos vestibulares del maxilar y sujetando la mandíbula se puede influir en los procesos de remodelación ósea y en el recambio dentario para establecer una disposición fisiológica de las arcadas (figs. 7a a 7d). Este método terapéutico es una ortodoncia funcional, dado que con estas medidas se interviene en la función de los tejidos blandos7,24. Rolf Fränkel, entre otros autores, sentó las bases biológicas de este tratamiento funcional que se reflejan en el regulador de función que lleva su nombre5,6. Los defectos de desarrollo del grupo de los prognatismos mandibulares se pueden tratar a esta edad con el regulador de función tipo III de Fränkel. En un caso favorable con una geometría craneal sin anomalías y un patrón de crecimiento normal es posible conseguir una disposición fisiológica de las arcadas dentarias o como mínimo una corrección dentoalveolar compensatoria aceptable. Sin embargo, hay que tener en cuenta la posibilidad de que la situación empeore en el momento del crecimiento acelerado (véase la parte 2 de este trabajo)11. Se recomienda controlar la erupción de los incisivos permanentes y su alineación correcta y, si hiciera falta, proceder a las correcciones pertinentes.
Figura 7a. Estrechez transversal del maxilar con mordida cruzada de los dientes 82 y 83 poco después de la erupción de los dientes 31 y 41.
Figura 7b. Expansión transversal del maxilar con un regulador de función (tipo III) de Fränkel.
Figura 7c. Con la expansión transversal del maxilar la erupción de los dientes se produce en la posición correcta bajo la acción protectora del aparato corrector.
Figura 7d. Una vez corregida la mordida cruzada todavía son bien visibles las facetas de desgaste debidas a la maloclusión en los dientes 52 y 83.
Correcciones en el sector anterior
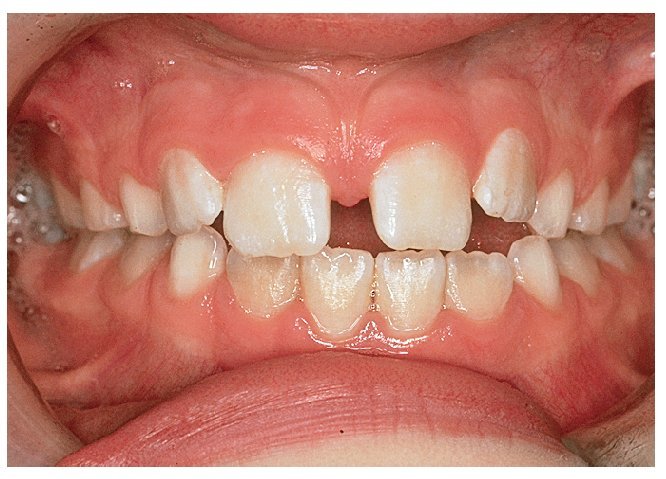
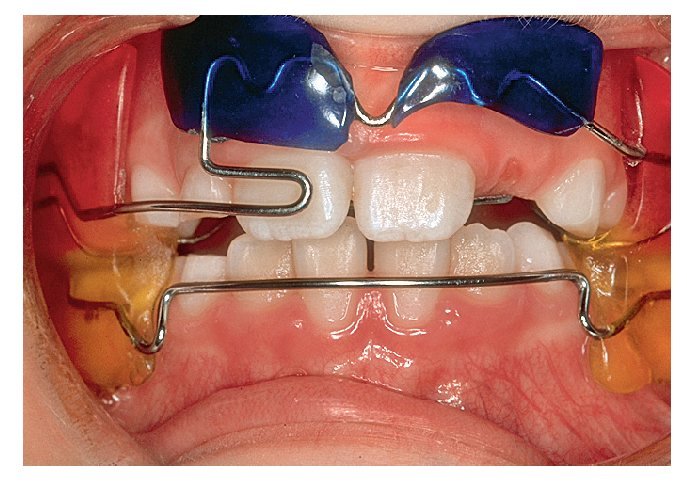
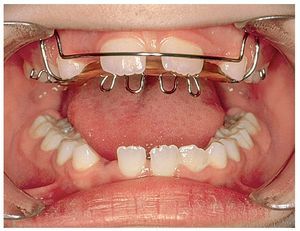
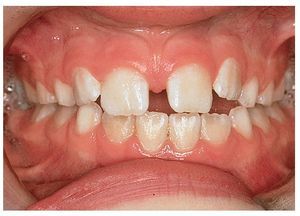
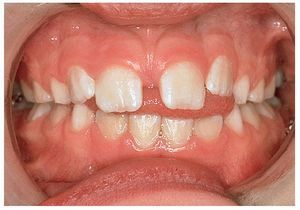
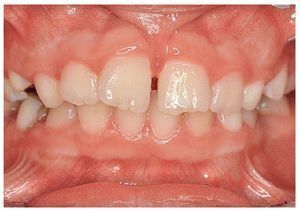
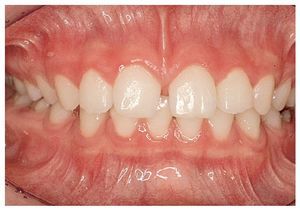
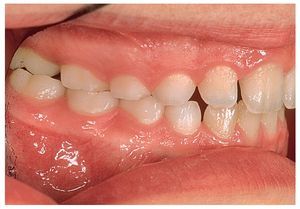
Sin intervención de las bases esqueléticas también se pueden producir maloclusiones en el sector anterior13 (figs. 8a y 9a) que se han de corregir con placas activas (figs. 8b y 9b). En algunos pacientes hará falta un tallado selectivo de los dientes temporales si desencadenan una desviación funcional (fig. 8b). La presencia de espacios en el sector anterior y de diastemas en la línea media (figs. 8c, 10a y 10b) no se corrige activamente en este período. A medida que avanza el recambio dentario, la erupción de los caninos permanentes provoca el cierre de espacios11,17-19,27,29,30,33. Sin embargo, si los bordes incisales son más estrechos que la región cervical del diente (fig. 10b) no se conseguirá el cierre del diastema a ese nivel. La frenectomía labial por sí sola no lleva al cierre del diastema. Esta intervención es innecesaria en la mayoría de los casos25 y sólo está indicada si la encía insertada se isquemia al mover el frenillo. Se desaconseja vivamente el uso de una aparatología multibrackets parcial (fig. 11) en esta fase del desarrollo dentario: normalmente, determinados dientes se esquivan mutuamente durante la fase de la erupción17-19,27,29,30,33. Sin embargo, esto no será posible si se fijan los dientes en posición mediante arcos y brackets. Como consecuencia de ello pueden desarrollarse reabsorciones radiculares iatrogénicas en los dientes permanentes.
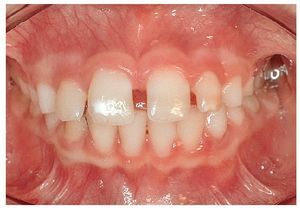
Figura 8a. Mordida cruzada del diente 11, estrechez transversal del maxilar, desviación funcional por acción de los dientes 63 y 73, laterodesviación de la mandíbula hacia la izquierda.
Figura 8b. Corrección de la situación de mordida cruzada del diente 11 y expansión transversal del maxilar con una placa activa. Tallado selectivo de los dientes 63 y 73.
Figura 8c. Se ha corregido la mordida cruzada del diente 11, se ha eliminado la desviación funcional provocada por los dientes 63 y 73 mediante el tallado y se ha conseguido la expansión transversal del maxilar. Se pospone el cierre activo del diastema hasta la erupción de los dientes 13 y 23.
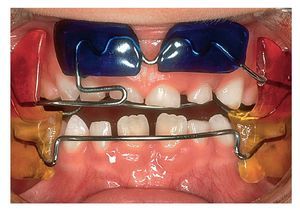
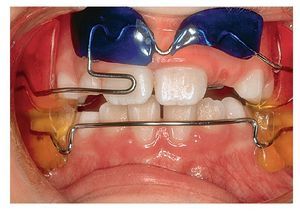
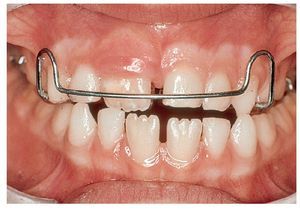
Figura 9a. Placa activa en el maxilar con arco labial en la mandíbula para la corrección de los grupos dentarios anteriores. El arco labial provoca la retrusión de los dientes anteroinferiores mientras el segmento de protrusión (fig. 9b) hace avanzar el grupo dentario anterosuperior, obteniéndose de este modo una disposición correcta de los sectores anteriores.
Figura 9b. Vista intraoral de la placa activa de la figura 9a.
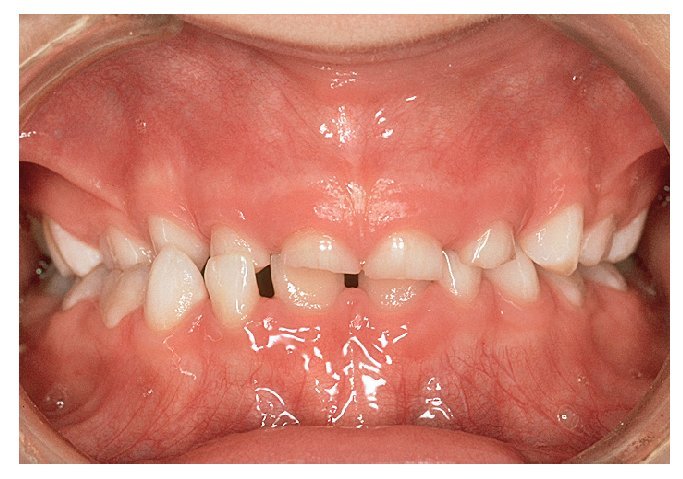
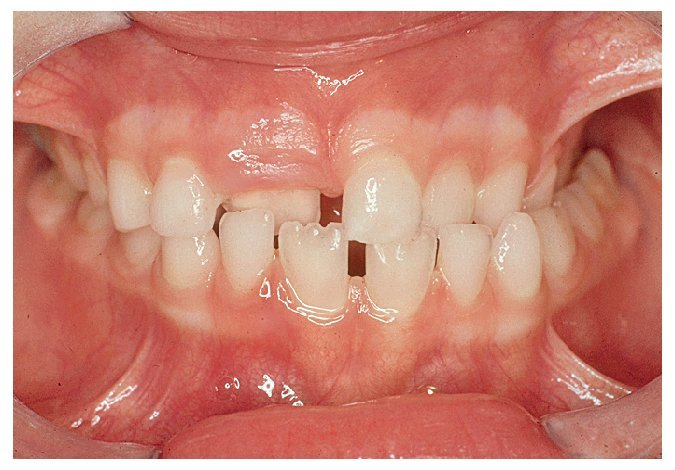
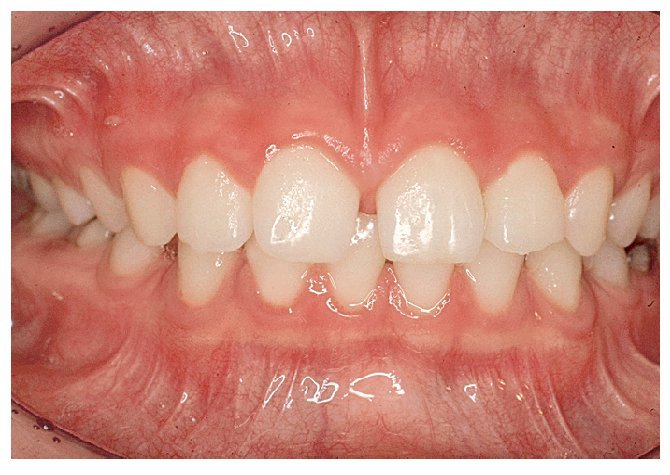
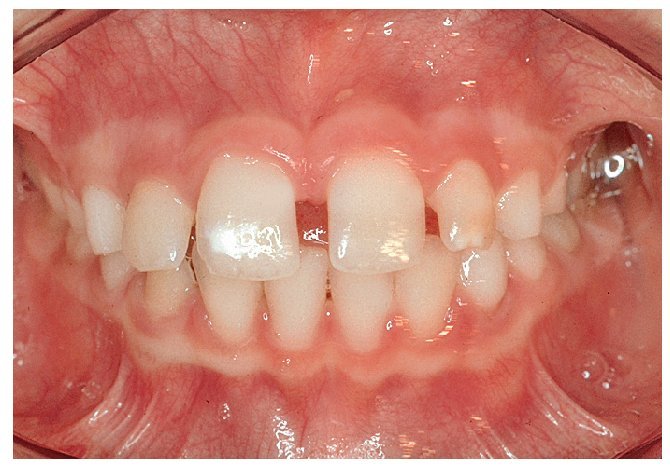
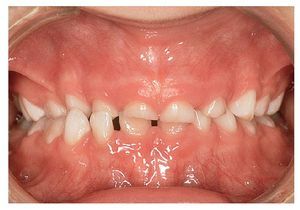
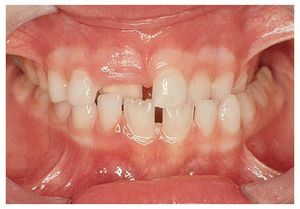
Figura 10a. Diastema entre los dientes 11 y 21 con un frenillo labial de inserción baja.
Figura 10b. Diastema entre los dientes 11 y 21 con un frenillo labial de inserción más alta. Los dientes 11 y 21 son más estrechos en el canto incisal que en la zona cervical. Presencia de espacio en la zona distal del diente 43.
Figura 11. No se deben utilizar aparatologías multibandas hasta la erupción completa de todos los dientes permanentes (a excepción de los terceros molares). En esta imagen se puede observar un estrechamiento del trayecto de erupción de los dientes 13 y 23. Los dientes 12 y 22 no se pueden desviar y existe el riesgo de reabsorción radicular.
Corrección de los primeros molares permanentes
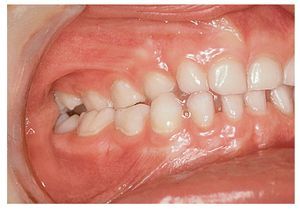
En la erupción de los primeros molares permanentes en presencia de una mordida cruzada (fig. 12a) está indicada una corrección para configurar una oclusión neutra. Esto se consigue mediante el uso de placas activas siempre que se coloquen a tiempo (fig. 12b). Sin embargo, esta corrección a menudo es innecesaria si sólo hay molares temporales aislados en la mordida cruzada, aunque habrá que controlar que en el momento de la erupción de los molares permanentes éstos se alineen correctamente (figs. 13 y 14).
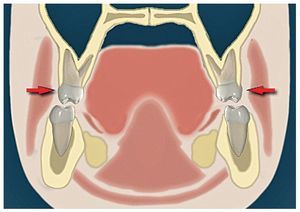
Figura 12a. Mordida cruzada de los dientes 16 y 46. En este caso está indicado un tratamiento corrector.
Figura 12b. Corrección del diente 16 mediante una placa activa.
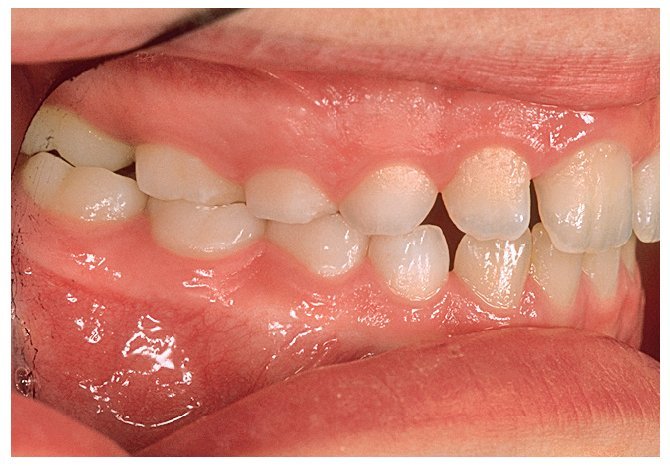
Figura 13. La erupción de los primeros molares se produce con una oclusión correcta a pesar de la mordida cruzada posterior derecha en la dentición temporal. En caso de producirse la erupción en presencia de una mordida borde a borde estaría indicada una intervención rápida para corregir la situación.
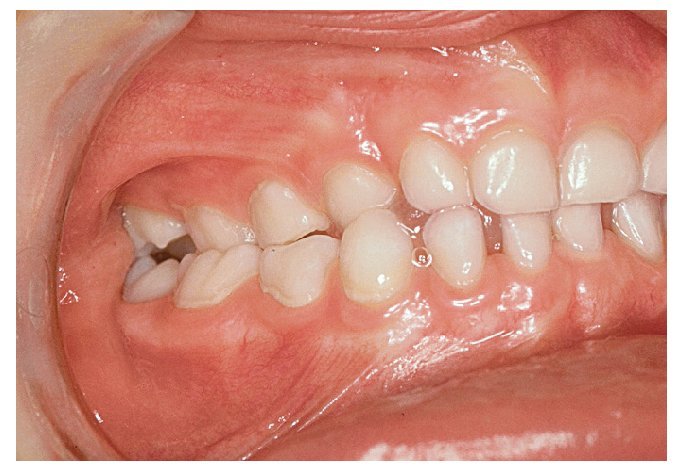
Figura 14. La erupción de los prime-ros molares 16 y 26 fue correcta y no hizo falta corregir la mordida cruzada en la dentición temporal. Sin embargo, se debería controlar de cerca la erupción de los premolares.
En el momento de la erupción de los primeros molares también se pueden dar alteraciones de la disposición en sentido sagital. En este caso hay que hacer el diagnóstico diferencial entre una distooclusión de los primeros molares y un retrognatismo mandibular de origen esquelético. De existir una disgnacia esquelética de este tipo no se procede a su tratamiento inmediato, sino que se observa una actitud expectante y se corrige en su momento aprovechando la fase de crecimiento acelerado (véase la parte 2 de este trabajo).
Si el primer molar permanente erupciona inclinado hacia mesial debido únicamente a un déficit de apoyo debe ser enderezado en ese momento mediante una placa activa (fig. 15).
Figura 15. Placa activa para el enderezamiento del diente 2.
Agradecimiento
Agradecemos al Sr. S. Hörschelmann, técnico de laboratorio, la confección de toda la aparatología ortodóncica (excepto la mostrada en la figura 15).
Correo electrónico: R.J. Radlanski.
Abmannshauser Strabe 4-6. 14197 Berlín. Alemania.
Correo electrónico: ralfj.radlanski@charite.de