Se describe la incorporación mediante polimerización de un nuevo medidor electrónico del tiempo de utilización en diversos aparatos ortodóncicos extraíbles mediante la técnica de dispersión o de amasado. La subsiguiente prueba funcional documenta que el microsensor integrado mide las temperaturas a intervalos temporales. Mediante un software pueden evaluarse las temperaturas como tiempos de utilización. Sobre la base de la medición de la temperatura pueden trazarse todos los pasos parciales de la incorporación del sensor durante el proceso de laboratorio del aparato.
Introducción
Para el tratamiento ortodóncico se pueden utilizar aparatos extraíbles o fijos10. Al elaborar el plan terapéutico, el responsable del tratamiento debe sopesar las ventajas y los inconvenientes de ambas técnicas fundamentalmente distintas. Un inconveniente esencial de los aparatos extraíbles reside en el hecho de que el éxito del tratamiento depende en gran medida de la colaboración de los pacientes, es decir, de las horas durante las cuales el paciente utiliza los aparatos. Después de diversos intentos, más o menos exitosos, de desarrollar en los últimos años1,3,13 un medidor electrónico del tiempo de utilización, desde final de 2010 está disponible en el mercado el microsensor TheraMon® (Handel-sagentur Gschladt, Hargelsberg, Austria), el primer medidor del tiempo de utilización técnicamente refinado y practicable. Con el desarrollo del sensor TheraMon® ha sido posible reducir las dimensiones del sensor hasta el punto de que puede integrarse sin problemas en la mayoría de aparatos ortodóncicos extraíbles. Además, en este sensor pudo aplicarse la microelectrónica altamente desarrollada durante los últimos años, y que no estaba disponible en dispositivos anteriores. Aparte de la innovación técnica, fue posible mantener los costes de fabricación para el microsensor tan reducidos que la utilización del sensor en la práctica cotidiana resultaba económicamente viable. La temperatura de la cavidad oral medida por el sensor se documenta mediante un software como tiempo de utilización, mientras que otras temperaturas se documentan como tiempo de no utilización. Para simular aproximadamente la temperatura natural de la cavidad oral es necesario un baño de agua cuidadosamente programado al cual por lo general no tiene acceso el paciente5. Los intentos de manipulación de la temperatura por parte del paciente son evaluados por el software del sensor TheraMon® como temperatura innatural de la cavidad oral y en la documentación del tiempo de utilización se identifican cromáticamente como sospecha de manipulación.
El microsensor es alimentado con energía por un acumulador, y puede utilizarse durante un periodo de hasta 24 meses sin necesidad de recargarlo. Se encuentra en un modo de reposo que ahorra energía. Cada 15 minutos (96 ciclos de medición al día) registra y almacena la temperatura a intervalos de 200 ms, y por lo tanto puede registrar los datos de 100 días como máximo. Por ejemplo, los datos almacenados pueden transferirse en las fechas de control a un ordenador mediante un dispositivo de lectura a través de una conexión USB, se representa gráficamente en un monitor se imprime como gráfico de tiempo de utilización mediante impresora. En el manual de usuario11,12, disponible a través del fabricante del sistema TheraMon®, pueden consultarse en dos versiones (versión para protésicos, versión para odontólogos) informaciones exhaustivas sobre el funcionamiento, los requisitos del sistema, la instalación del software y la evaluación de la documentación del tiempo de utilización, y que no se abordarán con mayor profundidad en esta artículo.
Planteamiento del problema
Para la incorporación del microsensor al aparato ortodóncico y para la subsiguiente prueba funcional del medidor de tiempo de utilización, en el manual de usuario se encuentran únicamente las informaciones básicas importantes. Dado que por regla general es precisamente el protésico dental quien se encarga de estos dos pasos de trabajo, para ello sin duda pueden ser de ayuda informaciones y sugerencias adicionales, toda vez que en los primeros informes de experiencia sobre la utilización del microsensor se ofrece poca información a este respecto6-8. A continuación se muestra, con ayuda de algunos ejemplos seleccionados, cómo puede posicionarse un microsensor en distintos aparatos ortodóncicos. Además se describe la prueba funcional del sensor integrado.
Método
Activación, montaje y prueba funcional del microsensor
El microsensor (13 x 9 x 4,5 mm) se suministra encapsulado en resina, y en esta forma puede integrarse directamente en un aparato ortodóncico tras la correspondiente activación. Para la activación y la subsiguiente prueba funcional del sensor integrado, el fabricante suministra un software cuya utilización se describe en el manual «Versión para protésicos»11.
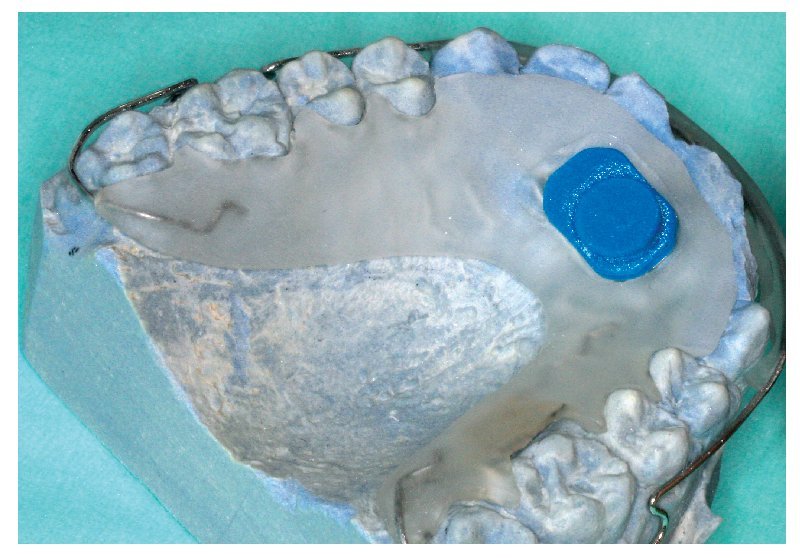
El sensor suministrado se sostiene frente a la antena de lectura del dispositivo de lectura, lo más cerca posible de ésta. Mediante un campo magnético se establece una conexión inalámbrica con el microsensor, y se activa el sensor al iniciarse el software. La integración del sensor en la base de la placa debería realizarse de tal forma que tras la integración el sensor esté totalmente empotrado en resina. El microsensor puede integrarse en el transcurso de la confección de un nuevo aparato o bien posteriormente, en un aparato que ya haya sido utilizado por el paciente.
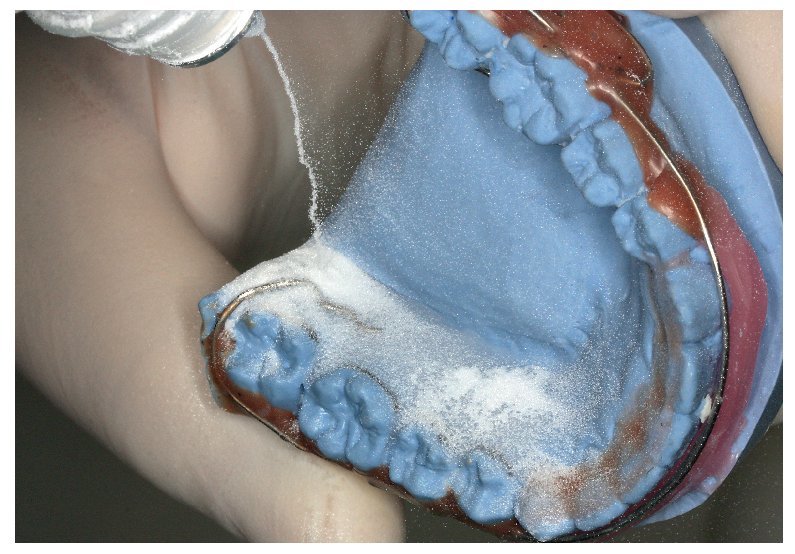
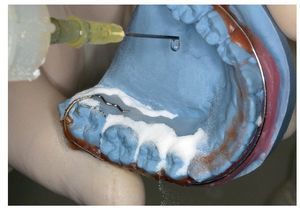
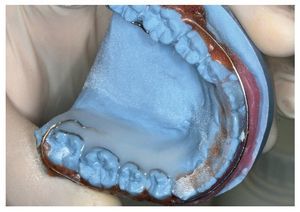
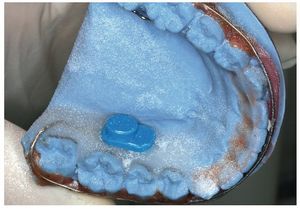
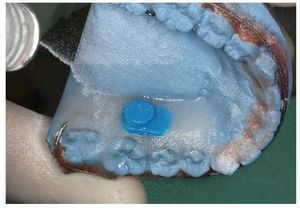
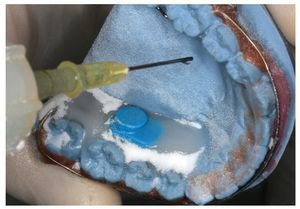
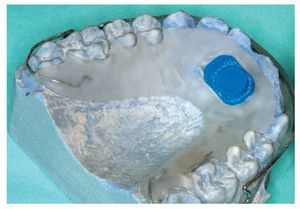
Para el montaje durante la confección es recomendable utilizar la técnica de dispersión estandarizada2,4,9, empleada también para la aplicación de caracterizaciones. Como es sabido, para ello se procede a una mezcla alterna de monómero (líquido) y polímero (polvo) sobre el modelo remojado. Tal como se aprecia en las figuras 1 a 3, mediante ligeros movimientos pendulares se aplican sobre el modelo polvo y líquido en pasos alternos empezando por el polvo, hasta que se haya formado una capa de unos pocos milímetros de grosor. Debe procurarse que el polvo esté bien humedecido, pero que no escurra. A continuación se coloca el microsensor en el lugar deseado sobre la capa de polímero fina. A continuación se aplican nuevamente de forma alterna polvo y líquido hasta que el microsensor está totalmente rodeado por una capa lo suficientemente fina de resina y se han alcanzado la forma y el grosor deseados del aparato (figs. 4 a 6). Finalmente se debería absorber el líquido sobrante dispersando sobre éste una pequeña cantidad de polvo, a fin de lograr una precisión de ajuste óptima en virtud de la contracción de polimerización minimizada. Tras la polimerización de 20 min en la cámara de presión a 2,2 bar y a una temperatura de 40 a 45 ºC se procede al acabado, el pulido y la limpieza del aparato.
Fig. 1. Técnica de dispersión: se empieza añadiendo polvo (polímero) sobre el modelo de yeso remojado, a fin de formar una capa polímera.
Fig. 2. Técnica de dispersión: continuación de la construcción polímera iniciada en la figura 1 mediante el añadido de líquido (monómero).
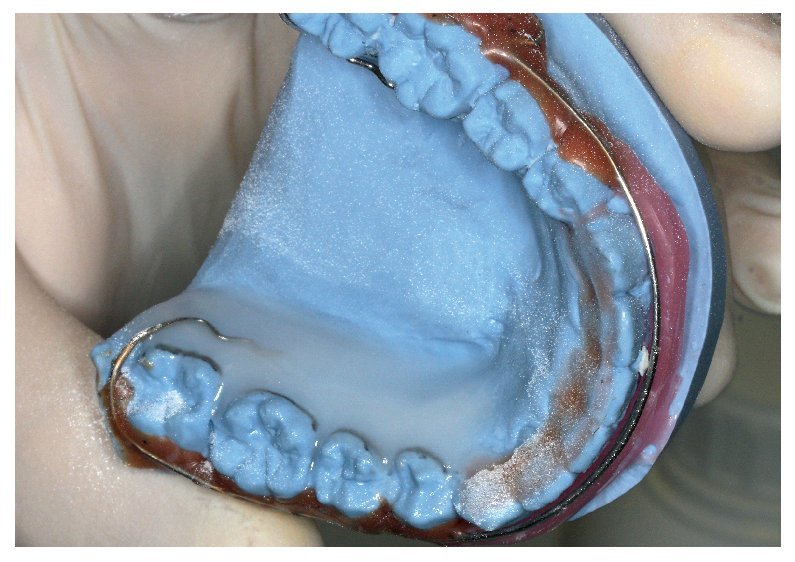
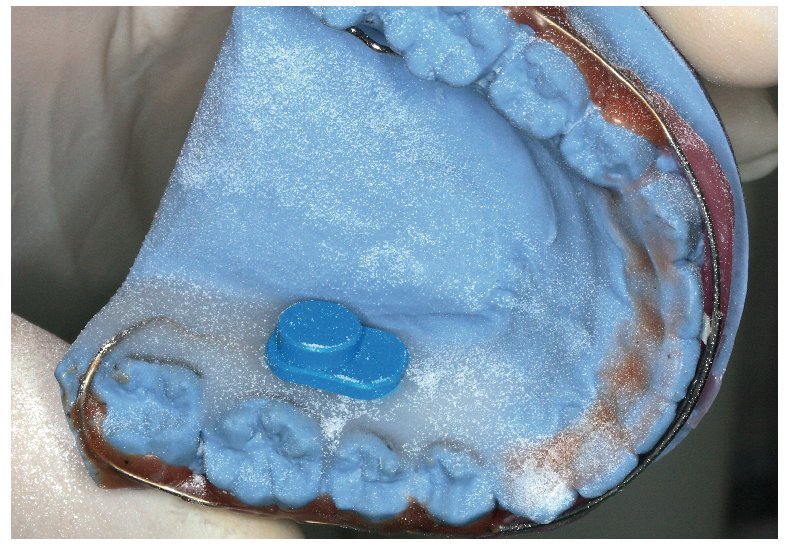
Fig. 3. Capa polímera fina acabada sobre el modelo de yeso, para el alojamiento de un sensor.
Fig. 4. Colocación del sensor sobre la capa polímera fina.
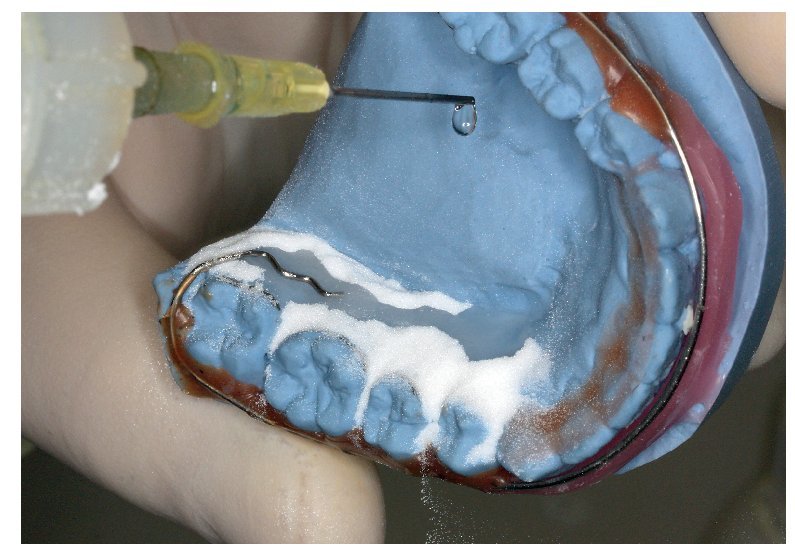
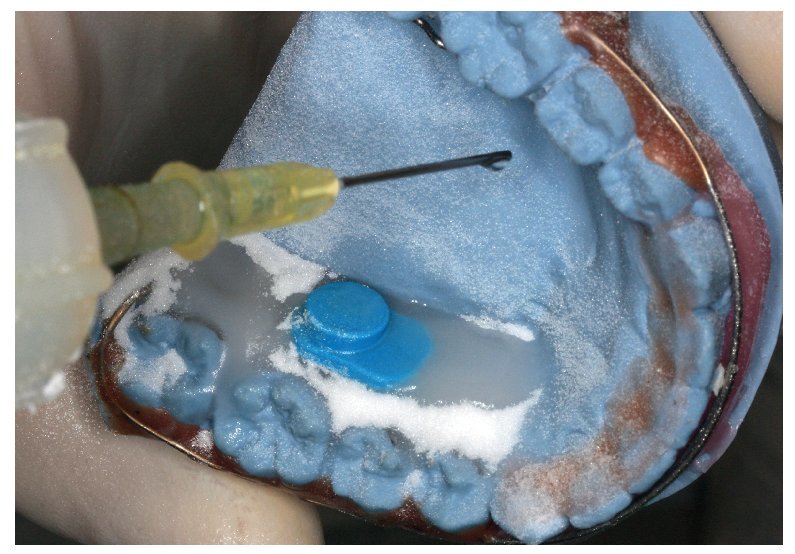
Fig. 5. Técnica de dispersión: adición de polvo (polímero) para la integración del sensor mediante polimerización.
Fig. 6. Técnica de dispersión: adición de líquido (monómero) para continuar el empotramiento del sensor iniciado en la figura 4.
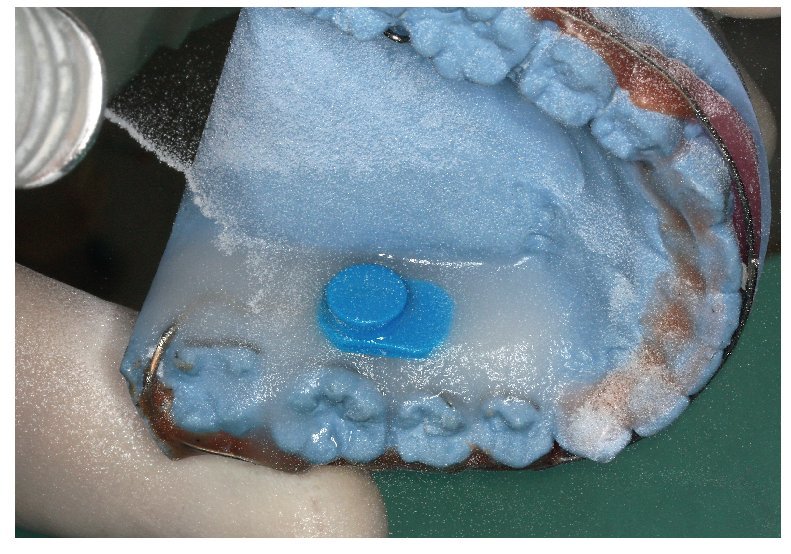
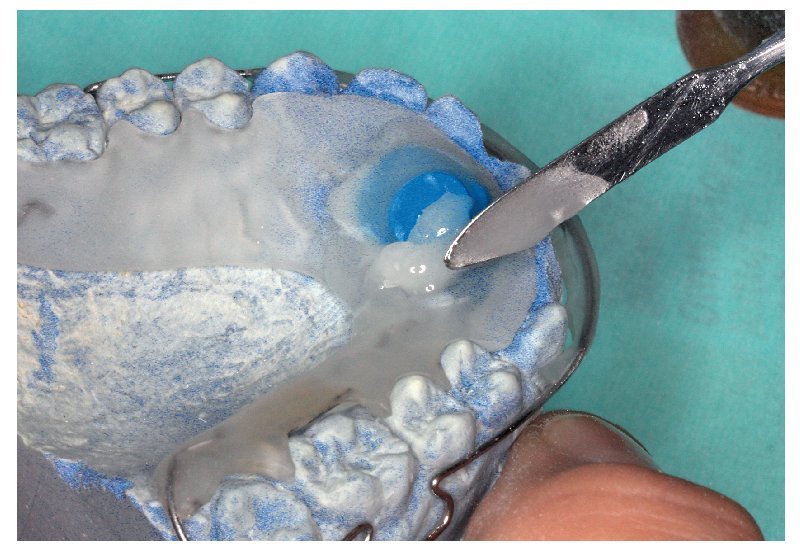
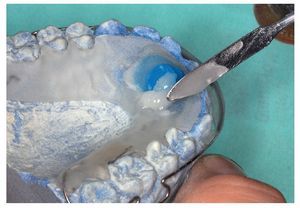
Para la incorporación posterior de un sensor se recomienda la técnica de amasado estandarizada2,4,9. Para ello se fresa en el aparato existente una entalladura correspondiente a las dimensiones del sensor (fig. 7). Debe procurarse que como suelo de la entalladura se conserve una fina pared de resina sobre la cual pueda colocarse el sensor (fig. 8). A continuación, aplicando el método de amasado se mezclan en un Silikonbecher vaso de silicona líquido monómero y polvo en la proporción 1:2,5 y, una vez completada la fase de hinchado Anquellphase recomendada por el fabricante, se aplica directamente sobre el sensor, hasta que éste está completamente encerrado en resina (fig. 9). A continuación se procede al acabado del aparato de la manera anteriormente descrita.
Fig. 7. El aparato con entallamiento fresado para el alojamiento del sensor.
Fig. 8. El aparato con el sensor colocado.
Fig. 9. Integración por polimerización del sensor colocado de la figura 7, por medio de la técnica de amasado.
Prueba funcional del microsensor polimerizado
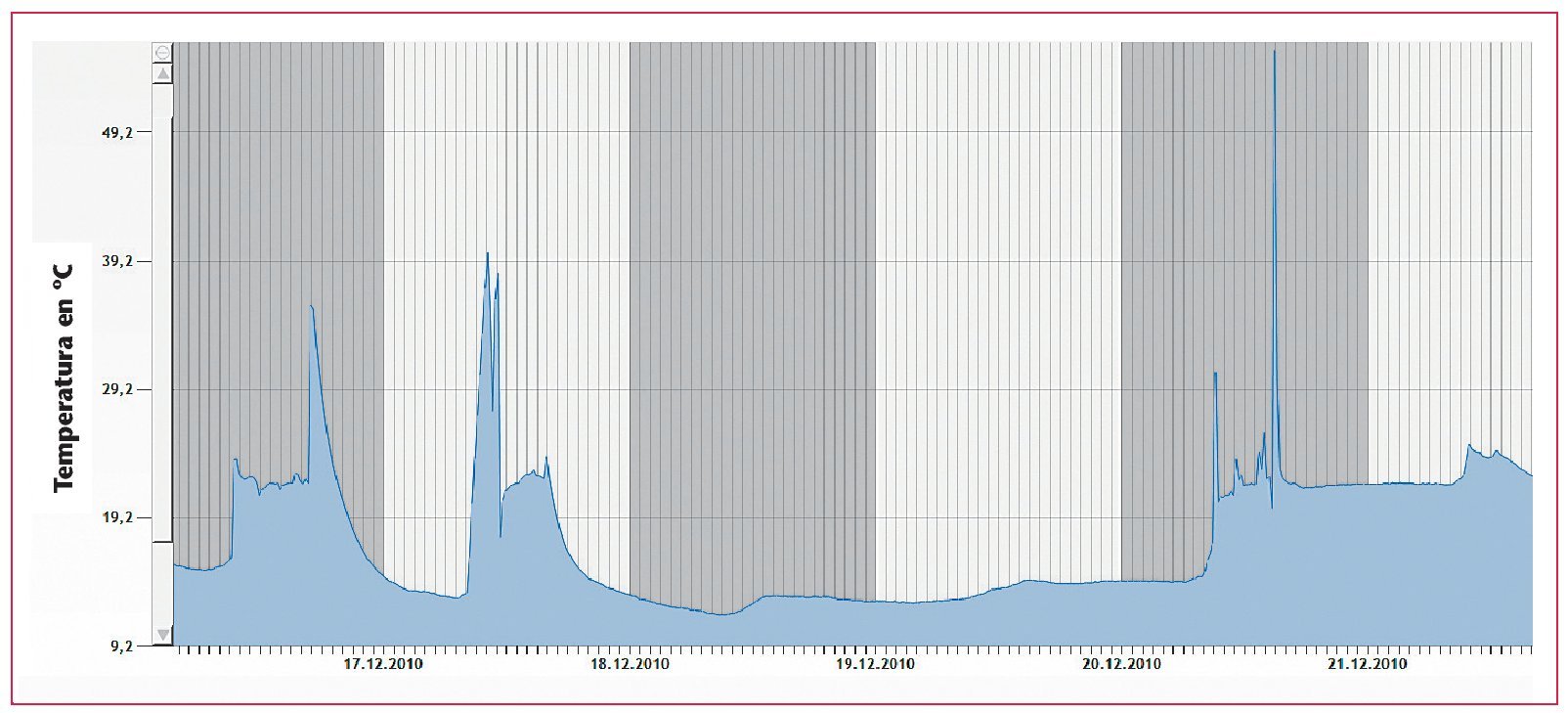
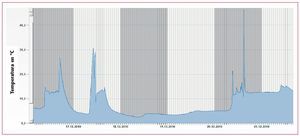
Para la prueba funcional del sensor integrado, el fabricante suministra un software cuya utilización se describe en el manual11. El aparato se posiciona en el dispositivo de lectura mediante una grapa de fijación y el cuello de cisne, de tal manera que el sensor se encuentre lo más cerca posible de la antena de lectura (fig. 10). Mediante un campo magnético se establece una conexión inalámbrica con el microsensor, que se utiliza para la lectura de los datos almacenados. La prueba funcional positiva es documentada por el software en un informe de prueba que puede imprimirse. Además se pueden consultar los tiempos y las temperaturas durante el proceso de laboratorio. Para ello se leen los datos almacenados conforme a las indicaciones del manual «Versión para odontólogos»12, concretamente en el módulo «Evaluación». La representación gráfico (análisis detallado) de la temperatura medida en el periodo de incorporación del sensor (fig. 11), permite reconstruir con detalle los pasos parciales (polimerización, escaldado, baño de agua, acabado, pulido) del proceso de laboratorio).
Fig. 10. Transferencia de los datos almacenados por el sensor tras el posicionamiento en la estación de lectura.
Fig. 11. El análisis detallado del gráfico de temperatura/tiempo durante el proceso en el laboratorio.
Resultados
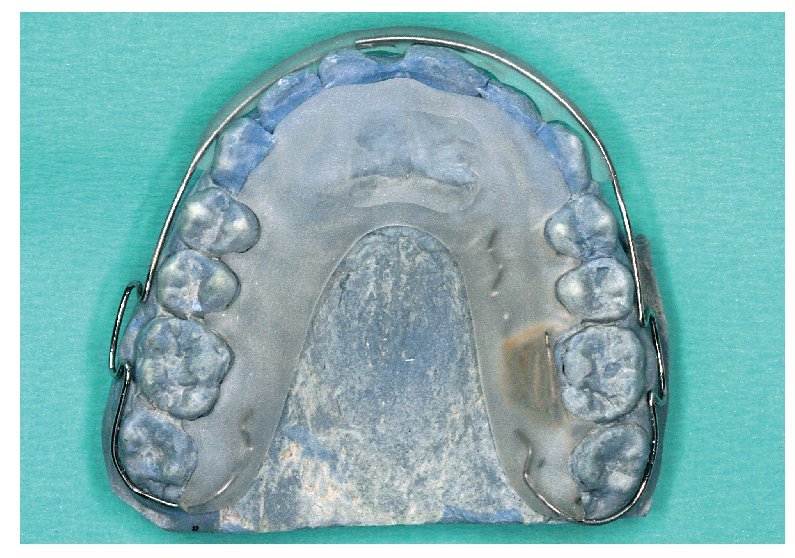
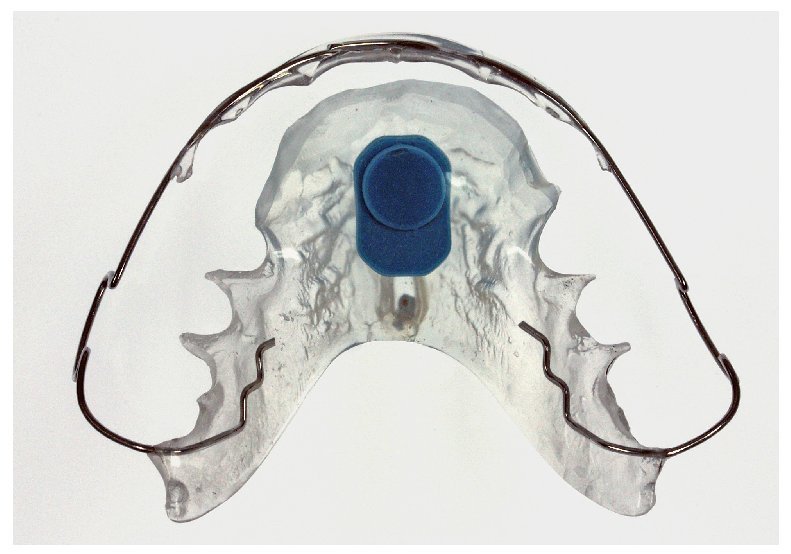
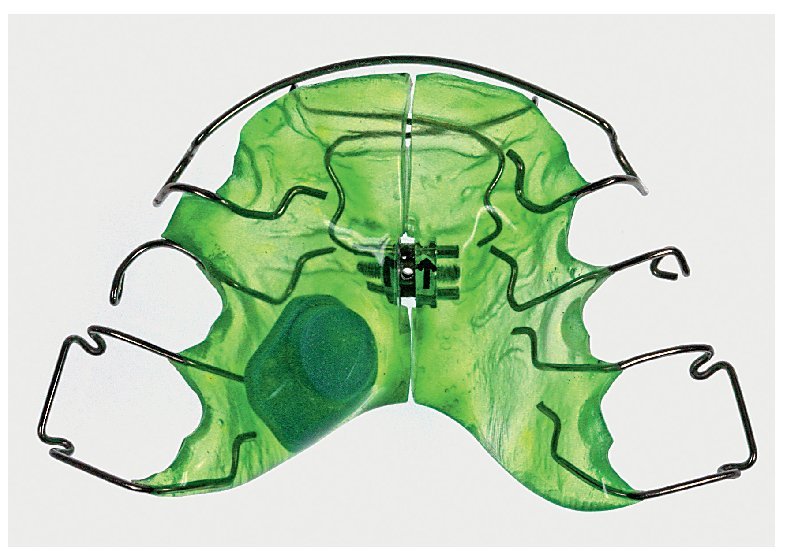
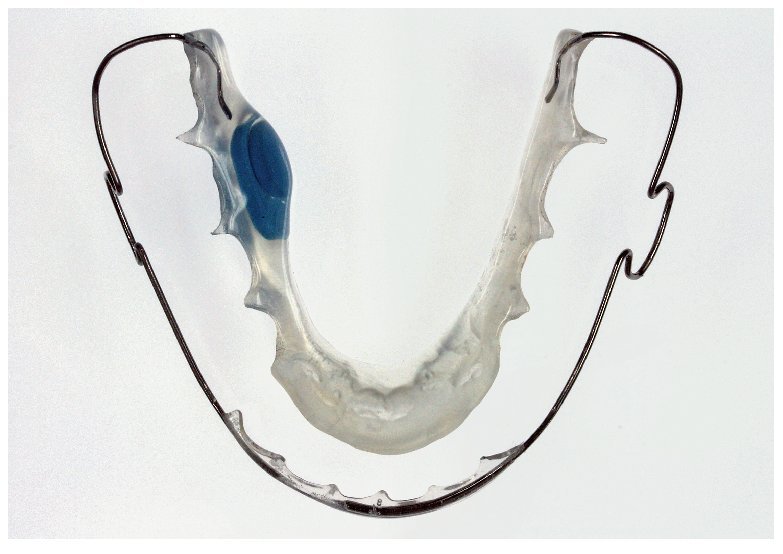
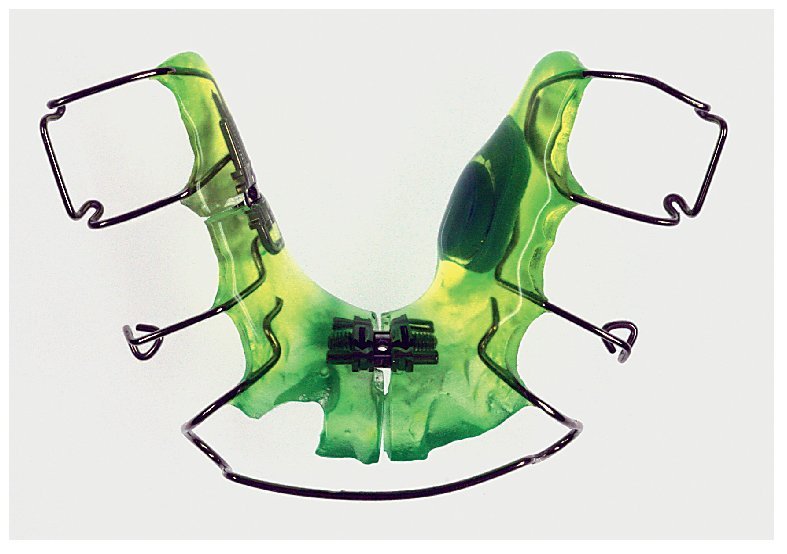
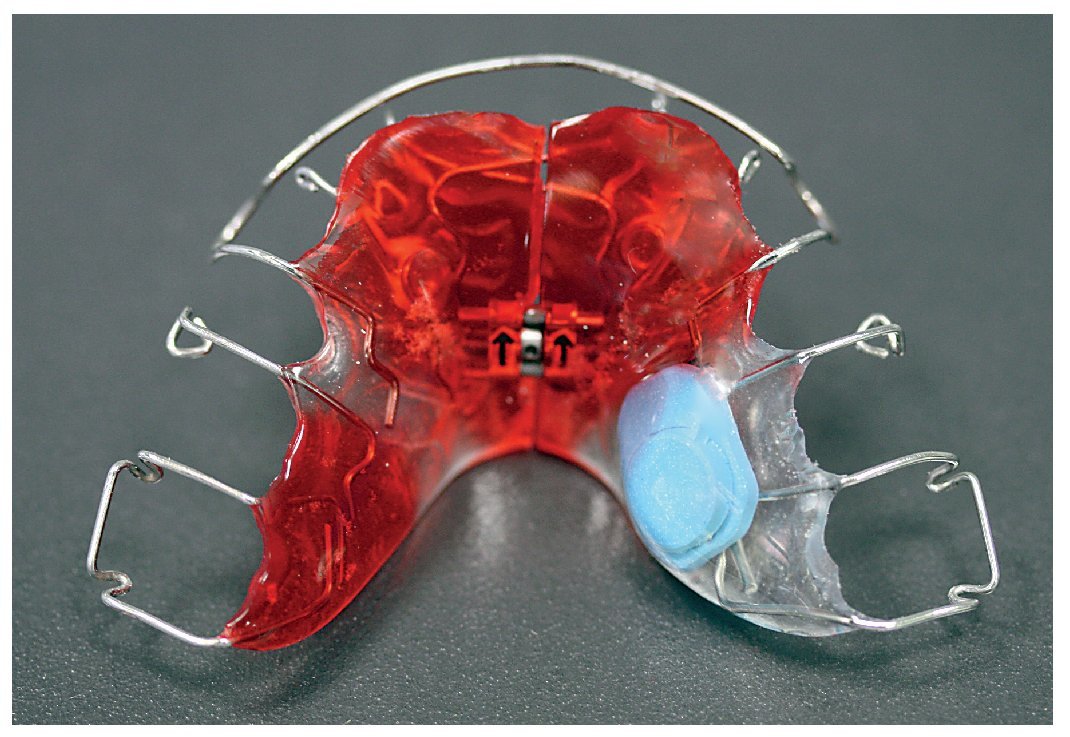
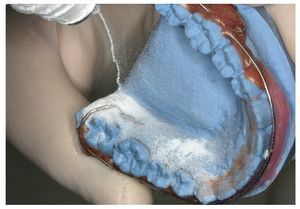
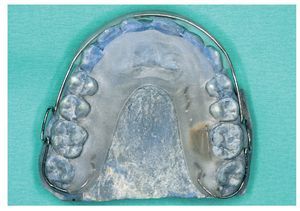
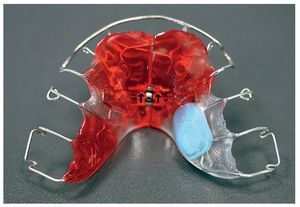
El tamaño del microsensor favorece su incorporación en diversas posiciones en aparatos extraíbles (figs. 12 a 16), sin merma de su confort de utilización, su durabilidad y su función terapéutica. La posición del sensor en la matriz de polímero base del aparato no influye en la medición de la temperatura o en la lectura posterior de los datos almacenados por el sensor. Tampoco la proximidad inmediata a elementos de alambre tales como grapas de sujeción o tornillos perjudica al rendimiento del sensor. Para el montaje del sensor pueden utilizarse todas las técnicas estándar que se han acreditado en la confección de aparatos extraíbles. La mayoría de los aparatos extraíbles utilizados en la rutina ortodóncica pueden equiparse con un medidor del tiempo de utilización integrado. A ello se añade el hecho de que el microsensor conserva su función también en aparatos coloreados y de que es posible leer los datos almacenados. Esto no es posible en el caso del microsensor (Smart Retainer®, Scientific Compliance, Atlanta, GA, EE. UU.) desarrollado en los Estados Unidos, dado que el sensor tan solo puede consultarse en aparatos incoloros y por lo demás también presenta inconvenientes en cuanto al equipamiento electrónico5.
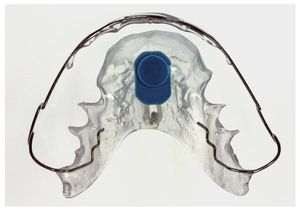
Fig. 12. El aparato de retención en el maxilar superior con sensor integrado frontalmente mediante polimerización.
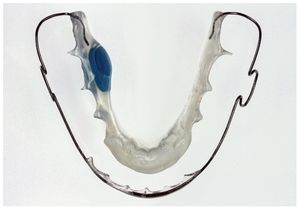
Fig. 13. El aparato de retención en el maxilar inferior con sensor integrado lateralmente mediante polimerización.
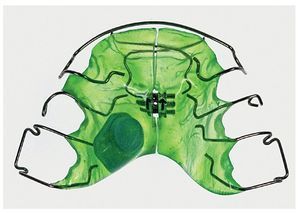
Fig. 14. La placa de dilatación en el maxilar superior con sensor integrado lateralmente mediante polimerización y resortes auxiliares cruzados en la zona de los dientes anteriores.
Fig. 15. La placa de dilatación en el maxilar inferior con sensor integrado lateralmente mediante polimerización y tornillo de distalización.
Fig. 16. La placa de dilatación en el maxilar superior con sensor integrado lateralmente.
El análisis gráfico detallado documenta, tal como se aprecia en la figura 11, los procesos de trabajo característicos durante la integración de un sensor, desde su primera activación hasta la primera lectura por parte del ortodoncista. En el ejemplo mostrado, tal como muestra el perfil de temperatura, la polimerización tuvo lugar el 16/12/2010 (~ 35 ºC), seguida del escaldado (~ 40 ºC) al día siguiente. Entre el 18/12. y el 20/12/2010 se remojó el aparato (~ 12 ºC) y a continuación se procedió a su acabado y pulido. Llama la atención el acusado aumento de la temperatura (> 50 ºC) durante el pulido, si bien éste puede ser tolerado sin daños por el sensor.
Discusión
En virtud de su miniaturización, del elevado estándar electrónico y de su manejo práctico, el microsensor TheraMon® posibilita por primera vez un amplio espectro de indicaciones en la rutina ortodóncica. El revestimiento de resina con el cual se suministra el sensor le protege contra la corrosión, evita el contacto con la mucosa oral y proporciona cierta protección contra posibles daños durante la incorporación al aparato. Es recomendable llevar a cabo la primera activación del sensor antes de su incorporación al aparato. La prueba funcional obligatoria debería tener lugar poco antes de la entrega al responsable del tratamiento.
En la rutina técnica del laboratorio, la integración de un sensor activado en el transcurso de la confección del aparato con prueba funcional subsiguiente se revela como el método preferido. Sin embargo, en caso de que no se haya realizado la activación del sensor antes de la integración, la activación también puede llevarse a cabo posteriormente sin problemas. La incorporación posterior del sensor en un aparato ya utilizado para el tratamiento tan solo es recomendable si existen dudas justificadas sobre un grado suficiente de colaboración por parte del paciente o si el paciente desea que la documentación del tiempo de utilización tenga lugar en el curso del tratamiento.
Conclusión
Mediante el uso de aparato extraíbles con microsensor integrado, es posible atender «electrónicamente» al paciente. El ortodoncista puede evaluar el desarrollo del tratamiento y la colaboración del paciente sobre la base de la documentación objetiva del tiempo de utilización y por primera vez puede diseñar su prescripción de tiempo de utilización de manera personalizada para el paciente. La utilización de aparatos extraíbles con documentación del tiempo de utilización también puede contribuir a evitar discusiones frecuentes sobre la colaboración efectiva del paciente. Desde esta perspectiva, cabe esperar que los aparatos ortodóncicos con medidor del tiempo de utilización hallarán una aplicación generalizada en el futuro.
Agradecimientos
Los trabajos fueron amablemente apoyados por el program fortüne (n.º de proyecto 1855-0-0) de la Clínica Universitaria de Tübingen, Alemania.
Correspondencia
Dr. Timm Cornelius Schott
Poliklinik für Kieferorthopädie
Zentrum für Zahn-, Mund- und Kieferheilkunde (ZZMK) Universitätsklinikum Tübingen
Osianderstrabe 2-8
72076 Tübingen, Alemania
Correo electrónico: timm.schott@med.uni-tuebingen.de