Introducción
Amsterdam constató en 1974: «Pueden existir diversas posibilidades para tratar una enfermedad, pero sólo un diagnóstico correcto»27. Esta máxima continúa siendo tan cierta hoy en día como entonces, puesto que independientemente de los avances científicos y técnicos en la odontología, el tratamiento sigue basándose en la identificación acertada de la dolencia subyacente.
Un plan de tratamiento surge cuando se utiliza el diagnóstico fundado de un problema clínico para definir una serie de medidas prácticas que solucionen dicho problema.
Una vez se ha formulado el diagnóstico y se han ponderado las distintas opciones de tratamiento, el mejor procedimiento es aquel que arroja habitualmente el mejor resultado posible con las menores renuncias posibles en términos generales. Con la decisión terapéutica se pretende ofrecer al paciente una solución que sea, en la medida de lo posible, más conservadora y duradera que otras soluciones posibles. Los casos clínicos aquí presentados muestran cómo mediante un plan de tratamiento adecuado para el paciente se puede alcanzar una solución satisfactoria desde los puntos de vista biológico, estético y funcional. Algunos conceptos de tratamiento pueden ir ligados a medidas irreversibles. Un concepto terapéutico conservador es siempre preferible cuando puede conservarse sustancia dental, especialmente en pacientes jóvenes.
Diagnóstico y análisis de problemas
A partir del diagnóstico se procede a definir una serie de actuaciones que constituyen el tratamiento ideal considerando las expectativas tanto del odontólogo como del paciente. La base de todo plan de tratamiento exitoso consta de (1) el diagnóstico correcto, (2) el análisis de los riesgos asociados al tratamiento escogido, (3) el pronóstico para las posibilidades de tratamiento existentes sobre la base del riesgo relativo, (4) si fuera preciso consultas con miembros de otras disciplinas médicas y (5) la ejecución correcta de cada uno de los pasos del proceso.
Así pues, el diagnóstico correcto conduce habitualmente a una o varias medidas terapéuticas adecuadas para el paciente. Se entiende como pronóstico el resultado probable/esperado del tratamiento. No obstante, el pronóstico depende de los riesgos existentes, de modo que el responsable del tratamiento debe considerar el caso en cuestión en toda su complejidad, a fin de poder evaluar hasta qué punto es previsible el resultado del tratamiento. En caso de decisiones terapéuticas que incrementen el riesgo, el paciente y todos los responsables del tratamiento deben estar al corriente de las repercusiones que ello tiene sobre el pronóstico. La consulta con otros odontólogos o especialistas será a menudo necesaria para confirmar la validez del diagnóstico original. La recomendación de tratamiento debería estar directamente relacionada con el diagnóstico y presentarse en una serie de opciones terapéuticas.
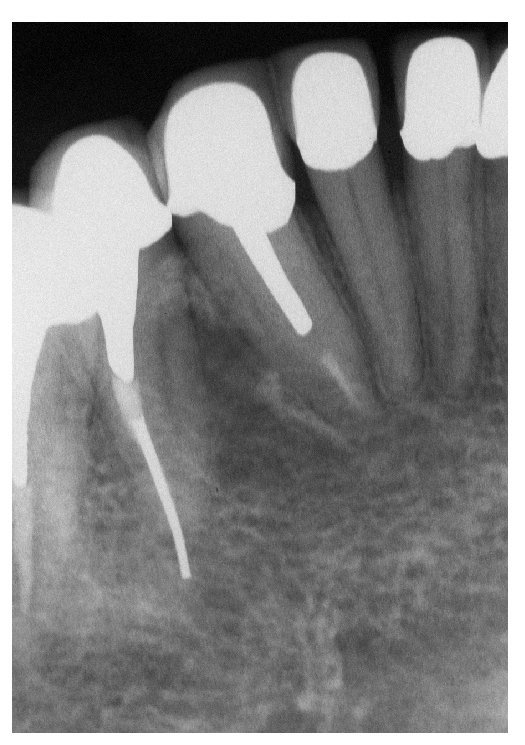
Normalmente, los diagnósticos erróneos tienen como consecuencia medidas terapéuticas erróneas, que posteriormente deben ser corregidas o que son totalmente innecesarias. En el caso presentado en las figuras 1 y 2, tres cirujanos orales distintos diagnostizaron un quiste limitado localmente.
Fig. 1. La radiografía de un paciente a quien debían extraerse los dientes 43 y 44.
Fig. 2. Mediante un tratamiento endodóntico fue posible conservar los dientes naturales; de este modo se revelaron erróneos el diagnóstico inicial y el tratamiento propuesto (tratamiento realizado por el Dr. Paul Bery, Evanston, Illinois, EE. UU.).
La recomendación de tratamiento consistía en extracción y aumento óseo, posiblemente osteodistracción y rehabilitación con implantes y coronas implantosoportadas.
Pese a las posibilidades actualmente disponibles, y debido simplemente a las dimensiones del área afectada, la extracción del canino y de los premolares, la limpieza de la zona curetada quirúrgicamente y la colocación de uno o varios implantes óseos habrían podido conducir a un defecto permanente. Además, incluso con una terapia óptima debe considerarse incierto el pronóstico de los dientes adyacentes. Finalmente, una reevaluación del problema en su conjunto condujo al diagnóstico correcto con el subsiguiente tratamiento exitoso.
Así pues, antes del primer paso del tratamiento es necesario estudiar los aspectos etiológicos y espaciales del problema y hacerse una idea integral del resultado deseado. Unos conocimientos detallados sobre causas de problemas y metas de tratamiento ayudan a identificar el procedimiento adecuado, y en consecuencia debería conducir a un pronóstico favorable. En la tabla 1 se recogen los parámetros sobre cuyo análisis debe basarse un plan de tratamiento elaborado de forma óptima. Naturalmente, una buena decisión terapéutica también puede basarse simplemente en la experiencia clínica. Sin embargo, los planes de tratamiento más exitosos surgen cuando el responsable del tratamiento está en disposición -en palabras de Gladwell- de «analizar un problema complejo y reducirlo a sus componentes más simples, identificando para ello el patrón subyacente»26.
Directrices para el tratamiento
Una vez identificado el problema y formulado el diagnóstico, resulta más sencillo ejecutar los pasos adecuados en el orden correcto. En caso de dudas en cuanto a la secuencia correcta de los pasos del tratamiento, en aras de un resultado previsible debe comprobarse dónde son posibles medidas reversibles y dónde se ubican éstas en esta secuencia. También un periodo de cicatrización suficiente tras una intervención, así como una estrecha vigilancia de problemas, contribuyen a un resultado exitoso y previsible.
Si en el curso del tratamiento es preciso revisar el objetivo original o aparecen otros problemas, el responsable del tratamiento debe definir nuevas metas y reorientar consecuentemente su método. El plan de tratamiento original debería discutirse con el paciente, cuya aprobación debería obtenerse previamente; del mismo modo, cualquier desviación con respecto al plan de tratamiento debe explicarse antes de implementarla. Un tratamiento competente sobre la base de datos y experiencias científicos, en combinación con una comunicación intensiva con el paciente y el laboratorio, conducen a un resultado óptimo.
Casos clínicos
Los siguientes cuatro casos clínicos ilustran el concepto anteriormente expuesto de la planificación del tratamiento.
Se analizan las quejas principales de cada uno de los pacientes, a fin de determinar la causa del problema. A continuación, el responsable del tratamiento se halla ante la tarea de encontrar una solución que aúne criterios estéticos y funcionales, y que tenga en cuenta también los parámetros recogidos en la tabla 1.
Caso 1: sustitución de una corona en el maxilar superior
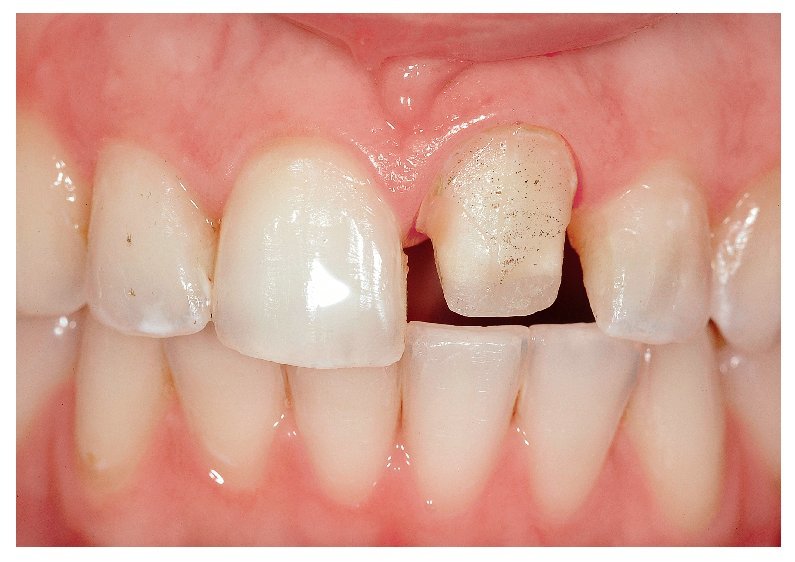
Una mujer de 21 años se mostraba insatisfecha con el entorno periodontal y el color de su corona en el diente 21, que le había sido colocada apenas un año antes tras un accidente. La anamnesis arrojó resultados normales. Durante el examen clínico, el color de la corona se reveló insatisfactorio. La encía estaba irritada y presentaba una recesión; el margen discurría 2 mm más hacia apical que en el diente 11 adyacente (fig. 3a). La corona estaba ligeramente sobrecontorneada en el margen. No pudo esclarecerse si la recesión gingival -el principal problema desde el punto de vista clínico- era atribuible al ajuste deficiente de la corona, al trauma original o a una combinación de ambos.
Fig. 3a. Vista desde frontal. La corona había sido colocada menos de un año antes del tratamiento aquí descrito.
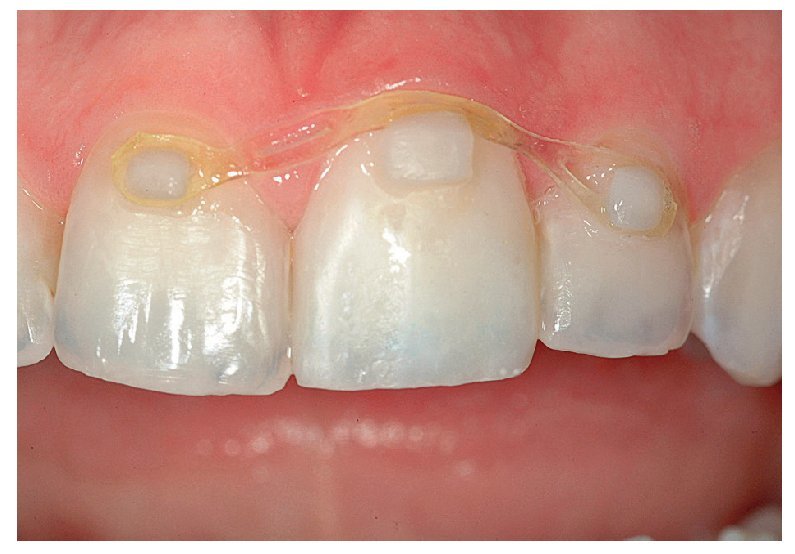
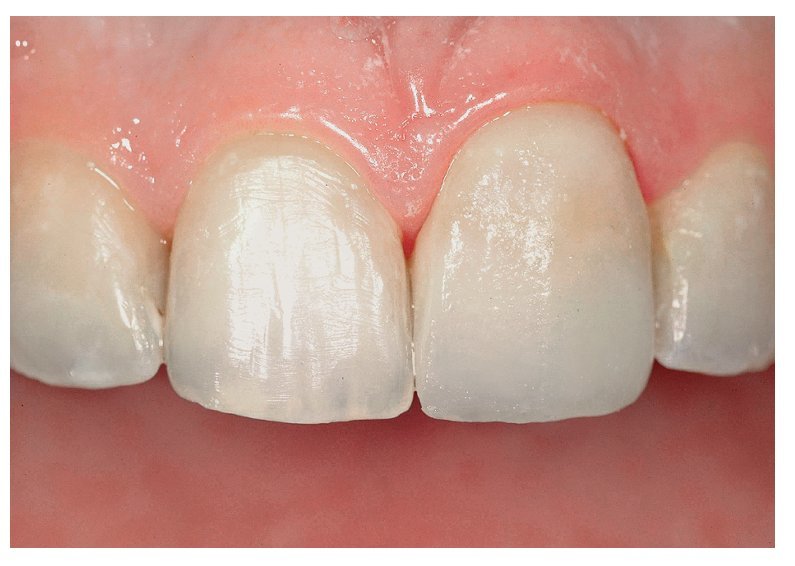
Después de retirar la corona, durante el examen de la preparación del diente se reveló que ésta era ligeramente insuficiente, ya que la forma y la configuración marginal no eran aceptables (figs. 3b y 3c). En consecuencia se procedió a una nueva preparación del diente y se confeccionó una corona provisional. Tras la colocación de la corona provisional fue posible reevaluar la reacción tisular, que en este caso revestía una importancia prioritaria. También se estudiaron los contornos y el color del diente, a fin de determinar el procedimiento ideal a seguir (figs. 3d y 3e). Para la optimización del resultado del tratamiento fue necesario un tratamiento ortodóncico sencillo y poco laborioso. La paciente se declaró conforme con la planificación del tratamiento (fig. 3f). El objetivo era mejorar, mediante extrusión del diente, la proporción entre la longitud y la anchura de la corona en la corona provisional y en la posterior corona definitiva. En este proceso se alteraría la altura de la encía, al acompañar el hueso y el tejido periodontal el movimiento del diente24,32,55. Para ello se redujeron la superficie lingual y el borde incisal de la corona provisional, de modo que pudiera tener lugar la extrusión sin traumatización oclusal secundaria (fig. 3g).
Fig. 3b. Vista desde incisal: una preparación basta con un acabado deficiente de los márgenes.
Fig. 3c. Vista desde frontal tras la retirada de la corona.
Fig. 3d. Vista desde frontal una semana después de la colocación de la corona provisional de resina.
Fig. 3e. La sonrisa de la paciente con la prótesis provisional colocada.
Fig. 3f. Una medida ortodóncica sencilla que no requiere mucho tiempo logra la extrusión del diente 21, mejorando así la estética. Durante la noche, la paciente utilizaba un retenedor Essix (Dentsply Raintree Essix, Dentsply, Constanza, Alemania), a fin de evitar movimientos indeseados de los dientes adyacentes.
Fig. 3g. Vista desde frontal. La corona Procera definitiva (Nobel Biocare, Colonia, Alemania) (trabajos de laboratorio realizados por el protésico dental Toshi Fujiki, Skokie, Illinois, EE. UU.).
Caso 2: reposición de un diente ausente
Una paciente de 17 años que se hallaba en tratamiento ortodóncico deseaba una rehabilitación definitiva para su diente 12 ausente (fig. 4a). La paciente rechazó una prótesis dental extraíble, pero sus padres exigían un tratamiento lo más conservador posible.
Fig. 4a. La radiografía periapical ilustra el tratamiento ortodóncico en curso. No existe espacio suficiente para la inserción de un implante.
La anamnesis arrojó resultados normales. Dos objetos nunca pueden ocupar el mismo espacio simultáneamente. Cuando uno o varios dientes presentan un posicionamiento anómalo, la primera elección es un tratamiento ortodóncico si con éste pueden alcanzarse los resultados deseados sin tener que asumir renuncias. No es infrecuente que las raíces dentales se encuentren en una posición desfavorable, y en tales casos el odontólogo suele preparar conforme a criterios estéticos, si bien de este modo persiste el apiñamiento.
Si en caso de tales apiñamientos aparecen entonces problemas periodontales interdentales, con frecuencia resulta difícil solucionar dichos problemas y lograr una situación sana de forma duradera y fiable. Si el plan de tratamiento prevé implantes, como en el caso aquí descrito, es tanto más importante asegurar las distancias necesarias entre diente y diente, diente e implante41,43,48,51,56,65 o raíces dentales contiguas.
Problemas como los que pueden aparecer en caso de un tratamiento precipitado o inadecuado -problemas periodontales a largo plazo en la zona periimplantar o un problema tan manifiesto como una pérdida de papila- pueden prevenirse mediante un tratamiento ortodóncico29.
La profundidad de inserción y el tratamiento del tejido blanco tienen repercusiones decisivas sobre el resultado total estético previsible, tal como se manifiesta en casos aislados en la sonrisa y en la exposición de la encía (figs. 4b y 4c). Si el implantólogo no se encarga al mismo tiempo también del tratamiento protésico, una plantilla quirúrgica sobre la base de modelo o CAD es determinante para la posición correcta del implante, especialmente en rehabilitaciones en la zona de los dientes anteriores (fig. 4d). Cuanto más anterior sea la posición de la prótesis dental, tanto más crítica será la evaluación del resultado final por parte del paciente41.
Figs. 4b y 4c. La sonrisa de la paciente desde lateral y el resultado del tratamiento ortodóncico con los labios retraídos.
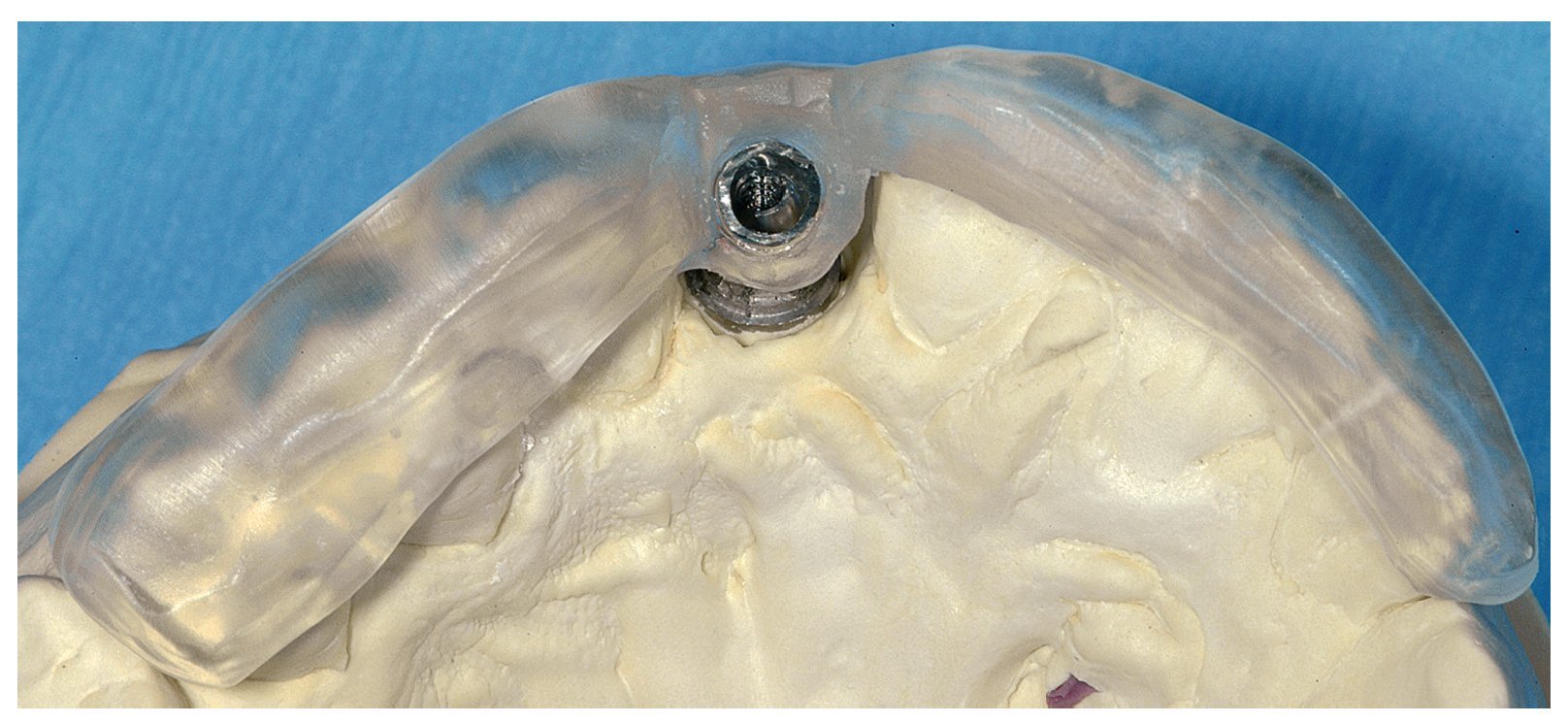
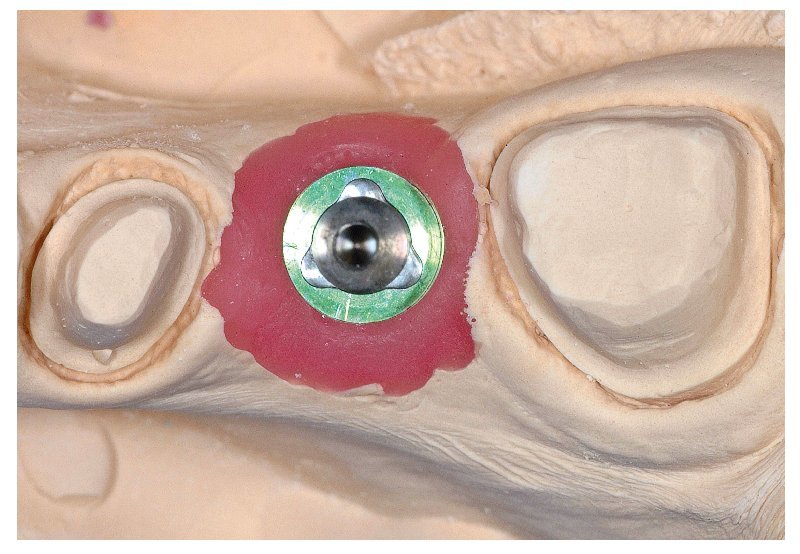
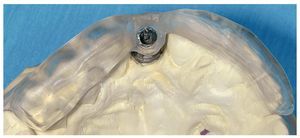
Fig. 4d. Una plantilla quirúrgica basada en modelo con casquillo metálico integrado guía al implantólogo hasta la posición ideal del implante.
Una estética óptima requiere también una buena comunicación con el protésico dental. En este caso deberían utilizarse fotografías en blanco y negro en las cuales puede evaluarse fácilmente la claridad de los dientes adyacentes, toda vez que la determinación de la claridad es el primer y más importante paso de la determinación del color. El tono cromático puede variar entre los dientes individuales. Pero incluso aunque no coincida exactamente el tono cromático adecuada, si la claridad es la correcta la prótesis dental terminada a menudo se integrará bien en la arcada dentaria41.
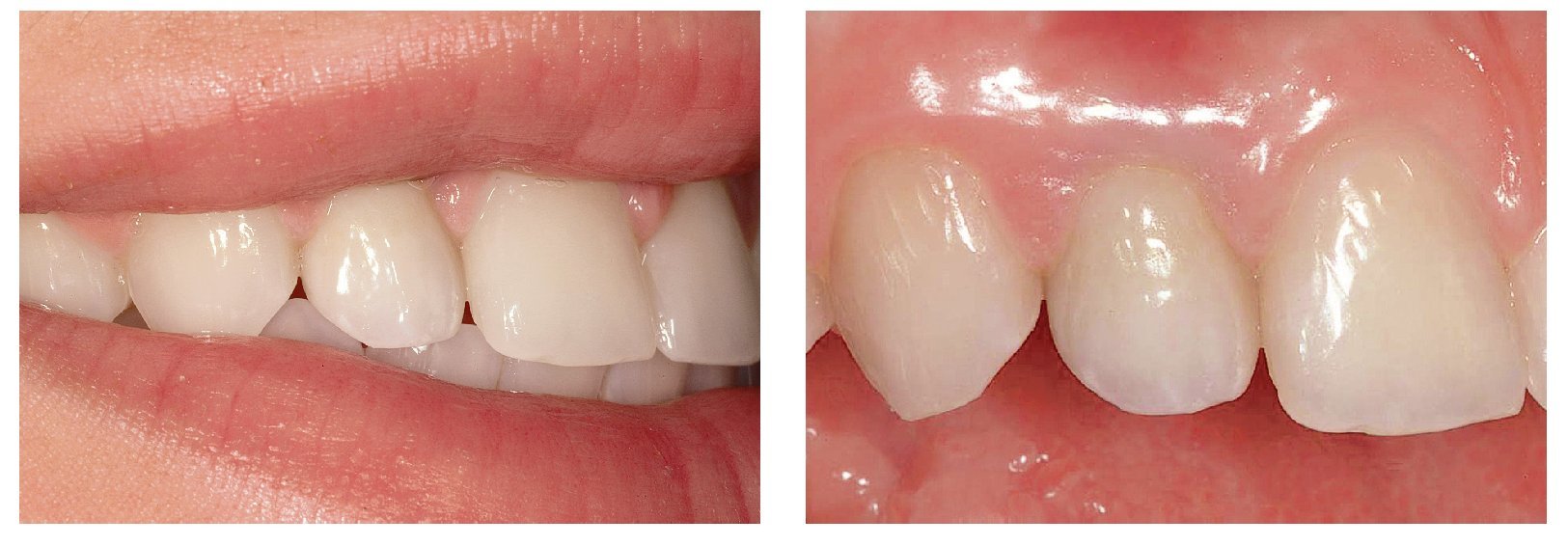
El siguiente paso en la determinación del color es el establecimiento del tono y la intensidad cromáticos, los cuales a menudo son más fáciles de comunicar al protésico dental que la claridad y la profundidad cromática. Durante la toma del color, los dientes deben estar necesariamente húmedos y en ningún caso secos1. La industria trabaja constantemente en nuevos materiales de composite y cerámicos que pretenden mejorar la replicación de la claridad y la profundidad cromática, si bien este desarrollo difícilmente habrá concluido definitivamente en los próximos años. Además de los conceptos estéticos descritos, un análisis anatómico detallado del diente y de la estructura dental posibilita una reproducción fiel al modelo natural, mediante la difracción de la luz incidente en distintas direcciones (figs. 4e y 4f). De cara al resultado final, la apariencia natural de la prótesis dental es tan importante como la gestión de los tejidos blandos en todas las fases de la terapia de implante71.
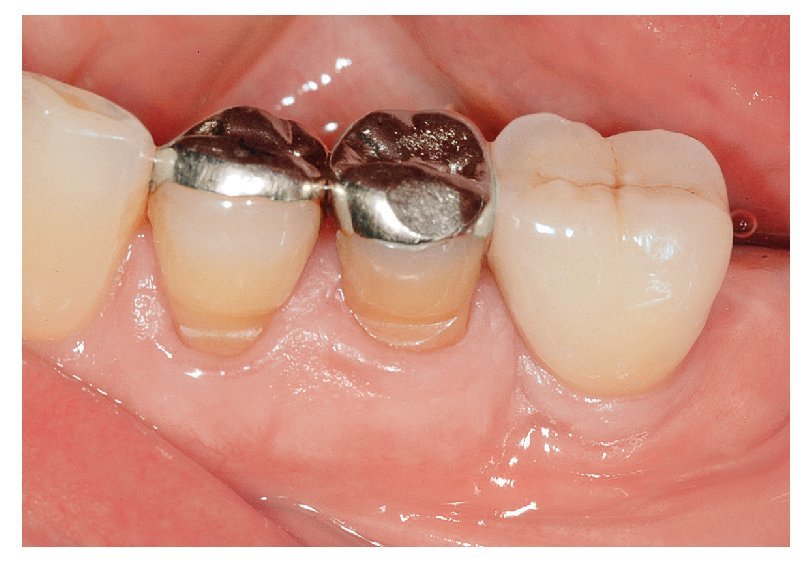
Figs. 4e y 4f. La sonrisa de la paciente desde lateral: una corona implantosoportada en la posición 12 con los labios retraídos.
Caso 3: soluciones estéticas en la zona de los dientes posteriores
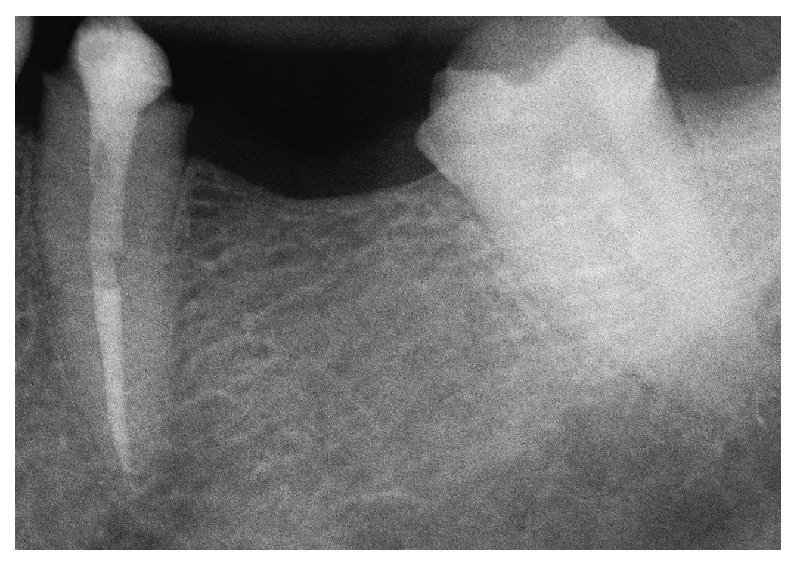
La paciente de 62 años se quejaba de dolores en el diente 36 al masticar. La anamnesis arrojó resultados normales. En la radiografía se apreciaba una fractura del diente (fig. 5a). Tras la extracción y el aumento óseo, la paciente deseaba la reposición del diente ausente mediante una corona individual implantosoportada, pero en ningún caso quería una prótesis extraíble.
Fig. 5a. Diente 34 con fractura radicular y pronóstico infausto.
En molares con fracturas o problemas periodontales limitados localmente, antaño se recurría a menudo a resecciones radiculares o hemisecciones, dado que éstas constituían una excelente alternativa a la extracción de la totalidad del diente afectado y conservaban el diente para el paciente durante varios años más con buen resultado20,28. Sin embargo, con la introducción del implante osteointegrado53 y su desarrollo conceptual durante las pasadas dos décadas fue posible una mejor conservación ósea si se extrae cuidadosamente el diente, se aumenta el hueso si fuera preciso y se repone con un implante el hueco creado. Son efectivas la inserción tanto en uno como en dos tiempos y la implantación tanto inmediata como retardada.
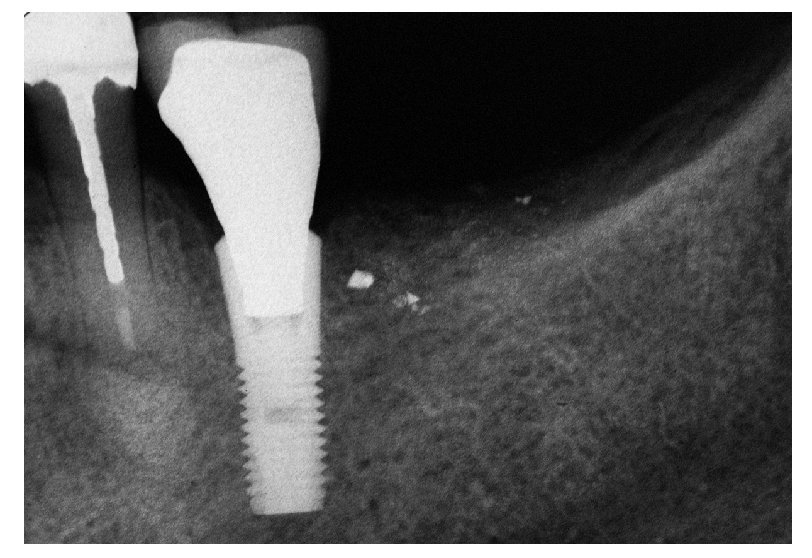
En el presente caso se orientó correctamente el implante en función de la sustancia ósea existente y de los dientes adyacentes, y en el maxilar opuesto se orientó bucolingualmente (fig. 5b). De este modo, los contornos y la función de la corona del implante se ajustan de forma óptima a lo largo del eje del implante y se evitan fuerzas laterales indeseadas4,18,52,57. Una representación tridimensional de la situación clínica, una planificación adecuada del tratamiento y una orientación correcta del implante facilitan la consecución de la meta protésica. Un implante insertado a la suficiente profundidad crea espacio para un pilar con recorrido subgingival del margen y un perfil de emergencia de la corona satisfactorio (fig. 5c).
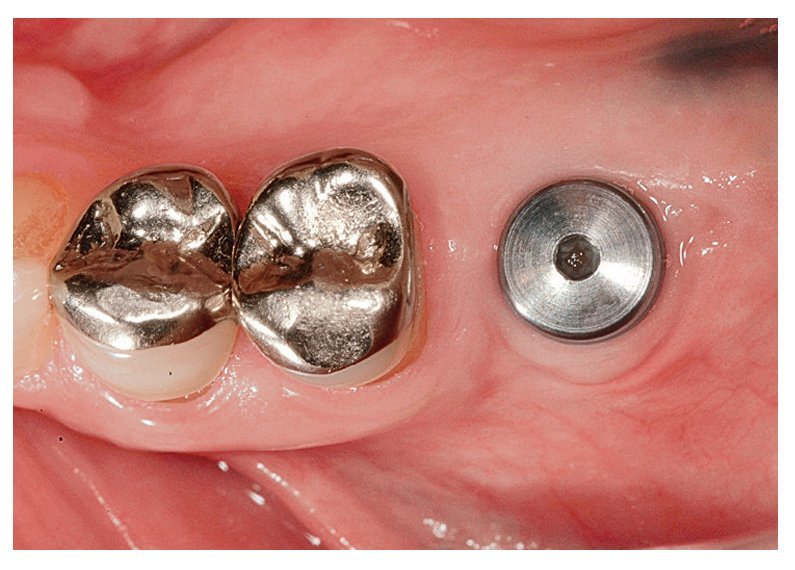
Fig. 5b. Vista desde oclusal: el implante con cofia de cicatrización.
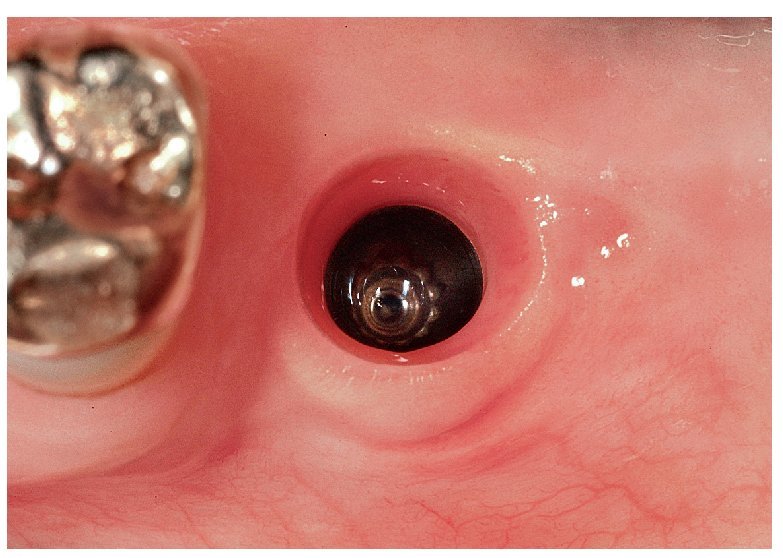
Fig. 5c. Vista desde oclusal: el implante sin cofia de cicatrización. La posición del implante extremadamente favorable en relación con el diente adyacente, así como el tejido blando periimplantar sano, posibilitan una toma de impresión limpia.
La impresión de los implantes pueden realizarse optativamente en cubeta abierta o cerrada. La impresión en cubeta abierta es preferible en virtud de su mayor exactitud, especialmente cuando se debe tomar la impresión de varios implantes. Una orientación mesiodistal y bucolingual correcta (fig. 5d) posibilita una configuración óptima del pilar, independientemente de si la corona está cementada o atornillada (figs. 5e a 5g).
Fig. 5d. Vista desde bucal. Poste de impresión utilizado para la toma de impresión en cubeta abierta.
Fig. 5e. Se dota de un atornillamiento horizontal a un pilar individual, a fin de posibilitar la confección de la corona con la morfología oclusal ideal.
Fig. 5f. La orientación del tornillo es mesiolingual. Aquí se muestra el atornillamiento.
Fig. 5g. El borde afilado del tornillo se alisa mediante una fresa de roseta de carburo de tungsteno y una punta de pulido de goma.
Pese a que la mayoría de odontólogos prefieren la cementación de coronas implantosoportadas (ya sea con cemento provisional o definitivo), el atornillamiento presenta numerosas ventajas, empezando por la mayor facilidad de retirada41. En el caso de una corona cementada nunca se puede estar seguro de haber eliminado por completo el cemento, a no ser que los márgenes de la corona discurran por supragingival. Tal como ilustran las figuras 5h y 5i, la reacción de la encía en el caso de un pilar fijado mediante tornillo es normalmente satisfactoriamente neutra.
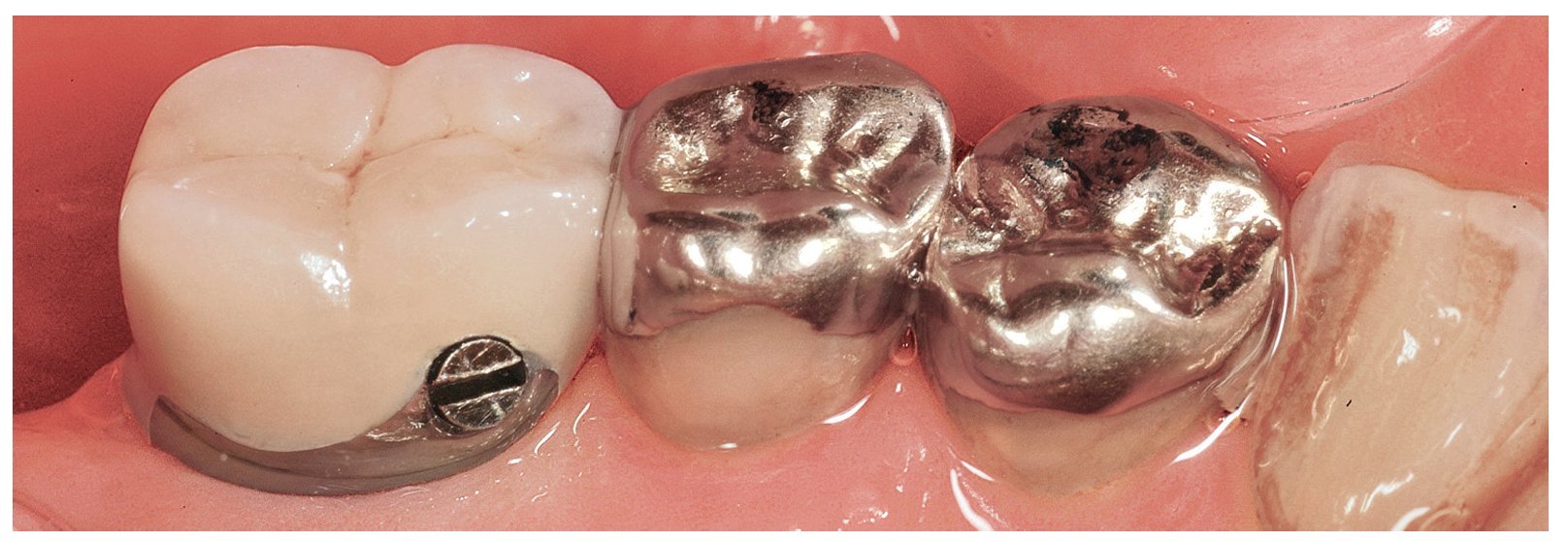
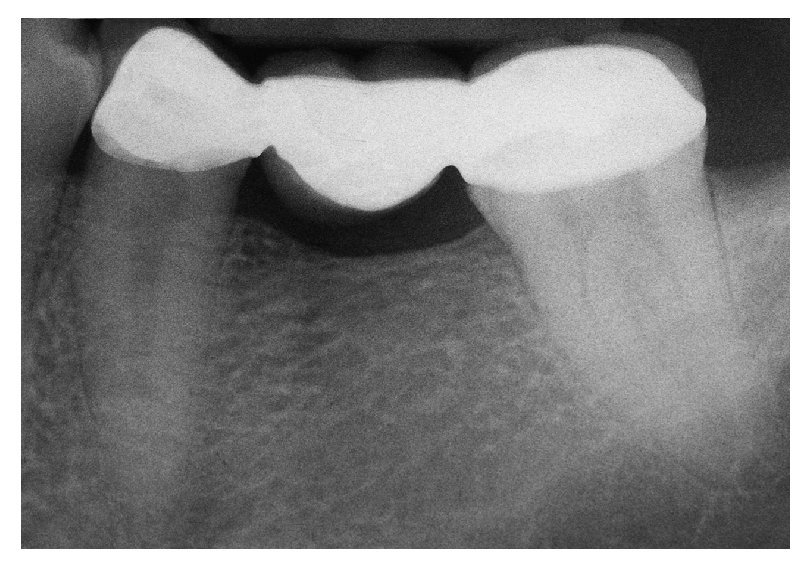
Fig. 5h. La corona definitiva in situ. Los contornos morfológicos son excelentes (trabajos de laboratorio realizados por el protésico dental Toshi Fujiki, Skokie, Illinois, EE. UU.).
Fig. 5i. La radiografía postoperatoria del implante y la corona (implante insertado por el Dr. Kenneth H. Peskin, Skokie, Illinois, EE. UU.).
Caso 4: sustitución de un puente fijo por un implante
Un hombre de 46 años con un puente en el maxilar inferior izquierdo y una caries recurrente bajo el premolar deseaba una solución protésica con dientes separados. La anamnesis arrojó resultados normales. Un puente de 20 años de antigüedad reponía el diente 36 ausente.
El paciente se quejaba de dolores al masticar y de una sensación de aflojamiento alrededor del pilar de puente mesial (fig. 6a).
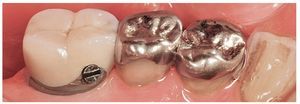
Fig. 6a. El puente en el maxilar inferior izquierdo, resulta visible una caries recurrente en el premolar 35.
En la radiografía se puso de manifiesto la necesidad de un tratamiento endodóntico del premolar. Tras el alivio de los dolores objeto de la queja original y una vez realizado el tratamiento endodóntico se reconstruyó el diente de forma conservadora (fig. 6b). Desde hace ya un siglo, las supraestructuras de espiga radicular coladas constituyen la rehabilitación estándar para dientes sometidos a endodoncia12,21,38,54,74. También pueden utilizarse espigas radiculares prefabricadas, puesto que su resistencia a la flexión es muy similar a la de la dentina, de modo que refuerzan la raíz y reducen el riesgo de fractura radicular10,17,35,58,66,69,72.
Fig. 6b. El premolar ha sido sometido a endodoncia y provisto de una espiga radicular Peerless-Post (SybronEndo, Orange, California, EE. UU.).
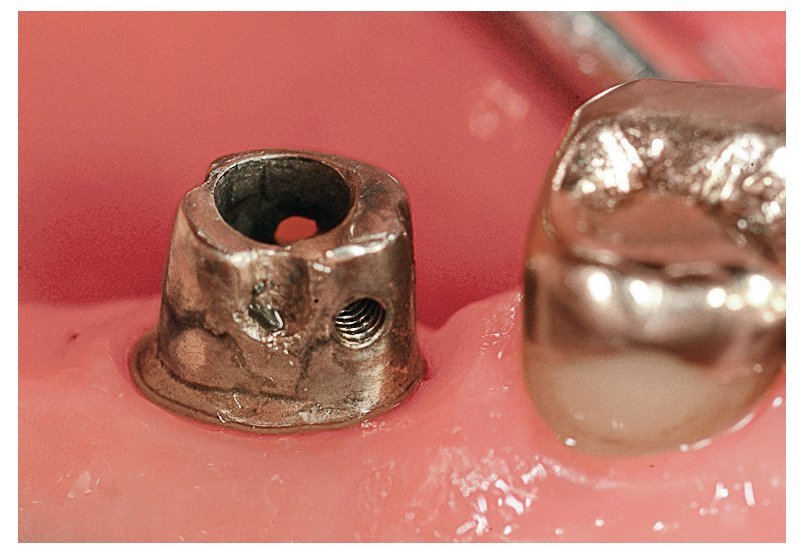
Ante una extracción dental, antaño se otorgaba poca importancia a la conservación de la cresta alveolar y de la pared ósea bucal. No obstante, si se desea que el implante conserve la sustancia ósea y garantice la función correcta de la rehabilitación protésica, se requiere el máximo esmero para (1) la preparación del punto de extracción, (2) la ejecución correcta de la extracción en la técnica escogida y (3) la restauración del tejido blando. Incluso en caso de inserción de un único implante utilizando componentes prefabricados o prefabricados-confeccionados (figs. 6c y 6d), son muy importantes la dirección de inserción del pilar y de la corona definitiva. Al dar los contornos correctos a estos componentes no sólo se mejora el efecto estético, sino que se contribuye también a lograr unas condiciones periodontales y periimplantares ideales (figs. 6e y 6f).
Fig. 6c. El implante aparece correctamente centrado dentro del hueso disponible y entre los dientes adyacentes. Una de las tres lenguas está posicionada por lingual en lugar de por bucal.
Fig. 6d. Pilar de dióxido de zirconio colocado en el ángulo correcto. Una toma de impresión precisa requiere una preparación lisa del diente 35.
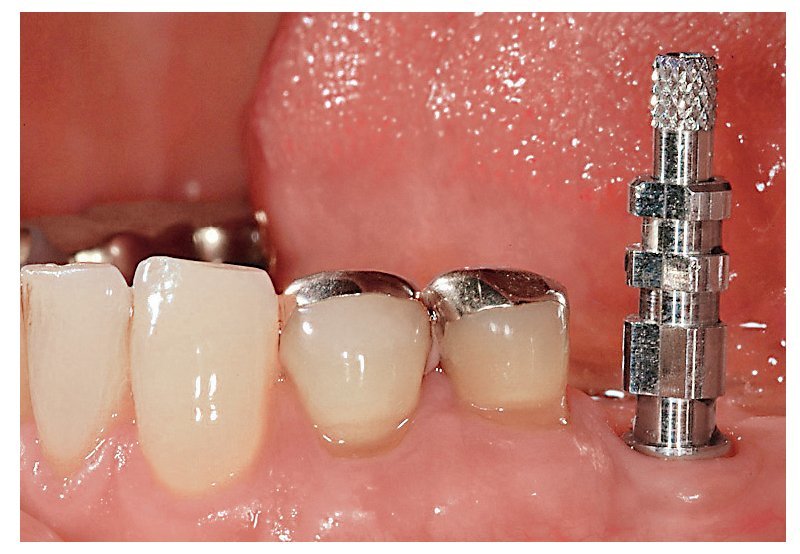
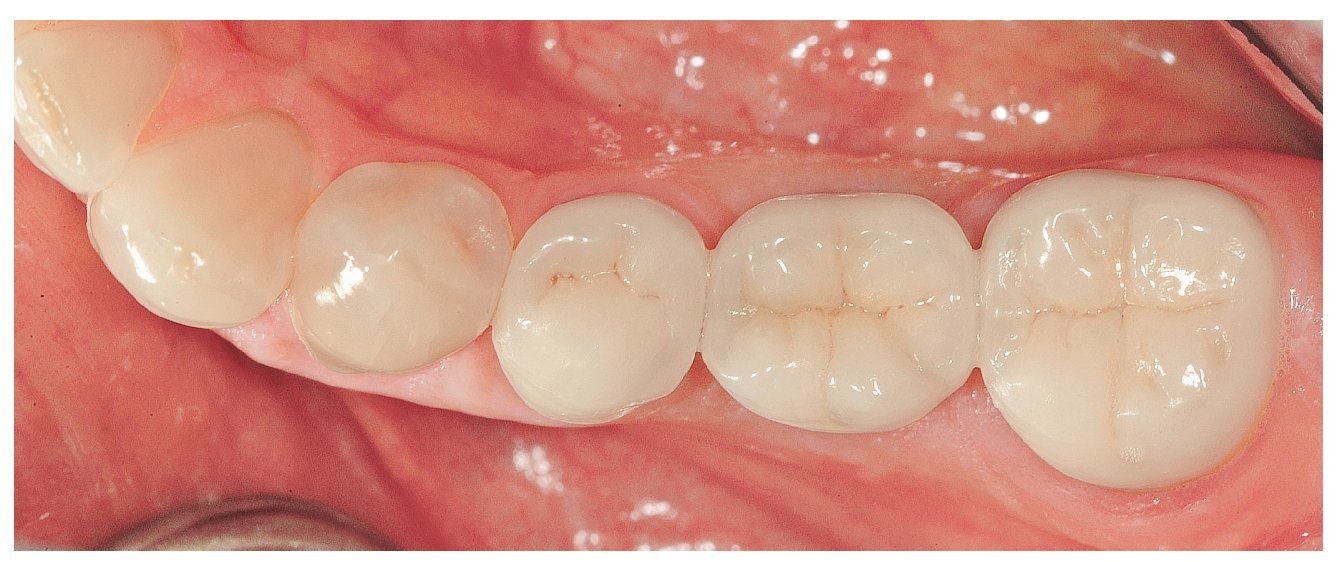
Fig. 6e. Vista oclusal de las coronas definitivas.
Fig. 6f. Vista bucal de las coronas Procera definitivas (trabajos de laboratorio realizados por el protésico dental Toshi Fujiki, Skokie, Illinois, EE. UU.).
Si la prótesis dental definitiva también está apoyada sobre dientes naturales, es necesaria una preparación limpia con un margen claramente definido. Para conseguirlo resulta de gran ayuda la pieza de mano electrónica, puesto que permite al responsable del tratamiento controlar el par de giro y el número de revoluciones. La impresión final debe ser precisa y dimensionalmente estable, para que se reproduzcan con exactitud la preparación del diente y la posición del implante. Aplicando técnicas y materiales modernos pueden confeccionarse de forma asistida por ordenador estructuras de coronas y recubrimientos que se asemejan mucho al diente natural.
La comunicación entre el odontólogo y el paciente y entre el odontólogo y el laboratorio es tan importante para una rehabilitación óptima como la imbricación estrecha de los conocimientos especializados y los talentos en la consulta y en el laboratorio. En el caso aquí ilustrado, el diagnóstico correcto, la planificación inteligente y la ejecución meticulosa condujeron al resultado deseado (fig. 6g).
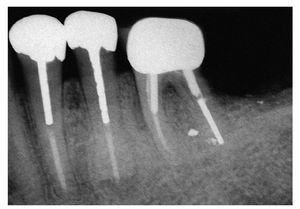
Fig. 6g. La radiografía final con las tres coronas individuales (implante insertado por el Dr. Robert Bressman, Skokie, Illinois, EE. UU.).
Correspondencia
Dr. Sergio Rubinstein.
Oral Rehabilitation Center.
64 Old Orchard, Suite 420, Skokie, IL 60077, EE. UU.
Correo electrónico: oralrehab1@gmail.com